Воспаление мягких тканей ног у детей


- 13 Августа, 2018
- Ортопедия и травматология
- Мария Иванова
Отек мягких тканей – это поражение, при котором большое количество жидкости скапливается в межклеточном пространстве. Такое состояние в большинстве случаев возникает по причине закупорки лимфатических путей. Устранять воспаление мягких тканей, вне зависимости от места его появления, важно с помощью комплексного лечения, которое назначит лечащий специалист.
Симптомы воспаления в тканях
Важно детально рассмотреть общее состояние организма при воспалительном отеке мягких тканей. Все отеки, которые появляются на теле человека, обладают схожими симптомами и особо не отличаются друг от друга.
На начальной стадии поражения больной может чувствовать боль в конкретном месте (там и начинается процесс воспаления). В течение нескольких часов либо дней воспаленный участок начинает сильно отекать, повышается температура тела пациента, происходит гипертермия.
Если отек гнойного типа, то ткани не только подвергаются сильному воспалению, но и со временем начинают отмирать. При таком поражении у больного значительно возрастает температура тела, может возникнуть лихорадка. В этом случае все симптомы будут говорить о том, что в организме находятся вредные вещества.

Главной причиной заболевания является поражение организма человека инфекцией, в результате которой воспаление распространяется по всему телу. Особо сложно пациент переносит воспаления на лице. Иногда они действительно подвергают опасности жизнь и здоровье больного. При воспалении тканей на лице важно незамедлительно обратиться за помощью к врачу, затягивать в этом случае крайне опасно. Важно помнить, что большие скопления гноя начинают самостоятельно вскрываться. Устранять экссудат своими усилиями без консультации доктора нельзя.
Виды поражений
Вся симптоматика воспаления мягких тканей разделена на отдельные группы. Выделяют следующие классификации воспаления:
- процесс воспаления;
- болевые ощущения, связанные с травмированием области;
- интоксикация организма;
- лимфостаз;
- трудности с метаболизмом;
- появление трофических язв.
Основная классификация
Специалисты определяют несколько разновидностей воспалительных процессов мягких тканей. В медицинскую группу включены следующие формы поражения:
- Появление фурункулов. Такое воспаление мягких тканей обусловлено формированием скоплений гноя. С течением времени экссудат начинает поражать ткани в области волосяного фолликула, а также вокруг соединительной ткани, которая находится рядом с прыщиками.
- Фурункулез – второй вид воспаления. Его принято относить к болезням хронического характера. Патология в короткие сроки распространяется по мягким тканям. На поверхности кожи лица и тела при таком поражении появляется большое количество фурункулов. В зависимости от стадии заболевания, образования могут быть крупными либо мелкими.
- Карбункул – это острый процесс, распространяющийся на волосяные фолликулы и сальные железы. Нужно отметить, что образования распространяются не только по коже, но и затрагивают подкожную клетчатку.
- Абсцесс – поражает определенный участок тканей, причиной является гной, который со временем скапливается в большом количестве и локализуется. В дальнейшем абсцесс поражает и внутренние органы.
- Бурсит – еще одна форма воспаления, которое в большинстве случаев затрагивает синовиальные сумки. Внутри начинает скапливаться экссудат.
- Мастит – воспаление, происходящее в молочных железах женщин и мужчин.
- Панариций – воспаление мягких тканей пальцев рук и ног человека. В некоторых случаях воспалительный процесс также распространяется на суставы и костную ткань больного.
- Парапроктит – воспалительный процесс, затрагивающий ткани прямой кишки.
- Гидраденит — воспаление тканей потовых желез.
- Лимфаденит – воспаление, которое распространяется на лимфатические узлы.
Основные причины
К главной причине воспалительного процесса в тканях относят поражение организма бактериями и опасной инфекцией. В большинстве случаев это происходит при поражении стафилококками. Редко инфекцией выступает кишечная палочка и другие анаэробные бактерии.
По поверхности тела воспаление разносится посредством расчесов, а также из-за несоблюдения правил личной гигиены.
Ухудшение патологии
У любой болезни все воспалительные процессы делятся на основные стадии, которые со временем начинают прогрессировать. На первой стадии заболевания больной не ощущает никакой отрицательной симптоматики. Сначала в области инфицирования начинает нарушаться кровообращение, после полностью заражаются мягкие ткани. При начале воспаления капилляры могут значительно уменьшиться в размере, а мышцы гипертрофироваться и потерять прежнюю структуру.
При отсутствии эффективного лечения на первой стадии поражения заболевание начинает стремительно переходить на следующий уровень. На второй стадии все ткани в пораженном месте начинают сильно отекать, у больного возникают первые болевые ощущения. Под воспаленной тканью скапливается лишняя жидкость (ее становится настолько много, что пораженная область начинает увеличиваться в размерах, появляется отек).
На второй стадии поражения не следует начинать прием обезболивающих средств, чтобы избавиться от боли. Не нужно пытать начинать самостоятельное лечение, лучше всего сразу же отправиться к врачу, чтобы тот смог определить точную причину поражения. На третьей стадии заболевания у пациента может произойти нагноение тканей, что опасно для здоровья.
Лечение воспалительного процесса
Лечение воспаления мягких тканей начнется с противовоспалительных мероприятий, антибактериальной терапии, а также улучшения иммунитета. Если выбранный способ лечения не приносит никакого эффекта, то в обязательном порядке проводится операция по устранению очага поражения.
Степень выраженности болезни в разы уменьшается, если воспаление вскрывается самостоятельно. Но на любой стадии очаги поражения важно тщательно обеззараживать и дезинфицировать.
Существуют действенные способы, которые помогут снять воспаление мягких тканей:
- бактерицидное лечение. Оно включает в себя прием антибактериальных медикаментов;
- лекарства, помогающие избавиться от воспаления: УВЧ-терапия, использование электрофореза с раствором кальция хлорида;
- улучшение иммунной системы;
- интенсивная терапия;
- облучение;
- регенеративное лечение;
- анестетики для улучшения состояния пациента;
- инфракрасное облучение;
- прием антибиотиков при гнойном воспалении мягких тканей.
Поражение стопы
В зависимости от конкретной причины появления, отек стопы может обладать хроническим или же эпизодическим характером. Отек стопы в большинстве случаев появляется по причине сердечной недостаточности, заболевания почек либо печени. Также причиной воспаления мягких тканей стопы может быть физическое воздействие со стороны, к примеру, удар стопы об угол либо перелом.
Разрыв связок, растяжение, вывихи и различные смещения – также распространенные причины отечности. Воспаление может произойти из-за подвывиха стопы, перелома костей пальцевых фаланг, повреждения плюсневых костей стопы, врожденных анатомических нарушений.
Отек стопы проходит на фоне сильной боли и дискомфорта, которые появляются по причине усиления нагрузки на голеностопный сустав и воспалительного процесса. Способ лечения стопы будет выбираться с учетом причины возникновения воспаления.
Отечность нижних конечностей
Воспаление мягких тканей ног происходит при нарушении венозного лимфатического тока, увеличения проницаемости капилляров, трудности со связыванием жидкости и белков. К отеку и воспалению могут привести переломы конечностей, сильный ушиб колена, разрыв сухожилий либо связок.

Воспаление мягких тканей ноги приводит к сильной отечности определенного участка. Выраженную форму патология приобретает при артритах и бурситах. При этом больной жалуется на наличие сильной боли и на красноту кожи.
Поражение мягких тканей руки
В большинстве случаев воспаление мягких тканей руки происходит медленно (в течении нескольких лет), а симптоматика усиливается постепенно. К симптомам начала воспаления относят:
- неприятные ощущения, болезненность возле лучезапястного сустава;
- при движении больной рукой можно услышать хруст;
- заметны отеки, краснота на коже, повышается температура рядом с пораженным местом или суставом;
- ухудшается подвижность конечности, тяжелее дается захват предметов.
На ранних стадиях поражения пациент ощущает дискомфорт и боль в месте пораженного сустава при резких движениях (при сгибании руки либо отведении первого пальца в сторону). Особенно сильно боли проявляются при смене погоды либо в ночное время.
Без оказания нужных лечебных мероприятий патология перерастает в хроническую форму, которая проходит совместно с дистрофическими изменениями тканей:
- сухожилия становятся толще;
- начинается процесс окостенении;
- лучевые и локтевые ткани разрастаются, появляются остеофиты.
В конце всех процессов костно-фиброзный канал сужается, вдавливая соединенный нерв и сосуды, которые находятся близко к сухожилию. Ущемление нерва происходит с:
- сильной болью острого характера;
- понижением температуры тела, болевыми ощущениями в руке;
- чувством покалывания и онемения возле руки.
Борьба с поражением
Патологии данного типа принято лечить консервативным путем. Если воспаление мягких тканей вторичной формы и происходит на фоне другого заболевания, то с самого начала важно устранить первопричину.
Для эффективного лечения важно обеспечить больной конечности полный покой и комфорт. Для этого руку сгибают в локте и фиксируют в таком положении специальной повязкой. Для наилучшей фиксации лучше всего воспользоваться лучезапястными ортезами.
Лекарственные препараты врач выписывает для снятия болевых ощущений у пациента и устранения воспаления. Больной должен принимать нестероидные противовоспалительные медикаменты (как в виде мазей, так и в форме таблеток). В некоторых случаях дополнительно выписывают глюкокортикостероиды.
Воспаление сустав кисти
Первые симптомы острого воспаления мягких тканей суставов настолько выражены, что выявить поражение можно самостоятельно еще до похода к врачу: у метеозависимых людей при резкой смене погоды появляются сильные боли в суставах – первый симптом воспалительного процесса.
В некоторых случаях поражение протекает в скрытой форме, но на протяжении нескольких лет симптомы набирают обороты. При хронической форме воспаление часто выявляется уже на той стадии, когда восстановить сустав и устранить изменения в нем не получается.
Основные симптомы артрита:
- болезненные ощущения, которые часто появляются совместно с повышением температуры тела. При хроническом поражении боли усиливаются после покоя конечности;
- скованность по утрам, которая продолжается от 2 до 20 минут;
- чувство онемения либо покалывания в месте воспаления, характерный хруст при движении;
- заметная отечность тканей;
- нарушение структуры сустава при долгом воспалении кисти руки.
Лечение периимплантита
Воспаление мягких тканей зуба при периимплантите отличается тяжелой симптоматикой. К основным симптомам относят:
- покраснение десны и отечность;
- болевые ощущения в месте импланта;
- кровоточивость;
- скопление гноя;
- неприятный запах;
- появление кармана между имплантом и десной;
- сильная подвижность.
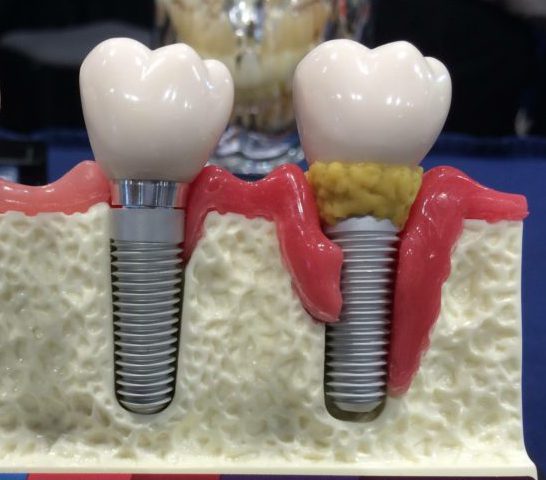
При прогрессировании болезни симптоматика только усиливается, а боль становится выраженнее. Определить степень воспаления можно с помощью рентгена. Для назначения эффективного лечения важно сразу провести консультацию у доктора.
Воспалительные процессы при микозите
При микозите у больного возникают следующие симптомы:
- краснота и отечность десен;
- сильная боль;
- неприятный запах;
- повышение температуры тела;
- непереносимость горячей и холодной пищи.
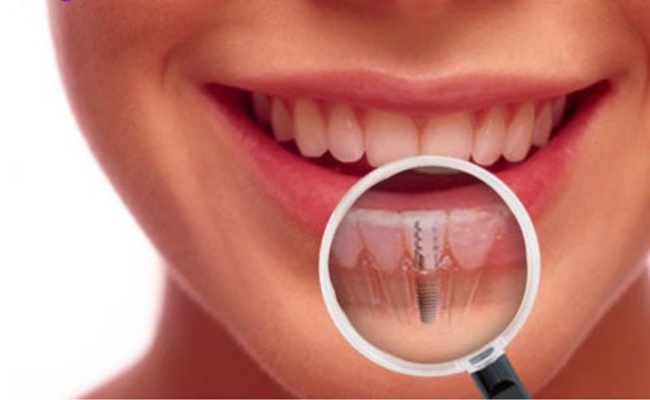
Лечение воспаления тканей назначает исключительно лечащий специалист. Оно будет заключено в дезинфекции воспаленных участков. Главной целью мероприятий является остановка кровоточивости и воспалительного процесса. Для профилактики от развития воспаления важно тщательно следить за гигиеной ротовой полости, включая область имплантов. Самым опасным фактором, который может привести к утрате импланта, считается табак. Именно по этой причине от такой вредной привычки важно как можно скорее избавиться.
Детский артрит – это общее название для группы заболеваний, основным признаком которых является поражение тканей суставов и возникновение локального воспалительного процесса. Причиной развития патологии может стать инфекция, сбой в функционировании иммунной системы, травма, аллергизация организма.
В зависимости от того, что вызвало появление артрита, определяют вид болезни. Симптомы и лечение будут отличаться в разных случаях, например, при аллергической форме главными препаратами станут антигистаминные лекарства, а для терапии ревматоидного артрита придется прибегнуть к применению иммунодепрессантов.
Патология часто приводит к инвалидизации ребенка, поэтому важно, как можно раньше обратиться к врачу и начать лечение. Своевременная и корректная терапия значительно повышает шансы на полное выздоровление.
Виды артрита у детей
Существует несколько разновидностей артритического поражения суставов у детей. У них разные причины возникновения и клиническая картина, кроме того отличается этиотропное лечение, хотя группы препаратов для симптоматической терапии одинаковые.
Чаще всего воспаление суставов у детей возникает в виде:
- ревматического или ревматоидного артрита,
- анкилозирующего спондилоартрита,
- реактивного артрита.
Ревматический артрит развивается как последствие перенесенных заболеваний, которые вызываются стрептококком, например, скарлатина, ангина или фарингит. Он не является самостоятельной патологией, а только одним из проявлений ревматизма. На уровне с ревматическим артритом диагностируется малая хорея, кольцевая эритема и поражение тканей сердца.

Ревматоидный (ревматический) артрит у детей может развиваться по двум сценариям:
- локализированный (суставный) – воспалению поддается только структуры суставов ребенка,
- системный (висцерально-суставный артрит) – поражается не только двигательный аппарат, но и внутренние органы, такие как, сердце, легкие, сосуды.
Причины возникновения такого артрита у детей неизвестны, что усложняет лечение патологии. Кроме того, заболевание атакует людей до 16 лет и обладает настойчивым течением, то есть плохо поддается влиянию медикаментов и постоянно прогрессирует.
Болезнь Бехтерева или второе название – анкилозирующий спондилоартрит, характеризируется патологическими изменениями в суставах позвоночника вследствие длительного воспалительного процесса.
Чаще анкилозирующий спондилоартрит развивается у мальчиков с 15 лет. Женская часть населения поддается спондилоартриту гораздо реже, приблизительно в 9 раз.
Реактивный артрит у детей развивается после перенесенного заболевания, не имеющего отношения к суставному аппарату. Провоцирующим фактором может стать энтероколит или урогенитальные инфекции. Также к этой форме артритов относят синдром Рейтера, который характеризуется ревматическим поражением уретры, простаты (у мужчин), суставов и слизистой оболочки глаз – конъюнктивы.
Симптомы артрита у детей
Симптомы артрита у детей различаются в зависимости от формы патологии, но есть ряд признаков, которые появляются в любом случае. Общими симптомами являются:
- покраснение кожи над больным суставом,
- отечность,
- повышение температуры,
- увеличение в размерах и болезненность лимфоузлов, расположенных рядом с пораженным суставом.

Детский артрит может развиваться не только у подростков, но и у совсем малышей. Так как у ребенка, которому около 2-х лет еще невнятная дикция, бывает сложно понять, что произошло и где именно у него болит. Чтобы не пропустить начальные симптомы детского артрита, стоит обращать внимание на странное поведение маленького пациента, например:
- появление прихрамывания после длительной прогулки или активных игр,
- ухудшение или полное отсутствие аппетита,
- постоянные капризы, возникающие без видимой на то причины,
- изменение походки – ребенок перекатывается с ноги на ногу, пытается меньше вставать на одну из ног или идет немного боком,
- малыш старается меньше двигаться, становиться менее активным, протестует против прикасания к больному участку.
Каждую маму должны насторожить подобные изменения в состоянии ее ребенка.
Чтобы избежать осложнений и вылечить артрит без последствий, нужно как можно скорее обратиться за медицинской помощью.
Реактивный артрит
Реактивный артрит у детей развивается после перенесенных инфекций мочеполовой системы или желудочно-кишечного тракта. Первые симптомы поражения сустава у ребенка возникают через 1-3 три недели с момента выздоровления. Кожа над больным местом становится красной и блестящей, весь участок сочленения отекает и начинает сильно болеть. Маленькие дети даже не дают нормально осмотреть сустав, поскольку каждое прикосновение вызывает усиление болезненных ощущений.
Характерным для реактивной формы артрита является то, что воспаляются в основном небольшие суставы – между фалангами пальцев, в позвонках, на стопах и кистях. Кроме того, болезнь не атакует большое количество сочленений, чаще патология протекают по типу моноартрита или с вовлечением 2 суставов.
С воспалением элементов опорно-двигательного аппарата развивается общая клиническая картина. Появляются:
- лихорадка,
- региональная лимфаденопатия,
- слабость мышц,
- сниженное количество эритроцитов – анемия,
- поражения таких органов, как язык (глоссит), глаза (конъюнктивит, блефарит), мужской пенис (баланопостит) и женские половые органы (вульвовагинит).
При условии своевременного обращения к врачу, реактивный артрит лечится легко и проходит без последствий. Однако в тяжелых случаях – длительное течение или хронизация болезни – прогноз на выздоровление кардинально меняется. Возникают гломерулонефриты, полиневриты и даже амилоидоз.
Ревматоидный артрит
Ревматоидный артрит – это системная патология, которая поражает соединительную ткань человеческого организма, преимущественно страдают суставы мелкого калибра – кисти, стопы, пальцы.
Часто такой артрит у подростков впервые проявляется на фоне гормональной перестройки, особенно у девушек в период полового созревания. Кроме того, провоцирующим фактором может стать чрезмерная нагрузка, эмоциональный шок или тяжелая инфекция.
Болезнь развивается медленно, от месяца до нескольких лет. Постепенно проявляются следующие симптомы:
- скованность по утрам,
- резкие, неожиданно возникающие боли в суставах,
- периодически может повышаться общая температура,
- ухудшаться самочувствие больного.
Ревматоидный артрит всегда сопровождают внесуставные проявления: сердечно-сосудистая система (перикардит, васкулит), дыхательная система (воспаление плевры), поражение почек (нефрит, амилоидоз).
Данный вид артрита – это тяжелое заболевание, которое практически в 70% приводит к инвалидизации переболевшего, кроме того, также высокий процент смертности. Летальный исход чаще всего наступает из-за инфекционных осложнений или почечной недостаточности.
Ювенильный анкилозирующий спондилоартрит
Анкилозирующий артрит у ребенка опасен тем, что после воспаления в сочленениях образуются анкилозы, то есть больной теряет способность совершать какие-либо движения. Суставные симптомы не отличаются от предыдущих видов артрита, в основном поражению поддаются колени и плюсна, верхние конечности страдают гораздо реже.
Общая клиническая картина характеризуется появлением нефропатий, аортальной недостаточностью и вторичным амилоидозом почек. Инвалидность, возникающая в старшем возрасте, связана с анкилозом межпозвоночных или тазобедренных суставов.
Ювенильный ревматоидный артрит
Ювенильный ревматоидный артрит у детей бывает двух форм: суставная и висцерально-суставная.
В первом варианте воспаляются только сочленения, изменения в других органах не наблюдается. В процесс обычно вовлекаются крупные суставы – колени, тазобедренные соединения. Реже могут поражаться более мелкие элементы – межфаланговые, лучезапястные, локтевые суставы.
Пациенты жалуются на скованность в движениях поутру, возникновение болезненных ощущений, отека и покраснения на больном участке. Также появляется расстройство двигательных функций, вплоть до полной утраты возможности шевелить конечностью. Маленькие дети до двух – трех лет еще в начальной стадии начинают отказываться ходить.
Во втором случае патологическим изменениям поддаются не только суставы, но и внутренние органы. Развивается:
- ревмокардит (поражение сумки, которая окружает сердце),
- плеврит (воспаление плевры),
- миокардит (воспалительные процессы в сердечной мышце).
В независимости от формы артрита, болезнь начинается остро, температура повышается до 38-39 градусов, значительно увеличиваются и становятся болезненными лимфатические узлы, а на коже появляется полиморфная сыпь (с большим количеством различных элементов).
Полностью вылечить заболевание и избежать негативных последствий удается не всем, примерно 25% детей остаются инвалидами на всю жизнь.
Чем старше больной, тем больше шанс возникновения осложнений. Малыши, которые заболели в 2 года, выздоравливают без проблем. Те же, кто борется с ювенильным артритом после 5-6 лет, рискуют обзавестись осложнениями – частичное или полное ограничение движения, амилоидоз, заметные деформации переболевших суставов.
Ювенильный псориатический артрит
Первые симптомы псориатического артрита у детей проявляются в виде высыпаний на кожных покровах, затем развивается клиническая картина суставного поражения – болезненность, скованность и отекание. При осмотре видны изменения ногтей – они крошатся, легко ломаются, изменяют форму и покрываются белыми пятнами.
При этом виде артрита не происходит сильной деформации, суставы воспаляются ассиметрично или линейно. Чаще этой формой патологии страдают дети до 5 лет. В основном прогнозы на выздоровление благоприятные, при своевременном и корректном лечении наступает длительная, стойкая ремиссия.
Инфекционный артрит

Инфекционный артрит у ребенка возникает вследствие попадания в полость сустава инфекционных или бактериальных агентов. Локализация очень разнообразна, поскольку возбудитель болезни может попасть в любое сочленение через кровь или лимфу. Клиническая картина состоит из стандартных суставных проявлений и симптоматики инфекционного поражения. Пациент жалуется на ухудшение общего самочувствия, повышенную температуру, болезненность сустава.
Для инфекционного артрита благоприятной средой являются дети 2 и 3 года жизни, подростки и взрослые болеют значительно реже.
Аллергический артрит
Такой вид заболевания развивается практически моментально после попадания в организм аллергена. Больной жалуется на болезненные ощущения в суставах во время движений, их отек и гиперемию. Может повышаться температура тела, нарушаться общее самочувствие. Кроме того, часто присутствуют и другие проявления аллергической реакции – высыпания в виде крапивницы, отек Квинке или спазм бронхов.
Причины воспаления суставов у детей
Причин, по которым могут воспаляться суставы, множество. От того, что вызвало заболевание, зависит, какой именно тип артрита разовьется.
- Ювенильный артрит – этиологический фактор до сих пор не выявлен, считается, что большую роль отыграет наследственность.
- Реактивный артрит – является следствием заболеваний желудочно-кишечного тракта или уретры. Бактерии из данных органов перемещаются в суставы и вызывают их воспаление.
- Инфекционный артрит – из самого название видно, что причиной этой формы заболевания, является инфекция – от банального краснухи или гриппа до туберкулеза.
- Ревматический артрит – одно из проявлений ревматизма, наряду с малой хореей, перикардитом. Причина кроется в поражении суставов гемолитическим стрептококком, обычно возникаетпосле частых ангин.
- Аллергический артрит –развивается у аллергиков, которые не соблюдают лечебный режим и постоянно поддают свой организм влиянию аллергенов.
Провоцирующими факторами для появления любой формы патологии могут стать неблагоприятные условия проживания, частое и длительное пребывание на холоде, чрезмерная инсоляция (нахождение под солнечными лучами), плохое питание.
Важную роль играет состояние иммунитета, у ребенка с хорошей иммунной системой крайне маленький шанс заболеть артритом.
Диагностика и лечение артрита у детей
Диагностика артрита базируется на клинических проявлениях, но, чтобы определить, какой именно вид заболевания у конкретного пациента, нужно тщательно собрать анамнез и провести дополнительные исследования. Особое внимание уделяется болезням, которые недавно перенес пациент – бактериальные или вирусные инфекции, ревматизм, частые ангины, аллергические проявления.
Проводится лабораторная диагностика, которая позволяет точно выяснить возбудителя болезни – ревмо-пробы, БАК-анализ мочи и кала, определение патогенных микроорганизмов (хламидии, уреаплазма). Лучшим из вариантов обследования для диагностики является прокол суставной сумки с аспирацией синовиальной жидкости – биопсия больного сустава.
При туберкулезном артрите врач ставит диагноз, опираясь на следующие факторы:
- позитивная реакция манту,
- отсутствие прививки БЦЖ,
- наличие очагов воспаления в других органах (инфильтраты в легких, видимые на рентгенографии грудной клетки).
Так как большинство форм артрита сочетаются с патологиями сердца, всем больным назначают исследование сердечно сосудистой системы – ЭКГ, ЭхоКГ.
Лечение артрита у детей основано на удалении причины воспаления. То есть, в первую очередь проводится этиотропная терапия. Наравне с ней используются препараты, которые снимают неприятные симптомы, в основном болевой синдром. Далее назначаются физиотерапевтические методы, массаж и лечебная физкультура – они направлены на снижение риска развития осложнений и инвалидизации пациента.
Вылечится ли артрит полностью будет зависеть от того, насколько вовремя пациент обратился за помощью и исполняет ли он все предписания врача.
Медикаментозная терапия

Медикаментозные препараты используются для двух аспектов действия. Этиотропное лечение – влияние на причину болезни, первичный очаг, и симптоматическое – избавления от неприятных проявлений патологии (боль, температура и прочее).
Базовые медикаменты для лечения зависят от причины:
- Туберкулезный артрит лечится специфическими противотуберкулезными препаратами – Изониазид.
- Ревматоидный , иммуносупрессорами (Метотрексат).
- Ревматическое поражение суставов хорошо поддается терапии при помощи Бицилина.
- Для лечения артрита аллергической природы используют антигистаминные препараты – Димедрол, Супрастин.
Для снятия воспаления и отека применяют мази с нестероидными противовоспалительными компонентами – Диклофенак, Индометацин. При повышении температуры – Ибупрофен, Анальгин. При сильном болевом синдроме внутрь суставной сумки вводят кортикостероиды – Гидрокортизон, Преднизолон.
В тяжелых случаях проводят дренирование полости сустава – делают прокол и вводят специальную трубку, через которую стекает экссудат. После это сустав заливают антибактериальным раствором.
Наряду со всем вышеописанным, обязательно назначается дезинтоксикационная терапия. Для этого в организм больного внутривенно вводится большое количество жидкости – физиологический раствор, раствор Рингера, глюкоза. Одновременно прописывают мочегонные средства – Лазекс, Фуросемид. Жидкость проходит сквозь организм и вымывает токсические вещества.
Нетрадиционные методы лечения
Народная медицина дает неплохой терапевтический эффект, но только в комплексе с традиционным лечением.
Детям от трех лет полезно делать компрессы из голубой или розовой глины. Смесь накладывается на пораженный участок, сверху обматывается целлофановым пакетом и укутывается теплым пледом. Процедура помогает снять отек, а также облегчает болезненные ощущения пациента.
Также, хороший эффект дают компрессы из отвара полыни. Для этого нужно взять 10-15 г высушенной травы и залить 200 мл кипятка, дать постоять несколько часов. После этого марлю обмакивают в отваре и накладывают на сустав.
Чтобы быстрее добиться ремиссии болезни, можно втирать в пораженные сочленения отвар из тимьяна. Для его приготовления нужно взять 15 г травы, всыпать в 200 мл горячей воды и закипятить. После этого дать постоять 15-20 минут. Готовое средство массирующими движениями нужно втирать в суставы 1-2 раза в день.
Детей старшего возраста можно водить в баню, но только когда болезнь утихнет. В острый период тепло только усугубит ситуацию.
Массаж
Массаж при артрите можно назначать только в период затихания патологии. Действие массажных процедур в основном основано на улучшении кровообращения в больном месте. Количество сеансов зависит от степени изменения сустава, вида патологии и длительности процедуры. На первых этапах болезни хватает пяти процедур, а в запущенном случае их может потребоваться больше 20.
Регулярный массаж убирает скованность конечности, снимает остаточные болевые ощущения, расслабляет мышцы и восстанавливает двигательную функцию сочленения. Данный метод играет большую роль в профилактике осложнений.
ЛФК
Лечебную физкультуру при артрите можно использовать только в качестве реабилитационных мероприятий, иначе нагрузки приведут к прогрессированию заболевания и разрушению тканей сустава. Кроме того, упражнения подбираются строго индивидуально, в зависимости от тяжести патологии, возраста и состояния пациента. Выполнять указания больной должен только под присмотром специалиста.
Польза ЛФК:
- улучшает кровообращение,
- ускоряет выведение токсинов,
- стимулирует регенерацию поврежденных участков,
- укрепляет мышечный корсет.
Важно не допускать перенапряжения суставов, чтобы не вызвать рецидив болезни и разрушение сочленений. В конечном результате восстанавливается амплитуда движений, исчезают боли, снимаются мышечные спазмы.
Артрит – это патология, которая может привести к утрате двигательных функций. Но при своевременном визите к врачу и правильно подобранной терапии, осложнения наступают редко. Именно поэтому важно не игнорировать начальные симптомы, а обращаться к специалисту.
Загрузка…
