Воспаление мочеиспускательного канала у женщин при беременности

Беременность – удивительный, но вместе с тем сложный и ответственный период в жизни каждой женщины. Гормональная перестройка оказывает влияние на работу всех органов, в том числе и на иммунную систему. Ослабление защитных сил повышает риски возникновения различных недугов. Уретрит при беременности является одним из них, поэтому будущая мама должна знать, как защитить себя от заражения и что делать, если возбудитель уже проник в организм.
Развитие и особенности воспаления уретры у беременных
Инфекции мочевыводящих путей при беременности остаются актуальной проблемой не только в современном акушерстве, но и в урологии. Одной из них считается уретрит – воспаление стенок мочеиспускательного канала. Оно может возникать вследствие активного распространения микроорганизмов в область уретры.
Проявление уретрита у будущих мам
Определить наличие уретрита при беременности возможно по симптомам, которые имеют ярко выраженную окраску. Но иногда они отсутствуют вовсе, особенно на начальной стадии развития патологии. В каждом конкретном случае это зависит от типа возбудителя. Заподозрить заболевание можно по наличию следующих признаков:
-
 покраснение и отек слизистой половых органов;
покраснение и отек слизистой половых органов; - зуд и жжение в уретральном канале, усиливающееся при опорожнении мочевого пузыря;
- расстройство мочеиспускания вследствие поражения слизистых и мышечной ткани;
- выделения из уретры белого цвета с зеленоватым или желтоватым оттенком;
- помутнение урины, присутствие в ней примесей крови и гноя.
Важно знать! Развитие воспалительного процесса обычно начинается скрыто. Инкубационный период может составлять несколько недель, но первые симптомы проявляются уже спустя 5-15 дней в зависимости от разновидности провоцирующего патогена.
Причины появления воспалительного процесса
Воспаление в период беременности как первичная патология развивается крайне редко. Скорее всего, оно является следствием вагинитов, что обусловлено особенностями анатомического строения и близкого расположения уретры и органов половой сферы. Ведущая роль в развитии инфекционного процесса в мочеиспускательном канале принадлежит микоплазмам, хламидиям, уреаплазмам, гонококкам, стрептококкам, энтеробактериям и грибам рода Candida.
Специалисты выделяют целый ряд факторов возникновения уретрита:
- Венерические болезни, которые могли появиться как до зачатия, так и во время вынашивания ребенка.
- Нарушение уродинамики мочевыводящих путей, которое приводит к застою и бактериальному инфицированию мочи.
- Снижение местного и общего иммунитета на фоне гормональной перестройки.
- Хронические инфекции мочевыделительной и репродуктивной системы – вагинит, цистит, цервицит.
- Сопутствующие заболевания – гайморит, синусит, тонзиллит. Источником инфекции в период беременности может стать даже банальный кариес.
- Частые стрессы и связанные с ними переутомления и нарушения сна.
-
 Повреждения слизистого эпителия, обусловленные мочекислым диатезом или мочекаменной болезнью.
Повреждения слизистого эпителия, обусловленные мочекислым диатезом или мочекаменной болезнью. - Введение различных инструментов в уретру или влагалище при проведении диагностических манипуляций.
- Частые простуды и переохлаждения.
- Пренебрежение правилами личной гигиены.
- Погрешности в питании – преобладание в рационе острой, соленой и жирной пищи, копченостей, маринадов, а также умеренное потребление жидкости.
Особая роль отводится кишечной палочке, которая в норме присутствует в любом организме. При ослабленном иммунитете она может беспрепятственно проникнуть в вагинальное отверстие или уретру и спровоцировать развитие заболевания.
Опасность для женщины и плода
Беременность у пациенток с уретритом протекает с различными осложнениями. Поэтому неудивительно, что ослабленный организм плохо справляется с нагрузками, и на фоне имеющегося воспаления часто возникает цистит и пиелонефрит.
Внимание! Также доказано, что вследствие распространения инфекции в почки в 80% случаев развивается преэклампсический синдром, который характеризуется ранним началом и тяжелым течением.
Помимо этого у женщин, ожидающих рождения малыша, на фоне протекающего уретрита любой этиологии могут возникнуть опасные состояния:
- анемия, которая трудно поддается лечению;
- выкидыши на ранних сроках беременности;
- недоразвитие и внутриутробные пороки плода;
- преждевременные роды;
- заражение ребенка во время родового процесса;
- внутриутробная гибель плода.

С учетом вышесказанного может стать понятной как вся опасность самого заболевания, так и необходимость его скорейшего лечения. Нужно довериться только высококвалифицированному специалисту, способному провести всестороннее обследование и назначить адекватную терапию.
Подробнее о методах диагностики
Как и множество иных болезней, определить уретрит (гонококковый, хламидийный, трихомонадный, кандидозный), включая неинфекционный его тип, можно при визуальном осмотре на первичной консультации. А также в этом случае не обойтись и без лабораторных исследований:
- Общий анализ мочи. Определяется наличие белка, увеличение количества эритроцитов и лейкоцитов в мочевом осадке.
- Культуральное исследование урины и ее бакпосев. По результатам определяется тип микроба и его чувствительность к антибиотикам.
- Урогенитальный мазок. Для микроскопии путем окрашивания осуществляют забор образцов из цервикального и уретрального канала, а также из заднего свода влагалища.
- Уретроцистоскопия. Назначается при длительном течении заболевания с целью оценки эффективности проводимой терапии.
- Узи мочевыделительной системы. Применяется для выявления функциональных нарушений органов и их анатомических особенностей.
- ПЦР диагностика. Проводится при подозрении на инфекционную природу возбудителя. Считается достоверным методом, результаты которого в коррекции не нуждаются.
Относительно быстрым способом подтверждения диагноза является также ИФА – иммунологический тест.
Допустимые способы лечения уретрита при беременности
Ответственным моментом считается выбор терапевтической тактики при воспалении мочеиспускательного канала у беременной, поскольку врач должен учесть все возможные риски как для матери, так и для плода. Лечение неспецифического уретрита рекомендуется проводить на любом сроке с целью минимизации рисков развития гестационного пиелонефрита и уросепсиса.
Разрешенные медикаменты
Лечение уретрита у беременных (в том числе и других половых инфекций), а также назначение антибактериальных препаратов проводится по прошествии 16 недель гестации, когда плацента уже полностью сформировалась и эмбриогенез завершен. Этот срок выбирается не случайно, поскольку позволяет избежать возникновения каких-либо пороков внутриутробного развития плода.
Важно знать! Выбор антибиотиков обусловлен типом возбудителя, стадией патологического процесса, сроком беременности, а также индивидуальными особенностями организма будущей матери и ее ребенка. Относительно безопасными считаются препараты цефалоспорины II и III поколения.
Свою эффективность показали и лекарственные средства иных групп. В зависимости от типа возбудителя для лечения уретрита применяются стандартные схемы.
В таблице приведен перечень препаратов, разрешенных к применению в период вынашивания плода.
| Возбудитель | Препарат | Группа |
|---|---|---|
| Уреаплазмы, микоплазмы | «Джозамицин» («Вильпрафен») | Макролиды |
| «Азитромицин» («Сумамед», «Азитрокс») | ||
| Условно-патогенная флора, включая кишечную палочку, стафилококки, протею | «Фосфомицин» («Монурал») | Фосфомицины |
| «Амоксиклав», «Аугментин», «Флемоклав» | Защищенные пенициллины | |
| Гонококки | «Цефтриаксон» | Цефалоспорины |
| Трихомонады | «Метрогил», «Метронидазол» | Нитроимидазолы |
| Хламидии | «Сумамед», «Хемомицин», «Азитрокс», «Эритромицин» | Макролиды |
| «Амоксициллин» | Пенициллины |
С целью облегчения местных проявлений показана обработка наружных половых органов растворами «Мирамистина», «Фурацилина», «Хлоргексидина». Одновременно может проводиться симптоматическая терапия препаратами:
- «Папаверин»;
- «Но-Шпа»;
- «Канефрон»;
- «Фитолизин»;
- «Цистон».
Согласно отзывам, они эффективно уменьшают интенсивность болевых ощущений, увеличивают объем диуреза и облегчают процесс мочеиспускания. Последние к тому же нормализуют кислотность урины.
Преимущество народных средств
Применяя в терапии любого заболевания средства народной медицины, следует помнить, что эффективность большинства из них не подтверждена научно и клинически. Поэтому их можно использовать в качестве дополнительного метода для укрепления организма и устранения неприятных ощущений. В целом, лечение воспаления уретрального канала с помощью народных средств дает неплохие результаты.
- Мочегонные: отвар петрушки, листьев черной смородины, цветков липы, настой корзиночек василька синего.
- Противомикробные: настой листьев петрушки на молоке, сок клюквы и черной смородины.
Полезны ежедневные теплые ванночки с добавлением отвара ромашки, шалфея, или спринцевания с помощью этих же средств. Отличным эффектом при проведении последней процедуры обладает и масло чайного дерева, 5 капель которого нужно растворить в 2 литрах воды.
Польза правильного питания
Питание способно повлиять на ход лечения и ускорить процесс выздоровления, его основной целью является минимизация раздражения воспаленной слизистой мочеиспускательного канала. Принципы диеты основываются на оказании антимикробного и мочегонного эффекта.
 Специалисты рекомендуют включать в ежедневный рацион максимальное количество продуктов натурального происхождения. А поскольку мочевыделительная система более интенсивно функционирует в первой половине дня, то и съедать большую часть из них нужно до и во время обеда. В послеобеденные часы и вечерний период предпочтение следует отдать более легкой пище, способной насыщать, не оказывая при этом большой нагрузки на мочевыводящие органы. При уретрите показано употребление продуктов, которые действуют таким образом:
Специалисты рекомендуют включать в ежедневный рацион максимальное количество продуктов натурального происхождения. А поскольку мочевыделительная система более интенсивно функционирует в первой половине дня, то и съедать большую часть из них нужно до и во время обеда. В послеобеденные часы и вечерний период предпочтение следует отдать более легкой пище, способной насыщать, не оказывая при этом большой нагрузки на мочевыводящие органы. При уретрите показано употребление продуктов, которые действуют таким образом:
- улучшают перистальтику кишечника, не допуская развитие запоров;
- способствуют выведению лишней жидкости из организма;
- оказывают общеукрепляющее воздействие на организм в целом.
В меню диетологи рекомендуют включить следующие полезные продукты:
- овощи, богатые клетчаткой;
- арбузы и огурцы в качестве природного мочегонного;
- постное мясо или рыбу;
- кисломолочные продукты;
- каши из гречки и овсянки;
- орехи, мед.
Одновременно не следует забывать и об употреблении достаточного объема жидкости. В период проведения терапии он должен составлять примерно 2-2,5 л. Пить нужно стараться только чистую воду.
Предупреждающие меры
Специфических мер по предупреждению воспалительного процесса в уретральном канале при беременности не существует. Для минимизирования риска развития уретрита и последующего распространения инфекции на всю мочеполовую систему врачи советуют соблюдать общие рекомендации по профилактике:
-
 тщательно соблюдать интимную гигиену, выполнять все необходимые процедуры;
тщательно соблюдать интимную гигиену, выполнять все необходимые процедуры; - скорректировать питание, чтобы получать максимум витаминов и микроэлементов;
- не переохлаждаться, не простужаться;
- избегать стрессовых ситуаций и нервного перенапряжения;
- использовать барьерные контрацептивы.
Терапию желательно начинать при первых проявлениях патологии и проводить ее одновременно и параллельно с половым партнером. При необходимости рекомендуется наблюдение у иммунолога. Следует также вести здоровый образ жизни, соблюдать режим дня, выделяя достаточно времени на сон и отдых, прогулки на свежем воздухе.
Заключение
Для эффективной борьбы с воспалительным заболеванием стенки уретры при беременности необходимо строго выполнять все назначения лечащего врача и не прибегать к самолечению в домашних условиях. Оно может нанести непоправимый вред здоровью матери и еще не родившегося ребенка.
Беременность – это время, когда организм работает на пределе своих возможностей. Иммунная система женщины очень ослаблена, так как все её силы направлены на развитие нового организма. Также наблюдается сильный гормональный сбой. Все это ведет к уязвимости перед различными заболеваниями. Одним из таких заболеваний и является уретрит.
Что такое уретрит
Уретрит – это воспаление мочеиспускательного канала. Часто его путают с циститом, но это различные заболевания.
В зависимости от вида уретрита, возникшего во время беременности, назначается лечение и определяется степень опасности для плода.
Инфекционный уретрит – воспалительные процессы, которые вызваны какой-либо инфекцией. Уретрит могут вызвать хламидии, уреаплазмы, гоноккоки… Все эти и многие другие – возбудители инфекционных заболеваний, которые могут жить в организме женщины и до беременности, но проявиться только после зачатия.
Неинфекционный уретрит может стать последствием аллергии, травмы. Во время беременности он появляется из-за растущего плода, который давит на мочевой канал.
Симптомы уретрита при беременности
Симптоматика уретрита у беременных не отличается от симптомов заболевания небеременных женщин. Особенностью признаков этой болезни является вероятность приглушенных болевых ощущений, на которые женщина может не обратить внимания. Но на осмотре у гинеколога уретрит диагностируется сразу.
Сигналом к тревоге должно стать учащенное мочеиспускание, которое сопровождается болевыми ощущениями, зудом и жжением. Совместно с этими признаками появляются выделения из мочеиспускательного канала, обильность и вид которых зависит от возбудителя уретрита.
По симптомам уретрит похож на цистит, но различия в следующем: во время цистита боль появляется после мочеиспускания, а при уретрите она сопровождает этот процесс и не прекращается после его завершения.
Чем опасен уретрит во время беременности
Любая инфекция, которая поражает женский организм, может серьезно повлиять на течение беременности и на развитие плода. Степень риска возникновения патологий плода зависит от того, каким типом уретрита страдает беременная, и какой вид инфекции дал начало уретриту.
Наиболее опасным является уретрит, возникший при заболевании хламидиозом или уреаплазмозом. Дело в том, что эти инфекции способны проникать в околоплодные воды, через которые легко заражают плод. В результате возможно возникновение патологий развития.
Велика вероятность инфицирования ребенка во время родов, когда он уже движется по родовым путям. При таком заражении новорожденный может страдать конъюнктивитом, пневмонией, гонококковой инфекцией.
Неинфекционной уретрит во время беременности – это менее опасно, так как нет вероятности инфицирования плода опасными микробами. Но лечения требует, так как при запущенных формах неинфекционный уретрит может перерасти в другие более серьезные заболевания мочеполовой системы.
Как диагностируется уретрит
Во время беременности женщина посещает гинеколога раз в месяц на ранних сроках и раз в неделю-две на более поздних. Перед каждым посещением сдаются определенные анализы, согласно которым определяется состояние здоровья будущей мамы. Также при каждом визите доктор проводит опрос о самочувствии беременной. Начало диагностики уретрита – это жалобы женщины на плохое самочувствие и дискомфорт при мочеиспускании.
На основе жалоб проводится осмотр наружных половых органов и берется мазок из уретр, посев на чувствительность к антибиотикам. Во время беременности воспалительные процессы, сопровождающие уретрит, быстро распространяются на слизистую влагалища. Взяв мазок из этой области, становится сразу понятно, что происходит воспаление мочеиспускательных каналов.
Лечение уретрита во время беременности
Лечение уретрита во время беременности полностью зависит от его характера. Если причиной стала инфекция, то женщина незамедлительно направляется в стационар. Здесь подбираются наиболее консервативные антибиотики, которые как можно меньше повлияют на развитие плода. Также назначаются препараты местного действия и курс иммунотерапии.
Неинфекционный уретрит лечится на дому после назначений врача. Прописанные препараты должны снять воспаление и устранить причину заболевания.
Существую также методы народной медицины, но они являются только дополнениям к медикаментозному лечению, и применяются после консультации с врачом. Может практиковаться спринцевание настоями ромашки, липы. Также рекомендуют пить кислые соки, морсы и употреблять больше листовых овощей.
Целью лечения при любом типе уретрита является восстановление свойств стенок мочеиспускательного канала, восстановление микрофлоры влагалища и усиление защитных функций иммунной системы.
Профилактика уретрита
Возникновение уретрита у женщин при беременности может быть связано, как с инфекцией, так и с другими неблагоприятными факторами, которые нарушают микрофлору влагалища. Женщина всегда, а особенно во время беременности, должна защищать свой организм от этих факторов:
- избегать переохлаждения;
- не подвергать организм стрессовым ситуациям;
- соблюдать правила личной гигиены;
- иметь постоянного полового партнера или предохраняться при случайных связях;
- правильно питаться для поддержания иммунитета;
- обеспечить полноценный отдых;
- регулярно посещать гинеколога.
Соблюдение мер предосторожности снизит вероятность возникновения этого заболевания.
Самолечение в любом случае может привести только к усугублению проблемы. Помните, сейчас вы отвечаете за две жизни: вашу и малыша. Уретрит во время беременности может привести к необратимым последствиям, поэтому при малейших недомоганиях обратитесь к специалисту. Только он сможет поставить правильный диагноз и подобрать щадящее лечение.
Советуем почитать: Пиелонефрит во время беременности: симптомы, лечение, профилактика
Развитие уретрита происходит на фоне попадания патогенной и условно-патогенной флоры в мочеиспускательный канал.
При беременности такое явление случается часто, это связано с особенностями женского организма в этот период. Терапия проводится только под контролем лечащего врача.
Почему развивается болезнь
Уретрит при беременности возникает по инфекционным и неинфекционным причинам. Чаще развивается при распространении микроорганизмов в область уретры.
При обследовании у женщин выделяются кишечная палочка, стрептококки или стафилококки. Специфическое воспаление развивается на фоне распространения в канал:
- Микоплазменной инфекции.
- Трихомонад, хламидий.
- Уреаплазменной инфекции.
- Возбудителя гонореи.
- Вируса простого герпеса второго типа.

Перечисленные инфекции попадают в мочевую систему только при незащищенном половом контакте. При этом у беременной женщины часто развивается поражение половых органов.
Неспецифические уретриты возникают на фоне снижения иммунитета и в силу анатомических особенностей строения женской мочеполовой системы. Распространение часто происходит из области прямой кишки или влагалища в результате несоблюдения правил личной гигиены.
Развитию инфекционного процесса способствуют:
- Сопутствующие болезни: гайморит, тонзиллит, синусит. Банальный кариес становится источником инфекции.
- Постоянный прием медикаментов, угнетающих иммунную систему.
- Переохлаждение. Значение имеет как общее, так и местное переохлаждение. При этом наблюдается снижение защитных сил и развитие инфекционных болезней.
Факторы, о которых говорилось выше, способствуют снижению резистентности организма. Бактерия которая попадает в передний отдел мочевого канала, провоцирует развитие уретрита.
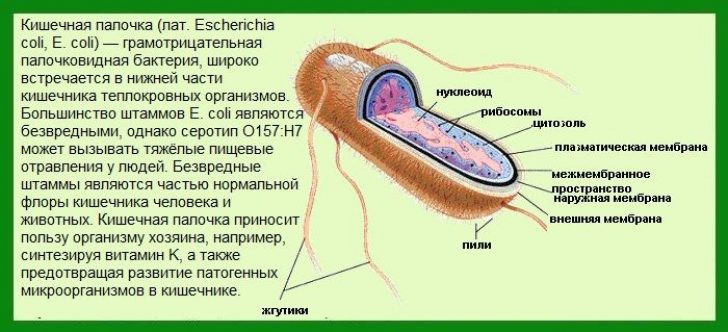
Роль в развитии уретрита и инфекционных болезней мочевыделительной системы у женщин отводится кишечной палочке.
Этот микроорганизм обитает в микрофлоре кишечника в минимальных количествах. Постоянно подавляется нормальной флорой, что удерживает чрезмерное развитие.
В силу близко расположенного анального, вагинального и уретрального отверстий этот микроб может без препятствий мигрировать в эти структуры.
Развитие патологии в этом случае происходит только на фоне снижения иммунитета и предрасположенности.
Особенности женского организма при беременности
Беременность сопровождается изменением в работе органов и систем. При развитии плода первым перестраивается гормональный фон женщины. Вырабатываются гормоны, отвечающие за нормальное течение беременности, формирование секрета молочных желез.
Перестраивается работа щитовидной железы, надпочечников. В другом ритме начинает функционировать желудочно-кишечный тракт.
Иногда у женщин отмечается анемия в силу дефицита железа или витамина В12. Значение отводится изначальному уровню здоровья женщины.
Часть медиков описывает, что в таком положении у женщины развивается некоторый иммунодефицит.
Связывают с изменениями, о которых говорилось выше, с недостатком витаминов, питательных веществ. В итоге женский организм становится уязвимым к инфекциям и болезням.
Исключение не составляет уретрит, который регистрируется в 20 % случаев. При появлении первых признаков женщина должна сразу обратиться к врачу за помощью, существуют осложнения болезни, которые влияют на здоровье матери и будущего ребенка.
 Расположение органов у женщины при беременности
Расположение органов у женщины при беременности
Как определить уретрит
Симптомы патологии у беременных женщин имеют либо яркую окраску, либо протекают незаметно. Проявления зависят от вида микроба, вызвавшего болезнь.
Симптомокомплекс неспецифического уретрита:
- Незначительная боль при мочевыделении.
- Появление зуда или жжения в области уретры.
- Отмечается покраснения, отечность кожи вокруг канала.
В целом женщина чувствует себя удовлетворительно, что снижает вероятность своевременной диагностики болезни.
Интенсивность зависит от иммунитета. Если уретрит развивается остро и сопровождается выраженными проявлениями, то признаки иные:
- Отмечается резкая боль в момент выделения мочи.
- Боль отдаёт в область лона или поясницы.
- Наблюдаются слизистые выделения.
- Моча становится мутной.
Иногда отмечается недержание мочи. В острую стадию беременная женщина отмечает слабость, недомогание, сонливость.
Уретрит при позднем обращении переходит в хроническую форму. Проявляется уменьшением интенсивности симптомов. Характерны:
- Дискомфорт в уретре при выделении мочи.
- Нарушения мочеиспускания в виде появления боли.
- Частые походы в туалет.
Для хронической стадии уретрита характерным может явиться частое желание опорожнить мочевой пузырь. После выделения мочи остается чувство неудовлетворенности.
Присоединение ИППП приводит к развитию специфического уретрита. Характерная особенность заключается в выделениях, которые отходят из мочевого канала.
Появляются белые, серые или зеленые выделения. Моча теряет прозрачность, может появляться кровь. На этом фоне женщины отмечают резкую болезненность в спине, нижней части живота и в лобковой области.
Диагностика и лечение
Определяют уретрит с помощью осмотра и проведения лабораторных исследований. Женщине назначается общеклинический анализ мочи, позволяющий оценить количество лейкоцитов, эритроцитов, цилиндров, примеси крови.
Проводят исследование мочи путем бактериологического метода, по результатам которого определяют вид и чувствительность микроба к антибиотикам.
Лечат уретрит у беременной женщины несколькими способами. Выбор препарата будет зависеть от состояния, степени и тяжести болезни, длительности, количества рецидивов и срока.
Лечение уретрита проводится по следующим принципам:
- Антибактериальные препараты должны быть безопасными для матери и плода.
- Проведение бактериологического контроля после терапии.
- Использование средств, которые повышают иммунитет.
- Разработка рекомендаций по профилактике развития патологии.
Терапия начинается с применения антибиотиков. Используют только те препараты, что разрешены при беременности, группы макролидов и фторхинолонов.
Препарат выбирается с учетом вида возбудителя. Если причиной становится ИППП, то используют препараты, которые проявляют активность в отношении этих инфекций.
Развитие уретрита при беременности требует лечения, способствующего повышению иммунитета. Этому аспекту уделяется значение с первого месяца развития плода.
Часто женщинам назначают витаминные и минеральные комплексы. Дают следующие рекомендации:
- Проводить на свежем воздухе не менее 2 часов в день.
- Заниматься йогой или другим видом упражнений, разрешенных в положении.
- Добавлять в рацион фрукты, овощи, соки. Ограничить прием легких углеводов в виде шоколада или иных сладостей.
- Следить за личной гигиеной. Проводить туалет наружных половых органов несколько раз в день, без использования мыла. Рекомендуется пользоваться специальными средствами.
- Использовать барьерную контрацепцию при половом контакте с новым партнером.
Лечение уретрита проводится врачом после ряда специальных обследований. Внимание уделяется профилактике и снижению рисков развития патологии.
Чем опасен уретрит в положении
Рассматривая вопрос, рассмотрим несколько моментов:
- Инфекция мочевыделительной системы у женщин имеет тенденцию к распространению вверх.
- Рецидив происходит в 50 % случаев.
- Воспаление осложняется рядом угрожающих жизни состояний.
Беременная женщина не является исключением из общих правил. Ослабленный организм не справляется с нагрузкой.
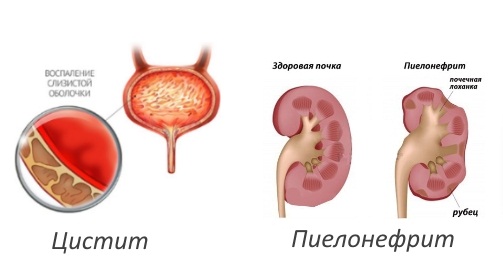
По этой причине часто при уретрите инфекция быстро поднимается в мочевой пузырь, что приводит к развитию цистита.
Эта патология характеризуется острой и нестерпимой болью при мочевыделении, появлением болевых ощущений в нижней части живота.
Вслед за циститом, на фоне ослабленной иммунной системы возникает риск попадания инфекции в почки. В этом случае развивается пиелонефрит, который является серьезной болезнью для человека.
Помимо ряда осложнений, присоединение уретрита для беременной женщины может закончиться ранними родами или выкидышем. Развитие событий будет зависеть от вида микроорганизма, который вызвал уретрит.
В клинической практике существуют примеры, когда в спинномозговой жидкости новорожденных детей обнаружена кишечная палочка, это становится причиной развития у ребенка менингита.
Поэтому беременные женщины обязаны тщательно следить за здоровьем и вовремя обращаться за помощью. Лучше сделать много анализов и исследований, чем подвергнуть будущего ребенка опасностям.
