Воспаление мочевого канала после родов

Довольно распространенным является цистит после родов, который развивается по множеству причин. Лечение цистита после родов проводится только по назначению врача, чтобы не принести вред ребенку, так как все вещества поступают в его организм с грудным молоком.
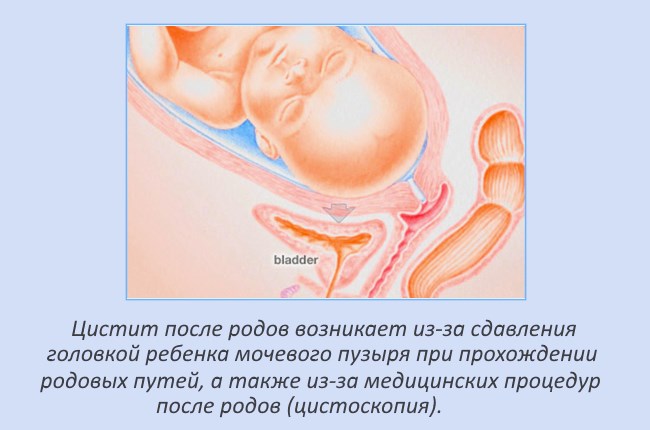
Цистит после родов у женщин
У женщин цистит проявляется намного чаще, чем у мужчин. Это обусловлено тем, что женская уретра намного короче. Цистит после родов развивается достаточно часто. Тому служат следующие причины:
- продвижение плода по родовым путям приводит к нарушению кровотока в малом тазу, что является фактором риска для развития цистита;
- сразу после рождения ребенка всем женщинам проводится катетеризация мочевого пузыря. Катетер может стать переносчиком возбудителя;
- в первые несколько суток нарушается иннервация нервных окончаний, из-за чего могут отсутствовать позывы в туалет. Женщинам необходимо каждые 2 часа опорожнять мочевой пузырь. Накопление мочи в мочевом пузыре является благоприятной средой для размножения патогенных микроорганизмов;
- основной причиной цистита является переохлаждение. В послеродовом периоде это может быть из-за пузыря со льдом. Однако это является обязательной мерой профилактики кровотечения, которое может развиться из-за недостаточного сокращения матки;
- после родов в организме женщины происходят гормональные изменения, которые способны ослаблять иммунную защиту;
- во время родов происходит потеря крови;
- предрасполагающим фактором является наличие инфекции во влагалище. В норме в нем имеется микрофлора, но при воздействии определенных факторов развивается цистит.
Также может развиться стерильная форма цистита. Это происходит из-за сдавления головкой плода мочевого пузыря. Появляется в тех случаях, когда ребенок большой, но кесарево сечение назначено не было. Симптомы цистита после родов такие же, как и у небеременных женщин. В процессе родов включаются все резервы женского организма, что приводит к его истощению. Это обеспечивает благоприятную среду обитания для патогенной микрофлоры.

Лечение цистита после родов при грудном вскармливании
Диагностика позволит определить, какой вид бактерий вызвал заболевание и подобрать антибиотики, воздействующие на них. Лечение цистита после родов при грудном вскармливании должно осуществляться только разрешенными препаратами. Лечить цистит после родов без применения антибактериальных средств практически невозможно. Остальные препараты приносят только временное облегчение, которое вскоре сменится новым обострением симптомов.
Без антибиотика цистит у кормящей мамы может перейти в хроническую форму и периодически обостряться. В худшем случае воспалительный процесс может перейти на почки. Некоторыми группами антибиотиков можно лечить цистит при гв, в молоко они попадают в малом количестве или не попадают вообще.
Лечение после родов при грудном вскармливании может проводиться антибиотиками, относящимися к группе пенициллинов, макролидов и цефалоспоринов. К группе макролидов относится Эритромицин. Он является умеренно безопасным при грудном вскармливании, так как попадает в организм ребенка в малых дозах. Также им можно лечить цистит при беременности и инфекции у грудничков.
К группе пенициллинов относятся Амоксиклав и Аугментин. Этими препаратами можно осуществлять лечение цистита при грудном вскармливании, так как они не вызывают побочных эффектов у ребенка. Также разрешено использовать для лечения инфекций у новорожденных и грудничков. К группе цефалоспоринов относится Зиннат. Он также разрешен кормящим женщинам и новорожденным детям.
Лечение цистита после родов должно осуществляться препаратами, которые назначит врач. Они подбираются индивидуально для каждой пациентки. Данные антибиотики можно пить беременным при цистите, а также новорожденным детям при наличии показаний.
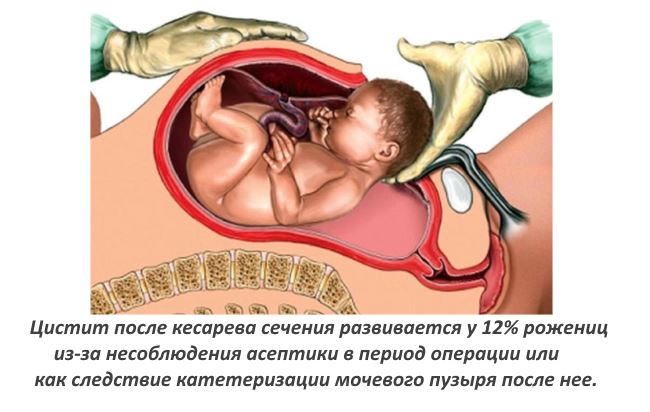
Цистит после кесарева сечения
Кесарево сечение проводят на сегодня каждой пятой роженице. Соблюдение антисептики и асептики позволяет свести риск возникновения бактериальной инфекции практически к нулю. Современные антисептические средства уничтожают всю патогенную микрофлору. Однако, цистит после кесарева сечения все же может развиться, и вызван он следующими причинами:
- Активизация хронических заболеваний. Любая операция приводит к угнетению иммунной защиты. Просыпаются очаги инфекции, в том числе и развивается цистит после кесарева сечения.
- Катетеризация мочевого пузыря.
- Случайные травмы мочевого пузыря при операции, которые могут вызвать воспаление и цистит после кесарева.
- Истощение организма из-за токсикоза. На поздних сроках токсикозы являются опасными и приводят к нарушению работы почек. Моча застаивается в мочевом пузыре, происходит накопление бактерий и появляется цистит после кесарева сечения.
- Снижение иммунной защиты.
- Тяжелое течение беременности.
- Нарушение приема препаратов после операции.
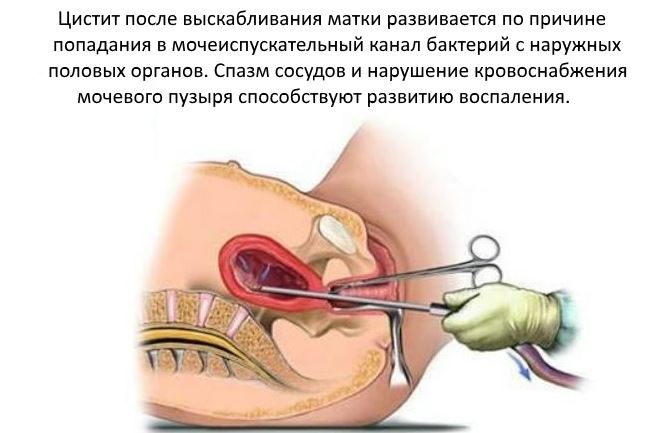
Цистит после аборта
Аборт – инвазивная манипуляция, в ходе которой происходит прерывание беременности. Его можно делать до 12 недели по желанию пациентки. На более поздних сроках – только по показаниям врача. Цистит после аборта развивается также часто, обусловлено это активизацией хронических очагов инфекции, анатомическими особенностями или реакцией на саму операцию.
Выделяют следующие причины, по которым развивается цистит после аборта:
- Занесение инфекции во время манипуляции.
- Воспаление матки.
- Сокращение сосудов.
- Обострение хронических заболеваний.
Риск развития заболевания увеличивается, если уретра расположена близко к влагалищу. В таких случаях риск развития цистита увеличивается не только после каких-либо манипуляций, но и в повседневной жизни.
data-full-width-responsive=»true»
Плейлист видео про цистит (выбор видео в правом верхнем углу)
Диагноз «цистит» знаком каждой второй женщине. Это заболевание возникает у родильниц особенно часто из-за ослабленного иммунитета после родов. Цистит опасен осложнениями, и заниматься самолечением во время послеродового восстановления гинекологи не рекомендуют. На начальной стадии болезни можно обойтись без приема антибиотиков. Но воспалительный процесс прогрессирует очень быстро, и если упустить начало заболевания, то придется принимать лекарства несовместимые с ГВ. Важно правильно распознать первые признаки цистита и вовремя обратиться к врачу.
О том, как проявляет себя цистит после родов, и как предотвратить рецидив заболевания рассказываем в нашей статье.
Что такое цистит
Цистит – это инфекционно-воспалительный процесс в слизистой оболочке мочевого пузыря. Возбудителями болезни становятся бактерии, которые в норме населяют организм человека. Они являются частью микрофлоры: стрептококки, стафилококки, кишечная палочка, грибы рода Candida. Под действием негативных факторов количество этих бактерий резко возрастает, и организм реагирует на них как на чужеродные.
Женщины болеют циститом чаще чем мужчины из-за особенностей строения наружных половых органов. Мочеиспускательный канал женщин короткий (3-5 см) и расположен по соседству с анальным отверстием и влагалищем. Патогенные бактерии без труда попадают в уретру и стремительно размножаются на фоне ослабленных сил организма.
Факторы, провоцирующие развитие болезни
Застой мочи, недолеченные урогенитальные инфекции, несоблюдение правил личной гигиены в послеродовом периоде провоцируют цистит. А также беременность и роды становятся пусковым механизмом для начала воспалительного процесса в мочеполовой системе. Как это влияет на развитие болезни:
- После родов происходит физиологическое снижение иммунитета и гормональная перестройка. Это ослабляет защитные силы организма в борьбе с патогенной флорой.
- Голова ребенка, проходящая по родовым путям, сдавливает кровеносные сосуды малого таза. Кровообращение уменьшается, ткани мочевого пузыря слабо обогащаются кислородом и не получают достаточного питания.
- Голова плода сдавливает мочевой пузырь и образуется застой мочи.
- Послеродовые выделения провоцируют дисбактериоз влагалища.
- Установка катетера для мочевыведения, которую иногда практикуют после осложненных родов.
- Лед на живот может привести к переохлаждению и снижению местного иммунитета. Однако стоит отметить, что эта процедура после родов обязательна. Это делается для стимуляции сокращений матки и предотвращения маточного кровотечения после родов.
- Из-за сдавливания нервных окончаний в органах малого таза женщина не чувствует позывов к мочеиспусканию. Это приводит к застою мочи.
Цистит — это воспаление слизистой оболочки мочевого пузыря
Как проявляется цистит
Начало заболевания характеризуется частым мочеиспусканием. Позывы сильные, но при этом количество выделяемой мочи маленькое. Спустя 2-3 часа появляются острые режущие боли во время мочеиспускания, боли внизу живота. Моча становится мутной, с примесью крови. Иногда возникает недержание. Из-за атрофии нервных окончаний, женщина не чувствует позывов к мочеиспусканию. Это состояние проходит после выздоровления.
Резкое повышение температуры до 38-39 градусов, ломота в теле, боли в пояснице могут быть признаками начала пиелонефрита. Пиелонефрит – это осложнение цистита. Бактерии по мочеточнику поднимаются вверх и приводят к воспалению почечной лоханки. При пиелонефрите показана срочная госпитализация, особенно для женщин после родов.
Лечение цистита
Лечение цистита нужно начинать при первых признаках начала заболевания. На начальной стадии можно обойтись без применения сильных препаратов. Но уже через 3-4 дня прогрессирующей болезни врачи назначают антибиотики. Некоторые из них несовместимы с ГВ.
Для назначения корректной терапии пациенты сдают анализы мочи: общий и на чувствительность к антибиотикам.
Цистит лечится совместно с бактериальным вагинозом и урогенитальными инфекциями. Поэтому нужно сдать мазок на микрофлору из влагалища.
Цистит – это инфекционное заболевание. Оно требует терапии антибактериальными препаратами. Во время лактации женщинам назначают антибиотики пенициллиновой группы, лекарства из натуральных компонентов. К ним относятся уросептики. Эти препараты природного состава концентрируются в моче, не распространяясь в другие органы. Действие уросептиков антимикробное и противовоспалительное. На рынке представлено достаточное количество медикаментов для лечения цистита при грудном вскармливании. Терапию назначает уролог или гинеколог. Антибиотикотерапию нельзя прекращать после того, как прошли симптомы заболевания. Важно пройти полный курс лечения чтобы предотвратить осложнения или рецидивы.
Для лечения цистита также применяют метод инстилляции мочевого пузыря. Процедура предполагает введение препаратов непосредственно в мочевой пузырь через катетер. Такой способ воздействует только на область воспаления, и исключает попадание лекарства в грудное молоко. Процедура безболезненная, но по ощущениям неприятная.
Процедура инстилляции мочевого пузыря
Как лечить цистит в домашних условиях
Помимо медикаментозного лечения во время болезни нужно придерживаться основ правильного питания и пить большое количество жидкости.
Любой воспалительный процесс в организме смещает кислотно-щелочной баланс в сторону кислой среды. В таких условиях бактерии быстро размножаются. Напротив же, в щелочной среде патогенные микроорганизмы выжить неспособны. Ощелачивание организма способствует выздоровлению. Чтобы выровнять кислотно-щелочной баланс кушайте ощелачивающие продукты: фрукты (в том числе и кислые как лимон), овощи в свежем виде, зелень, ягоды, орехи, пророщенные злаки, пища без термической обработки. Исключите продукты закисляющие организм: мучные изделия, сахар, мясо, шоколад, кофе, какао, соусы, майонез, варенные злаки. Чтобы снять отек слизистой оболочки ограничьте употребление соли.
Кофеин сужает сосуды и гладкую мускулатуру мочевого пузыря. Спазм сосудов приводит к застою мочи. Кофеиносодержащие напитки лучше исключить во время цистита.
Обильное питье вымывает токсины и бактерии из мочевого пузыря. Пить нужно не менее 2-3 литров жидкости в сутки. Пусть это будут негазированная вода, всевозможные морсы, отвар ромашки. Ромашка имеет антибактериальное и мягкое мочегонное действие.
Мощное противовоспалительное и антиоксидантное действие оказывает клюквенный морс. Но чтобы сохранить его полезные свойства напиток нельзя кипятить. Приготовить клюквенный морс несложно. Разомните толкушкой ягоды клюквы и отожмите сок с помощью марли. Ягодный жмых соедините с холодной водой и нагрейте (не доводите до кипения!). Остудите отвар и добавьте его к ранее выжатому соку. Для сладости добавьте немного меда. Пейте напиток теплым.
Клюквенный морс оказывает мягкое слабительное действие
Нельзя использовать грелку на низ живота во время цистита. Это провоцирует размножение бактерий и еще больше усугубляет болезнь.
Как предотвратить цистит
Чтобы не спровоцировать рецидивы цистита нужно соблюдать ряд рекомендаций:
- Выбирать нижнее белье только из натуральных тканей. Избегать ношения трусиков-стринги. Они в силу своей формы способствуют попаданию бактерий из влагалища и ануса в мочевыводящий канал.
- Вылечить урогенитальные инфекции желательно до беременности.
- Не переохлаждаться. Переохлаждение снижает защитные силы организма, и сопротивляться болезням становится труднее.
- Менять послеродовые прокладки каждые 2 часа.
- После каждого посещения туалета подмываться. Направление движения руки — спереди назад.
При первых признаках цистита показан постельный режим и обильное питье. Если спустя сутки улучшение не наступает необходимо обратиться к врачу. Только специалист сможет назначить необходимые лекарства, совместимые с лактацией. Заболевание коварно стремительным переходом в пиелонефрит. Лечение осложнений цистита требует назначения агрессивных антибиотиков и прекращения ГВ.
Наш сайт — VsePoslerodov.ru
Для начала давайте разберемся, как устроена мочевыводящая система. Она включает в себя ряд органов: почки, мочеточники, мочевой пузырь и мочеиспускательный канал.
Почка – парный орган, по форме напоминающий фасоль, размер его чуть меньше кулака. Почки расположены в забрюшинном пространстве. Разобраться, где находится это место, совсем не сложно. Брюшина – это тонкая структура из соединительной ткани, похожая на пленку, которая покрывает все органы брюшной полости, как будто создавая для них мешок. Почки расположены вне этого мешка, на уровне пояницы, поэтому заболевания почек часто проявляются болями именно в этой области справа или слева.
Основная функция почек – выработка мочи. К почкам подходят крупные кровеносные сосуды, и кровь как бы профильтровывается через почку, при этом в ней задерживаются различные вредные вещества, которые необходимо вывести из организма. Эту функцию почки осуществляют благодаря своей структуре, элементарной функциональной единицей которой является нефрон – система, в которую входит клубочек тонких сосудов (капилляров). В почках через особую мембрану фильтруется вся кровь, которая течет по сосудам, из клубочка фильтрат (первичная моча) поступает в систему канальцев, где большая часть первичного фильтрата всасывается обратно в кровоток. Канальцы заканчиваются в чашечках и лоханках, которые собирают мочу перед выходом ее из почки в мочеточник. Так образуется моча.
От каждой почки вниз отходит мочеточник – узкая трубочка, по которой моча поступает в мочевой пузырь. Просвет мочеточника составляет 4–6 мм, длина – около 30 см. Оба мочеточника впадают в мочевой пузырь.

Мочевой пузырь – это полый мышечный орган, он располагается внизу живота за лобком. В зависимости от количества мочи, мочевой пузырь может растягиваться и сжиматься. У разных людей может удерживать от 250 до 500 мл мочи. При заполнении пузыря человек обычно ощущает позыв к мочеиспусканию. Как уже говорилось, в мочевой пузырь впадают два мочеточника. Нижняя часть мочевого пузыря суживается, образуя так называемую шейку, которая переходит в мочеиспускательный канал (уретру). Он также представляет собой полую трубку, по ней моча покидает организм человека. Причем в начале этой трубки – у выхода из мочевого пузыря и в конце – в области промежности, мочеиспускательный канал имеет так называемые сфинктеры – круговые мышцы. Первым сфинктером человек управлять не может, а вот с помощью второго можно сознательно задерживать мочеиспускание. У женщин уретра короткая (3–4 см) и широкая (10–15 мм).
При воспалении мочевого пузыря и мочеиспускательного канала появляются боли и рези внизу живота во время мочеиспускания, частые ложные позывы на мочеиспускание.
Как меняется мочевыводящая система при беременности
Во время беременности мочевыводящей системе женщины приходится работать с повышенной нагрузкой: она выводит продукты обмена не только будущей мамы, но и плода. Почкам необходимо фильтровать на 35–40 % больше крови, чем вне беременности. Растущая матка влияет на положение мочеточников, мочевого пузыря, эти органы мало смещаемы (в отличие, например, от кишечника), что затрудняет их работу во время беременности, так как беременная матка не отодвигает их, а сдавливает.

Количество мочи в течение беременности изменяется: оно увеличивается в I триместре, возвращается к исходным величинам во II триместре и уменьшается в конце беременности.
В конце беременности может появляться белок в моче (протеинурия). Это явление можно считать физиологическим, если оно не сопровождается отеками, повышением артериального давления и появлением лейкоцитов и эритроцитов в моче, а количество белка не превышает 0,3–0,5 г/л. После родов в норме белок в моче не определяется.
Во время вынашивания малыша значительно расширяются чашки и лоханки – емкости, которые собирают мочу внутри почки, особенно этот процесс выражен во втором триместре беременности – это позволяет накапливать значительно больше мочи. В таком состоянии они остаются примерно до 12–14 недель после родов. Изменения не обходят стороной и мочеточники. Во время беременности они «растут»: становятся шире и длиннее, изгибаются, обходя увеличивающуюся матку.
В результате описанных изменений, происходящих в мочевой системе, ухудшается отток мочи из почек и мочеточников, может возникнуть обратный заброс (рефлюкс) мочи из мочевого пузыря в мочеточники.
В мочевом пузыре также имеются изменения во время беременности – слизистая его становится более восприимчивой к различным поражениям, в том числе к воспалению.
После родов происходит постепенное возвращение мочевых путей к обычному состоянию. Полностью они приходят к норме в среднем к концу 16-й недели после появления малыша на свет. Если мочеточники после указанного срока остаются расширенными, возможно, для этого есть и другие причины, которые желательно найти, пройдя урологическое обследование. Необходимо отметить, что, несмотря на такое значительное расширение почечных лоханок и мочеточников, на ощущениях беременной женщины это в большинстве случаев никак не отражается.
Однако все описанные изменения являются предрасполагающими факторами для развития инфекционно-воспалительных изменений мочевой системы как во время беременности, так и после родов.
Что происходит с мочевыводящей системой во время родов?

Во время родов органы мочевыделительной системы также подвергаются значительным изменениям: так, головка малыша, продвигающаяся по родовым путям, оказывает давление на мочевой пузырь и мочеиспускательный канал. В результате такого механического воздействия эти органы мочевыделительной системы теряют чувствительность. А если в родах применялась и эпидуральная анестезия, то потеря чувствительности усугубляется. Именно поэтому только что родившие женщины часто не чувствуют позывов на мочеиспускание даже при сильно наполненном мочевом пузыре.
В течение всех родов регулярно (не реже, чем каждые 6 часов) проводятся вагинальные осмотры, во время рождения головки и сразу после рождения малыша и плаценты в области промежности выполняются различные медицинские манипуляции, в том числе в мочевой пузырь вводят катетр для его принудительного опорожнения. Это необходимо, учитывая описанную выше потерю чувствительности.
Эти факторы в дополнение ко всем вышеописанным анатомическим и физиологическим изменениям, происходящим во время беременности, являются предрасполагающими для развития инфекционно-воспалительных заболеваний органов мочевыделительной системы, так как способствуют нарушению своевременного оттока мочи и попаданию инфекции в мочевыводящие пути.
4 возможные проблемы с мочевыводящей системой после родов
1. После родов молодая мама, как правило, фактически не ощущает позывы на мочеиспускание. В свою очередь, наполненный мочевой пузырь препятствует нормальному сокращению послеродовой матки и является фактором риска маточных кровотечений, а также возникновения инфекционно-воспалительных осложнений со стороны матки. Кроме того, это способствует развитию воспаления мочевыводящих путей (мочевого пузыря и мочеиспускательного канала).
Совет. Чтобы избежать подобных неприятностей, необходимо принуждать мочевой пузырь работать. Ничего сложного тут нет – просто надо ходить в туалет каждые 2–3 часа, даже если нет никакого желания. Для этого можно завести будильник в телефоне с указанным интервалом, чтобы не забывать о необходимости посещения туалета. Чтобы попытки мочеиспускания не были бесполезными, можно включать воду, так как звук льющейся воды рефлекторно способствует расслаблению сфинктера мочевого пузыря и инициирует мочеиспускание.
2. В первые дни после родов до становления лактации – смены молозива на молоко, налаживания режима кормлений, молодым мамам обычно рекомендуют немного снизить количество потребляемой жидкости (до 1 литра в день). Даже в этих условиях не стоит забывать о том, что нужно регулярно опорожнять мочевой пузырь.

Если на промежность или стенку влагалища были наложены швы, то в этой области возможно ощущение болезненности, жжения при мочеиспускании. Это обусловлено тем, что моча обладает раздражающим действием на имеющиеся ранки. Эта проблема может возникнуть сразу после родов и беспокоить в первые 2–3 суток.
Совет. Для решения этой проблемы можно мочиться в душе или под струей воды.
3. Если болезненность при мочеиспускании сопровождается болями в области мочевого пузыря, частыми, возможно, ложными позывами на мочеиспускание, при этом количество выделяемой мочи ничтожно мало, моча меняет цвет, запах, содержит примесь крови, то можно подозревать цистит или цистоуретрит – воспаление слизистой оболочки мочевого пузыря, мочеиспускательного канала.
Совет. При появлении таких симптомов необходимо обязательно обратиться к врачу, так как воспаление нижних отделов мочевыделительной системы достаточно скоро может распространиться на вышележащие органы, в частности – почки, с развитием воспаления ткани почек – пиелонефрита. Для лечения цистита традиционно применяются антибиотики. Врач подберет такой препарат, применение которого не помешает грудному кормлению.
4. После родов молодая мама может столкнуться с недержанием мочи – ее непроизвольным отделением при смехе, чихании, кашле и физических нагрузках. Причиной недержания может быть чрезмерное растяжение, слабость мышц промежности или травма промежности. В любом случае этот симптом должен быть поводом для обращения к врачу. Доктор на первом же осмотре оценит, насколько серьезна ситуация.
Совет. Если нет серьезных травм промежности, рекомендуется делать упражнения Кегеля для тренировки мышц тазового дна, которые позволяют восстановить их тонус. В случае неэффективности данной тактики через несколько месяцев может встать вопрос об оперативном лечении.
Важно помнить, что регулярное, своевременное медицинское наблюдение во время беременности, соблюдение указанных рекомендаций по гигиене мочевых органов, поможет избежать лишних проблем после родов.
Упражнения Кегеля
Эти упражнения можно начать делать сразу после родов, если нет швов на промежности. В случае наличия швов надо подождать, пока доктор разрешит их выполнять – обычно это происходит через 10 дней после родов. Кстати, подобные тренировки в большинстве случаев можно устраивать и во время беременности.
Чтобы понять, как делать упражнения, достаточно будет один раз произвольно задержать мочеиспускание. При этом несложно понять, какие именно мышцы следует напрягать, делая упражнения. Именно такие сжатия-расслабления промежности следует выполнять, начиная с 10 раз, постепенно ежедневно наращивая их количество до сотни. Полезным будет научиться выполнять напряжения-сжатия отдельно мышц прямой кишки, отдельно – влагалища.
Как избежать воспалений в мочевыводящей системе?
Учитывая все факторы, предрасполагающие к развитию инфекционно-воспалительных заболеваний мочевой системы, формирующиеся во время беременности и родов и не теряющие актуальности после них, необходимо:
- регулярно во время беременности сдавать все необходимые анализы, в том числе анализы мочи;
- своевременно лечить все очаги инфекции во время беременности;
- соблюдать правила личной гигиены на протяжении беременности и после родов: при подмывании все движения должны быть направлены спереди назад – от мочеиспускательного канала к прямой кишке. После родов в течение первых 7–10 дней следует подмываться после каждого мочеиспускания.
