Воспаление на ноге не заживает
Человек в повседневной жизни неоднократно получает травмы разного характера, после чего сталкивается с не всегда благоприятным процессом заживления. Период восстановления зависит от правильного оказания первой медицинской помощи, иммунной системы, а также наличия хронических заболеваний. В данной статье мы расскажем, что делать, если не заживает рана на ноге.
Причины и условия возникновения ран

Главная функция кожи – защитная: предотвращает механическое и химическое воздействие внешней среды, предупреждает попадание патогенных микроорганизмов внутрь нашего организма.
От действий агрессивных факторов орган часто получает дефекты в виде ссадин и царапин.
Рана ─ это повреждение целостности кожного покрова и глубжележащих мягких тканей. К ее характерным признакам относят: ощущение боли, кровотечение, зияние. Небольшие ссадины поражают верхние слои кожи, обширные образуют раневой канал, затрагивая мышцы, сухожилия и сосуды.
Пусковым механизмом развития мокнущих, впоследствии гнойных, ран является повышенное выделение плазмы крови через травмированную кожу. Такой процесс считают неотъемлемым в регенерации, т.к. с плазмой выделяются продукты распада клеток, но ее переизбыток предоставляет питательную среду для микробов.
Способствующие воспалению причины:
- попадание инфекции;
- химические и термические ожоги;
- тесное соприкосновение раны с одеждой;
- хронические кожные заболевания (дерматит, экзема, псориаз);
- аллергические проявления;
- нарушение кровообращения;
- сниженный иммунитет;
- повышенное потоотделение.
Виды ран на ноге
Разделяют на несколько видов, учитывая происхождение, характер повреждения и клиническую картину заживления.
По происхождению делят на:
- преднамеренные ─ операционные, наносятся в клиниках с лечебной и диагностической целью стерильными инструментами на предварительно обработанной антисептиком коже;
- случайные ─ полученные в быту при травме, происходит обязательное инфицирование.
В зависимости от повреждения:
- резаные;
- колотые;
- рубленые;
- укушенные;
- рваные;
- огнестрельные;
- отравленные;
- ушибленные;
- смешанные.
По течению заживления выделяют:
- сухие;
- мокнущие;
- гнойные.
Сухие
В процессе регенерации на раневой поверхности образуется корочка (струп), она выполняет защитную функцию, предотвращая попадание бактерий в рану, ее плотность зависит от метода лечения.
Чаще образуются на ожогах и ссадинах.
Неглубокие повреждения можно лечить открытым способом, без применения повязок, в данном случае корка формируется сразу после травмы, наблюдается выделение жидкости с желтоватым оттенком, которую ошибочно воспринимают за гной.
Мокнущие
Если ранка не подсыхает и постоянно сочится – это говорит о присоединении вторичной инфекции и образовании мокнущей поверхности.
В этой ситуации иммунитет пытается устранить воспалительный процесс самостоятельно, усиливая выработку избыточной плазмы крови.
Мокнущие раны на ногах возникают на фоне варикозного заболевания, рожистого воспаления, при тромбозе и тромбофлебите. Также способствующим фактором является сахарный диабет, провоцирующий развитие трофических язв на голенях.
Гнойные
Отмечается выделение гнойного экссудата из раневого канала, рядом расположенные мягкие ткани отечны и гиперемированы, появляется боль с чувством распирания раны, возможно некротизирование поврежденных участков. Впоследствии токсические продукты распада всасываются в кровь, вызывая общую интоксикацию организма.
Общие принципы обработки
Почему важна правильно оказанная первая медицинская помощь? Соблюдение правил первичной обработки предусматривает быстрое заживление раны.
Оценив степень повреждения, необходимо перейти к следующим действиям:
- после получения травмы пострадавший может находиться в возбужденном состоянии, поэтому необходимо обеспечить ему максимальный покой;
- соблюдайте стерильность: не следует касаться открытой раны незащищенными руками – воспользуйтесь одноразовыми перчатками;
- если визуально обнаружили в ране загрязнения, нужно ее промыть под холодной проточной водой, затем 3% перекисью водорода – она оказывает кровоостанавливающее и обеззараживающее действие. Частички мусора и омертвевшие ткани постараться удалить с помощью пинцета;
- края вокруг раны обработать антисептиком «зеленкой», фукарцином, не попадая на пораженные участки. Также используют уже готовые препараты Мирамистин, Диоксидин, Хлоргексидин, можно самостоятельно развести раствор из таблеток Фурацилина, «марганцовки»;
- далее наложить стерильную сухую повязку. Снимают ее, предварительно размочив дезинфицирующим средством.
Серьезные травмы с повреждением кровеносных сосудов необходимо показать врачу в течение 6 часов, в некоторых ситуациях требуется накладывание швов или специальных скоб. Не рекомендуется на свое усмотрение применять асептические порошки и аэрозоли, такие действия могут усложнить доступ к ране.
Всегда существует риск попадания особо опасной инфекции ─ столбняка, поэтому необходимо заранее пройти вакцинацию. Укушенные раны дикими животными представляют угрозу развития бешенства – такие случаи требуют обязательного обращения в больницу.
Лечение открытой мокнущей раны

Учитывая этапы образования мокнущей раны на ногах, лечение заключается в последовательности терапевтических мероприятий:
- при тяжелых поражениях придают ноге возвышенное положение, улучшая кровообращение и отток выделений;
- используют повязки с гипертоническим раствором, что позволяет снять отек и уменьшить количество отделяемой жидкости;
- по мере пропитывания бинтов необходимо регулярно менять повязки;
- местно назначают водорастворимые мази;
- тяжелая степень мокнущей раны требует антибактериальной терапии.
Во время лечения придерживаться полноценного питания, употреблять продукты, обогащенные витаминами В и С: они отвечают за восстановление тканей.
Медикаменты
Наиболее широко применяемые докторами лекарственные препараты:
- Левомеколь, Левосин, Фузидин─ мази, имеющие в составе антибиотик и иммуностимулирующие вещества. Наносят непосредственно на очищенную рану либо на марлевую салфетку;
- Банеоцин ─ бактерицидное средство, обладает охлаждающим эффектом. Осторожно назначают при ранах обширной площади и больным с аллергией;
- Ксероформ ─ порошок с характерным запахом, асептического, вяжущего действия, хорошо подсушивает раны;
- Бетадин – раствор на основе йода, используют для промывания ран;
- Биатен Аг ─ повязка с серебром антимикробного действия, впитывает и удерживает раневые выделения. Повязку разрешают оставлять на 7 дней (перед применением рекомендуют воспользоваться очищающими повязками Протеокс ТМ).
Народные средства

В дополнение к основному лечению возможно использование народных рецептов:
- Сырой картофель ─ измельченную массу отжимают, в полученном соке пропитывают марлевую салфетку и прикладывают к ране на всю ночь, утром проводят перевязку с аптечными препаратами.
- Лук ─ обладает природными фитонцидами, хорошо очищает от омертвевших частиц, снимает отек и уменьшает боль. Натирают лук и в марле накладывают на поврежденное место; будет временно ощущаться жжение.
- Кора ивы ─ используют в толченом виде как асептическое, кровоостанавливающее средство.
- Кашицу из листьев алоэ, золотого уса прикладывают на рану компрессом: эти растения оказывают регенерирующее действие.
- Сок тысячелистника заживляет, крапива улучшает кровообращение и помогает образованию корочки, подорожник останавливает кровотечение.
Лечение открытой гнойной раны
Вылечить рану с образованием гноя сложнее: задача состоит в предупреждении распространения воспалительного процесса на окружающие ткани, т.к. можно получить более серьезное осложнение ─ сепсис.
Выполняют следующие процедуры:
- Обеспечивают постоянный отток гнойных выделений, по показаниям расширяют и дренируют рану.
- Регулярно промывают раствором Диоксидина.
- Для улучшения отторжения некротизированных участков применяют протеолитические ферменты Трипсин и Химотрипсин: засыпают в сухом виде или разводят в физ. растворе, затем смоченные тампоны вводят в раневую полость на два дня.
- К лечению подключают антибактериальную терапию.
- Назначают иммуностимулирующие препараты.
- Индивидуально рекомендуют курс физиопроцедур.
Как ускорить процесс заживления и предупредить осложнения?

При тяжелом воспалительном процессе для исключения распространения инфекции пациенту не следует заниматься самолечением в домашних условиях. Рекомендуют лечение в медицинском учреждении, где назначают внутривенное введение антибиотиков и абсорбирующих препаратов.
В грануляционном периоде следует аккуратно и реже делать перевязки. Продолжают применяться мазь Левомеколь, либо переходят на другие препараты: Пантенол, Бепантен – они направлены на восстановление защитного слоя кожи, ускоряют процесс регенерации.
Лечиться маслами рекомендуют при неглубоких ранах и только на последнем этапе заживления: они создают пленку на раневой поверхности, прекращая доступ воздуха и затрудняя отхождение жидкости.
Когда нужен врач
Если наблюдаете у себя следующие симптомы:
- усиливающуюся боль в области повреждения;
- появление отека и покраснение вокруг раны;
- ощущение холода, дрожь;
- резкое повышение температуры тела;
- специфический запах из раны.
Течение мокнущей раны легкой и средней стадии при правильно подобранном лечении длится до 10 дней. Тяжелая форма (при глубоком повреждении) приобретает более длительный характер заживления – около месяца и дольше.
Болезнями вен и сосудов нижних конечностей страдает почти каждый 10 житель современных мегаполисов. Часто усложняют картину болезни обмена веществ, особенно сахарный диабет. Его тяжелая форма практически всегда приводит к появлению язвенных поражений кожи на ногах.
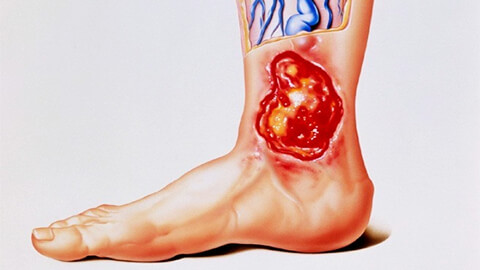
Трофическая язва — это хроническое, незаживающее длительное время некротическое поражение дермы. В большинстве случаев оно возникает после 40 лет, но. к сожалению, эта патология стремительно молодеет. Болезнь значительно ухудшает качество жизни и часто приводит к инвалидности. Чтобы исключить возможные осложнения, нужно вовремя обратиться на осмотр к врачу. А для этого человек должен знать об этой патологии максимум информации.
Трофическая язва: симптомы
Внешние проявления зависят от стадии развития болезни, длительности течения и причины возникновения. Свидетельствовать о начале развития язвенного процесса могут следующие признаки:
- отечность и жжение на коже;
- ночные судороги;
- зуд — иногда возникает ощущение, что зудит под кожей;
- появление синюшных пигментных пятен;
- ощущение «жара» на некоторых участках ног;
- увеличение венозной сетки;
- иногда возникает экзема и дерматит.
При таких симптомах рекомендуется обратиться к врачу. Особенно это необходимо, если у человека есть хроническая венозная недостаточность или сахарный диабет.
Последующая стадия формирования язвы характеризуется утолщением и болезненностью кожи ног. На голени при пальпации можно обнаружить небольшие провалы в зоне пигментации. Когда воспаление поражает подкожно-жировой слой, поверхность кожи становится глянцевой и неподвижной — ее практически невозможно собрать в складку.
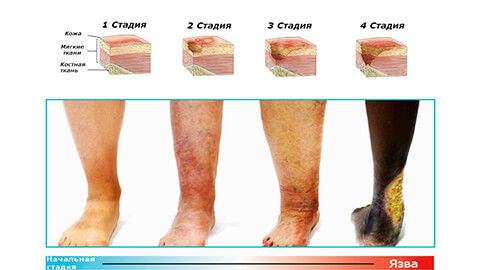
К поздним признакам запущенной болезни относят:
- формирование поверхностной язвы.
- увеличение раны в размере.
- неприятный гнилостный запах.
- гнойные выделения, покраснение кожи.
- вместо заживления, рана разрастается вглубь и в ширину.
Главным признаком возникновения именно трофической язвы является отсутствие восстановительных процессов. Такая рана трудно заживает и склонна к длительному течению. Возникновение нагноения свидетельствует о присоединении инфекции. Это состояние опасно тяжелыми осложнениями, и требует немедленного обращения к врачу.
Основные виды патологии
Язвы могут поражать одну или обе конечности. Возможно формирование одиночных или множественных образований. Но основная классификация зависит от причины возникновения. Различают следующие виды трофических язв:
- Венозные.
- Артериальные.
- Диабетические.
- Гипертонические.
- Инфекционные.
- Травматические (обморожения, ожоги).
- Рубцовые — возникают после травматических или операционных рубцов.
- Пиогенные — несоблюдение личной гигиены при гнойных поражениях кожи. Как правило, характерны для асоциальных личностей.
- Лучевые.
Также все язвенные поражения разделяют на малые (до 10 см), средние (до 26 см), большие (до 50 см) и обширные.
Трофическая язва: причина возникновения
По данным ВОЗ около 70% язвенных патологий возникают по причине венозной недостаточности. Синдром диабетической стопы приводит к такой патологии лишь в 15% случаев. Другие случаи связаны с травматическими поражениями или инфекционными системными заболеваниями.
Таким образом, патология может возникнуть в результате:
- Варикозного расширения вен, тромбофлебита.
- Обширных повреждений кожи — обморожения, ожоги.
- Фистул (артериовенозные свищи) врожденные или травматические.
- Гипертонии — высокое давление приводит к поражению сосудов.
- Паразитарных кожных болезней.
- Микоза.
- Вирусных или инфекционных общих болезней (туберкулез, болезнь Лайма).
- Различных новообразований, которые затрагивают сосуды. Это фиброма, распад опухоли, васкулит, меланома, саркома Капоши.
- Членовредительства.
- Лучевой терапии.
- Осложнения сахарного диабета.
Трофическая язва на ноге возникает по множеству причин. Но в любом случае это состояние требует медицинского осмотра, диагностики и лечения. Самостоятельно, без должной терапии, она не затянется. Многие люди мучаются годами об болезненных мокнущих ран, что неизменно приводит к ухудшению состояния.
Какие возможны осложнения
Особенностью язвенной раны является то, что она растет вглубь. В результате патологический процесс поражает не только подкожную клетчатку, но мышцы. Это приводит к сильному болевому синдрому, который не купируется обезболивающими медикаментами.
Запущенная многолетняя форма язвы опасна следующими серьезными состояниями:
- Периостит — возникает, когда некротический процесс достигает надкостницы.
- Артрит и контрактура голеностопного сустава.
- Остеомиелит — воспаление костной ткани из-за попадания в рану патогенных микроорганизмов.
- Рожистое воспаление.
- Сепсис.
- Паховый лимфаденит.
- Гангрена.
Также язва способна переродится в злокачественную опухоль. Это редкое осложнение, которое можно выявить только в случае, когда процесс остановить уже нельзя. Нередко формируется слоновость или лимфедема (хроническое нарушение лимфостаза).
Трофическая язва: лечение и диагностика
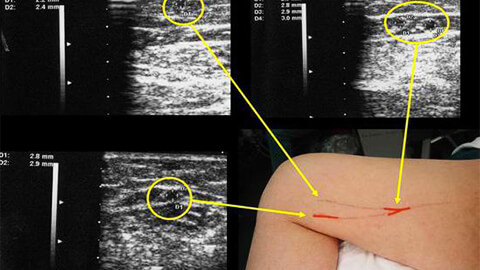
Помимо внешнего осмотра и изучение жалоб пациента, обязательно назначаются общие клинические анализы. Также для выявления глубины некротического поражения применяют аппаратные виды диагностики:
- УЗАС (ангиосканирование при помощи ультразвука).
- УЗИ нижних конечностей.
- УЗДГ — УЗИ м допплерографией..
- Ангиография с контрастированием.
- Интраваскулярная ультрасонография (внутрисосудистое УЗИ).
Лечение назначается только после выявления причины образования язвы. При этом требуется консультация хирурга, инфекциониста, терапевта, флеболога, эндокринолога.
Запущенная форма язвенного поражения с гнойным выделениями и поражением глубинных тканей дермы подлежат оперативному лечению. Важен и домашний самостоятельный уход за пораженным участком кожи.
Фармакотерапия и консервативное лечение
Консервативная терапия включает в себя медикаменты, противовоспалительные и антибактериальные мази, физиолечение и эластичную компрессию.
Обычно используются венотоники, спазмолитики, антибиотики (при наличии бактериальной инфекции). В качестве местной терапии используются мази и специальные салфетки, которые ускоряют заживление тканей и предупреждают нарушения свертываемости крови.
При варикозных язвах обязательна эластичная компрессия. Она осуществляется с помощью подобранного врачом компрессионного трикотажа. С его помощью удается снять отек, улучшить кровообращение, уменьшить боль. Также возможен вариант неэластичной компрессии. Это специальные, пропитанные лечебным составом повязки — повязка Уны, цинк-желатиновая повязка.
На начальных стадиях хороший результат дает физиолечение: ультрафиолетовое излучение, лазеротерапия и вакуумная терапия (VAC-терапия).
Местный уход за раной
Полное заживления язвенной раны невозможно без должного домашнего ухода. Для этого нужно соблюдать следующие этапы:
- Очищение от некротических тканей и промывание физиологическим раствором.
- Нанесение антибактериальной мази.
- Закрытие повязкой.
Выбирать перевязочный материал следует с врачом. При заживлении язвы требуется дышащий материал с увлажняющим составом. Он предохраняет рану от пересыхания и надежно защищает от бактерий и микроорганизмов.
При инфицированной ране повязка должна быть с антибактериальной пропиткой. Она поглощает выделяемое из язвы и помогает отторжению патогенных микроорганизмов.
Хирургические методы
Если консервативная терапия не помогает в течение 6 месяцев, и некротическое поражение усугубляется — показано оперативное вмешательство. К операции также прибегают при осложнениях, которые угрожают жизни человека (сепсис, гангрена).

Цель такого лечения — убрать отмершие ткани, прочистить рану и иссечь очаг некротического поражения. Широкое применение получили следующие методы:
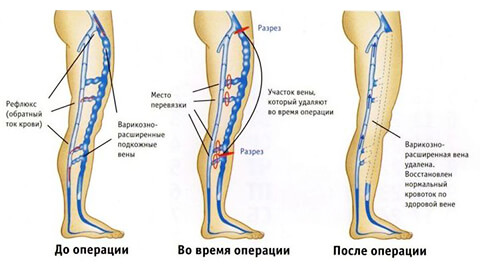
- Склерозирование патологических вен.
- Флэбэктомия.
- Открытое или эндоскопическое удаление пораженных вен.
- Трансплантация кожи при тяжелых некротических поражениях.
При диабетической язве широко используют метод «виртуальной ампутации». Хирург проводит резекцию плюснефалангового сустава и кости. При этом целостность стопы сохраняется. Это помогает решить проблемы с избыточным давлением (при лишнем весе) и устранить очаг костной деформации.
Лечение народными средствами
На начальной стадии, когда появились первые признаки трофической язвы, можно использовать народные средства. Однако они являются вспомогательным методом, и должны дополнять, а не заменять основное лечение.
- Хозяйственное мыло (темное) — после очищения кожи, смазывать мылом болезненный участок. Обязательно совмещать с ношением компрессионных чулков или гольфов. Улучшение возникает спустя несколько недель.
- Масло и репчатый лук — на растительном или оливковом масле обжарить лук. Остудить до комнатной температуры. Масло процедить и делать аппликации. Возникшую корочку не сдирать.
- Травяные сборы, которые обладают противовоспалительными свойствами. Это ромашка, кора дуба, календула. Этими настоями можно промывать язву или делать ванночки.
- Марлевый компресс из чайного гриба.
Все народные рецепты нужно применять после предварительного согласования с лечащим врачом. В противном случае болезнь можно усугубить. Если нет улучшений в течение недели, домашнее целительство нужно прекратить.
Профилактика заболевания
Следуя следующим рекомендациям можно минимизировать риск развития трофических язвенных поражений кожи:
- Забота о ногах — ношение удобной качественной обуви. Контрастный душ и отдых с приподнятыми ногами. Увлажнение стоп и голени. При травмах обращайтесь к врачу, особенно если у вас варикоз или сахарный диабет.
- Ежедневный осмотр ног на предмет венозных дефектов или ран.
- Постоянное ношение компрессионного трикотажа или использование эластичного бинта. Степень компрессии подбирается строго индивидуально.
- Занятия оптимальной физической нагрузкой — ходьба в любом темпе, бассейн (если нет открытых ран).
- Контроль за весом — лишний вес увеличивает давление в сосудах, что увеличивает риск образования трофических образований.
- Соблюдение диеты — уменьшение в рационе соли и сахара.
- Отказ от алкоголя, табакокурения.
Любую болезнь лучше предупредить, чем лечить. Трофическая язва формируется в течение длительного времени, и возникает как следствие других поражений кожи или внутренних заболеваний. Поэтому при любых болезненных симптомах в нижних конечностях нужно обратиться к врачу.
