Воспаление на рубце кожи
Мало кому удается прожить всю жизнь, не заполучив ни одного шрама. А самый первый из них – от БЦЖ – мы приобретаем почти сразу после рождения. Дальше все будет зависеть от везения и личной истории: травмы, аппендицит, кесарево, пластические операции… те или иные следы на нашем лице или теле останутся неизбежно.
Обычно они благополучно заживают и не доставляют особых хлопот. Но иногда что-то идет не так и послеоперационный рубец воспаляется – это может произойти как с молодыми, так и со старыми шрамами, как на начальном этапе их формирования, так и многие месяцы и годы спустя. Почему случаются такие проблемы и что делать тем, кто с ними столкнулся? Опасно ли это? Можно ли обойтись консервативными методами или понадобится повторная операция? TecRussia.ru разбирает причины и варианты лечения:
Самая вероятная причина воспаления молодого рубца – попадание в рану инфекции. Если верить медицинской статистике, при операциях на брюшной полости это случается у 5-35 человек из каждой сотни пациентов. Вероятность такого развития событий будет ниже при менее объемных вмешательствах, но намного выше при бытовых, производственных и иных подобных травмах, когда поврежденный участок изначально нестерилен.
Также, инфицирование может произойти и гематогенно – то есть с током крови из очагов хронического воспаления, таких как миндалины, пазухи носа и даже кариозные зубы. Кроме того, иногда вина лежит на хирурге, который не обеспечил должный уровень асептики в операционной. Симптоматика во всех случаях примерно одинаковая:
- шов продолжает болеть даже спустя 3-5 суток после операции;
- сама рана и кожа вокруг нее красная, отечная, горячая;
- появляются признаки общей интоксикации – температура, головная боль, слабость;
- в крови появляются признаки воспаления: ускоряется СОЭ, повышается количество лейкоцитов.
Инфекция может попасть в любой формирующийся рубец на стадии эпителизации – будь это крупный послеоперационный шов или крошечный след от БЦЖ. Подобное состояние требует немедленного вмешательства врача:
- В качестве базового способа лечения обычно используют антибиотики, которые вводят однократно перед операцией или сразу после нее.
- Если это не помогает, и шрам воспаляется еще сильнее (при ранней выписке это может случиться и дома), первое, что нужно сделать – немедленно обратиться к хирургу. Возможно, он ограничится назначением дополнительного курса антибиотиков в таблетках или инъекциях и обработкой раневой поверхности антисептиками.
- Если гнойный процесс зашел достаточно далеко, то рану раскрывают, удаляют гной и тщательно промывают. Возможно, после этого ее не зашьют наглухо, а оставят дренаж – трубку или резинку, которая не позволит краям закрыться, чтобы образующийся гной мог свободно вытекать наружу. Конкретные действия будут зависеть от состояния шва и индивидуальных особенностей организма пациента.
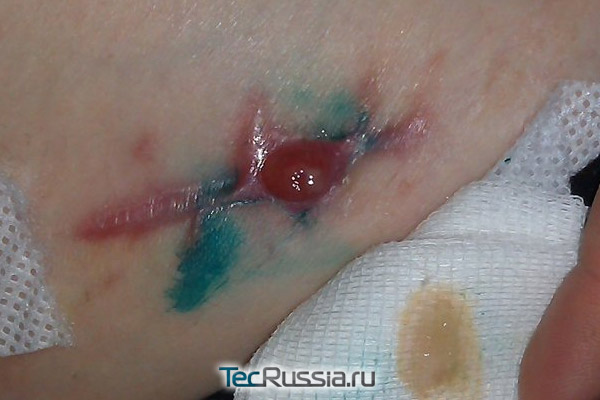
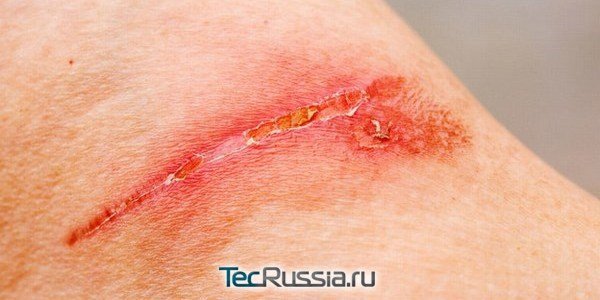
Еще один неприятный сценарий: послеоперационная рана вроде бы зажила нормально, пациент благополучно покинул стены клиники, а через несколько дней – или месяцев, а иногда даже лет – участок рубца краснеет и отекает, на нем формируется гранулема (ограниченное воспаление). Через некоторое время она прорывается, а внутри оказывается гной, или сукровица, которые постоянно подтекают из образовавшейся полости.
Такая патология называется лигатурный свищ и случается, когда организм отторгает наложенный шовный материал из-за индивидуальной непереносимости либо потому, что сами хирургические нити оказались источником загрязнения или болезнетворных бактерий. Обычно эта реакция происходит в течение первой недели, особенно при попадании инфекции, но может проявиться и на старых рубцах. Известны даже случаи, когда осложнение данного типа возникало спустя почти 35 лет после операции!
- Как формируются рубцы: 4 стадии созревания и рекомендации по уходу
- Где расположены швы после подтяжки лица и как сделать их невидимыми
Оптимальным для пациента будет ситуация, когда шовный материал, ставший причиной появления лигатурного свища, отторгается из раны, после чего состояние шрама, как правило, нормализуется (в т.ч. внешне) и больше не доставляет проблем. Но бывает и так, что воспаление переходит в хроническое, а если первоначальный операционный разрез проходил вблизи брюшной полости – оно может распространиться на внутренние органы. Здесь не обойтись без помощи хирурга:
- В неосложненных случаях врач назначает средства, которые ускоряют «прорыв» свища: примочки с гипертоническим раствором, ферментными препаратами, либо ихтиоловую мазь и ей подобные. После того как гранулема вскрывается, часто становится видна лигатура – ее удаляют пинцетом. Затем рану обрабатывают антисептиками до полного заживления. Иногда весь этот процесс укладывается в несколько дней, но иногда раскрытия приходится ждать недели и даже месяцы.
- В тех случаях, когда лигатурное воспаление рубца усугубляется и начинает влиять на общее состояние пациента – повышается температура, появляются изменения в составе крови – нужна срочная госпитализация. В стационаре свищ вскрывают и пытаются извлечь проблемные хирургические нити.
- В более сложных случаях гнойный участок иссекают целиком, по краю здоровых тканей.
- Для повторного ушивания раны подбираются современные материалы, не вызывающие отторжения, но даже они, увы, не гарантируют полного выздоровления – согласно статистике, более чем у половины пациентов в течение следующих 2 – 5 лет возникает рецидив лигатурного свища.
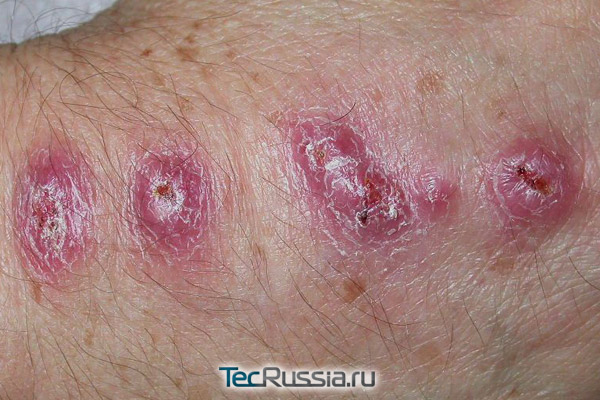
Послеоперационный шрам «созревает» в течение 1 года – в норме за это время на месте разреза формируется ровная тонкая полоска соединительной ткани. Если ее нарастает слишком много, возникает гипертрофический рубец – грубый, выступающий над поверхностью кожи. Если же разрастание настолько крупное, что выходит за пределы изначальной раны, оно называется келоид. И в том и другом случае внутри имеет место вялотекущее хроническое воспаление. Причины этих патологий могут быть различными, самые частые из них:
- наследственность;
- гормональная перестройка организма (пубертат, беременность);
- 1-я группа крови;
- темная кожа (4 – 6 фототип);
- трение и иные механические воздействия на шрам в период его созревания.
Визуально подобные отклонения становятся заметны примерно через 1-3 месяца после операции. Шов утолщается и уплотняется, начинает выступать над поверхностью, келоид в дополнение к этому порой активно чешется и болит.
По статистике такое патологическое рубцевание возникает у 1,5-4,5% пациентов. Основным способом борьбы с ним считается профилактика – именно поэтому пластические хирурги активно используют повязки и покрытия с силиконовым гелем. А вот при вмешательствах, выполняемых по состоянию здоровья, подобные меры безопасности часто упускаются. Тем не менее, специальные гипоаллергенные силиконовые пластыри и пластины рекомендуются всем без исключения пациентам, их целесообразно начинать использовать сразу после снятия швов.
Если этого оказывается недостаточно, терапию дополняют местными инъекциями стероидов, с помощью которых можно существенно замедлить и даже полностью остановить неконтролируемый рост соединительной ткани. По истечении года, когда шрам считается «зрелым», заметный эффект могут дать только механические воздействия: лазерная шлифовка либо хирургическое иссечение. Их в обязательном порядке сочетают с новым курсом профилактики и консервативного лечения, поскольку удаление келоида без применения дополнительных средств терапии в половине случаев приводит к рецидивам.
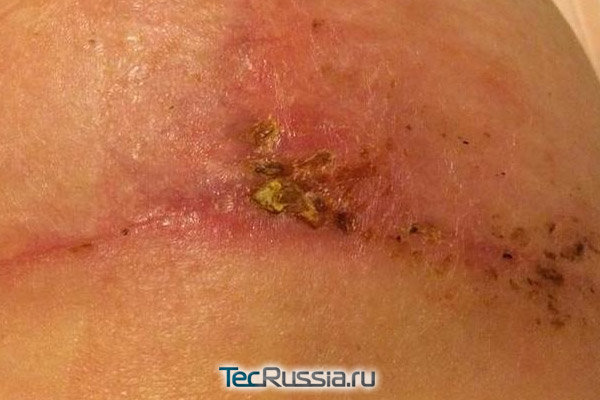
С любыми изменениями во внешнем виде или ощущениях, связанных с формирующимся шрамом, следует обращаться к хирургу. В идеале – к тому, который проводил операцию. Наиболее вероятные «виновники» проблемы и способ ее решения:
| Причина воспаления | Лечение |
| Инфицирование – возникает в течение первых нескольких дней после операции/травмы, проявляется характерным покраснением шрама и общим ухудшением самочувствия | Курс антибиотиков либо хирургическое вскрытие и очистка раны с повторным ушиванием |
| Лигатурный свищ – формируется только после наложения наружных или внутренних швов, чаще всего при использовании нерассасывающихся нитей. На рубце в результате образуется гранулема с гнойным содержимым | Вскрытие либо хирургическое удаление свища, наложение повторных швов из гипоаллергенных материалов |
| Разрастание соединительной ткани – формирование гипертрофического или келоидного шрама |
|
В случае со старым рубцом для определения точной причины проблемы могут понадобиться дополнительные исследования – УЗИ, биопсия и т.п.
Коллоидные рубцы (их также называют келоидными) — уплотнения и изменения кожного покрова, появляющиеся по различным причинам.
Келоид может появится в результате неправильного зарастания раны или пореза, при заживлении различных повреждений кожи и инфекционных заражениях. Если растяжки, атрофические и стянутые рубцы находятся на одном уровне с остальным кожным покровом, то келоиды как бы возвышаются над ним.
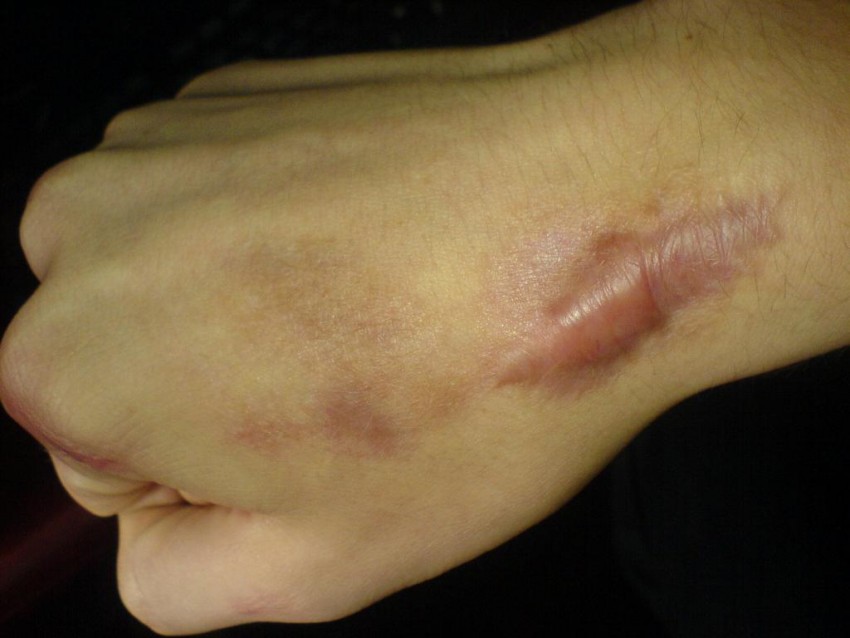
Данное кожное новообразование совершенно не опасно, но многие пытаются разрешить эту проблему из-за не эстетичного вида зарубцевавшегося участка кожи. Как же убрать коллоидный рубец? Подробнее рассмотрим этот вопрос.
Краткое содержимое статьи:
Почему образуется рубец
Келоиды по образованию делятся на две группы:
Первичные (спонтанные)
Такие рубцы возникают на внешне здоровой коже без каких-либо явных причин.

К появлению таких келоидов могут привести:
- Сбои в гормональной сфере;
- Внутренние травмы;
- Беременность;
- Хронические заболевания.
Обычно рубцеванию подвергается шея, спина, подбородок и линия челюсти, уши, особенно мочки.
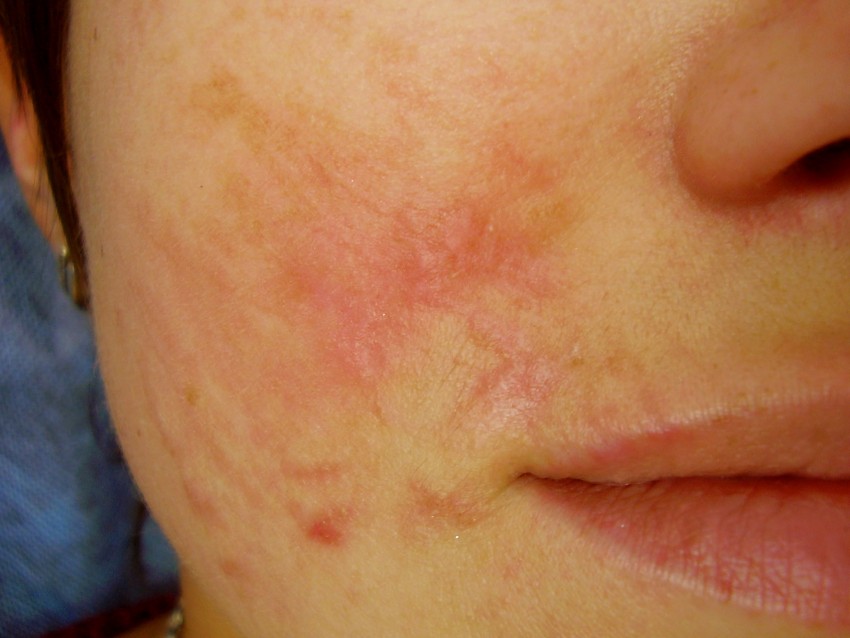
Вторичные (ложные)
Такие рубцы возникают на участках ранее поврежденной коже из-за каких-либо травм, поражений кожи и гнойниках. Заживление ран часто тормозит инфекция, вызывая воспаление и рубцевание.
К причинам относятся следующие:
- Непрофессиональное хирургическое вмешательство;
- Травмы, порезы и раны, залеченные без должного ухода и наблюдения специалиста;
- Последствия тяжелых кожных заболеваний, например, акне.

Появление келоида
До полного формирования келоида выделяют три стадии:
- В течение первых 7-10 дней на пораженном участке кожи появляется тонкий эпителиальный слой, может сопровождаться болезненными ощущениями;
- Далее в течение 25-30 дней протекает рубцевание, ткани рубца выступают над основным кожным покровом;
- После образования рубца в пораженном месте увеличивается процент соединительной ткани, кровеносные сосуды со временем исчезают, рубец уплотняется.
Симптоматика
На что стоит обратить внимание при подозрении на коллоидный рубец?
- Плавное и постоянное разрастание;
- Изменение цвета кожи;
- Боль при давлении;
- Прекращение выделительных процессов и обновления волосяного покрова;
- Локализация на характерных для келоидов зонах.
Врачебное вмешательство
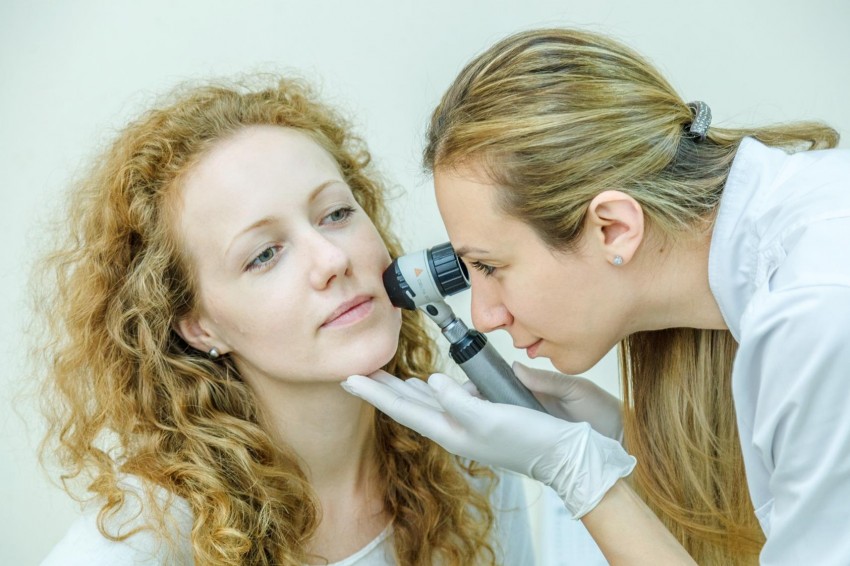
При обнаружении коллоидного рубца на любой стадии рекомендуется обратиться к специалисту в области дерматологии или хирургии. После осмотра и сбора данных врач поставит точный диагноз и пропишет лечение.
Подбор препаратов зависит от тяжести случая, инфекционного заражения и локализации на теле.
Лечение коллоидных рубцов проводится одним из данных способов:
Гели, лосьоны и крема, такие как:
- Лиотон-1000;
- Латикорт;
- Стратадерм;
- Кело-Кот;
- Келофибраз.

Многие препараты продаются по высокой цене и несмотря на активную рекламу отличаются малой эффективностью. Но не стоит сразу отказываться от данного способа лечения. Возможно, вам помогут именно они.
Терапия препаратами данных групп:
- Интерфероны. Бета-/альфа-интерфероны вводят в пораженную зону на расстоянии в сантиметр друг от друга. Процедуры проводятся с периодичностью одна-две недели;
- Кортикостероиды. Лекарства данной группы влияют уровень гормонов в крови, инъекцируются в сам келоид минимум месяц;
- 5-фторуацил. Так же, как и интерфероны, фтоурацил вводят непосредственно в ткани рубца. Процесс болезненный, но процедура эффективна. Инъекции проводятся каждые 3-4 дня примерно месяц.

Применение физического воздействия:
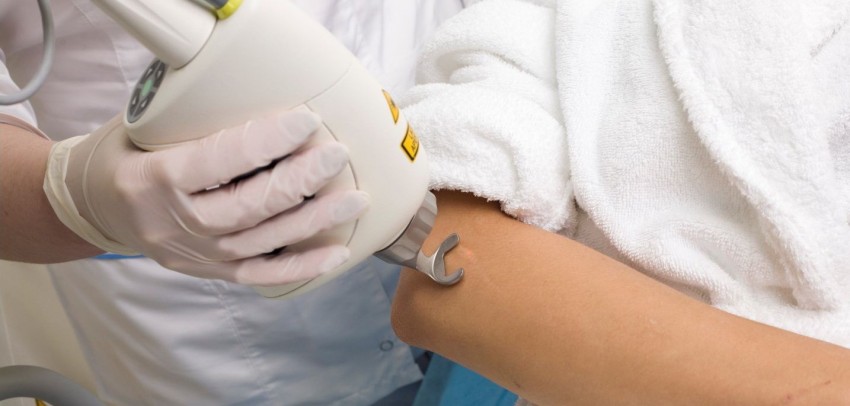
- Лазерная шлифовка. В результате лазерного удаления келоид бледнеет и уменьшается в размерах, но не проходит бесследно;
- Удаление коллоидного рубца хирургическим путем. Не менее эффективный способ, но присутствует риск заражения;
- Электрофорез и фонофорез с лидазой, коллагеназой или кортикостероидами. Используется на начальном этапе развития келоидов;
- Облучение лучами рентгена. Проводят после хирургического удаления рубцов 4 раза в день до достижения нужного результата;
- Криохирургия. Пораженные ткани подвергаются заморозке с помощью жидкого азота, достаточно 3-4 процедур для видимого эффекта.
Домашнее лечение
Народные средства, проверенные временем, могут быть достаточно эффективны при профилактике рецидивов и новообразований.

Некоторые народные средства против келоидов:
- Компрессы и настои из ромашки, герани, зверобоя, мяты, тысячелистника, корня алтея или живокоста по отдельности и в смеси;
- Масла и вытяжки, богатые витаминами, кислотами и антиоксидантами, например, облепиховое, камфорное, оливковое или масло мелалеуки, известное своими целебными и заживляющими свойствами;
- Всем известная капуста, в частности измельченные листья растения с медом дают положительный эффект против коллоидных рубцов.
Кто в зоне риска?
Чаще всего истинные коллоидные рубцы возникают у людей среднего возраста. Ложные в свою очередь могут возникнуть в любом возрасте в результате перенесенных и хронических кожных заболеваний, после тяжелых ожогов, а также у женщин при беременности из-за очень сильного и неравномерного растяжения достаточно нежной кожи живота.
Профилактика
Соблюдая простые правила, вы не только убережете себя от разрастания прооперированных или вылеченных рубцов, но и предотвратите появление новых келоидов на теле.
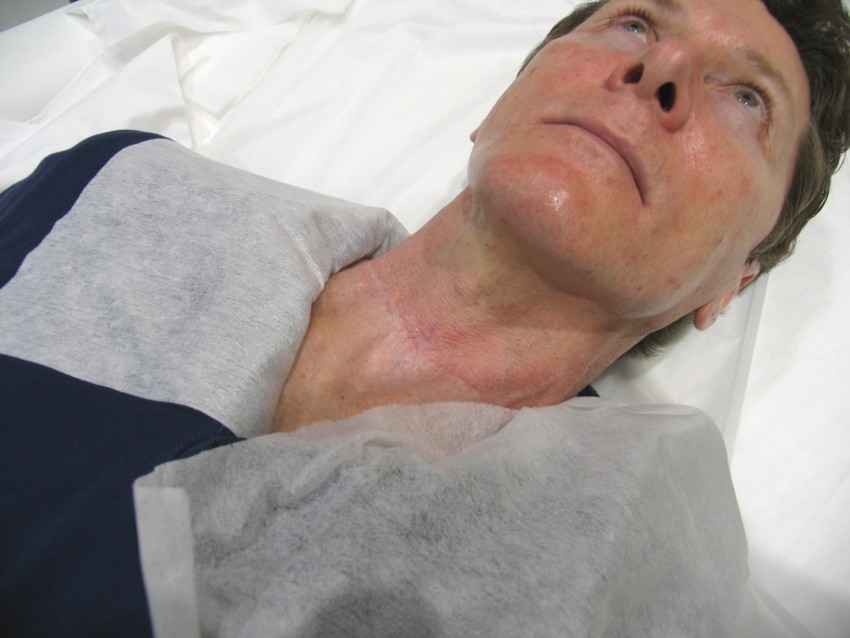
Для защиты от коллоидных рубцов необходимо:
- Не допускать натяжения тканей вокруг келоида;
- Не рисковать, пытаясь самостоятельно вылечить рубец;
- Запрещено массировать и давить на поврежденный участок;
- Не допускать попадания на коллоид прямых солнечных лучей и избегать высоких температур;
- Пускать лечение на самотек, игнорируя и пренебрегая советами специалиста.

При грамотном уходе и своевременном лечении данная проблема не доставит вам много хлопот и волнений.
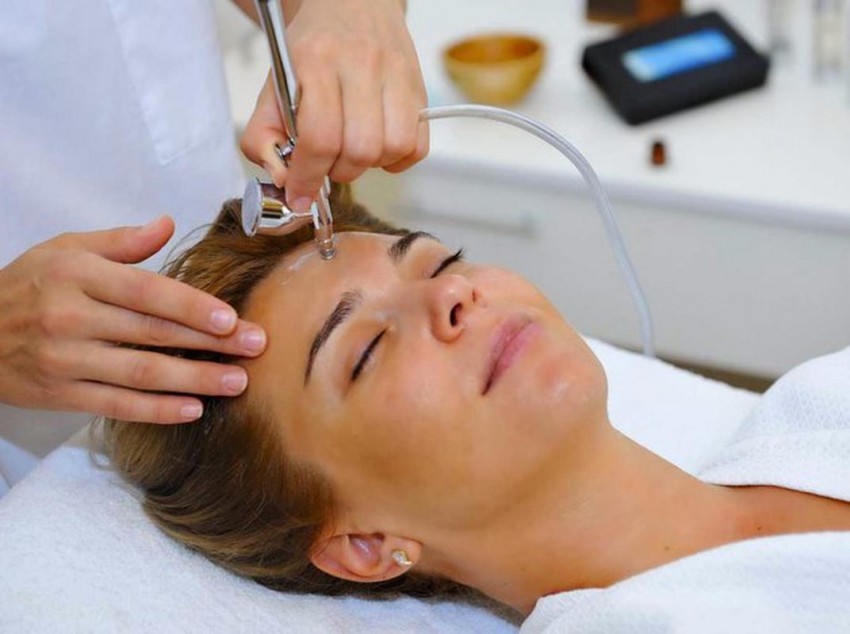
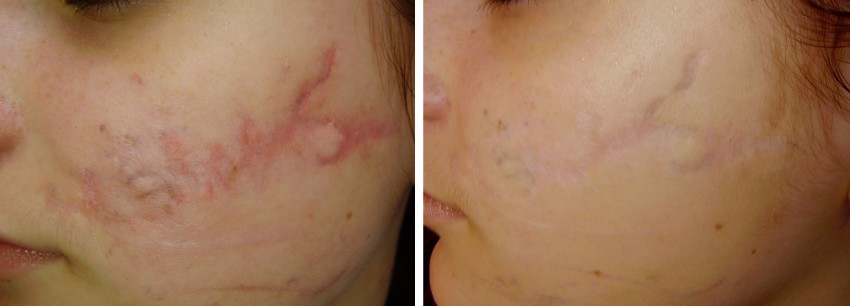
Фото коллоидных рубцов
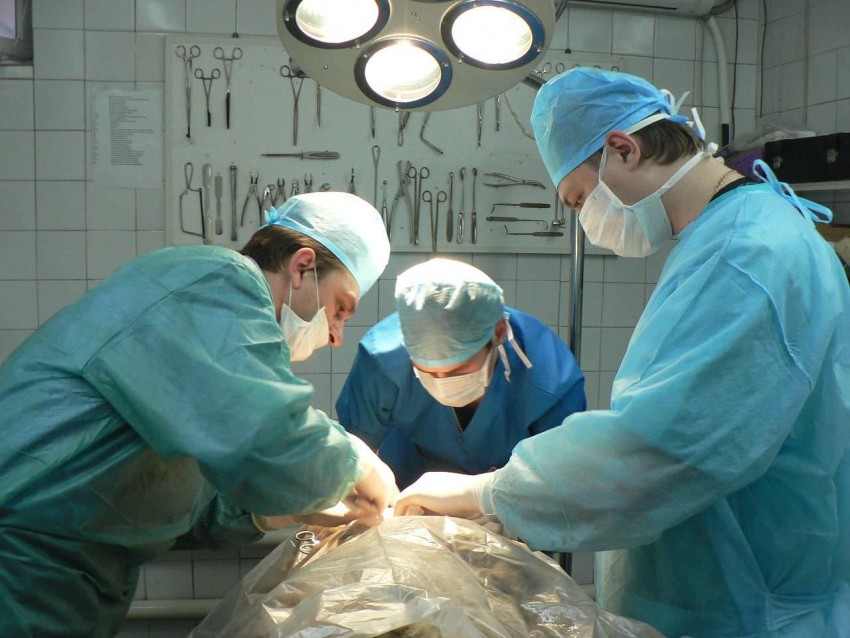
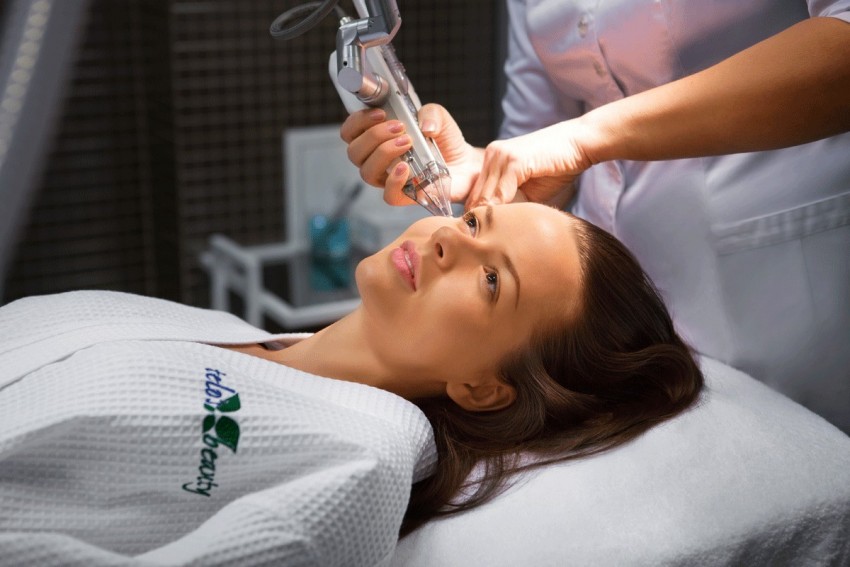




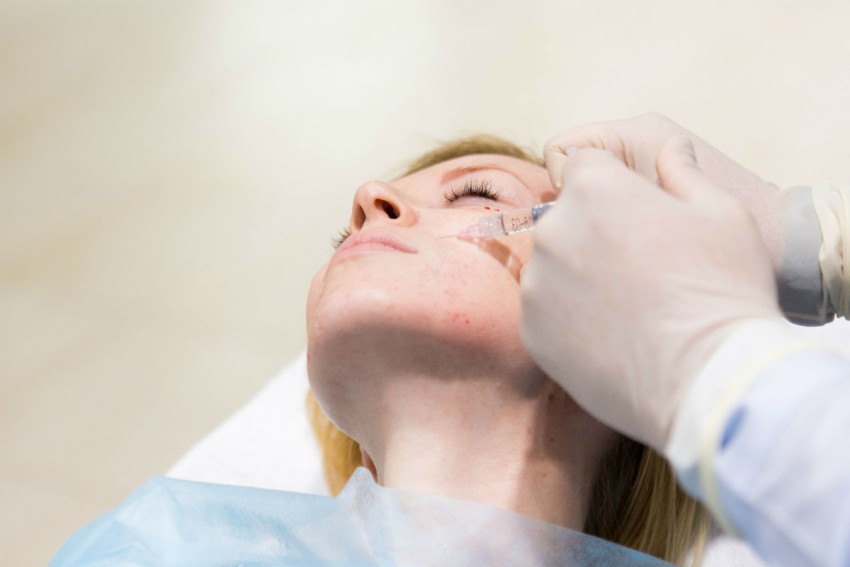

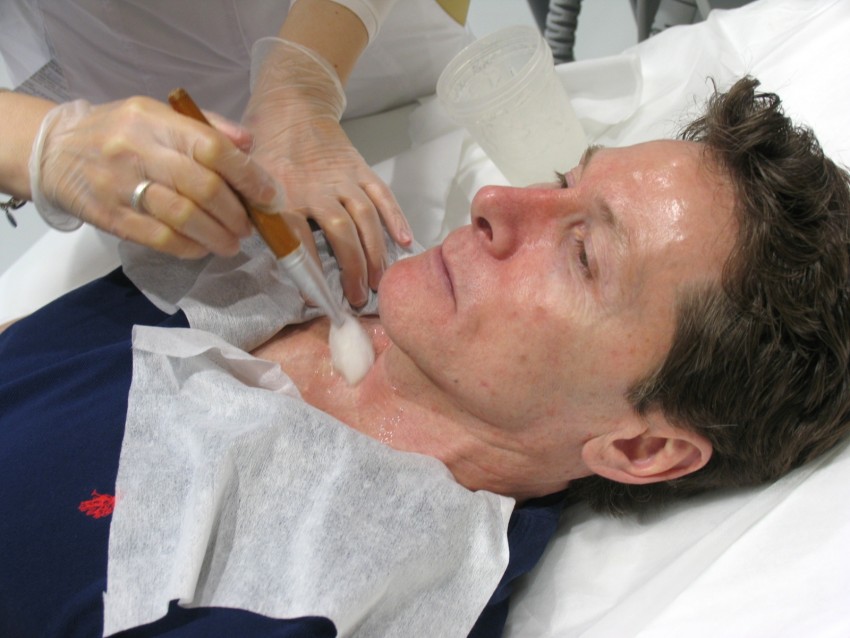
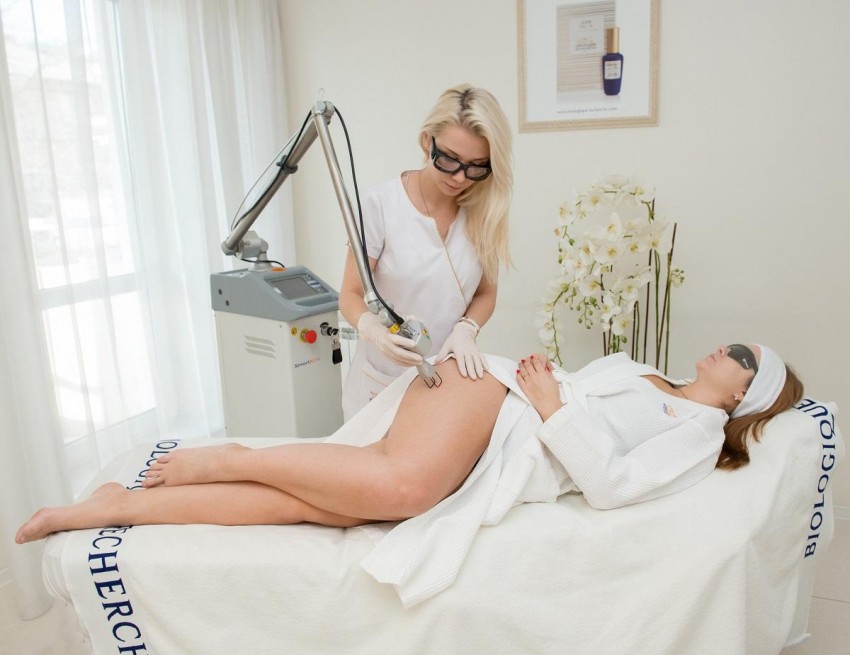
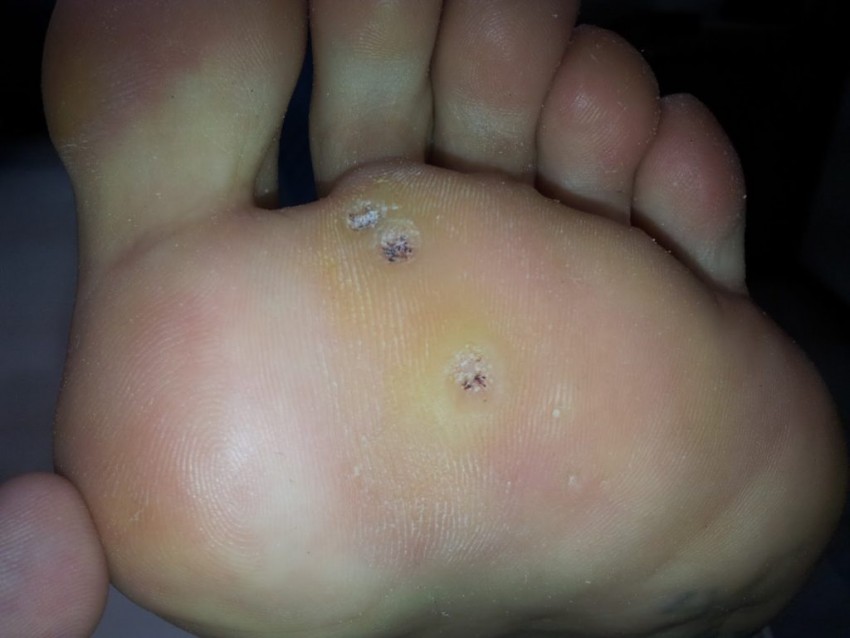
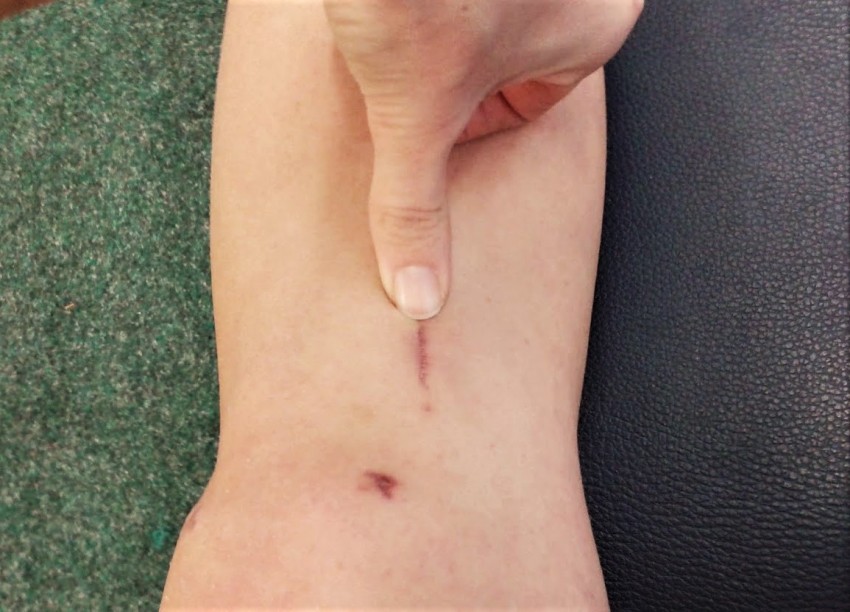


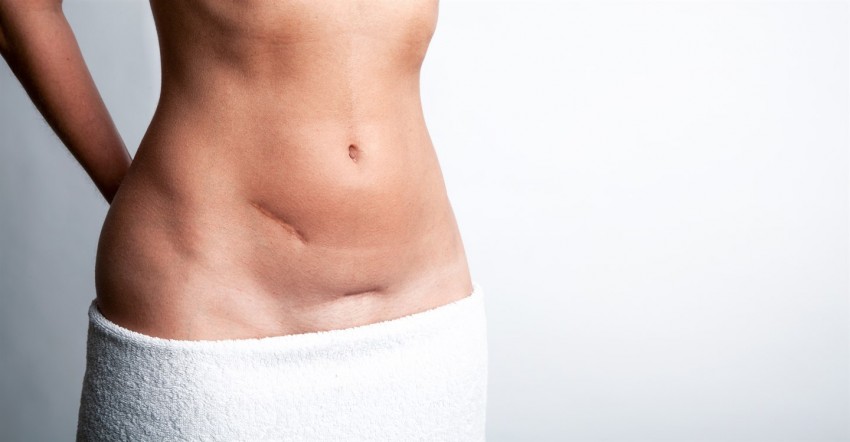

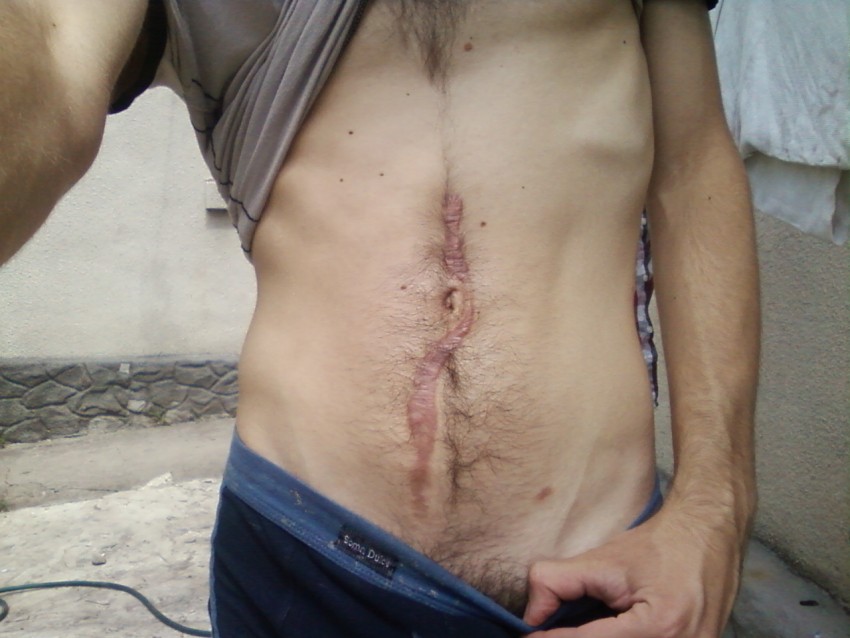
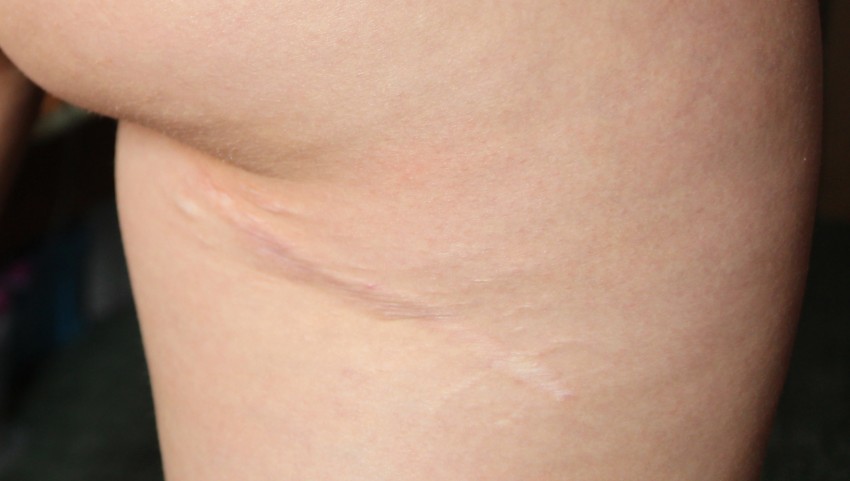
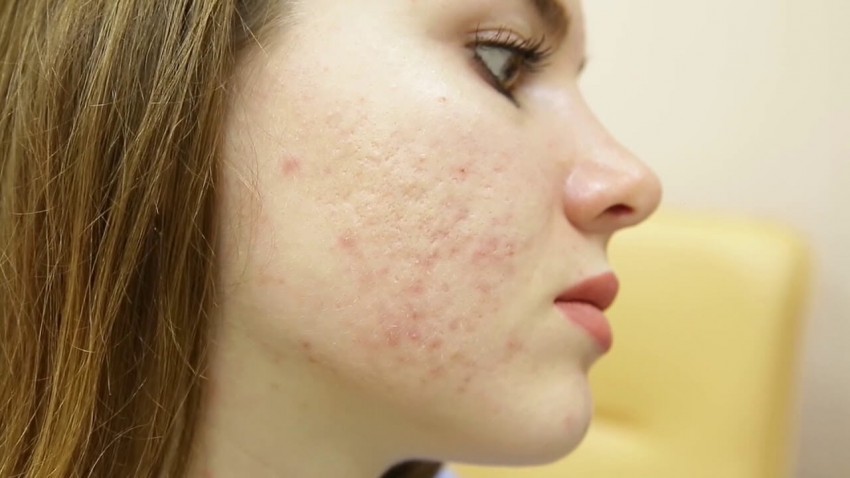
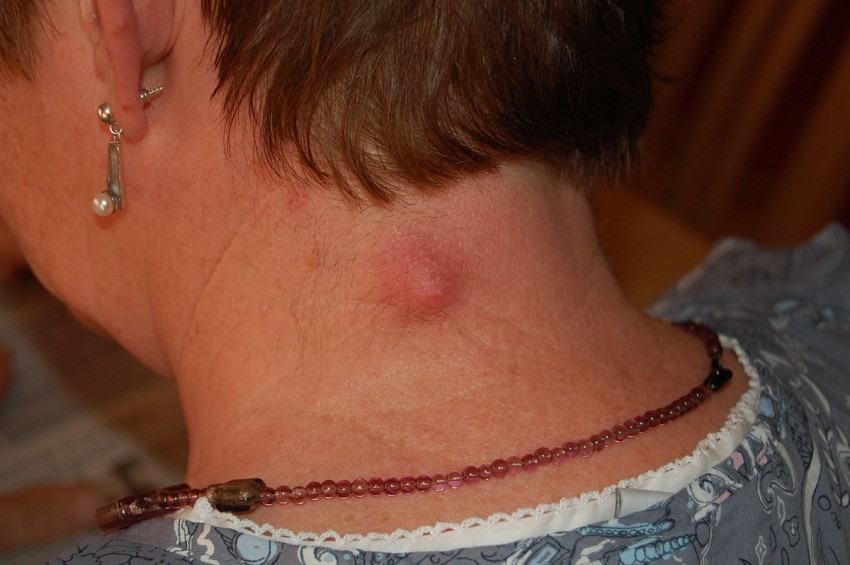
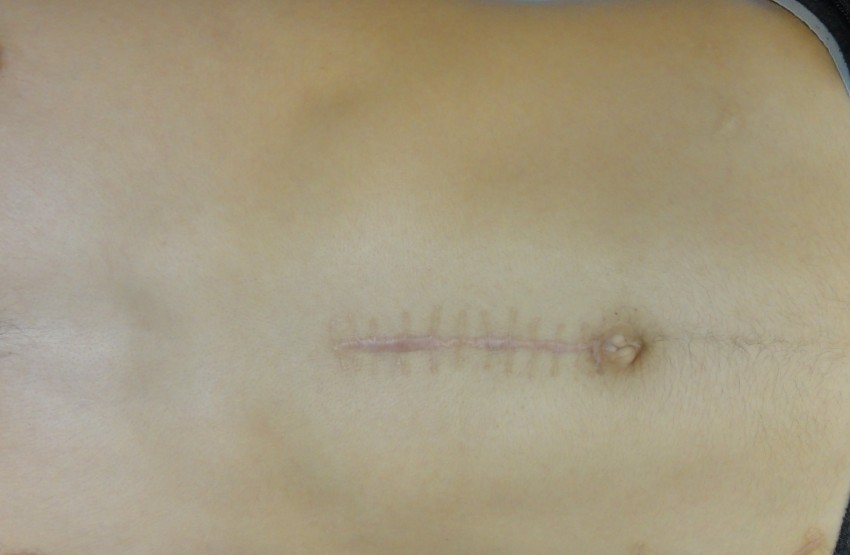
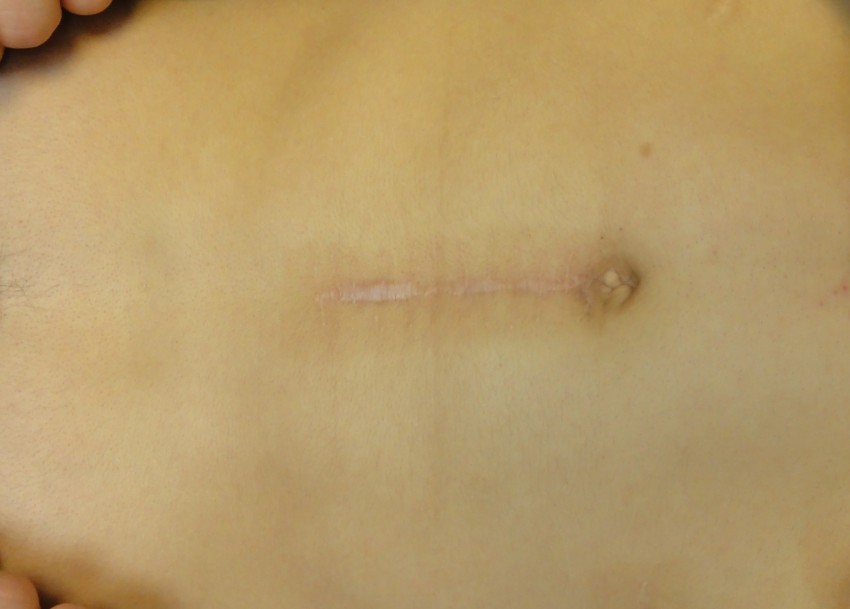
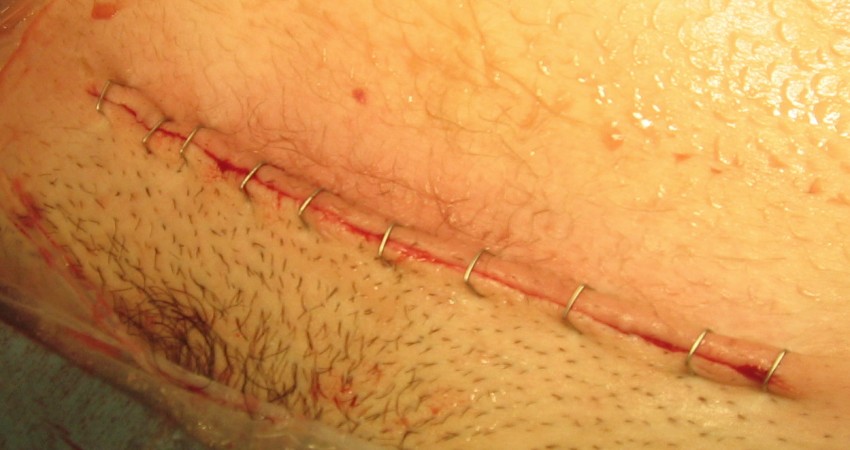

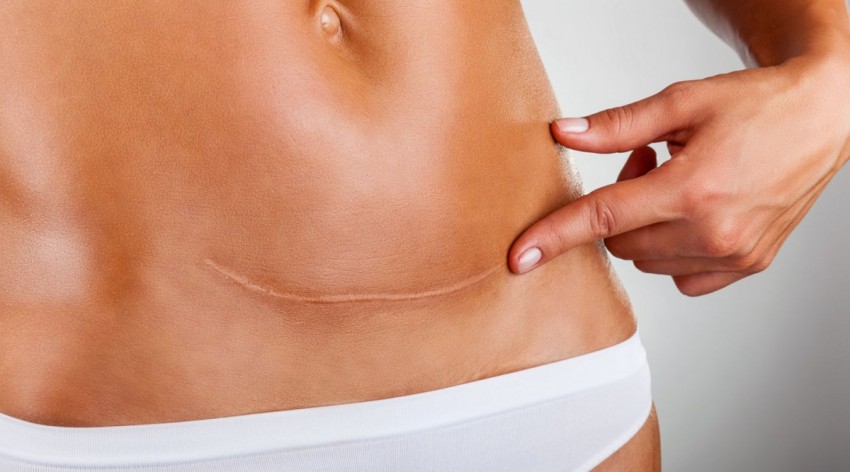



ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Келоидный рубец: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
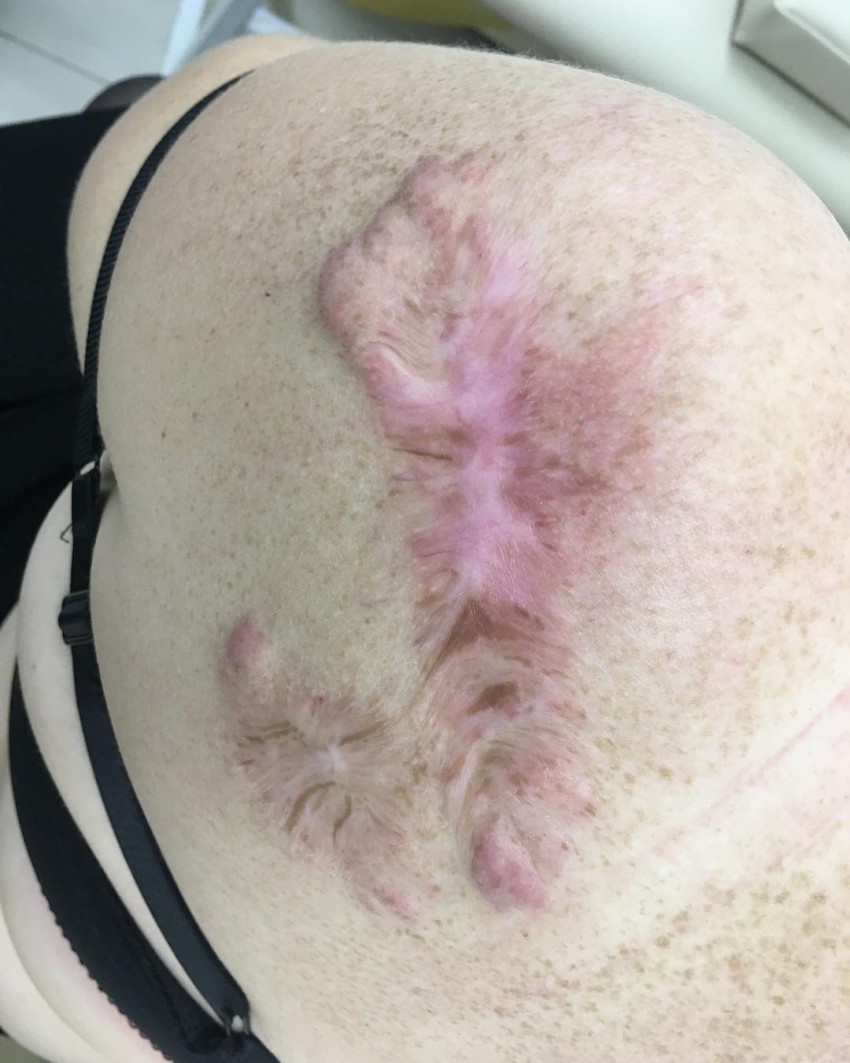
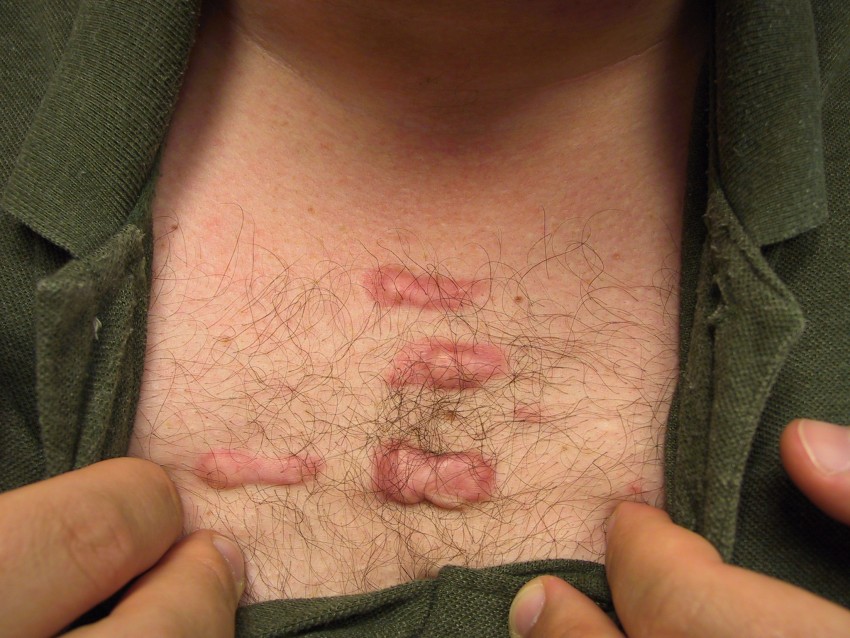
Келоидный рубец – возвышающееся над поверхностью кожи ярко-красное, бордовое или розовое утолщение, в некоторых случаях сопровождающееся болью, жжением и зудом.
Возникает после механического повреждения кожи, а также как следствие ожогов, татуировок, пирсингов, укусов животных. В редких случаях может формироваться без видимой причины.
Чаще всего келоидные рубцы локализуются в области грудной клетки, на верхних и нижних конечностях, на лице, но практически никогда их нет на ладонях, подошвах, коже век и гениталий.
Келоидные рубцы отличаются от других рубцовых образований кожи тенденцией к быстрому росту с захватом здоровой окружающей ткани. Этот процесс может затягиваться на несколько месяцев и даже лет. В результате краевая зона рубца начинает напоминать «клешни рака». Если келоидный рубец располагается на сгибательных и разгибательных поверхностях, он может сковывать движения.
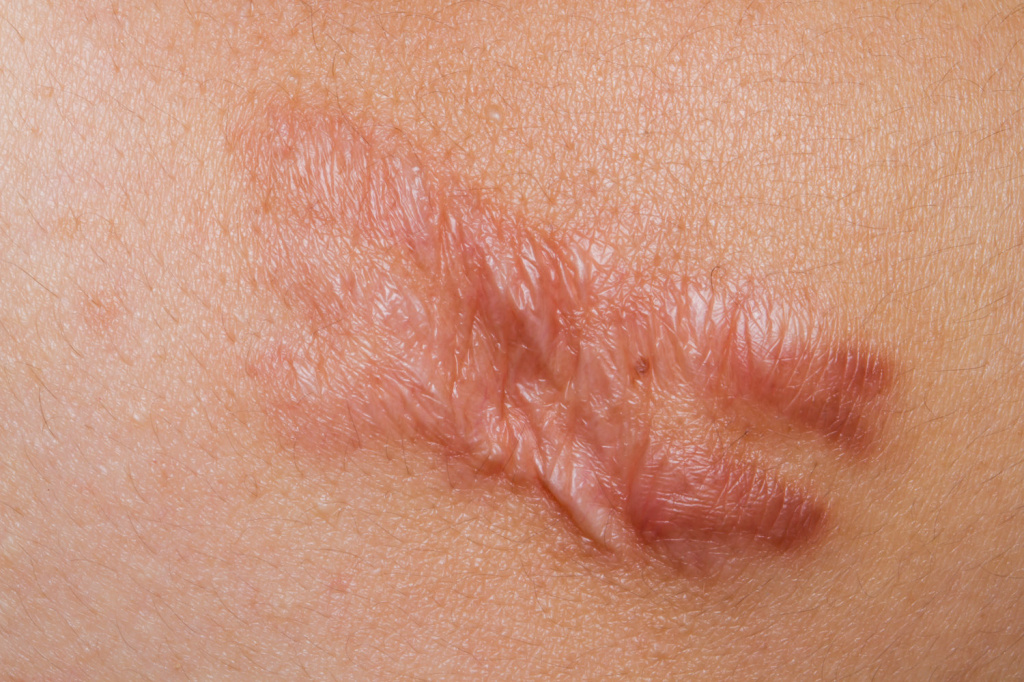 Разновидности келоидных рубцов
Разновидности келоидных рубцов
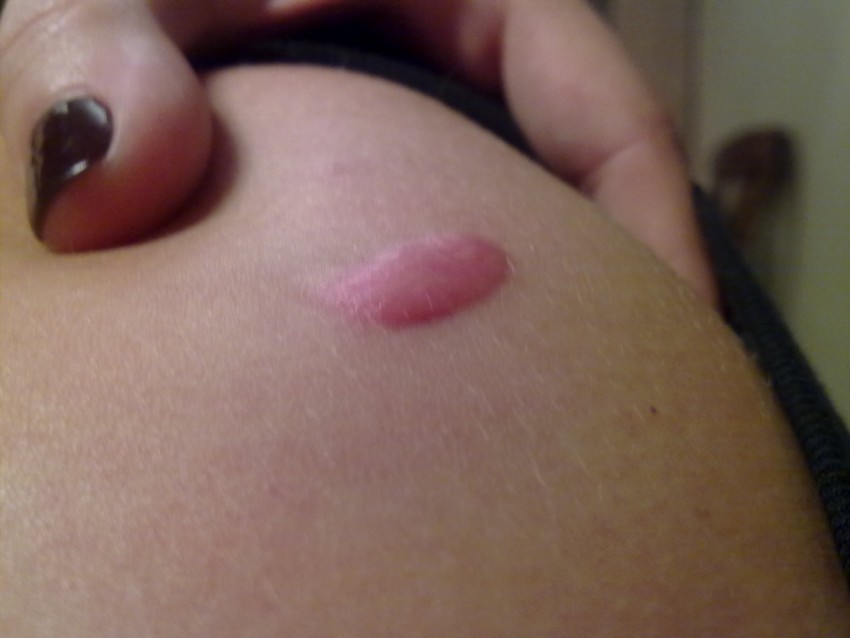
- Истинный (спонтанный) келоид. Возникает на визуально измененной коже и представляет собой одиночное образование плотной консистенции, возвышающееся над уровнем кожи, имеет бледно-розовый цвет, шаровидную форму и различные размеры.
- Ложный келоид. Возникает на любом участке кожи, развиваясь после обширных ожогов, травм или на месте послеоперационных шрамов. Выглядит как красноватый рубец, покрытый тонким слоем кожи.
- Акне-келоид (сосочковый дерматит головы, склерозирующий фолликулит затылка) — хроническое воспаление кожи затылка или задней поверхности шеи, проявляющееся множественными рассеянными конусовидными красно-бурыми папулами (плотными, некрупными возвышениями над поверхностью кожи), которые, сливаясь, образуют бляшку. Возникает чаще всего у мужчин.
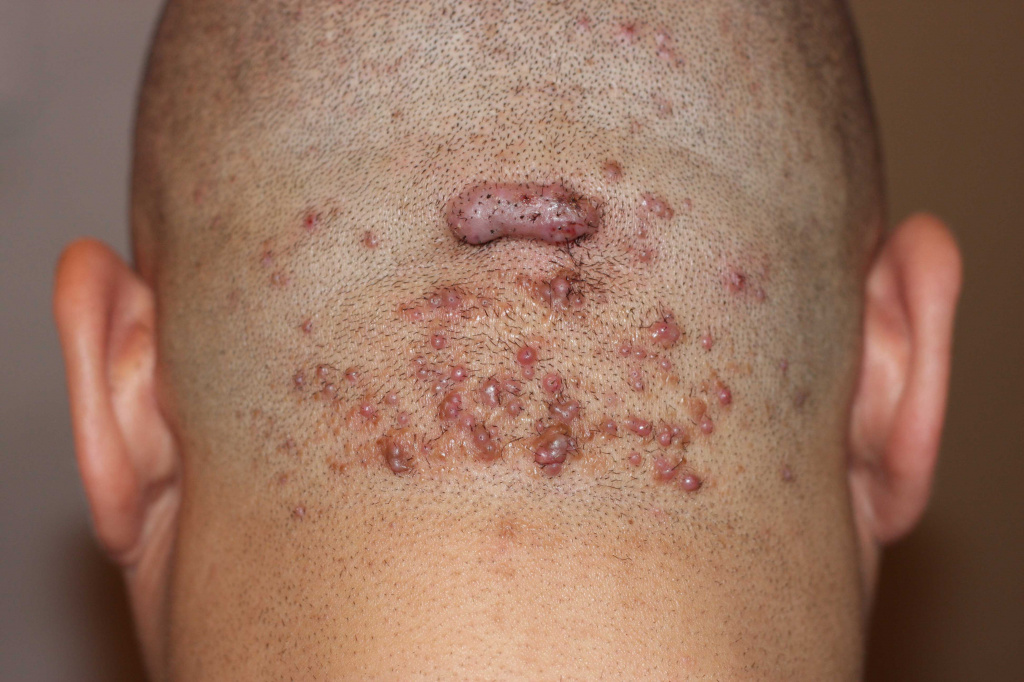 В зависимости от давности возникновения келоидные рубцы подразделяют на молодые и старые:
В зависимости от давности возникновения келоидные рубцы подразделяют на молодые и старые:
- молодые – существуют от 4-5 месяцев до 3 лет и характеризуются активным ростом;
- старые (зрелые) – существуют более 3 лет, могут закончить свой рост или медленно увеличиваться.
Возможные причины появления келоидных рубцов
Выделяют несколько причин, способных привести к формированию келоидных рубцов:
- Спонтанное возникновение, без видимой причины.
- Наследственные факторы.
- Последствие механического или химического воздействия (бытовые травмы, ожоги, оперативные вмешательства, акне, воспалительные процессы, укусы животных).
- Длительный прием некоторых лекарственных препаратов: гормональных, цитостатиков (препаратов, используемых для лечения ревматологических и онкологических заболеваний), антикоагулянтов (лекарств, разжижающих кровь), противовоспалительных средств.
- Смуглая кожа. Замечено, что у людей со смуглой кожей присутствует бОльшая предрасположенность к возникновению келоидных рубцов, чем в среднем в популяции.
Заболевания, приводящие к образованию келоидных рубцов
- Генетические заболевания, связанные с нарушением выработки коллагена, проявляющиеся чрезмерной эластичностью кожи, что чревато нарушением процессов ее восстановления в случае даже незначительного повреждения:
- синдром Эллерса–Данлоса – характеризуется гипермобильностью суставов, повышенной растяжимостью кожи;
- синдром Марфана – наследственное заболевание соединительной ткани, которое проявляется патологическими изменениями со стороны сердечно-сосудистой и костно-суставной систем, а также заболеваниями органов зрения;
- склеродермия – аутоиммунное заболевание, относящееся к группе системных заболеваний соединительной ткани. Проявляется уплотнением кожи, поражением внутренних органов, небактериальным воспалением, повышением продукции коллагена и нарушением микроциркуляции;
- синдактилия – генетическое заболевание, характеризующееся сращением пальцев кистей.
- Эндокринные и иммунные заболевания:
а) поражения надпочечников;
б) нарушение работы щитовидной железы;
в) повышенная выработка иммуноглобулина IgE;
г) избыточный вес или дефицит питания;
д) сахарный диабет. - Заболевания крови (анемии).
К каким врачам обращаться?
Если келоидный рубец появился после травмы или оперативного вмешательства, следует обратиться к
хирургу. При спонтанно возникающих рубцах или их появлении на месте измененной кожи (акне, фурункулов и т.д.) можно обратиться к дерматологу. Если келоидные рубцы формируются у людей с заболеваниями эндокринной системы (сахарным диабетом, ожирением), следует обратиться к
терапевту,
эндокринологу, гинекологу-эндокринологу. При подозрении на системное поражение организма может потребоваться консультация ревматолога или генетика.
Диагностика и обследования при возникновении келоидных рубцов
Во время сбора анамнеза врач обращает внимание на особенности формирования рубцовой ткани. Для келоидных рубцов характерно:
- начало формирования через несколько недель или месяцев после полного заживления раны;
- достаточно высокая скорость роста;
- отсутствие тенденции к уменьшению;
- распространение за пределы первоначальной раны;
- невозможность сформировать складку кожи на месте рубца;
- присутствие болезненности, зуда, жжения;
- бугристая и плотная консистенция рубца.
В ряде случаев лечащий врач может назначить генетическое исследование крови:
- при подозрении на синдром Эллерса–Данлоса;
Синдром Эллерса-Данло тип VI, PLOD ч.м.
Исследование частых мутаций в гене PLOD.
Синдром Элерса — Данло тип VI (EDS, СЭД, OMIM225400) — гетерогенная группа наследственных заболеваний соединительной ткани, в основе которых лежит недостаточное развитие коллагеновых структур в различных системах организма. Назван в честь …
8 990 руб
- при подозрении на синдром Марфана;
- при подозрении на склеродермию;
Панель антинуклеарных антител при склеродермии(SCLERODERMA ANTIBODIES PANEL) (Scl-70, СENP A,CENP B, RP 11, RP 155, фибриллярин, NOR 90, Th/To, PM-Sc100, PM-Scl 75, Ku, PDGFR, Ro-52)
Диффузная склеродермия (системный склероз) относится к числу системных заболеваний соединительной ткани. Основными клиническими проявлениями системного склероза являются тяжелое фибротическое поражение кожи и нарушения микроциркуляции. Нередко развивается поражение внутренних органов, включая фиброз…
3 590 руб
- при подозрении на наличие мутаций в гене, отвечающем за развитие синдактилии.
Во время поиска причин спонтанно возникших келоидных рубцов может потребоваться диагностика функций эндокринной и иммунной систем:
I. Оценка работы щитовидной железы:
- УЗИ щитовидной железы;
- определение уровня гормонов: Т3 свободного, Т4 свободного, тиреотропного гормона, антител к тиреоидной пероксидазе, антител к тиреоглобулину, паратиреоидного гормона.
Трийодтиронин свободный (Т3 свободный, Free Triiodthyronine, FT3)
Гормон щитовидной железы, стимулирует обмен и поглощение кислорода тканями (активнее Т4).
Вырабатывается фолликулярными клетками щитовидной железы под контролем ТТГ (тиреотропного гормона). В периферических тканях образуется при дейодировании Т4. Свободный Т3 является активной частью общего Т3, сос…
565 руб
Тироксин свободный (Т4 свободный, Free Thyroxine, FT4)
Синонимы: Свободный Т4, свободный тетрайодтиронин, св.Т4. Free Thyroxine, Free T4., 4iodthyronin, tetraiodtironin
Краткая характеристика определяемого вещества Тироксин свободный
Вырабатывается фолликулярными клетками щитовидной железы под контролем ТТГ (тиреотропного гормона). Яв…
560 руб
Антитела к тиреоидной пероксидазе (АТ-ТПО, микросомальные антитела, anti-thyroid)
Синонимы: Антитела к тиреоидной пероксидазе, микросомальные антитела, антитела к микросомальному антигену, АТПО.
Anti-thyroid Peroxidase Autoantibodies, Antimicrosomal Antibodies, Antithyroid Microsomal Antibodies, Thyroid Peroxidase Autoantibodies, TPO Antibodies, Thyroid Peroxidase Test, Thy…
680 руб
Антитела к тиреоглобулину (АТ-ТГ, anti-thyroglobulin autoantibodies)
Синонимы: Антитела к ТГ; АТТГ; АнтиТГ; Анти-ТГ.
Anti-thyroglobulin Autoantibodies; Thyroglobulin Antibodies; Tg Autoantibody; TgAb; Anti-Tg Ab; ATG.
Краткое описание исследования Антитела к тиреоглобулину
Антитела к белку-предшественнику тиреоидных гормонов.
Тиреоглобул…
665 руб
II. Оценка работы надпочечников:
- УЗИ надпочечников;
- уровень метанефрина, норметанефрина, адреналина, норадреналина, ванилилминдальной кислоты в моче;
Катехоламины в плазме (адреналин, норадреналин, дофамин)
Исследование используют в диагностике феохромоцитом, дифференциальной диагностике гипертензивных состояний, при дисфункциях симпатадреналовой системы и патологических состояниях, связанных с изменением уровня серотонина.
Адреналин. Представитель катехоламинов, основной гормон мозгово…
2 210 руб
- для оценки состояния иммунной системы в диагностике келоидных рубцов измеряется уровень IgE в крови.
IgE общий (Иммуноглобулин Е общий, IgE total)
Синонимы: Иммуноглобулины класса Е.
Immunoglobulin E; IgE, total (serum).
Краткое описание определяемого аналита IgE общий
Антитела, ответственные за развитие аллергических реакций.
Иммуноглобулины Е вырабатываются локально, преимущественно в подслиз…
650 руб
III. Диагностика сахарного диабета включает биохимический анализ крови с определением уровня глюкозы крови, мочевины, креатинина.
Глюкоза (в крови) (Glucose)
Синонимы: глюкоза в крови, анализ глюкозы в крови натощак, анализ сахара в крови. Fasting blood glucose, FBG, fasting plasma glucose, blood glucose, blood sugar, fasting blood sugar, FBS.
Краткая характеристика определяемого вещества Глюкоза
Основной экзо- и эндогенный субстрат энергетиче…
280 руб
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты, карбамид, мочевина в крови. Urea nitrogen, Urea, Blood Urea Nitrogen (BUN), Urea, Plasma Urea.
Краткая характеристика определяемого вещества Мочевина
Главный конечный продукт белкового обмена. Около 50% остаточного азота (небелковые азотсодержа…
300 руб
Креатинин (в крови) (Creatinine)
Синонимы: Сывороточный креатинин; Креатинин сыворотки (с расчетом СКФ); 1-метилгликоциамидин.
Creatinine; Creat; Cre; Blood creatinine; Serum creatinine; Serum Creat.
Краткое описание определяемого аналита Креатинин
Азотистый метаболит, конечный проду?
