Воспаление нерва мочевого пузыря

 Затяжной или сильный стресс негативно влияет на защитные силы организма. В таком случае любой негативный фактор становится отправной точкой для развития заболевания.
Затяжной или сильный стресс негативно влияет на защитные силы организма. В таком случае любой негативный фактор становится отправной точкой для развития заболевания.
Этим объясняется появление цистита на нервной почве. По мнению врачей, нейрогенные факторы нередко бывают причиной цистита и других нарушений в работе мочевыделительной системы.
Что такое нейрогенный цистит
Медицина не исключает, что цистит может быть на нервной почве. Длительный стресс способен вызвать дисфункцию нервной системы. В некоторых случаях сбой проявляется неправильной передачей импульсов от мозга в мочевой пузырь. Это приводит к патологиям мочевыделительной системы, в частности, воспалению мочевого пузыря. Это и есть нейрогенный цистит.
Под воздействием стресса снижается эффективность работы иммунной системы организма, а значит, любое негативное воздействие может привести к развитию болезни. Переохлаждение, инфекция мочевыводящих путей, несвоевременное опорожнение мочевого пузыря легко становятся причиной возникновения цистита. Кроме того, нельзя исключать возможность психосоматической природы болезней, когда психологические проблемы приводят к нарушению работы организма.
Причины возникновения заболевания и факторы риска
 Мочевыделение — процесс многоступенчатый и более сложный, чем кажется на первый взгляд. Он регулируется разными отделами головного мозга (ЦНС и периферическими отделами). В случае если при воспалении мочевого пузыря отсутствует инфекция мочевыделительных органов, причину ищут в изменениях работы нервной системы и спинного мозга.
Мочевыделение — процесс многоступенчатый и более сложный, чем кажется на первый взгляд. Он регулируется разными отделами головного мозга (ЦНС и периферическими отделами). В случае если при воспалении мочевого пузыря отсутствует инфекция мочевыделительных органов, причину ищут в изменениях работы нервной системы и спинного мозга.
Вызвать проблемы с мочеиспусканием может грыжа межпозвоночных дисков, травмы позвоночника и остеохондроз. При этом нервные окончания повреждаются и не выполняют функцию передачи импульсов от головного мозга. Доказано, что факторами риска возникновения цистита являются:
Доказано, что факторами риска возникновения цистита являются:
- травмы и опухоли головного мозга;
- рассеянный склероз;
- детский церебральный паралич;
- герпес, оказавший негативное влияние на функцию нервных окончаний тазовой области;
- болезнь Паркинсона;
- инсульт;
- сахарный диабет;
- беременность и роды.
Психогенные причины

Нейрогенный цистит может быть вызван расстройством вегетативной нервной системы. Он может появиться от сильнейшего переживания, после длительного стресса, сильных психических нагрузок. Постоянное сдерживание эмоций, накопленная психологическая усталость, затяжная депрессия способствуют появлению хронического цистита.
Тогда заболевание будет иметь периодический характер (обострение будет чередоваться с ремиссией). Хронические болезни вылечить гораздо сложнее, поэтому лучше не запускать проблему. При первых признаках расстройства работы мочевого пузыря нужно выявить и устранить их причину.
На вопрос, может ли быть цистит от нервов, медицина однозначно отвечает утвердительно. Психологическое здоровье человека — неотъемлемая часть здоровья общего. Психика и организм неразрывно связаны, нарушение одного может повлечь проблемы в другом, и наоборот. Трудность заключается в том, что если болезнь имеет причины психосоматического характера, вылечить ее традиционными способами практически невозможно.
Человек должен либо сам справиться с влиянием постоянных стрессов, либо обратиться за помощью к специалисту. Привычка сдерживать свои эмоции редко проходит бесследно. К сожалению, в нашей стране все еще обращение к психологу воспринимают как признак расстройств психики. При этом на Западе посещать личного психолога — явление обыденное.
Если частое мочеиспускание наблюдается у ребенка при отсутствии явных причин, нужно обязательно показать его психологу. Таким образом можно избежать развития нейрогенного цистита.
Чаще всего этим заболеванием страдают женщины, которые не могут справиться с эмоциональными нагрузками, отсутствием взаимопонимания с близкими, стрессовыми ситуациями на работе. Также причиной цистита могут оказаться проблемы в сексуальной жизни или пережитый развод. Но чаще всего человек сам не может отыскать корни проблемы.
Симптомы
Признаки цистита при стрессе практически не отличаются от симптомов инфекционного. Это частые позывы, характерные боли при мочеиспускании, постоянные ноющие ощущения внизу живота. При этом позывы могут быть очень сильными, практически нестерпимыми.
Симптомы могут вызвать дополнительный стресс, человеку становится некомфортно находиться в обществе, что приводит к развитию комплекса неполноценности. Нейрогенный цистит у женщин может также проявиться в период послеродовой депрессии даже при отсутствии инфекции в мочевом пузыре.
Симптомы цистита зависят от его формы. Есть две разновидности: гипотоническая и гипертоническая.
- Гипотонический тип проявляется редкими позывами к мочеиспусканию. При этом накопление жидкости в мочевом пузыре становится избыточным и может достигать 1,5 л. Из-за низкого давления внутри пузыря нервные окончания не реагируют или реагируют с задержкой на его наполнение. Главной опасностью такого отклонения является возможность развития острого воспаления внутри пузыря из-за застоя мочи.
- Гипертонический тип, наоборот, проявляется учащенными, болезненными позывами. При этом количество выделяемой жидкости очень мало. Происходит это по причине повышенного давления внутри пузыря, которое оказывает воздействие на стенки. Нервные окончания постоянно реагируют и посылают в мозг сигналы о необходимости опорожнения мочевого пузыря.
 Заподозрить нейрогенную форму заболевания можно, если у пациента наблюдается учащенное мочеиспускание, но при этом:
Заподозрить нейрогенную форму заболевания можно, если у пациента наблюдается учащенное мочеиспускание, но при этом:
- уролог не обнаружил признаков инфекции на основании анализов;
- симптомы не проходят после проведенного медикаментозного лечения;
- больной пережил депрессию или еще находится в состоянии нервного перенапряжения.
Если обострения происходят чаще, чем 4 раза в год, можно говорить о хронической форме заболевания. При этом цистит начинается после того, как пациент сильно понервничает.
Диагностика
В первую очередь при возникновении вышеперечисленных симптомов следует посетить врача-уролога. Он проведет тщательный опрос пациента, назначит анализы мочи (на бакпосев, по Нечипоренко и Зимницкому), УЗИ почек и мочеполовой системы, обследование пузыря с помощью цистоскопии.
Если все анализы окажутся в норме, и диагноз «цистит» по результатам исследований поставлен не будет, придется посетить невропатолога. Он назначит томографию, рентгенографию позвоночника, электроэнцефалограмму. Если и по этим исследованиям не будет выявлена причина, тогда потребуется консультация психотерапевта.
Лечение нейрогенного цистита
 Лечение цистита на нервной почве имеет несколько направлений. Выбор терапии зависит от выявленных причин заболевания. Обычно врач назначает комплексное лечение.
Лечение цистита на нервной почве имеет несколько направлений. Выбор терапии зависит от выявленных причин заболевания. Обычно врач назначает комплексное лечение.
- Симптоматическое лечение имеет целью снять сильную боль, помочь человеку облегчить состояние. Для расслабления гладкой мускулатуры используются свечи с папаверином или дротаверин.
- В случае если обнаружена бактериальная инфекция, назначают антибиотики. После них нужно принимать витаминные комплексы и препараты для восстановления кишечной флоры.
- При неосложненной форме цистита могут назначаться гомеопатические лекарства.
 Физиотерапевтические процедуры являются эффективными методами лечения цистита. Могут быть назначены:
Физиотерапевтические процедуры являются эффективными методами лечения цистита. Могут быть назначены:
- электрофорез;
- ультразвуковое воздействие;
- магнитофорез;
- вибромассаж;
- прогревания.
- Проявления нейрогенного цистита, возникшего на фоне депрессии, лечат антидепрессантами, а по окончании лечения назначают препараты, стимулирующие выработку эндорфинов.
- Народные средства, такие как чаи на основе толокнянки, листьев брусники, цветков ромашки, травы зверобоя, имеют мочегонное свойство. Их применение без назначения врача недопустимо. Чтобы снять воздействие стресса, можно использовать успокаивающие травяные сборы.
- Оперативное вмешательство может применяться при необходимости коррекции стенок мочевого пузыря.
- Для снятия нервного напряжения показаны психологические тренинги, которые являются эффективным способом восстановления мочеиспускательной функции.
 Пациент не может сам выбирать, как лечить цистит, даже при наличии конкретного диагноза. Все медикаменты и процедуры должны быть назначены врачом, лечение проходит под наблюдением специалиста.
Пациент не может сам выбирать, как лечить цистит, даже при наличии конкретного диагноза. Все медикаменты и процедуры должны быть назначены врачом, лечение проходит под наблюдением специалиста.
Прогноз
 Лечение нейрогенного цистита в большинстве случаев заканчивается полным выздоровлением пациента. Если была правильно выявлена причина заболевания, то прогноз благоприятный. При запущенных состояниях могут возникнуть осложнения в виде хронической формы заболевания, патологических изменений в органах мочевыделительной системы, мочекаменной болезни и почечной недостаточности.
Лечение нейрогенного цистита в большинстве случаев заканчивается полным выздоровлением пациента. Если была правильно выявлена причина заболевания, то прогноз благоприятный. При запущенных состояниях могут возникнуть осложнения в виде хронической формы заболевания, патологических изменений в органах мочевыделительной системы, мочекаменной болезни и почечной недостаточности.
При правильно выбранной тактике лечения и под наблюдением лечащего врача выздоровление наступает, как правило, после первого курса. В некоторых случаях требуется провести повторный курс через некоторое время.
Рекомендации по профилактике
 Лучшей профилактикой появления цистита на нервной почве является поддержание эмоционального фона в стабильном состоянии. Для преодоления затяжного стресса стоит воспользоваться консультацией специалиста (психолога).
Лучшей профилактикой появления цистита на нервной почве является поддержание эмоционального фона в стабильном состоянии. Для преодоления затяжного стресса стоит воспользоваться консультацией специалиста (психолога).
Также нужно помнить о том, что заболевание может быть вызвано бактериями, переохлаждением, падением иммунитета. Поэтому нельзя забывать о ежедневном подмывании средствами с нейтральной реакцией, а также о проведении гигиенических процедур перед интимной близостью. Нельзя сидеть на холодной поверхности, нужно следить за питанием и периодически принимать поливитаминные препараты. Тогда риск возникновения цистита будет сведен к минимуму.
Общей, синдроомообразующей чертой таких состояний является то, что обусловлены они блокировкой или повреждением регуляторных нейронных связей между центральной нервной системой (как правило, спинномозгового ее отдела) и системой иннервации мочевого пузыря. В результате детрузорная (выталкивающая, исторгающая) мышечная оболочка мочевого пузыря оказывается либо чрезмерно, либо недостаточно активной для того, чтобы акт мочеиспускания всегда происходил при адекватном наполнении пузыря, в надлежащей ситуации и предназначенном для этого месте. Мочевой пузырь и его сфинктеры обретают патологическую «свободу» и действуют автономно, независимо от воли и желания человека, – подобно тому, как функционируют, например, пищеварительные или потовые железы.
Очевидно, что данный синдром не может не отражаться пагубно на психологическом состоянии пациента, качестве жизни, степени адаптированности и, в очень многих случаях, на профессиональной пригодности. Действительно, синдром нейрогенного мочевого пузыря в последние десятилетия привлекает растущее внимание специалистов урологического, психоневрологического, нейрохирургического профиля. В публикациях подчеркивается, что медико-социальная значимость подобной патологии ранее традиционно недооценивалась, как недооценивалась и ее распространенность (в частности, ощущается явный дефицит масштабных и статистически корректных исследований в России, где важнейшие данные накапливаются, в основном, усилиями отдельных исследователей). Объективные сложности диагностики до сих пор зачастую приводят к тому, что нейрогенная природа недержания или задержки мочи остается нераспознанной и, соответственно, лечение оказывается неадекватным. При ошибочном диагнозе и длительном лечении, например, хронического цистита , – которого на самом деле нет, – последствия могут быть очень тяжелыми или даже фатальными.
Согласно зарубежным и отечественным данным, частота встречаемости нейрогенного мочевого пузыря зависит от расовой принадлежности, региона и других факторов. В среднем, те или иные симптомы обнаруживаются у 17-20% представителей общей популяции. Страдают все возрастные категории. Большинство авторов отрицают зависимость от пола, однако в ряде исследований обнаруживаются достоверно неодинаковые доли мужчин и женщин (в соотношении примерно 3:5, т.е. среди пациентов преобладают лица женского пола). Все эти сведения, однако, нуждаются в уточнении на более объемных выборках; необходима также унификация диагностических подходов.
Причины
Нейрогенный мочевой пузырь может быть как врожденной, так и приобретенной патологией.
К наиболее распространенным причинам относятся демиелинизирующие (разрушающие нейронные оболочки) и дегенеративно-дистрофические заболевания центральной нервной системы, особенно протекающие с воспалением; опухоли, нейроинфекции, а также механические травмы нижних отделов позвоночника. Давно известно, что нарушения произвольности мочеиспускания сопутствуют абсолютному большинству случаев спинальной травмы. Такие нарушения наблюдаются более чем у половины пациентов с рассеянным склерозом, болезнью Паркинсона, врожденными аномалиями строения позвоночника или гистологической структуры мочевого пузыря, а также примерно у каждого пятого больного с патологией межпозвонковых дисков. Почвой или непосредственной причиной нередко становится цистит, неврит, энцефаломиелит, сахарный диабет, обструкция мочевых путей и др.
Механическое повреждение проводниковых нейронных каналов может быть обусловлено хирургическим вмешательством на тазовых органах, инсультом, у женщин – осложненными родами, у детей – родовой травмой.
Симптоматика
Существуют несколько классификаций синдрома, учитывающих различную его этиологию, особенности патогенеза и клиники в каждом случае (напр., такой вариант, как «арефлекторный мочевой пузырь», в подпунктах делится на ганглионарный, спинальный, первичный и вторичный интрамуральный, и т.п.). Однако наиболее простым для понимания является деление синдрома на гиперрефлекторную и гипорефлекторную формы.
Гиперрефлекторная форма, известная также под названием «гиперактивный мочевой пузырь», распространена значительно шире. Типичными ее проявлениями являются поллакиурия (частое мочеиспускание, при некоторых неврологических заболеваниях сочетающееся также с полиурией, т.е. увеличением объема выделяемой мочи) и недержание мочи, иногда при любом напряжении брюшных мышц. Нередко спазму мочепузырного детрузора предшествует или сопутствует вегетативная симптоматика в виде гипергидроза, повышения артериального давления и т.п.
Гипорефлекторная форма проявляется «подтеканием» мочи в белье, вялостью струи при мочеиспускании, урежением позывов в сочетании с постоянным ощущением неполного опорожнения пузыря. Хронический застой в таких случаях практически гарантированно приводит к развитию осложнений, в т.ч. тяжелых: цистит, пузырно-мочеточниковый рефлюкс с вторичным воспалением верхних отделов мочевыводящего тракта; склеротические изменения, растяжение или сморщивание мочевого пузыря (мегало- и микроцист, соотв.), мочекаменная болезнь, пиелонефрит, почечная недостаточность, жизнеугрожающая острая задержка мочи. У неврологических больных такого рода осложнения, а также ассоциированная с ними системная интоксикация, стоят на втором месте в структуре летальности.
Типичными осложнениями синдрома, независимо от клинической формы и конкретной специфики, выступает глубокая невротизация, депрессия, социальная дезадаптация и другие вторичные психопатологические развития подобного рода.
Диагностика
Помимо стандартных общемедицинских диагностических процедур (сбор анамнеза, осмотр, пальпация), диагностика нейрогенного мочевого пузыря требует проведения ряда лабораторных исследований мочи и крови, включая биохимические анализы, клиренсовые пробы, сбор мочи по Зимницкому и т.д.
Большое значение в диагностическом аспекте имеют рентгенологические исследования (уретроцистография, обзорная и экскреторная урография, рентгенография позвоночника). Применяются также ультразвуковые, радиоизотопные, эндоскопические, уродинамические, томографические методы. Параллельно проводится неврологическое обследование. Психологическое состояние пациента оценивает специалист соответствующего профиля.
Лечение
В настоящее время единой и достаточно эффективной схемы лечения нет. По всему миру прилагаются значительные усилия к разработке методов этиопатогенетической терапии, которая позволяла бы добиваться существенных долгосрочных результатов при разных формах и вариантах синдрома, однако эта задача остается остро актуальной проблемой, и она пока не решена (в том числе и потому, что нейрогенный мочевой пузырь – всегда сложное, комплексное расстройство с вовлечением нескольких систем и множественными функциональными нарушениями). Первоочередные меры должны предприниматься с целью предотвращения тяжелых необратимых осложнений и органических изменений в органах мочевыводящей системы. Лечение носит, в основном, паллиативный характер: в разных случаях могут применяться антихолинергические средства, спазмолитики и миорелаксанты, адреноблокаторы, простагландины и мн.др. Для профилактики вторичного инфицирования назначают антибиотики. Высокую эффективность при нейрогенном мочевом пузыре обнаруживают физиотерапевтические процедуры, выбор которых в данном случае очень широк. Перспективным является также применение лазерной терапии.
В зависимости от выявленных причин, может потребоваться хирургическое вмешательство, приоритетной формой которого сегодня служат малоинвазивные эндоскопические методы.
Лечение всегда проводится совместно урологом и психоневрологом; большинству пациентов необходима также специализированная психологическая помощь и курс психотерапии.
В целом, при своевременном обращении в врачу (что происходит, к сожалению, далеко не всегда) в большинстве случаев удается добиться выраженной положительной динамики и существенной нормализации качества жизни.
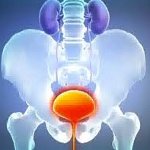
Нейрогенный мочевой пузырь – это дисфункция мочевого пузыря, обусловленная врожденной или приобретенной патологией нервной системы. В зависимости от состояния детрузора дифференцируют гипер- и гипорефлекторный тип патологии. Заболевание может проявляться поллакиурией, недержанием мочи или ее патологической задержкой. Диагностика синдрома заключается в полном невролого-урологическом обследовании (анализы, урография, УЗИ почек и мочевого пузыря, урофлоурометрия, цистография и цистоскопия, сфинктерометрия, рентгенография и МРТ позвоночника, МРТ головного мозга и пр.). Лечение может включать немедикаментозную и лекарственную терапию, катетеризацию мочевого пузыря, оперативное вмешательство.
Общие сведения
Нейрогенный мочевой пузырь — достаточно распространенное состояние в клинической урологии, связанное с невозможностью осуществления произвольно-рефлекторного накопления и выделения мочи из-за органического и функционального поражения нервных центров и путей, регулирующих данный процесс. Расстройства мочеиспускания имеют социальный аспект, поскольку могут ограничивать физическую и психическую активность человека, создавать проблему его социальной адаптации в обществе.
Патология часто сопровождается миофасциальным синдромом, синдромом тазовой венозной конгестии (венозного застоя). Более чем в 30% случаев наблюдается развитие вторичных воспалительно-дистрофических изменений со стороны мочевыделительной системы: пузырно-мочеточникового рефлюкса, хронического цистита, пиелонефрита и уретерогидронефроза, приводящих к артериальной гипертензии, нефросклерозу и хронической почечной недостаточности, что может грозить ранней инвалидизацией.
Нейрогенный мочевой пузырь
Причины
Сбой, происходящий на любом этапе сложной многоуровневой регуляции процесса мочеиспускания, может привести к развитию одного из многочисленных клинических вариантов нейрогенного мочевого пузыря. У взрослых синдром связан с повреждением головного и спинного мозга (при инсульте, сдавлении, хирургическом вмешательстве, переломе позвоночника), а также с воспалительно-дегенеративными и опухолевыми заболеваниями нервной системы — энцефалитом, рассеянным энцефаломиелитом, полинейропатией, полирадикулоневритом, туберкуломой, холестеатомой и т. д.
Нейрогенный мочевой пузырь у детей может иметь место при врожденных дефектах развития ЦНС, позвоночника и мочевыделительных органов, после перенесенной родовой травмы. Недержание мочи может быть вызвано снижением растяжимости и емкости мочевого пузыря вследствие цистита или неврологических заболеваний.
Классификация
Выделяют гиперрефлекторный нейрогенный мочевой пузырь, проявляющийся в фазу накопления гиперактивностью детрузора (при надсегментарных поражениях нервной системы) и гипорефлекторный — со сниженной активностью детрузора в фазу выделения (при поражении сегментарно-периферического аппарата регуляции мочеиспускания). Синдром может иметь в основе рассинхронизацию деятельности детрузора и сфинктера мочевого пузыря (внутренняя и наружная детрузорно-сфинктерная диссинергия).
Симптомы
Синдром нейрогенного мочевого пузыря может иметь постоянные, периодические или эпизодические проявления, а многообразие его клинических вариантов определяется различием уровня, характера, степени тяжести и стадии поражения нервной системы. Типичными для гиперактивного варианта патологии являются поллакиурия, в т. ч. никтурия, императивные позывы и недержание мочи. Преобладание тонуса детрузора ведет к значительному повышению внутрипузырного давления при малом количестве мочи, что при слабости сфинктеров вызывает императивные позывы и учащенное мочеиспускание.
Гиперактивный тип синдрома характеризуется спастическим состоянием и опорожнением при накоплении менее 250 мл мочи; отсутствием или малым объемом остаточной мочи, затруднением произвольного начала и самого акта мочеиспускания; появлением вегетативных симптомов (потливости, подъема артериального давления, усиления спастики) перед микцией в отсутствии позывов; возможностью спровоцировать мочеиспускание раздражением области бедра и над лобком. При наличии ряда неврологических нарушений может возникать неконтролируемое стремительное выделение большого объема мочи – «церебральный незаторможенный мочевой пузырь».
Относительное преобладание тонуса сфинктеров при детрузорно-сфинктерной диссинергии выражается полной задержкой мочи, мочеиспусканием при натуживании, наличием остаточной мочи. Гипоактивный нейрогенный мочевой пузырь проявляется снижением или отсутствием сократительной активности и опорожнения при полном и даже переполненном пузыре в фазу выделения.
Из-за гипотонии детрузора нет повышения внутрипузырного давления, необходимого для преодоления сопротивления сфинктера, что ведет к полной задержке или вялому мочеиспусканию, натуживанию во время микции, наличию большого (до 400 мл) объема остаточной мочи и сохранению ощущения наполненности пузыря. При гипотоничном растянутом мочевом пузыре возможно недержание мочи (парадоксальная ишурия), когда при переполнении органа происходит механическое растяжение внутреннего сфинктера и неконтролируемое выделение мочи каплями или небольшими порциями наружу.
Осложнения
Денервация вызывает развитие выраженных трофических нарушений и осложнений в виде интерстициального цистита, приводящего к склерозированию и сморщиванию мочевого пузыря. В мочевыводящих путях могут формироваться камни, нарушающие отток мочи, провоцирующие развитие инфекции. В случае спазма сфинктера может возникать пузырно-мочеточниковый рефлюкс (обратный заброс мочи в мочеточники и почки, приводящий к воспалению). Синдром часто сопровождается функциональными невротическими расстройствами, которые в дальнейшем могут стать определяющими.
Диагностика
Для диагностики необходимо провести тщательный сбор анамнеза, лабораторное и инструментальное обследование. В опросе родителей ребенка с нейрогенным мочевым пузырем выясняют, как протекали роды, имеется ли наследственная предрасположенность к заболеванию. Для исключения воспалительных заболеваний мочевыделительной системы выполняют анализ крови и мочи — общий, по Нечипоренко, функциональную пробу Зимницкого, биохимическое исследование мочи и крови.
Основными методами инструментальной диагностики синдрома являются УЗИ почек и мочевого пузыря, цистоскопия, МРТ, рентгенологическое исследование мочевыводящих путей (обычная и микционная уретроцистография, экскреторная урография, восходящая пиелография, радиоизотопная ренография), уродинамические исследования (цистометрия, сфинктерометрия, профилометрия, урофлоуметрия).
При отсутствии заболеваний со стороны мочевыделительной системы проводят неврологическое обследование для выявления патологии головного и спинного мозга с применением электроэнцефалографии, КТ, МРТ, рентгенографии черепа и позвоночника. Осуществляется дифференциальная диагностика с гипертрофией простаты, стрессовым недержанием мочи у пожилых людей. При невозможности установить причину заболевания говорят о нейрогенном мочевом пузыре с неясной этиологией (идиопатическом).
Лечение нейрогенного мочевого пузыря
Терапия проводится совместно врачом-урологом и неврологом; ее план зависит от установленной причины, типа, степени выраженности дисфункции мочевого пузыря, сопутствующей патологии (осложнений), эффективности ранее проведенного лечения. Применяют немедикаментозное, медикаментозное и хирургическое лечение, начиная с менее травматичных и более безопасных лечебных мероприятий.
Гиперактивный вариант лучше поддается лечению. Используют лекарственные средства, снижающие тонус мышц мочевого пузыря, активизирующие органное кровообращение и устраняющие гипоксию: антихолинергические препараты (гиосцин, пропантелин, оксибутинин), трициклические антидепрессанты (имипрамин), антагонисты кальция (нифедипин), альфа-адреноблокаторы (фентоламин, феноксибензамин).
В последнее время довольно перспективным в лечении гиперрефлексии, детрузорно-сфинктерной диссенергии и инфравезикальной обструкции считают применение инъекций ботулотоксина в стенку мочевого пузыря или уретры, внутрипузырное введение капсаицина и резинфератоксина. В дополнение назначают препараты на основе янтарной кислоты, L-карнитин, гопантеновая кислота, N-никотиноил-гамма-аминобутировая кислота, коферментные формы витаминов, обладающие антигипоксическим и антиоксидантным действием.
Параллельно применяют немедикаментозные методы лечения нейрогенного мочевого пузыря: лечебную физкультуру (специальные упражнения для тазовых мышц), физиотерапию (электростимуляцию, лазеротерапию, гипербарическую оксигенацию, диадинамотерапию, тепловые аппликации, ультразвук), тренировку мочевого пузыря, нормализацию режима питья и сна, психотерапию.
Гипоактивный вариант болезни труднее поддается терапии. Имеющиеся застойные явления в мочевом пузыре создают риск присоединения инфекции, развития вторичных поражений мочевой системы. В лечении нейрогенного синдрома с признаками гипотонии важно обеспечение регулярного и полного опорожнения мочевого пузыря (с помощью принудительных мочеиспусканий, наружной компрессии (прием Креде), методами физиотерапии, тренировки мышц мочевого пузыря и тазового дна, периодической или постоянной катетеризацией).
В качестве медикаментозной терапии применяют непрямые и М-холиномиметики (бетанехол хлорид, дистигмина бромид, ацеклидин, галантамин), позволяющие усиливать моторику мочевого пузыря, снижать его эффективный объем и количество остаточной мочи. Индивидуально назначают альфа-адреноблокаторы (феноксибензамин — при внутренней детрузорно-сфинктерной диссинергии, диазепам и баклофен — при внешней детрузорно-сфинктерной диссинергии), альфа-симпатомиметики (мидодрин и имипрамин — в случае недержания мочи при напряжении).
При медикаментозной терапии нейрогенного мочевого пузыря для профилактики мочевых инфекций необходимы контроль количества остаточной мочи и прием антибактериальных препаратов (нитрофуранов, сульфаниламидов), особенно пациентам с пузырно-мочеточниковым рефлюксом.
Хирургическое эндоскопическое вмешательство при гипотонии органа заключается в трансуретральной воронкообразной резекции шейки мочевого пузыря, обеспечивающей в дальнейшем возможность опорожнения слабым нажатием снаружи. При гиперрефлекторном варианте (со спастикой тазового дна и детрузорно-сфинктерной диссинергией) проводят надрез наружного сфинктера, что снижает напор мочеиспускания, а в последующем — гиперреактивность детрузора, увеличивая вместимость пузыря.
Также возможно оперативное увеличение мочевого пузыря (с использованием пластики тканей), ликвидация пузырно-мочеточникового рефлюкса, постановка цистостомического дренажа для опорожнения мочевого пузыря. Патогенетическое лечение синдрома нейрогенного мочевого пузыря позволяет уменьшить риск повреждения мочевыделительных органов и необходимость оперативного вмешательства в будущем.
