Воспаление нерва под мышкой

Нерв подмышечный обеспечивает движение руки кнаружи. Невропатия характеризуется снижением подвижности верхних конечностей, болями разной степени интенсивности и другими нарушениями.
Развивается расстройство под воздействием опухолевых процессов, механических повреждений, системных инфекций и других причин. Тактика лечения разрабатывается с учетом причин развития нарушения нервной проводимости.

Особенности строения нерва и развитие болезни
Подмышечный нерв начинается в районе заднего пучка плечевого сплетения и, опускаясь вниз, проходит через:
- подлопаточную область;
- подмышечную впадину;
- дельтовидную мышцу.
Проекция подмышечного нерва после того, как он покидает дельтовидную мышцу и разделяется на две ветви, проходит на 5 см ниже акромиального отростка на наружной поверхности верхней конечности. Такая топография обуславливает особенности развития невропатии.
Подмышечным нервом иннервируется только дельтовидная и малая круглая мышцы.
При этом синдромы поражения данных ветвей ЦНС по характеру проявления сходны с невропатиями других нервных волокон, пролегающих в верхних конечностях. Это осложняет постановку диагноза и подбор подходящего лечения.
Чаще невропатия и неврит развиваются по причине механического поражения нервных пучков. При невропатии возникает компрессия, при неврите — воспаление. Это приводит к нарушению иннервации мышц и развитию симптомов.
Причины патологии
Как было отмечено, к поражению подмышечного нерва в большинстве случаев приводит плексопатия.

Она возникает из-за нарушения функционирования волокон плечевого сплетения под воздействием:
- переломов плечевого сустава;
- опухолевых образований;
- неудачного хирургического вмешательства;
- продолжительного приема лекарств, в состав которых входят фенитоин и хлорохин;
- системных инфекций (туберкулез, дифтерия и другие);
- интенсивного либо частого переохлаждения;
- острого дефицита витаминов группы В;
- радиационного облучения;
- острой интоксикации организма;
- физических перегрузок;
- патологий эндокринной системы.
Невропатия быстро возникает при механическом повреждении тканей плечевого сустава. Остальные причины провоцируют медленное развитие патологического процесса и постепенное снижение иннервации мышечных волокон в верхних конечностях.
Признаки защемления
Пациентов, как правило, беспокоят следующие клинические явления при защемлении нерва под мышкой:
- интенсивные боли в руке, в основном жгучего характера;
- онемение всей руки или ее части;
- нарушение подвижности конечности;
- отечность;
- непроизвольные мышечные подергивания, спазмы, судороги;
- нарушение температурного восприятия;
- ощущение «мурашек».

Подмышечный нерв иннервирует только две мышцы, поэтому одна из них, если развилась невропатия, способна взять часть функций другой. Благодаря этому, пораженная конечность сохраняет прежнюю подвижность. Выявить нарушение в подобных ситуациях способен только невропатолог с помощью специальных тестов.
При постановке диагноза и разработке схемы лечения важно дифференцировать невропатию и неврит. Невропатия характеризуется менее выраженной симптоматикой и возникает при защемлении нервных окончаний. Отмечается ослабление мышечных волокон верхней конечности, снижение подвижности руки, нарушение чувствительности кожи.
При поражении подкрыльцового нерва, кроме приведенных выше симптомов, возможно:
- образование трофических язв;
- посинение кожи;
- повышение ломкости ногтей;
- иссушение кожи;
- локальные потливость и алопеция;
- появление пигментных пятен.
При неврите кроме онемения и боли пациент испытывает затруднения с поднятием пораженной конечности.
Поражение двигательных волокон может привести к парезу или параличу конечности. Также не исключено ослабление мышечных тканей.
Диагностика
Повреждение подмышечного нерва вызывает симптомы, схожие с рядом других патологий, поэтому требуется комплексное обследование для определения болезни.

Диагностика пациента начинается со сбора информации о возможных причинах развития нарушения. Проводится специфический тест для оценки чувствительности кожи на пораженной конечности и подвижности руки. При необходимости назначается электромиография, позволяющая оценить текущую нервную проводимость. С целью определения причин развития патологии применяются МРТ, КТ, анализ крови, другие диагностические процедуры.
Традиционная терапия
Тактика лечения нейропатии подмышечного нерва разрабатывается с учетом как характера поражения, так и особенностей провоцирующего фактора.
Лечение проводится с использованием противовоспалительных и обезболивающих мазей. Эти препараты временно купируют основные симптомы. Дополнительно назначается прием витаминов В, которые восстанавливают нервную проводимость.
При необходимости для нормализации работы мышц прибегают к спазмолитикам.
При интенсивных болях рекомендуют принимать нестероидные противовоспалительные препараты на основе ибупрофена или анальгетики («Спазмалгон», «Баралгин» и другие) в форме таблеток. При обострении неврита подмышечного нерва проблемные зоны обрабатывают мазями с охлаждающим эффектом. В этот период запрещено использовать разогревающие средства.
Такие средства рекомендованы во время ремиссии. Они улучшают микроциркуляцию крови в проблемной зоне и нормализуют обмен веществ между тканями. В запущенных случаях для купирования боли назначаются седативные лекарства либо нейролептики.

При опухолях и сложных переломах назначают хирургическое вмешательство. При патологиях эндокринной системы пациенту необходимо принимать гормональные лекарства.
Другие методы лечения
При обострении неврита назначают физиотерапевтические процедуры:
- УВЧ;
- ПеМП;
- УФО;
- диадемические токи;
- интерференционные токи.
На стадии ремиссии вместо указанных процедур применяют электростимуляцию пораженных мышц. Физиотерапией удается восстановить нервную проводимость, устранить отечность, повысить тонус местных тканей и приостановить развитие атрофии.
Дополнительно назначают:
- иглоукалывание;
- парафиновые и грязевые аппликации;
- лазеропунктуру.

Хороший эффект демонстрирует массаж: усиливается проток к обработанной зоне, улучшается тканевый обмен. Массаж плечевого сустава в период обострения запрещен, так как возможно ухудшение состояния пациента .
Осложнения
Характер и особенности осложнений после нейропатии подмышечного нерва зависят от степени поражения тканей в плечевом суставе.
В 80% случаев после травм проводимость тканей восстанавливается без стороннего вмешательства.
У остальных пациентов возможно снижение чувствительности кожи вдоль подмышечного нерва, слабость мышц, ограниченная подвижность конечности (парез). В тяжелых ситуациях развиваются паралич, трофические язвы или атрофия тканей.
9. Межреберная невралгия. Невропатия межреберных нервов может быть следствием сдавления в щели между наружными и внутренними межреберными мышцами при наличии параневральных липом. В этих случаях можно выявить наличие болезненного при пальпации опухолевидного образования по ходу межреберья; пальпация и перкуссия опухоли сопровождается иррадиацией боли в зону иннервации соответствующего нерва.
Вторым пунктом компрессии межреберного нерва может быть участок чрезмерно подвижной верхушки реберного хряща (8, 9, 10 ребер), на котором происходит сдавление межреберного нерва (синдром кончика ребра). В этих наблюдениях внезапно возникающая пронизывающая боль по ходу межреберного нерва, которая связана с резкими движениями (кашлем, чиханьем) или боль возникает синхронно с дыхательными движениями.
Третий уровень компрессии межреберных нервов локализуется в фасциальных щелях влагалища прямой мышцы живота, где ущемляются передние ветви 7 — 12 межреберных нервов (может вовлекаться одна или несколько ветвей). Данный туннельный синдром (синдром прямой мышцы живота) может быть причиной выраженных абдоминальных болей, сопровождаться напряжением мышц передней брюшной стенки. Обычно это служит поводом к дифференциальной диагностике с острой патологией брюшной полости.
Описанный вариант невропатий встречается очень редко. Поэтому в подавляющем большинстве случаев «межреберная невралгия» — только диагностическая ширма. Как правило, причиной невралгий этой локализации являются либо опухоли спинного мозга, либо опухоли позвоночника.
Кроме того, данная патология возникает при компрессии нерва, проходящего через множественные мышечные фасции в пространстве между двумя соседними ребрами. В 80% случаев межреберная невралгия является одним из вариантов проявления (осложнения) радикулита. Однако бывают межреберные невралгии, не связанные с остеохондрозами и радикулитами. Причиной возникновения этих межреберных невралгий является последствие травмы грудной клетки, туннельная невропатия кожной веточки, поражение участка нерва вирусной инфекцией (herpes zoster и другие).
Межреберная невралгия характеризуется болями постоянного характера, временами резко усиливающимися, в одной или нескольких межреберных областях. Иногда боли носят опоясывающий характер. При большой интенсивности боли могут отражаться в область плеча и спины с одной стороны. Межреберные нервы, начинаясь справа и слева от позвонков, диагонально следуют вниз через боковые области в межреберных промежутках. А затем они следуют диагонально вверх, к краям грудины.
Межреберная невралгия поражает, как правило, одну сторону тела, в основном левую, и особенно промежутки между пятым и девятым ребрами. Боль полуопоясывающего характера в области груди, спины и бокового абдоминального региона может сопровождаться герпетическими высыпаниями. Они локализуются всегда слева и имеют связь с кожно-висцеральным рефлексом. Дыхательные движения вызывают боль. Для этого типа невралгии существуют 3 точки Балле: вертебральная, латеральная грудная и грудинная (стернальная). Все они располагаются в местах выхода на поверхность многочисленных веточек кожных нервов, отходящих от межреберного нерва.
В 80% случаев межреберная невралгия является одним из вариантов проявления (осложнения) остеохондроза или радикулита. Вирус, после внедрения в корешок нерва и спинной мозг, последовательно двигается к периферии, к коже, поражая одну за другой нервные клетки. Нервная веточка от воздействия вируса увеличивается в диаметре и зажимается в одном из фасциальных отверстий.
Бывают межреберные невралгии, не связанные с радикулитами. Причиной возникновения этих межреберных невралгий является последствие травмы грудной клетки, мышц, нервов и фасциальных отверстий, туннельная невропатия кожной веточки, поражение участка нерва вирусной инфекцией (herpes zoster и другие), которые начинают движение по нерву от кожи (от периферии) к спинному мозгу, то есть в обратном направлении.
Межреберная невралгия характеризуется болями постоянного характера, временами резко усиливающимися, в одной или нескольких межреберных областях. Иногда боли носят опоясывающий характер. При большой интенсивности они могут отражаться в область плеча и спины с одной стороны.
Лечение: Самое эффективное – это введение в место компрессии нерва дипроспана, прогревание сухим теплом. Часто бывает эффективно лечение точечным массажем, втиранием мазей на основе пчелиного и змеиного яда.
10. Туннельная невропатия подмышечного нерва обусловлена сдавлением его в четырехстороннем отверстии, образованном длинной головкой трехглавой мышцы плеча, плечевой костью, малой и большой круглыми мышцами. Отмечаются боль в области задненаружного отдела плечевого сустава и плеча, атрофия и слабость дельтовидной мышцы, непостоянно возникают гипалгезии на наружной поверхности верхней трети плеча. Боль усиливается при внутренней ротации плеча. Локальная болезненность выявляется при пальпации верхней трети заднемедиальной поверхности плеча.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
11. Места компрессии нервов в области суставов руки. Непосредственной причиной воспаления нервов является их компрессия в различных местах: в мышечных фасциях, в местах спазма крупных мышц, в отверстиях сухожилий и внутри поперечных держателей сухожилий. После компрессии нерв опухает, и часто на протяжении всей своей длины. После того, как опухают нервы руки, начиная от позвоночника и кончая пальцами, происходит ущемление нерва в самых «узких местах», в области суставов: в плечевом, в локтевом и в запястье. Смотрите рисунок 17.

Рисунок 17. «Узкие места» для опухших нервов руки, места компрессии нервов.
Симптоматика поражения основных стволов периферических нервов конечностей приведена в этой главе. Одновременно описывается клиническая картина только тех вариантов невропатий, которые наблюдаются при туннельных (капканных) поражениях. При этом упоминаются только варианты, актуальные для практики.
Примерная соотносительная частота отдельных туннельных синдромов такова: сдавление срединного нерва в запястном канале — 45%, компрессия локтевого нерва в кубитальном канале — 15%, малоберцового нерва напротив головки малоберцовой кости — 10%, болезнь Рота — Бернгардта — 7%, сдавление лучевого нерва на плече — 4%, большеберцового нерва в тарзальном канале — 7%, подвздошно-пахового нерва — 3%. Другие туннельные синдромы встречаются с частотой до 1—2% каждый.
Осложнение плечевых плекситов – воспаление, отек и компрессия нервов руки по всей их длине. В 33% случаев длительная компрессия нескольких нервных корешков (реже одного) в шейном и грудном отделе позвоночника приводит к осложнению в виде тотального отека всех нервов руки, начиная от позвоночника и кончая кончиками пальцев. Отекший нерв увеличивается в диаметре, а поэтому зажимается (компрессируется) между связками и костями всех трех суставов руки: в плечевом суставе, локтевом и запястном (карпальном). Клинически радикулит будет проявляться болью всей руки при движении и онемением (анестезией) одного или нескольких пальцев.
При радикулите и отеке нервов руки по всей его длине врач при нажатии пальцем определит сильную болезненность в четырех точках: в нескольких (или одной) точках около остистых отростков позвоночника, в нескольких (или одной) точках плечевого сустава, в нескольких (или одной) точках локтевого сустава, в нескольких (или одной) точках запястья. При множественной компрессии нервов руки возникает болезнь Стейнброкера (синдром плечо — кисть), которая характеризуется припухлостью кисти, болезненной тугоподвижностью плечевого сустава, интенсивной (жесткой) болью в плече, контрактурой мышц. Сжатие кисти в кулак усиливает боль. Постепенно развиваются гипотрофия мышц кисти и остеопороз кисти.
Самым эффективным лечением радикулита и полиневрита руки является прогревание, массаж и иглотерапия вышеперечисленных суставов, а при отсутствии эффекта после 3 сеансов иглотерапии, надо вводить в наиболее болезненные две точки дипроспан.
Все суставы окружены «мешком» в виде суставной сумки. Кроме того, все суставы окружены лентой в виде связочного аппарата типа фасции или апоневроза, которые называют «держателями». Эти фасции-апоневрозы удерживают в компактном состоянии сухожилья и мышцы, расположенные вокруг сустава, в момент их напряжения. Самые мощные поперечные фасции располагаются над локтевым и над коленным суставами. Не менее мощная лента поперечного апоневроза располагается над костями запястья и в области голеностопного сустава. Роль этих поперечных фасций состоит в удержании сухожилий мощных мышц в компактном состоянии при напряжении соответствующих мышц. Нервы проходят внутри этих поперечных фасций. Если нерв воспаляется от травмы, опухает и компрессируется внутри отверстия поперечной связки. Возникает компрессионный неврит.
Этиопатогенез компрессионного неврита не отличается от туннельной невропатии. Другой механизм туннельной невропатии, который возникает внутри сустава – растяжение и ушиб поперечного апоневроза, далее возникает асептическое воспаление связочного аппарата и такое же ущемление нерва. Диагностика ущемления нерва простая: врач обдавливает большим пальцем всю поверхность сустава. В том месте, где произошла компрессия нерва, пациент испытывает сильнейшую боль.
В 74% случаев возникновение компрессионного неврита происходит при его ущемлении в месте прохождения поперечных фасций над суставами. В 26% случаев ущемление нерва происходит вне сустава: внутри мышечной массы плеча, предплечья, бедра, голени. Клиника компрессионного неврита описана ниже вместе с невритами, которые возникают после травмы острыми осколками при переломах костей, после резаных ран, инъекционных невритов и так далее.
Молостов Валерий Дмитриевич
ведущий иглотерапевт Белоруссии,
невропатолог, мануальный терапевт,
кандидат медицинских наук,
e-mail: [email protected]
Смотрите также:
У нас также читают:
Автор Руслан Хусаинов На чтение 5 мин. Опубликовано 13.06.2017 13:50
Обновлено 13.06.2017 13:50
Некоторые люди испытывают боль в подмышечных впадинах, и она обычно связана с инфекциями и перенапряжением мышц. Многие факторы способствуют или вызывают боли в области подмышек, включая состояние кожи, инфекции и иммунные состояния.
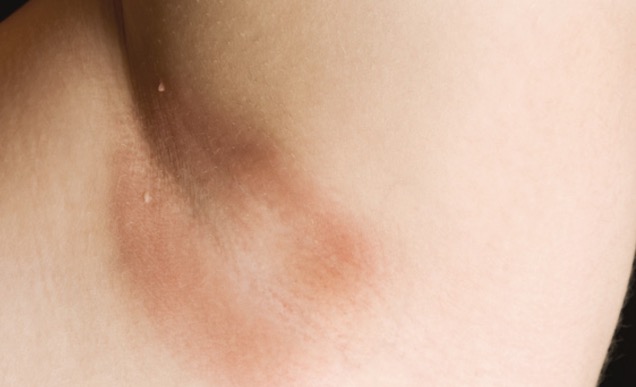 Фото: Healthline
Фото: Healthline
Причины подмышечных болей
Общие причины боли в подмышечных впадинах включают:
Увеличение лимфатических узлов
Лимфатические узлы имеют решающее значение для успешного иммунного ответа. Они стимулируют высвобождение иммунных клеток, которые уничтожают и удаляют инородные микроорганизмы. Во время бактериальных, грибковых и вирусных инфекций лимфатические узлы увеличиваются, и это вызывает воспаление и боль. Причины увеличения лимфатических узлов включают:
Простуда;
Инфекция верхних дыхательных путей;
Вирусная инфекция;
Стрептококковая инфекция горла;
Инфекции уха;
Корь;
Мононуклеоз;
Зубная инфекция;
Раны и кожные инфекции.
Аллергены и раздражители кожи
Многие дезодоранты, антиперспиранты, моющие средства для тела, стиральные порошки для стирки содержат раздражители кожи и аллергены. Они могут привести к аллергическому контактному дерматиту, который вызывает покраснение и появления крошечных пузырей.
Аналогичным образом, раздражающий контактный дерматит может привести к покраснению, боли, отекам. Домашние животные и факторы окружающей среды также несут известные аллергены, которые вызывают иммунный ответ и, соответственно, боль в подмышечной области.
Псориаз
Псориаз — это аутоиммунное состояние, которое поражает подмышки, вызывая красновато-коричневые бляшки кожи, покрытые серебристыми чешуйками. Симптомы псориаза могут быть крайне болезненными, особенно если они подвержены трению и влаге, которые могут возникать в подмышках.
Бактериальные и грибковые инфекции инфекции
Как и грибки, бактерии процветают в теплых, влажных условиях.
Стригущий лишай — распространенная грибковая инфекция верхнего слоя кожи, которая проявляется округлыми очагами неровной формы, резко обособленными от здоровой кожи, укрытыми отрубевидными чешуйками серо-белого цвета. Патогены используют кератин, который содержится в волосах, в качестве пищи. Стригущий лишай может быть болезненным и приводить к воспалению и зуду.
Опрелость
Опрелость – это воспаление кожи, вызванное трением и влажностью в складках кожи. Это приводит к покраснению, боли, жжению и может иметь неприятный запах. Если не лечить это состояние, возникают вторичные бактерии и грибковые инфекции.
Болезненные мышцы
Напряжение грудных мышц, которые используются для подъема, часто могут вызывать боль в подмышечной области.
Рак
Постоянная боль в лимфатических узлах обычно встречается при раке молочной железы. Боль в лимфатических узлах часто является побочным эффектом лечения рака, такого как радиация, химиотерапия и хирургия. Боли в подмышках также бывают при лимфоме, раке лимфатической системы и лейкемии и раке кроветворных тканей, включая лимфатическую систему и костный мозг.
Изжога
Расстройство желудка может вызвать боль в подмышке.
Киста
Это когда биологические жидкости накапливаются в подмышках, вызывая отек и боль. Киста может быть вызвана бактериями Staphylococcus, которые обычно живут на коже.
Липома
“Комок” жировой ткани, который выглядит эластичным и подвижным, называется липомой. Большинство липом не являются злокачественными и не болезненны. Липомы, которые быстро растут, могут вызвать боль, воздействуя на нервы или кровеносные сосуды.
Воспаление волосяного фолликула или вросшие волосы
Когда волосяной фолликул заражается, может развиться фурункул, основная ткань может стать воспаленной и болезненной.
Диабет
Диабет может вызвать полинейропатию или повреждение нервов, что приводит к жгущей боли в пораженной части тела.
Волчанка
Это хроническое иммунное состояние вызывает воспаление по всему телу, включая лимфатические узлы.
Ревматоидный артрит
Другое хроническое иммунное заболевание — ревматоидный артрит приводит к отеку и воспалению во внутренних тканях, которые могут включать подмышечную впадину.
Суппуративный гидраденит
Это хроническое заболевание, которое вызывает воспаление потовых желез, связанных с волосяными фолликулами.
Опоясывающий лишай и вирус герпеса
Опоясывающий лишай вызывает болезненную и чешуйчатую сыпь, которая часто поражает грудь, спину и подмышки. Опоясывающий лишай, который вызван вирусом герпеса, может также вызвать ощущение жжения или покалывания в коже.
Болезнь периферических артерий
При болезни сужаются мелкие кровеносные сосуды рук и ног, уменьшается поток кислорода к окружающим тканям. Лишенные кислорода мышцы и клетки начинают погибать, что является очень болезненным процессом.
Человек должен обратиться за медицинской помощью, если боль в подмышечной впадине становится сильной или мешает повседневной деятельности. Незначительные осложнения, такие как простуда, мышечная болезненность и бактериальные инфекции, являются наиболее распространенными причинами боли в подмышечной впадине. Но боль может быть признаком серьезных инфекций и иммунных состояний, включая рак и ВИЧ.
Хотя редкие, серьезные осложнения со здоровьем включают:
рак;
туберкулез;
Некоторые инфекции, передающиеся половым путем, особенно сифилис;
Кошачья лихорадка, вызванная бактериальной инфекцией от кошачьей царапины или укуса;
Токсоплазмоз, вирус, обнаруженный в сыром мясе и кале
ВИЧ.
Симптомы, которые могут быть признаком более серьезных рисков для здоровья, требующих медицинской помощи, включают:
Увеличенные лимфатические узлы, которые не проходят более 1- 2 недели;
Чрезвычайно больная область подмышки;
Увеличение нескольких лимфатических узлов в теле, например, в паху, голове и шее;
Лихорадка и ночная потливость;
Затрудненное дыхание и глотание;
Необъяснимая потеря веса;
Запор.
Методы предотвращения боли в подмышечной области
Использование ледяных компрессов для уменьшения мышечной боли. Противовоспалительные препараты, включая ибупрофен.
Использование гормональных, противогрибковых или лечебных кремов для лечения состояния кожи, которое вызывает боль в подмышечной впадине.
Применение увлажняющих кремов для предотвращения чрезмерной сухости кожи.
Поддержание подмышечной впадины в чистоте для предотвращения инфекции.
Избегайте моющих средств, содержащих аллергены и раздражители.
Избегайте чрезмерного воздействия горячей воды.
Носите свободную одежду, чтобы избежать натирания.
Избегайте бритья подмышечной впадины.
Литература
Mistiaen P., van Halm-Walters M. Prevention and treatment of intertrigo in large skin folds of adults: a systematic review //BMC nursing. – 2010. – Т. 9. – №. 1. – С. 12.
