Воспаление нерва в анусе

Заболевание не относится к категории опасных или развивающихся, но доставляет множество неприятностей. Возникает независимо от пола и возраста примерно у 6,5% населения.
Основная характеристика – неконтролируемое сокращение заднего прохода, а также прямой кишки. Болезненные ощущения распространяются на брюшину и нижний отдел спины. Невралгия прямой кишки не сопровождается механическими повреждениями органов, являясь исключительно проблемой нервной системы.
Причины возникновения

На данный момент анокопчиковая боль недостаточно изучена, но специалисты выделяют возможные провоцирующие факторы:
- ушиб копчика;
- перелом (даже давнишний);
- нервные расстройства в мышечных тканях тазовой и ретроанальной зон;
- патологические изменения опорно-двигательного аппарата в этой области;
- невралгические заболевания позвоночника;
- проблемы в кишечнике (геморрой, трещины и др.);
- опущение органов;
- напряженные психические состояния;
- проблемы с дефекацией(частые запоры, диарея).
Симптомы
Основной показатель наличия проблемы – сильные боли в прямой кишке, мешающие нормальной жизнедеятельности. Эти признаки проявляются в:
- копчике (носят название «кокцигодиния»);
- заднем проходе (анальная невралгия). Обычно не имеют никаких предпосылок для появления.
Боль может:
- быть постоянным спутником пострадавшего;
- возникать внезапно и продолжаться любое время, но обычно не более получаса и в ночное время суток.
Болевые ощущения бывают как тупые, так и колющие. Иногда они носят такой характер, что определить точную локализацию невозможно.
Невралгия сопровождается:
- спазмами;
- жжением в копчике;
- тяжестью в животе;
- приапизмом;
- бледными кожными покровами;
- повышенным потоотделением.

Аноректальная боль (невралгия) к описанным выше болезненным областям добавляет еще и зоны:
- ягодиц;
- влагалища;
- бедер;
- крестцовой области.
Чаще всего возникает у дам за 50, страдающих:
- ипохондрией;
- депрессией.
Если фоновым заболеванием является стойкая канцерофобия, то пациенту показано оперативное вмешательство из-за органических факторов.
Классификация
Медики выделяют несколько оснований классификации, каждое из которых описывает характер заболевания:
- По месту локализации:
- в области копчика – кокцигодиния;
- в зоне заднего прохода – аноректальный синдром.
- По типу:
- первичная;
- вторичная. Является симптомов других заболеваний, преимущественно в соседних органах (простатит, острый уретрит, проблемы «по женской части» и др.).
- По характеру проявлений:
- Ночная. Боль возникает ночью, длится неопределенный промежуток времени. Дополнительная локализация: в области промежности, тазовом дне.
- Спастическая. Определяется наличием заболеваний ЖКТ и нарушениями стула.
- Анусолгия («летучая прокталгия»). От ночного типа ее отличает известная причина возникновения: травмы спины, инфекционные заболевания мочевой системы, иногда – запоры.
Диагностика

Анокопчиковый болевой синдром ставится как диагноз только после исключения вероятности наличия патологий органического характера:
- проблем с кишечником – геморроя, трещин в анальном отверстии и др.
- заболеваний половой системы – эндометрита, простатита и др.
- ревматологических болезней – радикулита, ишиаса.
- невралгий.
Если обследование установило, что причиной болезненных ощущений служит не заболевания некого органа, то ставится диагноз «анкопчиковый синдром».
Осмотр проводится проктологом и гинекологом.
Проктолог определяет отсутствие:
- повреждений анального отверстия;
- очагов воспаления;
- травм крестца или копчика;
- спазма мышц в данной области.
Гинеколог рекомендован женщинам для анализа состояния детородных органов.
Обязательно проведение анализов в лаборатории. К стандартным процедурам относятся:
- копрограмма;
- кал на исследования бактерий и наличие крови в составе;
- общий анализ мочи;
- гинекологические анализы для обоих полов.
Для полноценного диагностирования нередко бывают необходимы консультации уролога, травматолога, андролога, невролога, психотерапевта. Только после их заключений лечащий врач принимает окончательное решение относительно природы заболевания.
Ректороманоскопия и аноскопия

Многие дополнительные исследования направлены на исключения возможных иных причин болей. К ним относятся:
- ректороманоскопия – изучение состояния толстых отделов кишечника;
- аноскопия – анализ здоровья анального канала.
Обе процедуры дают информацию о:
- состоянии слизистых внутренних поверхностей;
- наличии геморроя и полипов;
- присутствии папиллитов.
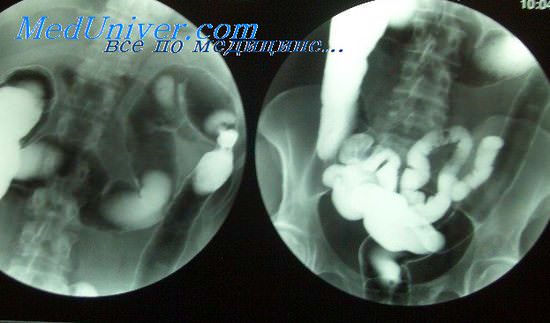
Ирригография
По своей сути является рентгеном кишки. Находит:
- опухолевые образования;
- аномальное сужение;
- проблемы в копчике, крестцовой зоне, ТБС.
Электрофизиологическое и ультразвуковое исследование
Первое ищет мышечные спазмы, собирает данные о моторике и функциональности кишечника. Второе позволяет «увидеть» органы в области малого таза, особенно половые.
Лечение

Эффективность терапии определяется:
- полноценностью обследования;
- правильным диагнозом;
- верным определением первопричины.
Лечение ведется по 3-м направлениям:
- Этиологическое. Больного стараются избавить от факторов, провоцирующих заболевание.
- Патогенетическое. По возможности развитие проблемы замедляется.
- Симптоматическое. В первую очередь – обезболивание.
Популярный метод — физиотерапия:
- лазерное излучение;
- УЗ;
- УВЧ;
- лечение грязями;
- массаж.
К местным препаратам относятся свечи, микроклизмы с обезболивающими и снимающими воспаление веществами.
Так как распространенной причиной является неустойчивое психологическое состояние, то часто назначаются консультации у специалистов этой области.
Обезболивающие методы

Лечение боли, особенно неизвестного происхождения – одно из направлений для изучения в современной медицине. По всей планете существуют медицинские учреждения, занимающиеся профилактикой и избавлением своих пациентов от синдромов такого рода.
Врачи отдают предпочтение не наркотическим средствам, а различным анальгетикам:
- Новокаин блокирует нервные передачи;
- местная анестезия убирает боль;
- горячие аппликации снимают неприятные ощущения.
Кортизон на данный момент доказал собственную неэффективность и тот вред, что он наносит пациентам.
Плацебо применимо при психогенном происхождении синдрома.
Седативные и транквилизаторы прописаны тем, кто страдает от:
- депрессий;
- тревожности;
- невротических состояний.
Хирургическое вмешательство
Показано в самых крайних случаях, если:
- кокцигодиния появилась только из-за полученной травмы;
- наблюдается отрыв верхушки копчика.
В данной ситуации операция называется экстирпацией. В ходе проведения копчик фиксируется у крестца.
Профилактика и прогноз

При анокопчиковых болях часто бывает трудно определить причину, вызывающую неприятные ощущения, а также найти закономерность в появлении приступов. Выздоровление возможно только при корректном диагнозе и разноплановом лечении, которое назначает врач. Наиболее вероятным «возбудителем» можно считать эмоциональное состояние пациента, которое регулируется соответствующими препаратами и методиками.
Если первопричиной не является травма или патологии позвоночного столба или костей таза, то анокопчиковый синдром не приводит к осложнениям.
Профилактические мероприятия выделить невозможно. Медики советуют внимательно относиться к появляющимся симптомам и стараться перестраивать порядок жизни таким образом, чтобы снижать интенсивность их проявления.
Обычными правилами являются:
- подвижный образ жизни, регулярный неизнурительный спорт, прогулки;
- профилактика болезней позвоночника и устранение уже имеющихся проблем;
- лечение ЖКТ, особенно кишечника;
- правильное питание полезными продуктами.
Основная опасность невралгии состоит в непредсказуемых болях, которые могут продолжаться до 30 минут и мешать обычной жизни. Комплексная терапия помогает подавить симптоматику, но только разумное отношение к своему здоровью способствует уменьшению синдрома. Профилактикой, доступной каждому, является ЗОЖ и своевременное лечение позвоночника и внутренних органов.
Срамной нерв, который еще называют половым, довольно часто выступает причиной хронических болей в области таза, встречающихся у взрослых. Причиной этого в большинстве случаев является защемление нерва, которое называется компрессионной невропатией. Срамной нерв защемляется чаще у женщин. У мужчин такое случается в три раза реже.
Анатомические особенности
Срамной нерв по длине является небольшим. Но это очень важный нерв последнего крестцового сплетения (если двигаться от головного мозга). Находится он в тазовой полости и по пути обходит седалищную кость. Затем он делится на три ветви:
- Ректальная.
- Промежностная.
- Дорзальный нерв клитора или пениса.
Какие функции выполняет?

- Иннервирует мышцу, которая поднимает задний проход и сфинктер.
- Иннервирует сфинктер канала для мочеиспускания.
- Иннервирует женский клитор и пещеристые тела у мужчин.
- Делает чувствительной кожу заднего прохода и наружных половых органов.
Из вышеуказанного списка видно, что срамной нерв играет очень важную роль как в интимной жизни человека, так и при дефекации и мочеиспускании. В состав этого нерва входит большое число вегетативных волокон, обеспечивающих правильную работу сфинктеров без использования сознательного напряжения. Ведь люди никогда не думают, не пытаются контролировать и не сжимают свои мышцы сознательно, чтобы не помочиться или не испражниться совершенно случайно в неподходящий момент. Эти функции на себя возлагают вегетативные волокна, которые входят в срамной нерв.
Защемление: причины

Неприятность может произойти из-за грушевидной мышцы, расположенной в полости таза или же из-за зажатия между парой связок.
Кроме этого, срамной нерв может повредиться после непредвиденных ситуаций, к которым можно отнести автодорожную аварию, падение с высоты. В таких ситуациях может произойти перелом тазовых костей. Очень часто причиной хронических болей является повреждение нерва во время родов или же его вовлечение в рост злокачественной опухоли.
Стоит упомянуть о том, что некоторые виды деятельности человека со временем также могут привести к защемлению полового нерва. Сюда относятся езда на велосипеде или лошади.
Срамной нерв: симптомы нейропатии

Как и при любых других защемлениях, симптомы заключаются в болях, нарушениях чувствительности, мышечной слабости и расстройствах вегетативной системы.
Когда защемляется срамной нерв, симптомы у женщин и мужчин схожи:
- В промежности появляются болезненные ощущения.
- Боль имеет жгучий оттенок.
- В половых органах и заднем проходе есть неприятные ощущения.
- Недержание мочи и кала, которое может являться неполным, то есть проявлять себя в виде капельного недержания или каломазания.
- Кожная чувствительность снижается в указанных зонах, появляется ощущение «мурашек».
- В заднем проходе и уретре может наблюдаться неприятное присутствие чего-то инородного.
- Могут наблюдаться такие сексуальные расстройства, как отсутствие оргазма и импотенция.
Когда защемляется срамной нерв, симптомы у женщин, лечение которых нужно не откладывать, наблюдаются в нижней части влагалища. Это доставляет большой дискомфорт.
Может ощущаться сильная боль при половом акте и ходьбе — такие, в случае если защемлен срамной нерв, симптомы у мужчин. Лечение требуется незамедлительное, так как боль становится жгучей, а прикосновения к коже приобретают мучительно неприятные последствия. По ощущениям можно описать это как присутствие холодного или горячего инородного предмета либо удары электрического тока. В общем, защемление полового нерва влечет за собой большое количество неприятных симптомов.
Диагностика защемления

При вышеперечисленных болезненных и неприятных ощущениях человек просто не в состоянии долго терпеть, ведь это не такая боль, как в ноге или руке. Наиболее часто страдающие нейропатией обращаются либо к врачу-неврологу, либо к проктологу, если наблюдаются нарушения, связанные с анальным сфинктером, или проблемы с недержанием кала и мочи.
В редких случаях пациенты могут пойти к сексопатологу. Но хороший специалист при помощи простейших вопросов должен уметь выявлять органические нарушения, а затем направить больного к соответствующему доктору. Защемление срамного нерва диагностируется при следующих исследованиях и жалобах:
- Все те жалобы, которые были перечислены ранее.
- Пациенты могут отмечать, что при прикладывании к промежности чего-то холодного происходит временное облегчение и жгучая боль начинает проходить. Такой симптом говорит о том, что повреждения нерва имеют нейропатический характер.
- При использовании пробной лечебно-диагностической блокады нерва при помощи новокаина выраженность симптоматики идет на спад либо полностью устраняет все мучения на срок действия обезболивающего, который длится от 12 часов до 3 суток.
- Характер болевых ощущений указывает на то, что произошло защемление (неприятные ощущения при прикосновениях и всевозможный зуд, жжение и чувство «мурашек»).
- При проведении УЗИ и допплерографии малого таза и промежности почти во всех случаях при защемлении полового нерва наблюдается замедление скорости течения крови в расположенной рядом половой артерии. Так как она проходит по тем же самым каналом, что и нерв, сужение артерии указывает на то, что и он подвергся компрессии.
- Очень важный критерий при диагностике – это усиление боли у человека в сидячем положении и уменьшение, когда больной ложится на спину. Для защемления полового нерва также характерно поражение только с одной стороны. Именно на ней ощущаются расстройства.
Кроме таких критериев диагностики, при прощупывании промежности можно найти характерные области, являющиеся болевыми точками, отражающими спазм в мышцах.
Важно то, что патология срамного нерва тесно связана с развитием миофасциального синдрома, который поддается лечению значительно хуже вследствие глубокого расположения мышц.
Кроме того, защемление полового нерва сильно усиливает депрессию и тревожность, а люди становится более восприимчивыми к негативным событиям.
Лечение нейропатии срамного нерва

Как и в других ситуациях, лечение данного заболевания должно иметь комплексный характер.
Каковы основные принципы лечения нейропатии?
- Воздействие на характерный для защемления характер болевых ощущений при помощи габапентина, который входит в состав лекарств.
- Регулярное проведение блокад нерва с использованием гормонов и анестетиков.
- Использование миорелаксантов центрального действия, которые дают возможность мышцам расслабиться, вследствие чего снижается тонус грушевидной мышцы.
- Применение физиотерапевтического воздействия, куда относятся электрофорез, фонофорез.
- Прием витаминов группы B, которые входят в состав блокады, а также в форме таблеток.
Прочие процедуры
Часто лечение защемления полового нерва требует поддержки хорошего психолога, который выполняет коррекционную терапию и назначает прием антидепрессантов. Может понадобиться назначение вагинальных либо ректальных свечей, в состав которых входит диазепам. Пациенту могут назначить выполнение специальных физических упражнений, смысл которых заключается в медленном сжатии и расслаблении мышц, находящихся в промежности.
В тех ситуациях, когда консервативные методы лечения не оказывают положительного эффекта, проводят хирургические операции декомпрессивного типа. Они выполняются в специальных центрах лечения хронических тазовых болей.
Длительное лечение

Необходимо помнить, что лечение нейропатии срамного нерва – это очень длительный процесс, на протяжении которого следует выполнять все рекомендации лечащего врача. Срок восстановления занимает не менее полугода.
Лечение заболевания нужно проводить лишь в условиях больницы, так как это позволит врачам взять под контроль процесс выздоровления, а также успешно подобрать комплекс тех средств, которые будут использоваться для правильного лечения. Ведь на некоторые средства у человека может быть аллергия, что только ухудшит положение.
Итоги
Таким образом, было рассмотрено, что такое срамной нерв, симптомы и лечение при его защемлении, диагностика. Для того чтобы избежать данного заболевания, рекомендуется соблюдать осторожность и не получать травм, а также вести активный образ жизни, заниматься физкультурой и вести активную половую жизнь. Ну а если неприятность все-таки случилась, то надо строго соблюдать рекомендации врачей.
Признаки проктальгии. Клиника проктальгии.Наиболее характерным признаком болезни являются необыкновенно сильные, пароксизмальные боли в области прямой кишки. Больные определяют их как колотье, дергание, давление инородным телом или сравнивают с прижиганием раскаленным железом. Из области прямой кишки и крестца боль может распространяться на задний проход, промежность, ягодичные области, может иррадиировать в ноги, в нижнюю часть живота, в мочевой пузырь. У отдельных больных боль при проктальгии вызывает сжатие за грудиной, одышку, давление под ложечкой, частый пульс, бледность, тошноту, профузный пот, приапизм и ложные позывы на мочеиспускание. При сильных болях больные не в состоянии выпустить газы, произвести мочеиспускание, двигаться. Некоторые больные сравнивают боли с родовыми схватками. Другие дают им такие характеристики: прямая кишка в тисках; прямая кишка стягивается проволокой, в кишку вводят ком; кишку растягивают баллоном. Отдельный приступ болей (пароксизм) часто независимо от каких-либо местных или общих причин начинается постепенно или внезапно, продолжается от нескольких минут до многих часов, даже дней и кончается постепенно или также внезапно, как и начался. Иногда наблюдается выраженная цикличность болей. После приступа болей остаются ощущения в области прямой кишки, которые Банлер описал как боли в интервалах (интервальные боли). Они, несколько снижаясь, не покидают больных в период затишья и отсутствия приступов между циклами болей. При исследовании больного вне приступа болей находят умеренную болезненность крестца, особенно его гребешка и области задних сакральных , отверстий, через которые выходят чувствительные нервы. Нередко бывает болезнен седалищный нерв. Исследование пальцем дает умеренную болезненность прямой кишки, копчика, сфинктера и некоторое усиление интервальных болей, но не больше.
У одного больного, описанного Parmautier и Fouquot, прикосновение инструментов к слизистой оболочке прямой кишки вызывало такое ощущение — «как будто почки переламывались надвое». У большинства больных исследование при помощи инструментов проходит почти безболезненно. Никаких изменений со стороны прямой кишки и окружающих органов при этом не удается обнаружить. Наличие у некоторых больных старых, сморщенных, запустевших геморроидальных узлов не являлось причиной заболевания. И вообще, как правило, исследованием не удается установить каких-либо местных причин болей при первичной невралгии ‘прямой кишки. В иностранной литературе имеются сообщения о молниеносной проктальгии — proctalgia fugax многих авторов. Предлагалось также название ночная проктальгия. Сущность этой разновидности заболевания заключается в том, что очень сильные боли появляются внезапно, часто ночью, напоминают прострел, иррадиируют из прямой кишки в мочеполовые органы, в крестец, позвоночник и нижние конечности. Через несколько минут боли самостоятельно проходят. Продемонстрируем 2 больных, которые находятся под наблюдением пашей клиники. Временами боли отдавали в спину, живот и голову. Больная похудела на 10 кг, измучилась настолько, что ей не хотелось жить. Менструации регулярные, температура нормальная. Квалифицированный невропатолог констатировал «истерические реакции и боли в области заднего прохода, носящие характер фиксированного ощущения, возникшего в связи с геморроем». При осмотре с помощью ректального зеркала и ректороманоскрпа, обследования пальцем найдены следы бывшего геморроя. Трещины иет. Сфинктер спазмирован. Анальный рефлекс резко оживлен. Поставлен диагноз невралгии прямой кишки и произведена антесакральиая новокаиново-спиртовая блокада. Явившаяся через неделю больная с большим удовлетворением отметила исчезновение болей в заднем проходе и прямой кишке, хотя и не чувствовала себя вполне здоровой — болели голова и сердце. При дальнейшем наблюдении больная не жаловалась на боли в прямой кишке. Впоследствии психиатр, к которому она была направлена, обнаружил у нее инволюционно-депрессивное состояние. 2. Больная В., 65 лет, обратилась в клинику в январе 1953 г. с жалобами на мучительные, тянущие боли в заднем проходе и безуспешность всех ранее применявшихся процедур. Заболела в сентябре 1952 г., почувствовала острую боль в заднем проходе при дефекации. В поликлинике диагностировали геморрой и лечили ваннами, свечами; улучшения не было. Продолжали беспокоить боли, усиливавшиеси при дефекации. В октябре 1952 г. была произведена операция — перевязка геморроидальных узлов, после чего боли усилились, стали постоянными, незначительно усиливались после испражнения и носили мучительный характер. Объективно выраженная ипохондрия. Больная склонна к слезам, «живет только с бромом». Трещины заднего прохода нет. Диагноз: следовая проктальгия. После установления факта невралгии прямой кишки была произведена антесакральная новокаиново-спиртовая блокада, однако полностью болей она не сняла. После днатермоэлектрофореза новокаина в крестцово-копчиковой области, ранее не дававшего эффекта, боли прошли. Больная выздоровела. У этой больной, как и у первой, заболевание, несомненно, началось с трещины заднего прохода. Позднее трещина зажила, а фиксированные вегетоневротические боли у больной с выраженной патологией нервной системы остались. Лишь новокаиново-спиртовая блокада способствовала быстрому прекращению тяжелых страданий, длившихся более 8 месяцев — Также рекомендуем «Диагностика проктальгии. Обследование при проктальгии.» Оглавление темы «Проктальгии. Зуд заднего прохода.»: |