Воспаление нижнечелюстного лимфоузла у ребенка

Лимфатическая система человека состоит из сосудов и узлов. Последние имеют определенную локацию. В юном возрасте они особенно чувствительны к появлению инфекционных агентов.
Подчелюстной лимфаденит у детей является следствием различных причин: заболеваний или прорезывания зубов. Более подробно обо всех нюансах рассказывается в этой статье и на приложенном видео.

Подчелюстной лимфаденит
Общие сведения
Лимфаденитом называют воспаление лимфоузлов (далее ЛУ) по причине наличия инфекционного или неинфекционного воспаления. Таким образом это вторичное заболевание, вызванное основной болезнью.
В педиатрии подобное явление не является редкостью. Основная причина того, что подчелюстные лимфатические узлы (и в других частях тела) часто воспаляются, лежит в неполной сформированности иммунной системы молодого организма.
Обратите внимание. Заболевание чаще регистрируется у детей в возрасте от года до шести и, как правило, имеет довольно яркое течение.
Причины

Прорезывание зубов может быть причиной неспецифического подчелюстного лимфаденита у ребенка
Подчелюстной лимфаденит у детей вызван тем, что лимфоузлы до 10 лет вовлекаются практически во все воспалительные процессы, т. к. являются одним из звеньев защитных механизмов.
Они крайне чувствительны к:
- любым чужеродным элементам в организме;
- бактериям или вирусам;
- токсическим веществам;
- частицам, которые формируются при распаде тканей или клеток.
Так происходит из-то того, что лимфатические узлы захватывают названые элементы, препятствуя их распространению по кровяному и лимфатическому руслу. Как правило, лимфадениты возникают по неспецифическим причинам, например, распространение патогенной микрофлоры, часто это различные кокки. В таком случае из основного очага инфекция попадает в кровь, что приводит к увеличению и болезненности лимфоузлов.
Важно. Около 70% подчелюстного лимфаденита в детском возрасте обуславливаются оториноларингологическими заболеваниями: ангина, синусит и отит.
В возрасте 6-7 лет воспаления лимфоузлов не редко связаны со стоматологическими патологиями (пульпитом, периодонтитом, остеомиелитом), причем часто дискомфорт возникает после спадания первичного очага.
Другие причины лимфаденита:
- прорезывание зубов;
- кожные инфекции;
- инфекционные заболевания любого характера и генезиса (грипп, скарлатина, корь, ОРВИ и прочие);
- лейкозы;
- онкологические заболевания;
- хронические заболевания желудочно-кишечного тракта;
- лимфатико-гипопластический диатез;
- герпесвирусные инфекции.
Заметка. При механическом травмировании лимфатических узлов они могут воспаляться.
Специфический лимфаденит вызывают:
- туберкулез;
- сифилис;
- мононуклеоз инфекционной природы;
- актиномикоз;
- бруцеллез и прочие.
Классификация

Часто вместе с подчелюстными лимфатическими узлами воспаляются и шейные
В зависимости от характера течения подчелюстной лимфаденит бывает:
- острый – до 14 дней;
- подострый – от двух недель до месяца;
- хронический – более одного месяца.
По генезису и происхождению заболевание бывает специфическим и неспецифическим.
По виду трансформаций патогенез классифицируют на:
- серозный или инфильтрационный;
- гнойный – формирование гноеродных процессов в ЛУ;
- некротический – разрушение лимфоузлов;
- аденофлегмоны.
По этиологическому признаку различают одонтогенные (ассоциированные со стоматологической патологией) и неодонтогенные.
Клиническая картина и диагностика
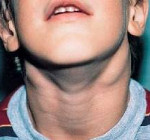
У детей чаще всего воспаляются ЛУ в области шеи и под нижней челюстью, как правило, симметрично и с обеих сторон.
Признаки зависят от стадии:
- На серозной (в первые дни) лимфоузлы увеличенные, болезненные, плотные на ощупь, подвижные, без гиперемии кожи над ними. Температура может быть слегка нормальной или несильно повышенной.
- В острую стадию (3-7 день) состояние юного больного заметно ухудшается: лихорадка, озноб, фебрилитет, слабость, плохой сон и аппетит, а также иные признаки, характерные для интоксикации. Болезненность ЛУ усиливается, ощущение резкие, простреливающие, появляется гиперемия и отечность кожного покрова над зоной воспаления. Существует угроза формирования аденофлегмоны в челюстно-лицевой области с распространением гноеродного процесса за пределы очага, при этом не редки вторичные осложнения в виде тромбоза синусов, сепсиса.
Хронический подчелюстной лимфаденит у детей чаще является частью общего лимфаденита, который может быть как первичным (при слабовирулентной патогенной микрофлоре), так и в качестве продолжения острой формы. При этом узлы становятся плохо подвижными, уплотняются.
Боли, как правило, нет, а самочувствие ребенка на стадии ремиссии остается удовлетворительным. Диагностические процедуры указаны в таблице.
Таблица. Диагностика при подчелюстном лимфадените у детей:
| Метод | Комментарий |
Физикальный осмотр | Врач осматривает ребенка, пальпирует шею и челюсти. У родителей выясняют подробности анамнеза и симптоматики. |
Анализ крови | Определяют наличие лейкоцитов периферической крови. |
УЗИ | Исследуют структуру воспаленных лимфатических узлов. |
Биопсия | Цитогистологический анализ отобранного материала проводят для исключения злокачественного процесса. |
Обратите внимание. Если в организме юного пациента есть слабый инфекционный очаг, который поддерживает лимфаденит, то со временем лимфатические узлы медленно поддаются деструкции, а вместо них образуется грануляционная ткань.
Кроме обозначенных диагностических обследований по решению врача могут быть назначены:
- туберкулиновые пробы;
- рентген;
- пункция;
- бак-посев полученного материала.
Лечение
Терапевтическая тактика обуславливается стадийностью патологии, характером патогенеза, состоянием ребенка и вида первичного воспаления. Важно не только устранить симптомы, но и побороть инфекционные элементы, приведшие к данному состоянию.

При гнойном лимфадените показано оперативное вмешательство с целью очищения и антисепции очага
Консервативное лечение возможно при серозном и хроническом неспецифическом лимфадените, для этого назначают:
- антибактериальные препараты: цефалоспорины, макролиды и прочие;
- десенсибилизирующие средства;
- физиотерапевтические процедуры: УВЧ, прогревание, компрессы и др.;
- минерально-витаминные комплексы;
- иммуномодуляторы;
- общеукрепляющие средства.
Если диагностируется гнойный процесс или консервативная терапия не помогает, то лечение продолжают в условиях стационара. Путем оперативного вмешательства больной лимфоузел вскрывают и чистят, при необходимости ЛУ удаляется полностью. Во время реабилитационного периода проводится назначение дезинтоксикационных и противовоспалительных препаратов.
Обратите внимание. При наличии подчелюстного лимфаденита у детей туберкулезной этиологии лечение проводится в специальных больницах.
Прогноз и профилактика

Наличие хронического инфекционного очага (на фото воспаленные гланды) – одна из причин подчелюстного лимфаденита
Своевременное выявление и лечение дает основания считать, что данная патология излечивается полностью. При длительном течении патогенез приобретает хронический характер, лимфоузлы разрушаются и медленно замещаются соединительной тканью. В некоторых случаях происходит нарушение циркуляции лимфы (лимфостаз).
Профилактические меры состоят в своевременной терапии инфекционных заболеваний, выявлении и устранении очагов, например, удаление миндалин при хроническом тонзиллите. Лечение заболеваний и десен позволит избежать воспаления ЛУ под нижней челюстью.
Также следует обрабатывать порезы и раны, не допускать формирование фурункулов и прочих кожных поражений, которые свойственны для детского возраста. Особое значение нужно уделять повышению защитных сил молодого организма.
Лимфатическая система играет важную роль в организме человека. Она участвует не только в его очищении, но и в транспортировке иммунных клеток к очагу воспаления, доставке липофильных лекарств к патологическому участку. Система состоит из множества капилляров, сосудов, узлов, стволов и протоков. Узлы служат своеобразным фильтром на пути у болезнетворных агентов. Если таких микроорганизмов много, может произойти воспаление лимфатического узла. Оно возникает в разных анатомических областях. Разберем подробно подчелюстной лимфаденит — воспаление региональных узлов.
Основные причины возникновения заболевания
Лимфатические узлы выполняют функцию барьера. Они преграждают путь бактериям и вирусам, которые проникли в организм. Подчелюстной тип лимфаденита у детей и взрослых возникает в случае, когда лимфоузлы начинают активно бороться с инфекционным агентом. Узлы подчелюстной области очищают лимфу головы и ротовой полости.
Основные причины развития подчелюстного лимфаденита:
- кариес;
- ОРВИ;
- бактериальная инфекция;
- отит;
- пародонтит;
- пульпит, периодонтит;
- гингивит;
- воспаление носовых пазух;
- любое механическое повреждение области головы и рта;
- вторичное поражение лимфатических узлов вследствие сифилиса, туберкулеза, ревматоидный артрит;
- снижение иммунитета;
- онкологические заболевания;
- у маленьких детей увеличению лимфоузлов способствует прорезывание зубов.
Разновидности и симптомы
Существуют 2 формы болезни — острая и хроническая. Первый – наиболее тяжелый вариант лимфаденита. Острый вариант заболевания характеризуется воспалением нескольких узлов одновременно. В этом случае речь идет о гнойном процессе, который перемещается по лимфотоку. Возможен прорыв узла и распространение инфекции по всем органам и системам. Длительность течения заболевания, как правило, составляет около 2-х недель.
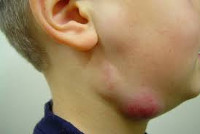
Общим симптомом для острого и хронического процесса является увеличение узлов (на фото показан поднижнечелюстной воспалительный процесс слева у ребенка). Возможно возникновение болезненности. Через некоторое время эти признаки становятся более выраженными. К первым проявлениям присоединяется отек близлежащих тканей.
Острая форма
Лимфаденит всегда характеризуется болезненностью воспаленных узлов, их подвижностью и плотной структурой. Наблюдаются локальный отек и покраснение тканей. Если это гнойная форма, происходит деструкция лимфоузла (при серозной этого не наблюдается). Он перестает выполнять свою работу и становится источником новой инфекции.
Основными симптомами острого подчелюстного лимфаденита являются:
- сильная боль, которая усиливается при надавливании на место воспаления;
- повышение температуры тела;
- нарастание симптомов интоксикации: слабость, снижение аппетита, головная боль;
- ощущение дискомфорта при жевании;
- тошнота;
- уменьшение или прекращение подвижности узла.
Хроническая форма
При подчелюстном хроническом лимфадените увеличение узлов наблюдается периодически. Отмечается небольшое повышение температуры тела. Лимфоузлы остаются подвижными, их болезненность незначительна. В таком случае необходимо срочно обращаться к врачу.
Хроническая форма — последствие острой при отсутствии своевременного лечения. Такое воспаление формируется и на фоне длительного заболевания, например, онкологического. Оперативное вмешательство может стать причиной хронизации лимфаденита. Длительность течения заболевания — более 4 недель.
Диагностические методы
При увеличении или воспалении лимфоузлов рекомендуется в первую очередь посетить врача-терапевта. Диагноз «лимфаденит» ставится в зависимости от внешних проявления и данных собранного анамнеза. Врач обращает внимание, есть ли во рту признаки воспаления.
Для уточнения агента, вызвавшего воспалительный процесс, требуются консультации узких специалистов (инфекциониста, онколога, фтизиатра) и назначаются дополнительные методы обследования:
- Ультразвуковое исследование используют для определения количества пораженных узлов и выявления возможного онкологического процесса. В лимфоузлах диагностируются анэхогенные участки, которые могут перерождаться в абсцессы. При обычном лимфадените кровеносные сосуды расширены в узлах, а при наличии метастазов они остаются без изменений.
- Общий анализ крови. О воспалительном процессе в организме свидетельствует повышение уровня СОЭ, лейкоцитов. Для определения возбудителя обязательны показатели моноцитов (более 9% — грибок или вирус, менее 2% — инфекция в самом лимфоузле), нейтрофилов (более 72% — бактерии), лимфоцитов (более 40% — вирус).
- Рентген позволяет оценить состояние глубоко расположенных лимфатических узлов. При туберкулезе в лимфоузлах могут обнаружиться кальцинаты.
- Компьютерная томография — более информативный метод. При исследовании используется контрастное вещество. КТ позволяет определить наличие гнойного процесса и уточнить его локализацию.
- Биопсия назначается при подозрении на онкологию. Это болезненная процедура, которая имеет ряд противопоказаний. С ее помощью выявляют раковые клетки и возбудителей неспецифического лимфаденита. Материалы направляют на бакпосев.
Способы лечения подчелюстного лимфаденита
Любой воспалительный процесс требует незамедлительного вмешательства специалистов. Тактика лечения и выбор препаратов зависят от вида, степени тяжести, причины возникновения лимфаденита.
Используется консервативный метод терапии, основанный на приеме лекарственных препаратов, а также народные средства.
Медикаментозная терапия
Существуют средства общего и местного действия. Для достижения быстрого эффекта назначается комплексная терапия. Лечение лимфаденита (острого или затяжного) у взрослых и детей проходит практически по одной схеме, различаются только дозировки препаратов. Все мероприятия направлены на устранение причин патологии. Главные методы первичного лечения — санация полости рта, устранение кариеса.
При бактериальной природе заболевания назначаются антибиотики:
- Сумамед. Дозировка зависит от возраста пациента и формы выпуска препарата. Ребенку от 6 месяцев до 3 лет назначают суспензию 1 раз в сутки за час до или через два часа после еды. Дозировка зависит от массы тела (10 мг на 1 кг). Максимальная суточная доза не должна превышать 500 мг. Капсулы и таблетки назначают взрослым и детям старше 12 лет. Порядок приема и суточная норма — такие же, как и при использовании суспензии. Курс — 3 дня.
- Амоксициллин. Взрослым и детям старше 10 лет назначается разовая доза 250-500 мг. Дети от 5 до 10 лет принимают по 250 мг. Малыши в возрасте 2-5 лет — 125 мг, до 24 месяцев — 20 мг/кг. Интервал между приемами — 8 часов.
- Аугментин. Пациентам старше 18 лет — по 250 мг 3 раза в сутки, детям от 12 лет — по 125 мг 3 раза в сутки. Малыши с 3 месяцев до 12 лет принимают антибиотик в виде суспензии. Дозировка зависит от массы тела.
При вирусной природе заболевания назначение антибиотиков нецелесообразно. Врач назначает противовирусные лекарства:
- Ацикловир (по 200-500 мг 3-4 раза в день, курс — 10 суток);
- Римантадин (до 5 лет — по 5 мг/кг 1 раз в сутки, лицам старше 10 лет — по 100 мг 2 раза в сутки).
Возможно назначение нестероидных противовоспалительных препаратов, таких как Нимесил и Кеторолак.
Рекомендуется использование медикаментов наружного действия. К ним относятся:
- гепариновая мазь — усиливает приток крови к воспаленному участку, тем самым устраняя застойные явления;
- ихтиловая мазь (обладает антимикробными свойствами);
- линимент Вишневского (антимикробный препарат).
Гели и мази с противовоспалительными компонентами облегчают боль и уменьшают отек.
Народные средства
В домашних условиях возможно лечение лимфаденита любого типа с помощью народных средств. Такие методы применяют для снижения воспалительных процессов, однако необходимо сочетать их с традиционной медициной. Народные лекарства наиболее эффективны на ранних стадиях болезни.
Распространенные рецепты:
- настой из корней одуванчика — 10 г измельченного растения залить 1 ст. кипятка, настаивать 4 часа, давать по 1 ст.л. 3-4 раза в день;
- 3 ст.л. сухих цветков крапивы залить 1 л горячей воды, настоять 2 часа, пить по 100 мл 2 раза в сутки — такое средство помогает вывести токсины;
- сок алоэ обладает противомикробным эффектом — 100 г смешать с 200 г меда, настаивать сутки, принимать по 1-2 ч.л. 2 раза в сутки;
- настой эхинацеи активизирует иммунитет, повышая его устойчивость к болезнетворным микроорганизмам — 100 г сухих и измельченных корней залить 500 мл спирта (60% раствор), настаивать 14 дней, применять наружно и внутрь (взрослые — 20-40 капель на 100 мл воды 2 раза в сутки, дети — 5-10 капель на 100 мл воды 1 раз в день);
- смешать по 1 части сушеной крапивы, тысячелистника, шишек хмеля, душицы и 3 части хвоща полевого, 1 ст.л. сбора залить 300 мл воды, томить на водяной бане 15 минут, пить по 100 мл за полчаса до еды 3 раза в день;
- настой из листьев омелы для компрессов — 1 ст.л. сухих листьев залить 300 мл воды, 20 минут держать на водяной бане, остывшим настоем пропитать марлевую салфетку, держать 2 часа на воспаленном участке под клеенкой;
- настой на основе сбора полыни, душицы, мяты перечной, листьев и побегов малины, липового цвета, травы лабазника, корня одуванчика — измельченные растения высушить и смешать в равных пропорциях, 2 ст.л. смеси залить 500 мл кипятка, настаивать в термосе 8 часов, пить по 100 мл 5 раз в день;
- листья грецкого ореха измельчить, залить кипятком и держать 20 минут, массу завернуть в салфетку, приложить к патологическому участку, оставить на 2 часа — компресс делать дважды в сутки.
Профилактика
Воспаление челюстных лимфоузлов легче предотвратить, чем лечить. При любом подозрении на увеличение лимфоузлов стоит обратиться к врачу.
Меры профилактики для предупреждения заболевания:
- своевременное лечение кариеса;
- предупреждение травматизации кожи в области головы;
- недопущение инфицирования раневой поверхности;
- своевременное и адекватное лечение ангины, тонзиллита, воспаления носовых пазух;
- профилактическая диагностика туберкулеза, сифилиса;
- своевременное выявление онкологических заболеваний.
Лимфаденит у детей – это воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
Общие сведения
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрической практике, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: врачом-педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и др.
Лимфаденит у детей
Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
Более 70% случаев лимфаденита у детей связано с воспалительными процессами ЛОР-органов — тонзиллитом, синуситом, отитом. Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту. Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей — скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори. Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей старше 6-7 лет может быть связан с воспалительными заболеваниями зубо-челюстной системы (пульпитом, периодонтитом, остеомиелитом). При этом нарастание симптомов лимфаденита у детей может происходить после затухания патологического процесса в первичном очаге. Причиной специфического лимфаденита у детей являются инфекционные заболевания с типичным для них поражением лимфатических узлов — туберкулез, инфекционный мононуклеоз, бруцеллез, актиномикоз, сифилис и др.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
По очагу поражения лимфадениты у детей разделяют на регионарные (шейные, подчелюстные, подмышечные, паховые и т. д.) и генерализованные; по этиологическому фактору — одонтогенные (связанные с патологией зубо-челюстной системы) и неодонтогенные.
Симптомы
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто — подчелюстные и шейные с одной или обеих сторон, реже — околоушные, щечные, затылочные, заушные), в отдельных случаях – подмышечные, паховые.
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Специфический лимфаденит, связанный с вакцинацией против туберкулеза («бецежеит»), может развиться у детей с низкой и измененной общей реактивностью, проявляясь хроническим кальцинирующим казеозным поражением подмышечных лимфоузлов. Генерализованный лимфаденит у детей отмечается при диссеминированном туберкулезе легких и хронической туберкулезной интоксикации; сопровождается характерным фиброзированием узлов («железы-камушки»).
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение лимфаденита у детей
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз и профилактика
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.




