Воспаление носовых пазух ухо
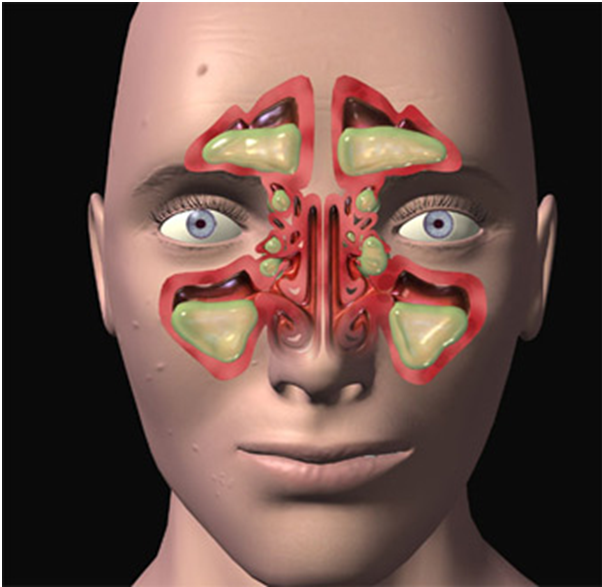
Острые синуситы — это воспаления носовых пазух. В зависимости от локализации воспаления выделяют: верхнечелюстной синусит, или гайморит, этмоидит, фронтит, сфеноидит. Возбудителями болезни являются вирусы или бактерии.
Воспаление пазух носа: диагностика и лечение
В зависимости от локализации синусит бывает:
- верхнечелюстной;
- этмоидит (воспаление слизистой оболочки ячеек решетчатого лабиринта);
- фронтит (воспаление лобной пазухи);
- сфеноидит (воспаление клиновидной пазухи)
Если воспалительный процесс затронул всё, то он диагностируется как острый пансинусит. Если воспаление захватило одну половину головы (правая или левая лобная и верхнечелюстная пазухи), то данное состояние называется гемисинусит. Если воспалены более одной, но при этом ни все околоносовые пазухи, то данный процесс называется полисинусит (поли — от слова много).
Причины возникновения и течение болезни
Синуситы по этиологическому фактору делятся на вирусные и бактериоальные, по патофизиологическому — гнойные и катаральные. Чаще всего вирусному соответствует катаральная форма, а бактериальным — гнойная.
Неблагоприятные факторы внешней среды, снижение иммунитета, стрессы, переутомление, однообразная и скудная еда, а также индивидуальные особенности организма относятся к общим факторам провоцирующие возникновение синусита.
К местным причинам можно отнести нарушение вентиляционной и дренажной функций в «придаточных» пазухах носа. Они могут возникнуть при аллергии слизистой оболочки, истинной гипертрофии (увеличении) нижних носовых раковин, вазомоторном нарушении нейровегетатики нижних носовых раковин, врождённом увеличении средней или средних носовых раковин (конха буллёза), наличии гребней и шипов на перегородке носа, полипов полости носа и околоносовых пазух, а также искривлении носовой перегородки.
Но все же, в возникновении острого синусита главную роль играет инфекция, в основном кокковая (стрептококк, стафилококк, пневмококк).
При возникновении острого воспалительного процесса нарушаются функции желез слизистой оболочки. Это приводит к недостатку секрета или к его избыточному скоплению. Изменяется направление струи вдыхаемого и выдыхаемого воздуха, что приводит к нарушению газообмена, угнетается функция мерцательного эпителия. Нарушение вентиляции вызывает отечность слизистой оболочки, естественные соустья закрываются, и возникает застой секрета, нарушается обмен веществ.
В начале заболевания экссудат (выпотевающая в месте воспаления из кровеносных сосудов жидкость) имеет серозный характер, потом слизисто-серозный. А с присоединением бактериальной инфекции он становиться гнойным, в нем присутствует большое число лейкоцитов. Кровеносные сосуды при этом расширены, капилляры излишне проницаемы, слизистая оболочка отечна.
Клиническая картина
Симптомами острого синусита могут быть слабость, головная боль, недомогание. Может возникнуть лихорадочное состояние, имеются воспалительные изменения в общем анализе крови. Наибольшее значение в диагностике этого заболевания имеют местные проявления воспаления.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Во всех формах проявляются следующие симптомы:
- Затруднение носового дыхания. Бывает постоянным или периодическим, одно или двухсторонним, может возникнуть из-за обструкции (перекрытия просвета) отверстий носа отеком.
- Выделения из носа. Бывают постоянными и временными, с двух или одной стороны. Из-за отека слизистой оболочки полости носа или соустья выделения могут отсутствовать. Часто отмечается затекание секрета в носоглотку.
- Головные боли.
При тяжелом течении заболевания возможна отечность мягких тканей лица в проекции гайморовых и лобных пазух. В некоторых случаях возникает периостит (воспаление надкостницы).
Диагностика
При диагностике симптомов острых синуситов проводится риноскопия (осмотр носовой полости), эндоскопия полости носа, рентгенологическое исследование и при необходимости диагностическая пункция верхнечелюстной пазухи с бактериологическим исследованием отмытого содержимого. В случае необходимости назначают исследования с помощью импульсного ультразвука, тепловидения, компьютерной (КТ) и магнитно-резонансной томографии (МРТ). Необходимо обязательно проводить дифференциальную диагностику острого синусита и отличать его от невралгии первой и второй ветви тройничного нерва.
Лечение
Лечение воспаления пазух носа направлено на элиминацию очага инфекции, явлений воспалительного процесса и эвакуацию отделяемого. Кроме того, необходимо добиться восстановления вентиляционной и дренажной функций. Это важно с точки зрения предупреждения рецидивов (повторов) данного заболевания.
Обычно лечат заболевание в амбулаторных условиях. При катаральных риносинуситах назначается местное антибактериальное и противовоспалительное лечение. Необходимо проведение так называемой «разгрузочной» терапии (промывание методом перемещения жидкости, ЯМИК-катетеризация, промывание носа по Пройду, пункция верхнечелюстной пазухи). Назначать секретомоторные (отхаркивающие) и секретолитические (разжижающие вязкую слизь) лекарственные препараты необходимо с осторожностью и по показаниям.
При тяжелой форме, а также при подозрении на развитие возможных осложнений острого синусита (чаще это риногенный менингит), при наличии сопутствующей тяжелой патологии, также при невозможности провести специализированные ЛОР манипуляции амбулаторно, пациента направляют лечить острый синусит в ЛОР-отделение стационара.
При гнойных синуситах обязательно назначаются антибактериальные препараты одновременно с противовоспалительными препаратами. Обязательно проведение одного из способов промывания. При затрудненной эвакуации слизисто-гнойного отделяемого из гайморовой пазухи, а это случается при блокировании верхнечелюстного соустья, проводится пункция. Иногда ее проводят несколько раз, до так называемых «чистых промывных вод».
Гайморит служит фоном и причиной для патогенных процессов в органах слуха. Проблемы возникают чаще при верхнечелюстном синусите.
Воспаление вызывает обилие слизи в полостях носа. Блокировка оттока жидкости превращает гайморову пазуху в замкнутую капсулу, где размножаются патогенные микроорганизмы.
Рассадник инфекции находится в непосредственной близости к полости среднего уха и связан с ней воздушным каналом – евстафьевой трубой. Это провоцирует дальнейшее распространение патологии на органы слуха.
Почему отдает в ухо при гайморите
Болезненные ощущения обусловлены спецификой анатомического устройства.
Из ушной раковины вглубь идет наружный слуховой проход, оканчивающийся тонкой перегородкой – барабанной перепонкой. За ней располагается ушная полость. С этой стороны к барабанной перепонке крепится система косточек, соединенная со слуховым нервом. Наружные звуковые сигналы вызываю вибрацию барабанной перепонки и раздражают нерв, несущий информацию о звуках в головной мозг.
Колебания барабанной перегородки зависят от давления воздуха вокруг нее, снаружи и внутри. Оно должно быть одинаковым. Наружное (атмосферное) давление выравнивается с внутренним за счет поступления воздуха со стороны ушной полости.
Подачу воздуха обеспечивает слуховая (евстафьева) труба.
При гайморите проводящий канал забивается слизью. При этом особенную опасность имеет двухсторонний гайморит, так как могут возникнуть проблемы сразу с двумя ушами. Воздух в ушную полость не проходит. Возникает разница наружного и внутреннего давления. Она порождает дискомфорт и болезненность, отдает в ухо.
Какими ощущениями сопровождается
Слабость и утомляемость, затрудненное дыхание и ноющая боль, усиливающаяся при наклоне головы вперед. Это классическая картина гайморита. Ситуация ухудшается, когда к общим симптомам добавляется клиника ушных патологий. Аномальное восприятие звуков, появление стороннего фона, дискомфорт и болезненность предвещают разной тяжести проблемы.
Почему может заложить ухо
Чувство пробки в глубине уха и размытость звучания порой сопровождается тихим назойливым гулом или ощущением шума в голове. Поскольку вестибулярный аппарат находится в непосредственной близости к воспаленному участку, то может наблюдаться расстройство равновесия, тошнота, рвота.
Ощущение заложенности поначалу носит приступообразный характер. Уши закладывает ненадолго и потом отпускает. Со временем дискомфорт ощущений возрастает.
Что такое пристеночный гайморит расскажет данный материал.
Может ли болеть ухо при гайморите
Присутствие боли – признак прогрессии серьезного воспаления. Боль бывает:
- Стреляющая – кратковременная и очень сильная, мгновенные острые уколы.
- Пульсирующая – ритмичные, глухие и болезненные толчки с внутренней стороны уха.
- Давящая – чувство стабильного тяжелого сжатия.
Чередование характера и интенсивности ощущений меняются, но любая повторяющаяся боль в ухе – повод для обращения за медицинской помощью.
Последствия: воспаление
Болезнетворные организмы, попадая в слуховую трубу, вызывают ее воспаление. Начинает вырабатываться густая слизь, которой необходим отток. Если слуховая труба забита, и не в состоянии обеспечить полноценный отвод жидкости, возникает воспаление уха – отит.
Помимо интенсивности воспалительного процесса для развития недуга большое значение имеют анатомические особенности строения евстафьевой трубы: угол, под которым она соединяется с барабанной полостью, диаметр канала и его длина.
Дети страдают от отитов много чаще, чем взрослые. У 80% детей первых трех лет жизни, хоть раз, но встречается отит. Это объясняется недостаточным развитием евстафьевой трубы. С возрастом этот признак нивелируется: угол наклона соединения трубы разворачивается, диаметр канала увеличивается, и вероятность отитов радикально снижается.
Анатомические особенности слуховой трубы имеют место не только у отдельных людей, но и распространяются на целые народы. Есть национальности, которые редко болеют отитами: корейцы и японцы. И наоборот, эскимосы или американские индейцы страдают от этого недуга регулярно.
В зависимости от локации очага воспаления разделяют внутренний отит и средний.
Внутренний отит
Поражение структур дальней области уха (ушного лабиринта) называется лабиринтитом и большей частью имеет природу инфекционного происхождения, которую может вызвать вирусный гайморит. В систему внутреннего уха включен и вестибулярный аппарат. Поэтому лабиринтит, подавляя слуховые функции, приводит к вестибулярным нарушениям.
По характеру воспаления различают следующие формы внутреннего отита:
- Серозная. Сопровождается повышенным количеством жидкости (эндолимфы) в лабиринте.
- Гнойная. Протекает с образованием гнойных выделений. Условия для возникновения провоцирует экссудативный гайморит.
- Некротическая. Характеризуется нарушением кровотока в слуховой артерии.
Внутренний отит чреват риском поражения слухового нерва и распространением инфекции в глубину черепа. Инфицирование черепной полости угрожает развитием менингита.
Лабиринтит – опасная патология, но встречается не очень часто. Гораздо более распространенным осложнением гайморита является воспаление среднего уха.
Средний отит
Воспалительные процессы в среднем ухе характеризуются наличием патогенной слизи в полости. При очень сильном воспалении и высоком давлении происходит разрыв барабанной перепонки, и гнойная жидкость вытекает наружу. Этот процесс сопровождается мучительной болью. Иногда приходится специально перфорировать перегородку, чтобы облегчить отток гноя и предупредить его поступление во внутреннее ухо. Со временем перфорированное отверстие срастается и барабанная перепонка полностью восстанавливает свои функции.
В плане этиологии инфекции различают два типа среднего воспаления:
- острое вирусное;
- гнойное бактериальное.
Последнее более опасно возможными осложнениями. Частый микроб, вызывающий бактериальный тип болезни – гемофильная палочка. Характерной особенность бактерии является ее способность вызывать одновременно отит, гайморит и бактериальный конъюнктивит.
Вы также можете ознакомиться с причинами возникновения одонтогенного гайморита в данной статье.
Против гемофильной инфекции сейчас успешно применяется профилактическое вакцинирование. Детям и взрослым, склонным к отитам, целесообразно предупредить недуг заранее.
Как лечить
Основной принцип – своевременность профессиональной помощи. Самодеятельность и затягивание обращения к медикам приводят к пагубным осложнениям, снижению слуха вплоть до глухоты.
Важно интенсивное профессиональное лечение гнойных бактериальных форм. Прием правильных антибиотиков – единственный надежный способ терапии. Главной особенностью является необходимость высоких доз: антибиотик должен накопиться в высокой концентрации не в крови, а именно в гайморовой пазухе. Курс антибактериальной терапии 10-14 дней.
При всех видах отитов традиционно используются обезболивающие, жаропонижающие препараты и капли.
Читайте также про особенности лечения катарального гайморита по этой ссылке.
Капли в нос
Закапывание в нос лекарства сосудосуживающим эффектом облегчает, а порой и предупреждает развитие отита.
При попадании в полость носа, препарат суживает сосуды и уменьшает отек слизистой оболочки не только носа, но и слуховой трубы. Отток жидкости облегчается. К данному виду препаратов относятся капли Називин.
Капли в ухо
Ушные капли остаются самым распространенным средством снижения симптомов патологии слуха. Широкая доступность выбора лекарства провоцирует самолечение. Без достаточной компетенции назначать себе ушные капли опасно.
При отитах часто повреждается барабанная перепонка. Тогда, то, что мы закапываем в ухо попадает в его полость и может привести к серьезным проблемам. Поэтому перед применением ушных капель ситуацию должен оценить специалист: целостность барабанной перепонки, степень воспаления и общий характер недуга. Только после этого назначается адекватный препарат для лечения.
Существует также осложнение в виде полипозного гайморита, информацию о котором найдете тут.
Компрессы
При отите и выраженной боли в ухе любое наружное прикосновение усиливает болевые ощущения. Поэтому компресс в виде сухой ваты вокруг уха (не внутри) защитит от наружных раздражений и облегчит страдания.
В других случаях современная медицина считает, что компрессы не влияют как на вероятность осложнений, так и на сроки выздоровления. Это вопрос облегчения дискомфорта, при полном отсутствии воспалительных симптомов.
Важно понимать, что любые активные согревания гнойных процессов опасны последствиями. Греть очаги воспаления нельзя.
Что делать если после промывания носа заболело ухо узнаете здесь.
Глотательные движения
Слуховая трубка раскрывается в момент глотательных и жевательных движений. Давление выравнивается. Возникает эффект проветривания полостей. Когда закладывает ухо, помогает серия глотательных движений. Выполнять их следует с максимальным усилием. Обильное питье облегчит этот процесс.
Видео
В данном видео вы узнаете как лечить отит в домашних условиях.
Вывод
- После гайморита или в период самой болезни часто возникают проблемы с ушами, которые обуславливаются спецификой анатомии.
- Характерная симптоматика проявляется в заложенности и боли в ушах.
- Серьезными осложнениями недуга могут быть внутренний и средний отит. Последний чаще всего является следствием запущенного гнойного гайморита.
- Лечение зависит от степени поражения и характера заболевания.
19 декабря 201641116 тыс.
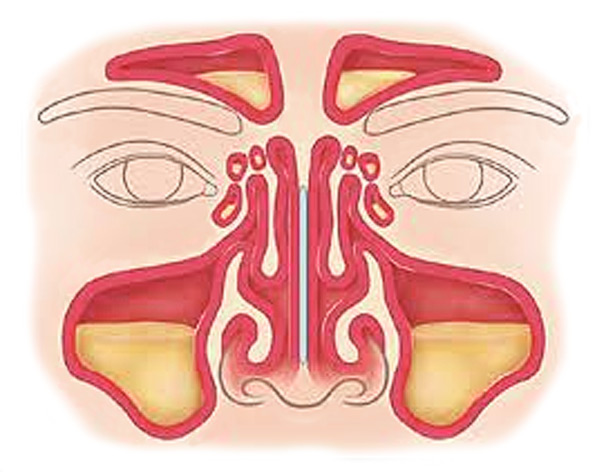
Что такое синусы или придаточные пазухи носа
Синусы (они же — придаточные пазухи носа) — это заполненные воздухом пространства, расположенные рядом с носом, внутри лицевых костей: между глазами, внутри лба, щёк, и в глубине носа. Изнутри синусы выстланы специальными эпителиальными клетками, содержащими на своей поверхности крошечные волоски, называемые ресничками. Помимо реснитчатого эпителия, слизистая оболочка синусов содержит и другие клетки, которые вырабатывают слизь. Слизь является естественной ловушкой для микробов и других загрязнений, а реснички постоянно толкают эту слизь к выходу из пазухи, в нос, тем самым непрерывно очищая синусы от всего лишнего. Синусы связаны с полостью носа узкими отверстиями (см. картинку).
Видео: Лобная пазуха.
На видео представлен завершающий этап операции на лобной пазухе — DRAF 2а. Видео предоставлено Клименко Ксенией Эльдаровной
Инфицирование и воспаление пазух приводит к тому, что слизь становится густой и закупоривает отверстия одной или нескольких придаточных пазух носа, препятствуя воздухообмену в них и оттоку слизи. В пазухах происходит накопление вязкого экссудата под высоким давлением. Этот экссудат является благоприятной средой для развития бактерий, они размножаются в нем и поражают слизистую оболочку синусов. Все это и называется синуситом.
Синусит может быть хроническим (длительно текущим, или часто повторяющимся) или острым. Острый синусит длится не более трех недель, и повторяется не более трех раз в год. Острый синусит является чрезвычайно распространенным явлением. Как правило, он вызывается острой респираторной вирусной инфекцией (ОРВИ).
Воспаление и отек слизистой оболочки придаточных пазух носа может быть вызвано:
- Вирусными инфекциями, такими как простуда.
- Аллергией.
- Загрязнением воздуха и сигаретным дымом.
- Стоматологическими инфекциями.
- Сужением или закупоркой отверстий, между пазухой и полостью носа, например носовыми полипами.
Симптомы синуситов
Типичные симптомы острого синусита включают: заложенность носа, густые зеленые выделения из носа, лихорадку, головную боль, общее недомогание и боли в области лица. Некоторые симптомы зависят от того, какой именно синус воспаляется. Например:
- Фронтит (воспаление лобной пазухи) может вызывать боль в области лба, усиливающуюся при наклоне вперед или лежании на спине.
- Этмоидит (воспаление решетчатой пазухи, расположенной за переносицей) может вызывать боль между глазами, отек век, потерю обоняния и боль при нажатии на спинку носа.
- Сфеноидит (воспаление клиновидной пазухи, расположенной за глазами) может вызвать боль в ухе, боль в шее или головную боль в верхней части головы или глубоко позади лба.
- Гайморит (воспаление пазухи, расположенной под щекой) может вызывать боль в области щек, под глазами, или в верхних зубах и верхней челюсти.
Диагностика синуситов
Синусит довольно трудно выявлять на ранних стадиях, поскольку подобные симптомы может иметь и обычная простуда. И синусит и простуда могут вызывать заложенность носа и общее недомогание. Тем не менее, простуда обычно имеет тенденцию к значительному улучшению в течение пяти-семи дней, в то время как синусит без лечения может длиться более трех недель. Кроме того, инфекция синусов обычно вызывает зеленые выделения из носа, лихорадку и боль в области лица.
Ваш врач обычно сможет установить диагноз острого синусита, основываясь на ваших симптомах, анамнезе и обычном физикальном осмотре. Врач спросит о тревожащих вас симптомах и их продолжительности, осмотрит уши, нос и горло, нажмет на определенные точки на вашем лице, чтобы проверить болезненность в проекции синусов.
Если ваш врач не уверен в своем диагнозе, он может использовать дополнительные методы исследования. Например, врач может вставить в нос назофарингоскоп (прибор в виде тонкой трубки с видеокамерой на конце), и осмотреть нос изнутри.
Рентгенография придаточных пазух носа и компьютерная томография (КТ) также могут быть полезны в постановке диагноза синусита.
Общий анализ крови может понадобиться врачу для изучения состояния периферической крови и оценки выраженности воспаления.
Ожидаемая продолжительность болезни
Длительность болезни зависит от множества факторов. Синусит, длящийся менее трех недель, обычно называют острым, более трех недель — хроническим.
Профилактика синуситов
Некоторые профилактические меры позволяют снизить риск развития синуситов. Одним из самых важным факторов риска — является курение, поэтому отказ от курения будет очень полезен. Дым может раздражать носовые проходы и увеличивать вероятность присоединения инфекции. Аллергический насморк может провоцировать инфекции пазух, поэтому элиминация аллергена и своевременное лечение обострений — снижает риск синуситов.
Если у вас есть заложенность носа, и другие симптомы простуды или аллергии, следующие меры помогут вам снизить риск развития синусита:
- Пейте много воды. Это разжижает выделения из носа и способствует качественному увлажнению слизистых оболочек синусов.
- Используйте паровые ингаляции, чтобы снять раздражение и сухость с носовых ходов. Принимая душ — дышите глубоко через нос. Вы также можете использовать горячий пар от кастрюли с кипятком, наклонившись над ней и накрывшись полотенцем. Или вы можете использовать ингаляции через небулайзер с обычным стерильным физраствором.
- Избегайте резкого высмаркивания с большим давлением, это может протолкнуть бактерии из носа в пазухи.
- Некоторые врачи советуют во время ОРВИ часто орошать полость носа солевыми растворами, чтобы увлажнить полость носа и очистить его от слизи. Эта манипуляция помогает как предупреждать, так и лечить синусит.
Лечение синуситов
Многие синуситы проходят самостоятельно, без всякого лечения. Тем не менее, некоторые препараты могут ускорить выздоровление и уменьшить вероятность развития хронического или рецидивирующего синусита. Сосудосуживающие препараты. Заложенность носа часто приводит к инфекциям носовых пазух, а препараты, снимающие заложенность носа — уменьшают этот риск.
К ним относятся назальные капли и спреи на основе оксиметазолина, ксилеметазолина, фенилэфрина и др. Эти препараты отпускаются без рецепта, однако они способны вызывать побочные эффекты и вам следует знать о них. Иногда при применении сосудосуживающих капель может развиться бессонница, повышение артериального давления или частоты пульса. Не используйте эти препараты, если у вас высокое артериальное давление или тяжелая болезнь сердца. Фенилэфрин имеется в аптеках, как в форме носовых капель, так и в составе порошков и шипучих таблеток против простуды. Эти ограничения распространяются на все формы фенилэфрина.
Вторым неприятным эффектом сосудосуживающих капель является синдром рикошета — то есть ухудшение симптомов заложенности носа при длительном использовании препарата. Поэтому эти носовые капли должны применяться не более 3-5 дней.
Антигистаминные препараты. Эти препараты помогают облегчить симптомы аллергического насморка. Тем не менее, некоторые врачи советуют не использовать антигистаминные препараты во время инфекций придаточных пазух носа, так как они могут вызвать чрезмерное высушивание слизистой, и сгущение экссудата, что затрудняет его отток в полость носа и препятствует выздоровлению.
Назальные стероиды. Противовоспалительные спреи на основе мометазона (например, Назонекс) или флутиказона (например, Авамис), уменьшают отек слизистой оболочки носа. Как и антигистаминные препараты, назальные стероиды могут быть наиболее полезны тем, кто имеет назальные проявления аллергии. Эти спреи, как правило, сушат слизистую гораздо меньше, чем антигистаминные препараты. В отличие от сосудосуживающих капель, эти препараты могут быть использованы в течение длительного времени.
Солевые назальные спреи. Применение солевых спреев совершенно безопасно, способствует увлажнению слизистой носа и отхождению носовой слизи.
Противовоспалительные и жаропонижающие препараты, такие как парацетамол, ибупрофен или напроксен — способствуют облегчению симптомов боли и снижению лихорадки.
Антибиотики. Ваш доктор может назначить антибиотик, если он подозревает, что синусит вызван бактериальной инфекцией. Пожалуйста, не прерывайте курс лечения раньше срока, назначенного врачом, даже если почувствовали значительное облегчение, чтобы инфекция была полностью уничтожена и не вернулась с прежней силой в ближайшем будущем.
Не все случаи синусита требуют лечения антибиотиками. Антибиотики способны вызывать побочные реакции: аллергические проявления, диарею и проч. Поэтому ваш врач будет стараться не назначать антибиотик до тех пор, пока это возможно.
Хирургическое вмешательство. Иногда, в самых тяжелых случаях синусита, может потребоваться вымывание носовой слизи через синус-катетер (ЯМИК), через пункцию гайморовой полости, или даже через небольшую хирургическую операцию (например, на лобной пазухе). Хирургическое вмешательство может также потребоваться для удаления причины синусита, если она заключается в анатомических новообразованиях (полипах) или аномалиях (искривление носовой перегородки и проч).
Когда обращаться к врачу
Обратитесь к врачу, если вы испытываете боль в области лица, вместе с головной болью, лихорадкой и симптомами простуды, если они длятся более 7-10 дней, или если у вас имеется хроническое выделение из носа зеленой слизи. Если после посещения врача симптомы продолжают нарастать — обратитесь повторно.
Прогноз. Обычно прогноз болезни вполне благоприятный. В большинстве случаев пациенты выздоравливают в течение 1-2 недель, часто даже без применения антибиотиков.
