Воспаление основных пазух мозга
Вирусы, переохлаждение, табачный дым, летние купания с ныряниями в прудах, морях и реках… Эти факторы могут способствовать развитию острого и обострению хронического риносинусита, в частности фронтита. Что это такое? Как он проявляется? Как его выявляют и лечат? Можно ли вылечить фронтит без антибиотиков?
На эти и другие вопросы отвечает кандидат медицинских наук, доцент кафедры хирургии медицинского института ТулГУ, врач-отоларинголог «Клиники Эксперт» Тула Людмила Владимировна Вандышева.
— Людмила Владимировна, расскажите, что это за болезнь – фронтит? Насколько часто она встречается?
— Фронтит – это воспаление слизистой оболочки лобных (фронтальных) пазух. Всего у человека восемь околоносовых (придаточных) пазух носа (по четыре с каждой стороны). Все они имеют соустья с полостью носа, через которые происходит вентиляция пазух, удаление слизи в полость носа и глотку. Лобных пазух, в основном, две. Они находятся в лобной кости, за надбровными дугами.
Насколько часто встречается фронтит? Острый фронтит – нечастое заболевание. В моей практике встречается примерно 5–10 случаев фронтита на 100 случаев воспаления придаточных пазух носа. Но по частоте внутричерепных осложнений фронтит занимает второе место (после воспаления решетчатых пазух).
Фронтит бывает и у взрослых, и у детей.
— Когда говорят о носовых пазухах, часто можно услышать слово «синусит». Скажите, пожалуйста, что это такое и в чём разница между синуситом и фронтитом?
— Правильнее говорить «риносинусит», так как доказано, что воспаление слизистой оболочки полости носа (рино-) и воспаление придаточных пазух носа – синусов (синусит) неотделимы друг от друга. Но это общее понятие.
В зависимости от локализации воспалительного процесса выделяют:
- гайморит (воспаление верхнечелюстных пазух);
- этмоидит (воспаление решетчатых пазух);
- сфеноидит (воспаление клиновидных пазух);
- фронтит (воспаление лобных пазух).
То есть фронтит – это частный случай риносинусита.
— С какого возраста у ребёнка может развиться фронтит?
— В литературе указано, что к 12 – 14 годам лобные пазухи полностью формируются. Но на практике мы видим, что даже в пазухах, которые ещё не до конца сформировались, может быть воспалительный процесс. Т. е. развитие фронтита возможно у детей в возрасте 7, 8, 9, 10, 12 лет и т. д.
— Каковы причины развития фронтита?
— Основная причина развития воспаления – вирусная и бактериальная инфекция. Доказано, что 98 % заболевших ОРВИ имеют отёк в придаточных пазухах носа. К моменту выздоровления этот отёк благополучно проходит. Но тем не менее у 2 % больных этот отёк сохраняется и приводит к развитию риносинусита. Поэтому если более 10 дней после начала ОРВИ сохраняются или усиливаются жалобы больного, то следует немедленно его обследовать на предмет риносинусита. К этим жалобам относятся:
- затруднённое носовое дыхание;
- выделения из носа или стекание слизи по задней стенке глотки;
- боли в проекции пазух носа;
- потеря обоняния;
- кашель у детей.
Вирусная инфекция, переохлаждение, токсические воздействия, курение табака и т. д. могут провоцировать снижение иммунологической активности слизистой оболочки, т. е. защиты. И тогда активизируется своя бактериальная инфекция, которая постоянно живёт у нас в носоглотке (носоглотка – место нестерильное), и начинается воспалительный процесс.
К сожалению, после недостаточно проведённого лечения, а также самолечения в придаточных пазухах носа сохраняется отёк слизистой оболочки, объём воздушной полости пазухи уменьшается, и через естественные соустья в пазухи может попадать инфекция, вода при купании, особенно нырянии в различных водоёмах, которые, естественно, стерильными не являются. Такое «оздоровление» часто заканчивается в кабинете у врача.
Кроме того, у взрослых провоцирующим фактором могут быть прогулки на мотоцикле, велосипеде в холодное время года, когда ветер бьёт в лицо и лобная область не защищена.
— Как проявляется фронтит?
— Ранее я перечисляла симптомы риносинусита. Это затруднение носового дыхания, выделения из носа либо стекание слизи по задней стенке глотки, боли в проекции пазух носа, потеря обоняния, кашель у детей. Так же проявляется и фронтит. Только боль в проекции лобных пазух (в дополнение к вышеизложенным жалобам) является уточняющим фактором именно фронтита. Но часто фронтит диагностируется только после дополнительных методов обследования и является «находкой», так как больной может жаловаться лишь на заложенность носа, выделения из носа, потерю или снижение обоняния (особенно если воспалительный процесс негнойный, т. е. в фазе отёка).
— Людмила Владимировна, а какие методы диагностики используются для постановки диагноза «фронтит»?
— Первое – осмотр полости носа, или риноскопия. При осмотре в среднем носовом ходе можно увидеть полоску гноя или инфицированной слизи, отёчность слизистой оболочки. Далее рекомендуется сделать рентгенограмму придаточных пазух носа. Но на сегодня, по различным данным, процент достоверности рентгенологического исследования составляет от 37 до 45 %. Поэтому золотым стандартом являются магнитно-резонансная или компьютерная томография придаточных пазух носа. Лучше, конечно, МРТ. Здесь видно всё: отёчность это или уровень жидкости в лобной пазухе, и даже какая это жидкость (слизь или гной).
Нередко острый или хронический фронтит протекает скрыто, маскируясь другими симптомами: головная боль, «мигрень», кашель, слабость и т. д.
Случай из практики
МРТ-снимки лобной пазухи ребёнка 8 лет, с навязчивым подкашливанием в течение 2 лет, который лечился у психоневролога с синдромом навязчивых состояний
МРТ лобных пазух (до и после лечения)
Кроме того, чтобы правильно поставить диагноз и назначить качественное лечение, берутся мазки из зева и носа на микрофлору, определяется её чувствительность к антибиотикам. А чтобы выяснить интенсивность воспаления, проводится анализ крови.
Записаться на МРТ околоносовых пазух можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
— Как лечат фронтит?
— Лечение фронтита может быть консервативным или оперативным. Пациента либо отправляют в стационар, либо лечат в кабинете поликлиники. Если в пазухе есть уровень гноя, необходимо сделать пункцию лобной пазухи. Это травматичная процедура. Проводится через переднюю стенку лобной пазухи, т. е. практически через лобную кость. Переднюю стенку пазухи прокалывают, удаляют гной путём промывания пазухи через пункционное отверстие.
Как проводится консервативная терапия? Чтобы удалить содержимое лобной пазухи, нужно создать условия для её дренирования через естественное соустье, открывающееся в полость носа. В нашей клинике проводится лечение фронтита методом перемещения. Для этого мы вводим в нос турунду (небольшой узкий марлевый тампон) с сосудосуживающим препаратом. Так снимается отёк слизистой и открывается ход в лобную пазуху. При необходимости проводим местное обезболивание и начинаем промывать придаточные пазухи методом перемещения жидкости.
Существует несколько модификаций этого метода. В своей практике я промываю пазухи в положении больного сидя, запрокинув ему голову назад. В одну половину носа медленно при помощи шприца без иглы вводится физиологический раствор или раствор антисептика, из другой половины носа при помощи электроотсоса эвакуируется слизь и гной вместе с раствором. При этом больной то закрывает, то открывает рот, изменяя тем самым давление в носоглотке.
Обязательно назначаются антибиотики широкого спектра действия, препарат из трав и муколитическое (отхаркивающее) средство, чтобы лучше отходила слизь. И не забываем вместе с антибиотиком давать пациенту препарат для нормализации кишечной микрофлоры.
Когда мы полностью очистили пазухи, назначаем противоотёчную терапию, магнитотерапию, реабилитационные мероприятия.
И я бы хотела немного остановиться на фронтитах у беременных. Здесь хорошо помогает метод промывания носа путём перемещения жидкости в сидячем положении больного. С его помощью очень хорошо промывается нос и придаточные пазухи.
— А можно ли вылечить фронтит без антибиотиков?
— В моей практике такие случаи были. Это возможно, если фронтит не запущенный, если в лобной пазухе слизь, а не гной. Метод перемещения вполне приемлем и достаточен для лечения негнойного фронтита.
Читайте материалы по теме:
Как правильно применять антибиотики? Инструкция по применению
Почему антибиотики не помогают?
— Расскажите, можно ли лечить фронтит в домашних условиях, и если да, то как?
— Я не рекомендую этого делать. Из рассказа одного пациента: «Я засунул кусочек каштана в нос и у меня выходил гной. Я выздоровел». Всё равно этот больной к нам придёт, рано или поздно. Инфекция каштанов не боится. Возможно, иммунитет каким-то образом справился с небольшим количеством гноя, но бактериальная инфекция жива. И силы этой инфекции зависят от её количества. Как только появятся провоцирующие факторы – ОРВИ, ноги промочил, на мотоцикле покатался, нырял (вода под давлением попадала в нос и пазухи) – то, о чём я говорила в начале нашей беседы, инфекция сразу же активизируется. И тогда начнётся хронический воспалительный процесс. Поэтому дома такие заболевания не лечатся ни у детей, ни у взрослых.
— Можно ли греть лоб при фронтите?
— Конечно же нельзя. Сила инфекции, повторяю, зависит от её количества, а количество бактерий растёт, идёт активное размножение на тёплой, влажной слизистой оболочке придаточной пазухи. На определённом этапе лечения может применяться магнитотерапия, лазеротерапия на лобную область, на область придаточных пазух носа. А вот что касается того, чтобы греть лоб солью, гречкой, песочком – этого делать нельзя ни в коем случае.
— Какие могут быть осложнения, если не лечить фронтит?
— Во-первых, рядом с лобной пазухой находится глазница. И гной может разрушить её стенку и выйти в полость глазницы. Т. е. возможна даже полная потеря зрения.
Во-вторых, может развиться риногенный менингит. Т. е. менингит, который является следствием гнойного или даже негнойного воспаления пазух носа. Сначала болит лоб, потом начинается тошнота, рвота, не связанные с приёмом пищи, возникает ригидность затылочных мышц, то есть они становятся твёрдыми, больной не может подбородком коснуться грудины. Могут быть головная боль, головокружение. Если диагноз «менингит» подтверждается, то проводится оперативное вмешательство.
При осложнениях фронтита ни о каких консервативных методах терапии речи быть не может.
Подробнее о менингите читайте в наших статьях:
Атака по голове. Как уберечься от летнего менингита?
Покажет ли МРТ менингит?
— Заразен ли фронтит для окружающих?
— Да, фронтит заразен. Это тяжёлая бактериальная инфекция. Часто с риносинуситами приходит вся семья: у папы фронтит, у маленького этмоидит, у мамы гайморит. Поэтому больному нужна не только отдельная посуда, но и отдельное полотенце, отдельная подушка и проч. Запрещается близкий контакт больной мамы, папы, бабушки и т. д. с ребёнком (нельзя целовать ребёнка). Ложка и соска – личное имущество только малыша, важно всегда помнить об этом.
Беседовала Марина Воловик
Редакция рекомендует:
Что покажет МРТ носовых пазух?
Не дышит! Как лечить насморк у детей?
Искривление носовой перегородки: оставить или исправить?
Для справки:
Вандышева Людмила Владимировна
В 1982 г. окончила педиатрический факультет Воронежского медицинского института.
1989 г. – специализация по отоларингологии.
2007 – 2009 гг. – аспирантура в медицинском институте ТулГУ.
В настоящее время – врач высшей категории, кандидат медицинских наук, доцент кафедры хирургии медицинского института ТулГУ, врач-отоларинголог в «Клинике Эксперт» Тула.
Принимает по адресу: ул. Болдина, 74.
Симптомы внутримозговых осложнений воспаления пазухи носа
К интракраниальным осложнениям синуситов относятся эпидуральный и субдуральный абсцесс, абсцесс головного мозга, менингит, энцефалит и тромбоз пещеристого синуса. Все интракраниальные осложнения начинаются с картины энцефалита, но по мере развития некроза и гнойного расплавления ткани головного мозга формируется абсцесс, отграничивающийся от остальной ткани мозга капсулой.
Диагностика. Важное значение для установления диагноза имеет КТ, которая позволяет также судить о поражении кости. При поражении мягких тканей, например при тромбозе пещеристого синуса, более информативна МРТ. Наиболее информативными методами диагностики абсцесса и опухоли головного мозга являются МРТ и КТ с введением контрастного вещества. При подозрении на менингит выполняют поясничную пункцию.
На рисунке ниже показаны основные пути распространения риногенной инфекции (обычно при синусите) в полость черепа. С анатомической точки зрения это можно представить следующим образом:
• прямое распространение инфекции в результате деструкции кости при остеите, некроза костной стенки околоносовой пазухи (например, в результате травмы);
• распространение инфекции при остеомиелите;
• распространение инфекции через кровеносные сосуды (обычно через вены кости, которые связывают околоносовую пазуху с полостью черепа);
• гематогенный занос возбудителей инфекции (гематогенное метастазирование).

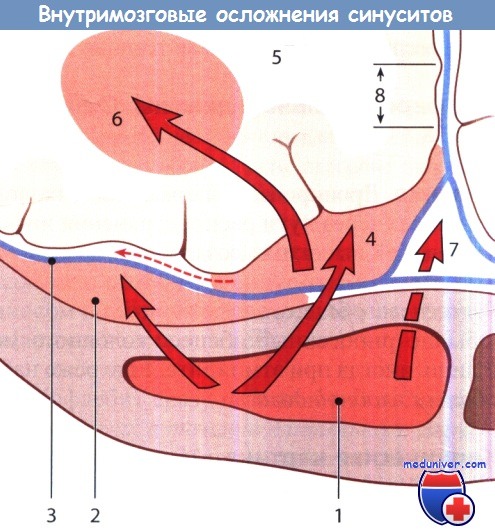
Схема развития интракраниальных осложнений синуситов:
1 — эмпиема лобной пазухи; 2 — эпидуральный абсцесс;
3 — твердая мозговая оболочка; 4 — краевые сращения (8) или развитие менингита в направлении, показанном пунктирной стрелкой;
5 — головной мозг; 6 -абсцесс; 7 — распространение гнойного воспаления на сагиттальный синус.
а) Эпидуральный абсцесс при синусите. Клиническая картина. Типичные симптомы при эпидуральном абсцессе отсутствуют. Он может проявиться повышением температуры тела, головной болью и ощущением распирания в голове, недомоганием. Обычно четкая локальная симптоматика отсутствует. Изменения в ЦСЖ непримечательны. Эпидуральный абсцесс часто выявляют случайно на операции, выполняемой по поводу синусита, при которой выявляют картину остеита или некроза кости (например, задней стенки лобной пазухи).
Дополнительные методы диагностики. МРТ, КТ с введением контрастного вещества.
Дифференциальный диагноз. Эпидуральная гематома.
Лечение. Пораженную инфекцией околоносовую пазуху дренируют в полость носа, широко обнажая воспаленную твердую мозговую оболочку до здоровой ткани.
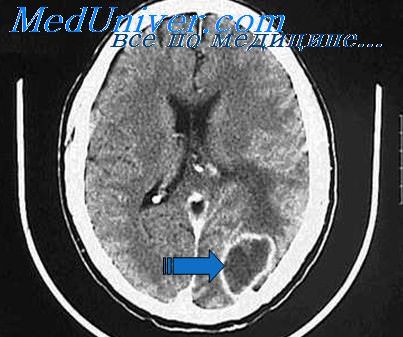
б) Субдуральный абсцесс при воспалении пазухи носа. Клиническая картина. Как и при эпидуральном абсцессе, типичные симптомы отсутствуют Больные могут жаловаться на головную боль; постепенно появляются признаки раздражения мозговых оболочек, в частности плеоцитоз при исследовании ЦСЖ, а также спутанность сознания, неврологические нарушения, судороги или гемипарез. В ЦСЖ изменения могут отсутствовать, давление ее повышается. Возможно развитие менингита с неблагоприятным исходом.
Диагностика. КТ и МРТ с введением контрастного вещества; неврологическое исследование; ЭЭГ; каротидная ангиография.
Дифференциальный диагноз. Субдуральная гематома с наличием крови в ЦСЖ.
Лечение. Дренирование пораженной околоносовой пазухи и субдурального абсцесса (через пути распространения инфекции) в сочетании с антибиотикотерапией высокими дозами препаратов.
КТ при субдуральном абсцессе головного мозга
в) Риногенный абсцесс головного мозга. Обычно риногенный абсцесс головного мозга развивается при фронтите и лишь иногда при этмоидите. Еще реже наблюдаются случаи гематогенного абсцесса лобной доли.
Клиническая картина. Абсцесс лобной доли проявляется относительно скудной локальной симптоматикой. В течении заболевания выделяют 4 стадии: начальную, латентную, клинических проявлений и терминальную.
Обычно отмечаются общие симптомы, симптомы повышенного внутричерепного давления и очаговые симптомы. Диагностическое значение имеют прогрессирующее ухудшение состояния больного, иногда лихорадка, нарастающая сверлящая головная боль, болезненность при надавливании на свод черепа, тошнота, рвота, брадикардия, отек диска зрительного нерва, односторонняя аносмия, спутанность сознания, нарастающая сонливость, потеря ориентирования в окружающей обстановке, нарушение концентрации внимания, апатия и вялость, неадекватное поведение (неуместные шутки, эйфория), беспокойство, кома, паралич ЧН (в частности, I, III, VI).
Дополнительные методы диагностики. МРТ или КТ с введением контрастного вещества, нейрохирургическое обследование.
Лечение. Лечение абсцесса головного мозга, развившегося в результате инфекции полости носа или околоносовых пазух, зависит от стадии абсцесса, его размеров и локализации. В основе такого лечения лежит нейрохирургическое дренирование абсцесса мозга в сочетании с безотлагательным эндоназальным дренированием пораженной околоносовой пазухи.
Тромбоз синусов твердой мозговой оболочки
г) Тромбоз пещеристого синуса. Клиническая картина. К клиническим проявлениям тромбоза пещеристого синуса относятся отек верхнего и нижнего века, симптомы нарушения функции глазодвигательного нерва, проптоз, отек диска зрительного нерва, прогрессирующее ухудшение зрения вплоть до слепоты, хемоз, лихорадка постоянного или ремиттирующего типа с ознобом, головная боль, лабильный пульс, спутанность сознания. При анализе ЦСЖ выявляют увеличение количества лейкоцитов и концентрации белка. Отмечаются также признаки сепсиса (спленомегалия и характерная картина при исследовании крови).
Этиология и патогенез. Источником инфекции бывает фурункул верхней губы или носа (занос возбудителей происходит через угловую вену), абсцесс перегородки носа, сфеноидит, осложнившийся остеомиелитом, острый остеомиелит лобной кости, флегмона глазницы, петрозит с распространением воспалительного процесса на пещеристый синус.
Дифференциальный диагноз. Абсцесс глазницы, одонтогенная и тонзиллярная флегмона с симптомами сепсиса, отогенный синус-тромбоз и тромбоз, вызванный гематогенным заносом возбудителей из отдаленного септического очага (например, при стафилококковом сепсисе).
Лечение. При подозрении на тромбофлебит сразу назначают антибиотики широкого спектра действия в больших дозах в течение длительного периода, выбирая препараты, если возможно, с учетом результатов посева крови и определения чувствительности возбудителей к антибиотикам. Лечение включает также постельный режим, коррекцию водного баланса и гепаринотерапию. При фурункуле носа или верхней губы угловую вену пересекают и коагулируют или резецируют в зависимости от состояния тканей в месте, где проходит эта вена.
У некоторых больных с далекозашедшим тромбозом пещеристого синуса оправданна попытка его хирургического дренирования.
Прогноз. Неблагоприятный.
Осложнения. Осложнения включают менингит и сепсис (в том числе септические метастазы в легкие).
Также рекомендуем видео анатомии и топографии синусов твердой мозговой оболочки
При проблемах с просмотром скачайте видео со страницы «Видео анатомии и топографии синусов твердой мозговой оболочки».
д) Риногенный менингит. Клиническая картина типичного гнойного менингита. Высокая температура тела, гиперестезия, фотофобия, лабильность ЧСС, ригидность затылочных мышц, головная боль, рвота, джексоновские эпилептические припадки и двигательное беспокойство. Симптомы Кернига, Ласега (верхний) и Брудзинского положительные, в дальнейшем развивается опистотонус и ладьевидный живот.
Поражаются ЧН, особенно III и IV. При исследовании ЦСЖ выявляют высокий плеоцитоз (в норме не более 12/3 лейкоцитов/нейтрофилов в 1 мл ЦСЖ), значительное повышение давления (в норме 7-12 см вод.ст.), повышение концентрации белка (в норме 25—40/100 мл) и снижение концентрации глюкозы (в норме 40-90 мг/100 мл). Посев ЦСЖ позволяет выявить возбудителей инфекции.
Дополнительные методы диагностики. Поясничная или субокципитальная пункция, неврологическое обследование, бактериологическое исследование ЦСЖ; для исключения абсцесса головного мозга выполняют МРТ или КТ с введением контрастного вещества.
Дифференциальный диагноз. Нериногенный (например, эпидемический, вирусный) менингит, субарахноидальное кровоизлияние и другие заболевания, сопровождающиеся изменением состава ЦСЖ.
Лечение. Лечение состоит в безотлагательном хирургическом дренировании пораженной околоносовой пазухи с обнажением твердой мозговой оболочки и пластикой ее дефекта, если он имеется. Назначают высокие дозы антибиотиков под контролем частых анализов ЦСЖ, пока количество клеток в ней не снизится до уровня менее 100 мл-1. Рецидивы менингита могут быть связаны с дефектом основания черепа в области передней черепной ямки, поэтому его следует исключить или, если он имеется, закрыть.
— Также рекомендуем «Симптомы остеомиелита костей черепа и нижней челюсти при воспалении пазухи носа»
Оглавление темы «Болезни носа»:
- Симптомы внутримозговых осложнений воспаления пазухи носа
- Симптомы остеомиелита костей черепа и нижней челюсти при воспалении пазухи носа
- Все причины отека лица списком
- Все причины носового кровотечения и обследование при них
- Первая помощь и остановка носового кровотечения
- Симптомы искривления перегородки носа и операция при ней
- Симптомы нагноения носовой перегородки — абсцесса и гематомы
- Симптомы дырки (перфорации) носовой перегородки и ее лечение
- Симптомы перелома костей носа и их лечение
- Как делается репозиция костей носа при переломе — методы
