Воспаление от носа к уху
Содержание:
- Причины заложенности уха при насморке
- Что делать, если заложило ухо при насморке?
- Ответы на популярные вопросы
- Профилактика заложенности уха
Заложенность уха при насморке является симптомом множественных заболеваний ЛОР-органов, таких, как синуситы, отиты, которые возникают вследствие поражения слизистых оболочек вирусами и бактериями.
Чаще всего это происходит в период обострения простудных заболеваний. Связь заложенности уха с насморком обусловлена близким расположением органов слуха относительно органов дыхания. Поэтому воспалительные процессы, происходящие в носовой полости, нередко дают осложнение на слуховой аппарат даже на начальных стадиях.
Причины заложенности уха при насморке

Одним из неприятных последствий насморка является заложенность уха, вызванная отеком ткани вследствие воспалительных процессов. Образуясь в носовой полости, отек переходит в канал, называемый евстахиевой трубой, который соединяет носоглотку с барабанной полостью. Отек сужает канал, что и создает чувство заложенности, которое доставляет огромный дискомфорт. Чтобы устранить это неприятное ощущение, нужно знать механизмы его развития и причины.
Итак, слуховой аппарат состоит из внутреннего, среднего и наружного уха. Наружное и среднее ухо разделяются между собой барабанной перепонкой, а последнее связывается с носоглоткой посредством канала — евстахиевой трубы, по которой из носовой полости к ушной поступает воздух. Циркуляция воздуха поддерживает нормальное давление. При отекании канала и сужения его просвета давление в среднем ухе возрастает, барабанная перепонка выгибается, появляется чувство заложенности, которое нарушает работу слухового аппарата.
К причинам, которые вызывают заложенность уха при насморке, можно отнести как вирусные и бактериальные инфекции, так и наличие полипов (Подробнее: Полипы в носу – чем опасны? Можно ли вылечить без операции?) и опухолей, а также функциональные нарушения работы органов слуха. Данный недуг необходимо лечить, так как продолжительная заложенность свидетельствует о воспалении, которое чревато различными осложнениями, вплоть до полной потери слуха.
Что делать, если заложило ухо при насморке?
Если заложенность уха вызвана насморком, то и лечение должно быть направлено на устранение обоих симптомов. А так как они являются следствием другого заболевания, чаще всего инфекционного характера, то параллельно должна проводиться и терапия этого недуга. Другими словами, лечение проводится комплексно.
Для устранения симптомов заложенности уха применяют:
Сосудосуживающие капли для нейтрализации заложенности и отека в носовой полости;
Ушные капли для нейтрализации отечности и снятия воспалительного процесса в ушной зоне;
Компрессы для ушной области;
Массаж ушной зоны и носа;
Упражнения для выравнивания давления между евстахиевой трубой и средним ухом.
Сосудосуживающие капли от заложенности уха
Использование назальных сосудосуживающих капель для носа – самый быстрый способ для снятия заложенности и отечности в носовой полости.
К распространенным сосудосуживающим препаратам относятся:
Нафтизин;
Виброцил;
Санорин;
Тизин и многие другие.
Использование данных средств объясняется тем, что снятие отека со слизистой носовой полости позволит уменьшить отечность евстахиевой трубы и избавить от заложенности. Но такой эффект носит временный характер, а потому сосудосуживающие капли используют лишь как средство для облегчения симптомов. Применять их следует не больше пяти дней, дальше происходит привыкание к компонентам, входящим в состав средств, что может усложнить состояние больного.
Противовоспалительные капли от заложенности уха
Ушные противовоспалительные капли незаменимы в борьбе с нарушениями работы слухового аппарата.
Среди огромного разнообразия таких препаратов наиболее популярными являются:
Ризоцин;
Риванол;
Отипакс;
Отиум;
Сульфацил натрия.
Их следует использовать с большой осторожностью, так как многие средства очень мощные и не применяются на начальной стадии заболеваний органов слуха. Поэтому лечение заложенности уха каплями должно проводиться под контролем специалиста.
Компрессы от заложенности уха
Один из эффективных способов лечения заложенности – применение согревающих компрессов на основе соляного раствора (чайная ложка на пятьсот миллилитров воды), водки или спирта, разведенного до сорока градусов. В них смачивают ватный тампон либо марлю, закладывают в ушной проход и накладывают на ушной козелок – хрящевой выступ наружного уха. Проблемную зону обматывают полиэтиленом и теплым шерстяным шарфом или шалью.
! Данные процедуры актуальны только при отсутствии гнойных воспалений.
К тому же нужно аккуратно накладывать компресс, чтобы смоченная в водке марля не касалась ушной раковины, так как кожа на ней нежная и спирт может вызвать ожог тканей. Еще один способ проведения спиртовых компрессов – вставить в проход уха смоченную в борном спирте вату. Компресс нужно держать в течение 5 минут, после 5 минут перерыв. И так продолжать, пока общее время выдерживания компресса не составит 30 минут.
Выровнять давление между евстахиевой трубой и средним ухом и тем самым снять заложенность можно с помощью глотательно-рефлекторых и дыхательных упражнений. Упражнения основываются на глубоком вдохе-выдохе через нос по десять-пятнадцать подходов. Другое упражнение заключается в том, чтобы попытаться выдохнуть воздух, зажав нос пальцами, при этом нужно проводить глотательные движения. Правда эффект от таких упражнений происходит не сразу, но помогает на время устранить заложенность.
Прогревание от заложенности уха

Еще одним методом, помогающим снять заложенность уха, является прогревание. Но этот вариант считается спорным, потому как нет единого мнения среди специалистов, насчет пользы и вреда от прогревания уха. Единственное, что можно утверждать однозначно – нельзя прогревать уши при гнойных воспалительных заболеваниях, таких, как тяжелая форма отита. Процедура прогревания проводится с помощью прокаленной соли или песка, а также теплым вареным яйцом. Вареное яйцо нужно обернуть платочком, нагретые соль или песок засыпать в мешочек и прикладывать к уху на пятнадцать минут.
Можно попробовать делать массаж в области носа и ушей. Массажные круговые движения нужно проделывать подушечками пальцев на крыльях носа и за ушами на протяжении пятнадцати минут.
Важно перед проведением всех описанных процедур освободить нос от скопившейся слизи путем сморкания. Все перечисленные способы лечения заложенности уха следует проводить под наблюдением врача-отоларинголога, который специализируется на проблемах уха, носа и горла.
Ответы на популярные вопросы
Что делать, если заложило ухо от насморка? Лечить заложенность уха нужно в любом случае, но желательно обратиться за помощью к специалисту, так как сильное воспаление и отечность среднего уха и евстахиевой трубы может привести к нарушению и даже потере слуха. Облегчить состояние, хоть и временно возможно с помощью сосудосуживающих капель для носа – Нафтизина, Санорина, Виброцила, а также с помощью ушных капель — Риванола, Альбуцида, Отипакса. Кроме того, можно проводить дыхательно-глотательные упражнения с зажиманием носа для восстановления давления между евстахиевой трубой и средним ухом. Также рекомендуется делать массаж ушной и носовой области, ставить компрессы и проводить сухое прогревание.
От чего может закладывать ухо при насморке? Заложенность уха во время насморка объясняется воспалительным процессом, вызывающим образование большого количества слизи, отечность носоглотки и связанного с ней слухового канала. Вследствие отека происходит сужение стенок канала, что в совокупности с обилием слизи нарушает циркуляцию воздуха между средним ухом и евстахиевой трубой, а это увеличивает давление в органах слуха и вызывает евстахиит — заложенность уха. Спровоцировать такой процесс могут инфекции, травмы, образование полипов, патологическая физиология органов дыхания и слуха.
Подробнее: Причины и симптомы отита, как его лечить?
Профилактика заложенности уха
При насморке евстахиит можно значительно облегчить, если регулярно прочищать носовые проходы от слизи. Для этого используют метод промывания носа антисептическими средствами – соляным раствором, травяными настоями из ромашки, календулы, а также готовыми медицинскими препаратами – Долфином и другими.
Для предотвращения развития отеков и заложенности, следует проводить профилактику простудных заболеваний:
Одеваться по сезону и по погоде;
Не переохлаждаться и избегать сквозняков;
Ежедневно гулять на свежем воздухе, а перед сном проветривать комнату;
В сезон увеличения простудных заболеваний (осень, зима, весна) желательно избегать общественных мест и каждый день перед сном проводить промывание носа соляным раствором;
Принимать витамины.
Эти несложные действия помогут избежать простуды, заложенности и развития многих серьезных осложнений, например, менингита, отита.
Автор статьи: Лазарев Олег Владимирович | ЛОР
Образование:
В 2009 году получен диплом по специальности «Лечебное дело», в Петрозаводском государственном университете. После прохождения в интернатуры в Мурманской областной клинической больницы получен диплом по специальности «Оториноларингология» (2010 г.)
Наши авторы
Фонд профилактики «Не напрасно!», 4 ноября 2019
Какой смысл в полоскании горла? Зачем промывать нос? Как распознать отит?
Вместе с доктором и автором блога «Вслух»Анатолием Власенко мы составили инструкции по самым распространенным вопросам о здоровье ЛОР-органов.
Все советуют полоскать заболевшее горло. В этом есть смысл?
Не всегда. Боль в горле — частый симптом разных заболеваний, от ОРВИ до аллергии и попадания содержимого желудка в пищевод (рефлюкс эзофагита). Пытаться убить вирус или бактерию на поверхности слизистой бессмысленно.
Эпицентр воспалительного процесса происходит в крови. На борьбу с ним брошены все силы нашего иммунитета. Лучшее, что мы можем сделать в этом случае — не мешать. Однако облегчать симптомы нам никто не запрещает. И в этом полоскание может помочь.
Доказанной эффективностью обладают два раствора для полоскания. Первый — гипотонический солевой раствор, для приготовления которого нужно растворить 1/2 чайной ложки соли на 240 мл воды.
Такой раствор не лечит, но снимает симптом — сухость в горле, когда заложен нос и дышать можно только ртом. Второй — бензидамина гидрохлорид, который имеет обезболивающий эффект около 1,5-2 часов. Он подходит при вирусном тонзиллите, когда саму причину заболевания устранить не получается.
Нужно помнить, что при бактериальном тонзиллите (ангине) местные препараты неэффективны, в этой ситуации полоскать горло не стоит. То же самое касается спреев и пастилок с антисептиками и обезболивающими.
А как отличить бактериальное заболевание горла от вирусного?
Вирусное воспаление в горле от бактериального отличают в два этапа. Сначала нужно проверить признаки по так называемой шкале Сентор. Их четыре: отсутствие кашля, температура выше 38.3 С, покраснение/отёк небных миндалин и налет на них, болезненные и увеличенные шейные лимфоузлы.
Если у пациента обнаруживается более двух описанных признаков, есть повод задуматься о бактериальном источнике воспаления.В этом случае нужно взять мазок с миндалин и задней стенки глотки на бета гемолитический стрептококк группы А для подтверждения диагноза.
Есть ли смысл делать ингаляции при ЛОР-заболеваниях?
Нет. Проблемы ушей, горла и носа ингаляции не решают. Сфера применения ингаляторов очень узкая. Это заболевания, сопровождающиеся бронхообструкцией: обструктивный бронхит или бронхиальная астма, ложный круп, он же стеноз гортани, и муковисцидоз. Как видите, в этом списке нет никакого ринита, фарингита и даже простого бронхита.
Есть ли какой-то научный подход к лечению гайморита?
Да, есть. Для этого нужно разобраться, что имеется в виду под словом «гайморит». Сейчас воспаление в носу не рассматривается изолированно от приносовых пазух (в том числе и гайморовых, благодаря которым у всех на слуху гайморит). Они называют его общим термином — риносинусит.
Обычный насморк — это вирусный риносинусит (ВРС). Он может осложняться бактериальной инфекцией, тогда это будет уже бактериальный риносинусит (БРС).
С вирусным риносинуситом все просто — его нужно пережить, длительность процесса составляет не более 10 дней. Солевые растворы и сосудосуживающие капли не лечат его и не предотвращают осложнения, но помогают сгладить симптомы. Поэтому во время болезни можно их использовать. Если ВРС длится более 10 дней, скорее всего, к нему присоединилась бактериальная флора.
Как понять, что начался бактериальный риносинусит?
Есть три варианта старта бактериального риносинусита:
- тяжелое начало: когда температура держится выше 39.0 С больше трёх дней, общее состояние тяжелое, а из носа выходит мутное желтое/зеленое отделяемое.
- ухудшение после улучшения: насморк идет на спад и общее состояние улучшается, но в какой-то момент снова появляется температура, слабость и выделения из носа.
- насморк более 10 дней.
Как облегчить симптомы при бактериальном синусите?
При лечении БРС можно промывать нос, но при отсутствии противопоказаний. Как и при вирусном риносинусите — это облегчает симптомы.
Можно принимать обезболивающие, если болит голова. Врач может назначить местные гормоны в нос и антибиотики в рот. У физиопроцедур и «кукушки» никакой подтвержденной пользы нет, а риски есть, например, реактивный отек и закрытие соустья пазухи.
Когда нужно делать прокол гайморовой пазухи?
Когда с воспалением не справляются два адекватно назначенных антибиотика. Этот подход используют в Европе и Америке. В России он очень часто используется без показаний в самом начале болезни.
Если вам предлагают начинать лечение с прокола, тем более при отсутствии распирающей боли в области верхнечелюстной пазухи слева и справа от носа, то стоит усомниться в квалификации врача.
По каким «красным флажкам» можно определить отит?
В постсоветском пространстве существует куча диагнозов, которые описывают процессы в среднем ухе. Это катаральный отит, тубоотит, острый средний отит, секреторный отит, евстахеит и гнойный отит. В актуальных зарубежных руководствах есть только два диагноза: острый средний отит и экссудативный средний отит.
В первом случае в полости среднего уха собирается гнойное отделяемое, во втором — стерильное. Покраснение перепонки и втянутость не являются признаками острого среднего отита — это признаки обычного насморка, которые не связаны с наличием жидкости в среднем ухе.
Острый средний отит — это, как правило, бактериальное осложнение ОРВИ. При этом боль в самом ухе может отсутствовать, особенно у детей младше двух лет. Единственным достоверным признаком отита является выпячивание барабанной перепонки при отоскопии. Поэтому при наблюдении ребенка или взрослого с ОРВИ врач должен обязательно осмотреть его уши.
Родителей должны насторожить следующие признаки возможного воспаления уха:
- ребенок пожаловался на боль сам или плачет, постоянно трогает ухо, прижимает его к плечу;
- состояние ребенка при ОРВИ постепенно ухудшается (слабость, вялость, повышение температуры);
- ухудшение после улучшения (вроде бы ребенок выздоравливал, но вдруг снова слабость, вялость и повышение температуры).
А использовать ватные палочки для чистки ушей можно?
Нет, они не должны использоваться для чистки уха, поскольку ухо — самоочищающаяся система. Сера выходит по «ушному конвейеру» за счёт движения жевательной мускулатуры и ресничек в наружном слуховом проходе. В ушной раковине сера засыхает и выпадает.
Ватными палочками больше шансов утрамбовать ее глубоко в слуховой проход, откуда она уже не выйдет самостоятельно.
Есть негласное правило: не лезть в ухо ничем меньше локтя, то есть ничем. Серу, которая вышла, легко забрать пальцем из ушной раковины во время водных процедур.
Когда нужно удалять миндалины (проводить тонзилэктомию)?
Есть несколько показаний для удаления миндалин.
ВАЖНО: Без подтверждения бактериальной природы тонзиллита удалять миндалины нельзя! В остром периоде нужно взять мазок с гланд. При подтверждении диагноза сначала назначается адекватный курс антибиотиков. Обычно схема выглядит так: первым делом выписывают пенициллины или цефалоспорины первого поколения курсом не менее 10 дней. Если есть серьезные противопоказания к пенициллинам (отек Квинке, анафилаксия), то используются макролиды. Их курс должен составлять 5-7 дней. Но стоит иметь в виду, что макролиды могут быть неэффективны из-за устойчивости возбудителя.
- синдром Маршалла. Это лихорадка, которая появляется регулярно с трех недельным интервалом и сопровождается афтозным стоматитом и фарингитом. Заболевание плохо изучено, основная теория — аутоиммунное происхождение. Обычно симптомы снимаются системными гормонами. Если медикаментозная терапия провалилась, врач может назначить операцию;
- тонзилоллиты — наличие в миндалинах белых скоплений с неприятным запахом. Они могут вызывать ощущение постороннего тела в горле, иногда кашель. Если наличие тонзилоллитов приводит к выраженным жалобам со стороны пациента, которые не устраняются ничем, то можно задуматься о полном удалении небных миндалин.
Еще один случай, когда стоит полностью или частично удалить миндалины — разрастание небных миндалин в детском возрасте. Это заболевание приводит к храпу и ночным остановкам дыхания.
Американские и европейские врачи придерживаются разных взглядов на операцию в этом случае. В США советуют полную тонзилэктомию, поскольку по частичному удалению миндалин мало исследований. А в Европе выступают именно за частичное удаление, так как оно сулит меньшее количество послеоперационных осложнений. Поэтому тут выбор за хирургом.
Автор: Лизавета Бабицкая.
Фонд профилактики «Не напрасно!»
Чем отличается от гайморита?
Гайморит – один из видов синусита, при котором воспаление затрагивает гайморову (верхнечелюстную) пазуху. Это происходит из-за вирусного или бактериального поражения. От других видов синусита гайморит отличается расположением очага воспаления: он находится в верхнечелюстной пазухе. Это частично влияет на симптомы. К типичной для любых синуситов заложенности, отечности носа, насморку, слабости добавляется боль и чувство распирания и давления в области переносицы. При наклоне головы вперед эти ощущения усиливаются.
Виды синусита
Синуситы разделяют по нескольким признакам: по типу распространения, по расположению очага воспаления и по длительности. В последнем случае выделяют острый и хронический синусит.
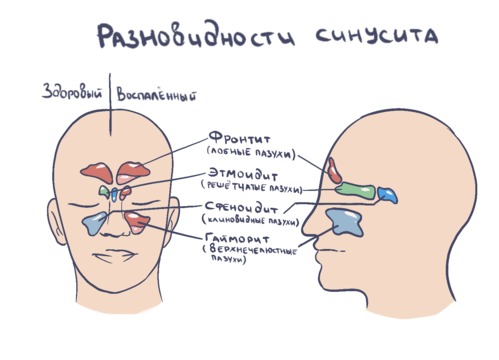 Рисунок 1. Пазухи носа. По наличию воспаления в каждой из пар можно определить вид синусита по локализации. Источник: СС0 Public Domain
Рисунок 1. Пазухи носа. По наличию воспаления в каждой из пар можно определить вид синусита по локализации. Источник: СС0 Public Domain
В зависимости от пазухи
Воспаление может развиваться в различных придаточных пазухах. По этому критерию выделяют пять типов болезни.
Гайморит
Это воспаление верхнечелюстной пазухи. Пути проникновения инфекции (вирусной, бактериальной, реже грибковой) – не только кровоток или полость носа. Причиной гайморита могут быть кариес, пульпит, периостит и другие воспалительные заболевания зубов верхней челюсти, особенно клыков – они находятся непосредственно под дном гайморовой пазухи, а корни этих зубов могут располагаться в ее полости.
Важно! Основной признак гайморита – головная боль, которая усиливается при наклоне головы вперед. Боль носит распирающий характер, распространяется от переносицы, может отдавать в зубы, лоб, височную область. Возможно появление светобоязни, слезотечения.
Фронтит
Затрагивает лобную пазуху. В норме ее слизистая оболочка выделяет небольшое количество слизи, которая стекает в средний носовой ход через лобно-носовой канал (соустье). Из-за инфекции, при разрастаниях полипов или если искривлена носовая перегородка, слизь скапливается в полости синуса, развивается воспаление. При этом боль появляется в области лба и глазниц. Обоняние ухудшается, возможны кашель и боль в горле. При тяжелом течении иногда ухудшается зрение, отекают веки и слизистые, может возникать боль при движении глаз.
Этмоидит
Воспаление при этмоидите локализовано в полости решетчатой пазухи (решетчатого лабиринта). Она расположена выше гайморовой рядом с глазницами. Из-за этого этмоидит опасен тяжелыми осложнениями.
Проявляется он болью в области переносицы. Из-за него может ухудшаться зрение, отекать и краснеть кожа вокруг глаз.
Сфеноидит
Встречается сравнительно редко, затрагивает клиновидную пазуху. Она соседствует с гипофизом, внутренними сонными артериями, нервами отвечающими за движение глаз. Из-за такого расположения сфеноидит опасен тяжелыми осложнениями. Часто воспаление здесь становится хроническим. Проявляется оно постоянной ноющей болью в затылке, которая не проходит даже после приема анальгетиков. В глубине носа или носоглотке ощущается постоянный дискомфорт. Возможно ухудшение зрения или диплопия (периодическое двоение в глазах).
По месту распространения
Воспаление может распространяться разными способами. По тому, как это происходит, выделяют:
- односторонний или двусторонний синусит — слизистая воспаляется в одной или в двух симметричных пазухах соответственно;
- моносинусит и полисинусит – поражение только одной или двух и более пазух соответственно;
- риносинусит – вместе со слизистой пазухи воспаляется и слизистая носа;
- гемисинусит – затрагивает несколько синусов с одной стороны;
- пансинусит – тяжелая форма, при которой воспаление затрагивает все придаточные пазухи.
По длительности
Синусит, который поддается лечению и проходит, вне зависимости от того, где он возник, называют острым. Если, несмотря на лечение, синусит длится более 12 недель, его считают хроническим. В этом случае могут возникнуть дополнительные симптомы, например, ухудшение обоняния или лицевая боль. Хронический синусит делят на два типа.
Без полипов
Встречается наиболее часто, может быть вызван вирусной инфекцией, загрязненным воздухом или аллергической реакцией.
С полипами
При этой форме хронического синусита в полости носа и пазух образуются воспалительные новообразования – полипы.
Рисунок 2. Возможное расположение полипов в носу. Источник: https://www.mayoclinic.org/
Важно! Людям с хроническим синуситом требуется лечение на протяжении всей жизни. В основном оно направлено на улучшение симптомов – в зависимости от тяжести и наличия сопутствующих заболеваний врач назначит индивидуальное лечение.
Типология
Переход от одной стадии заболевания к другой происходит по мере развития воспалительного процесса. Всего выделяют три этапа заболевания.
Отечно-катаральный
Слизистые оболочки уже воспалены, и начинается обильное отделение слизи. Слизистые в пазухах отекают, из-за чего ощущается заложенность носа, распирание изнутри и дискомфорт. Отечно-катаральным синуситом часто осложняется недолеченный насморк. При правильном лечении такой синусит быстро проходит (достаточно медикаментозной терапии).
Гнойный
Более запущенная стадия, при которой секрет слизистых оболочек, содержащийся в пазухах, инфицируется бактериями или вирусами, развивается гнойное воспаление. Заболевание быстро прогрессирует, воспалительный процесс может распространиться на костную ткань. При его обострении появляются боль и общее недомогание, поднимается температура.
Смешанный
Из-за воспаления происходит отделение всего сразу – и слизи, и гнойного экссудата. Течение тяжелое, сопровождается болью, слабостью, подъемом температуры.
Симптомы
Для синусита характерны следующие симптомы:
- заложенность носа (чаще с обеих сторон) почти не проходит, сопровождается насморком. Выделения могут быть слизистыми (прозрачными) либо содержащими гной (зеленые, желтые). При сильной заложенности носа и затруднении оттока выделений насморка может не быть;
- боль. В начале очаг болевых ощущений соответствует локализации воспалившейся пазухи и может находиться в области лба, затылка, переносицы. Постепенно боль распространяется, превращаясь в полноценную головную боль;
- недомогание. Проявляется слабостью, повышенной утомляемостью, снижением аппетита, ухудшением сна. При остром течении, если инфекция продолжает распространяться, поднимается температура;
- другие симптомы. При некоторых формах болит горло, беспокоит частое чихание, кашель.
Тяжесть заболевания | Легкая | Средняя | Тяжелая |
Симптомы | Головные боли, лихорадка, но осложнений нет. Характерна умеренная заложенность носа, насморк, и кашель. | Выраженная заложенность носа и кашель. Возможен дискомфорт в проекции пораженной пазухи, появление симптомов отита, повышение температуры до 38°. | Сильный насморк и заложенность носа (мешают сну и дневной активности), боль в проекции пораженной пазухи, головные боли. Температура тела выше 38°. |
У детей младшего возраста симптомы обычно напоминают простудные — боль в горле, легкая лихорадка, заложенность носа и насморк.
Если у ребенка через 5-7 дней после появления симптомов простуды повышается температура, это может быть сигналом наличия синусита или другой инфекции. На этом этапе лучше всего обратиться к врачу.
У детей старшего возраста и подростков наиболее распространены эти симптомы:
- кашель который не улучшается после первых 7 дней простуды
- лихорадка
- неприятный запах изо рта
- зубная боль, или боль в ухе
Иногда у подростков наблюдаются расстройства желудка, тошнота, головные боли и боль за глазами.
Диагностика
Для установки диагноза врач проанализирует информацию о предыдущих инфекциях и сопутствующих заболеваниях пациента. Это нужно для того, чтобы подтвердить или исключить осложнения вирусной или бактериальной инфекции, обострение аллергии, а также последствия травм и стоматологических заболеваний.
Во время осмотра проводят пальпацию, простукивают пораженные слизистые, измеряют температуру тела, оценивают клинические симптомы синусита, выполняют рино-, ото- и фарингоскопию.
При подозрении на осложнения синусита, врач может назначить рентгенологическое обследование (в том числе КТ), МРТ.
Лечение
Синусит легче и эффективнее всего лечится на ранней стадии. Терапия ведется в нескольких направлениях:
- если причина заболевания – бактериальная инфекция, поможет прием антибактериальных препаратов;
- вывод жидкости, скопившейся в полости. Для этого под обезболиванием выполняют пункцию пазухи или ЯМИК-катетеризацию;
- прием антигистаминных препаратов, если причина синусита аллергическая;
- симптоматическое лечение. Используют препараты местного действия, регулирующие выделение слизи, с антисептическим и сосудосуживающим эффектом, стероидные спреи и капли для носа. Они уменьшают заложенность носа и выраженность отека, снижают интенсивность выделений, способствуют восстановлению аэрации пазухи и профилактике воспаления;
- хирургическое лечение. Применяется при тяжелом течении болезни, при ее частых рецидивах. Операции проводятся под местным обезболиванием или наркозом и предполагают санацию полости пораженной пазухи с последующей установкой дренажа.
Чтобы облегчить заложенность носа, можно его промыть раствором солёной воды. Вот инструкция:
- Вскипятить пол-литра воды и остудить его до комнатной температуры;
- В воде смешать 1 ч.л. соли и 1 ч.л. пищевой соды;
- Помыть руки с мылом;
- Над раковиной — налить в ладонь немного воды;
- Вдохнуть немного воды, сначала одной ноздрей, затем другой;
- Повторять до тех пор, пока не появится ощущение свободы и комфорта в носу.
- Весь раствор вдыхать не обязательно, но каждый день нужно делать новый.
Возможные осложнения
Без лечения на фоне синусита могут развиваться следующие осложнения:
- конъюнктивит – воспаляется слизистая глазного яблока;
- менингит – воспаление оболочек головного и/или спинного мозга;
- отит – острое воспаление среднего уха;
- ангина, тонзиллит, острый бронхит, пневмония, воспаление легких;
- неврит зрительного нерва (приводит к нарушениям зрения);
- тромбообразование;
- абсцесс, сепсис.
Осложнения синусита тяжело протекают, требуют сложного лечения, некоторые из них угрожают жизни пациента.
Профилактика
- ведение здорового образа жизни – отказ от курения, чтобы не раздражать дымом слизистую;
- снижение аллергического фона: исключают контакты с аллергенами или принимают антигистаминные препараты при риске обострения аллергии;
- правильное лечение инфекций и стоматологических заболеваний, способных спровоцировать синусит;
- устранение факторов, провоцирующих заболевание (наличие полипов, искривление носовой перегородки или другие нарушения строения околоносовых пазух).
Эти меры помогают избегать острого синусита или обострения хронического воспаления в придаточных пазухах. Если симптомы воспаления все же появляются, важно как можно быстрее обратиться к отоларингологу и пройти лечение.
Заключение
Синусит, воспалительное заболевание околоносовых пазух бактериальной, вирусной или грибковой природы – это одна из самых частых причин обращения к врачу общей практики или к оториноларингологу. Если заболевание длится менее 12 недель, его считают острым, дольше – хроническим. Если 4 раза в год или чаще пациент переносит острый синусит, это тоже свидетельствует о хроническом воспалении пазух, которое периодически обостряется. Чем раньше начато лечение, тем оно эффективнее. Поэтому при подозрении на синусит обращайтесь за помощью к врачу.
Источники
- MSD Manuals — Синусит
- Минздрав России — Острый синусит. Клинические рекомендации
- АЛГОМ — Хронический (рецидивирующий) синусит
- Национальная служба здравоохранения Великобритании — Sinusitis
