Воспаление от уколов на ягодицах лечение
Общие сведения
Постинъекционные абсцессы — это гнойно-воспалительные ограниченные очаги, которые возникают в мягких тканях в результате не соблюдения правил асептики и техники введения во время выполнения внутривенных, внутримышечных и других инъекций. При этом значение имеет острота и длина иглы, точность выбора места инъекции и частота инъекций в одно и то же место. Кроме того, причиной может быть введение различных раздражающих средств, которые даже при соблюдении всех инструкций не приводят к резорбции, к ним относится Диклофенак, Реопирин ( преимущественно при введении в слой подкожной клетчатки).
Чаще всего к развитию абсцесс ведут внутримышечные инъекции в ягодицы, в более редких случаях — в предплечье, в паравертебральную и подлопаточную область.
Код постинъекционного абсцесса по МКБ-10
Абсцессам кожи, карбункулам и фурункулам различного генеза присвоен код МКБ-10: L02. Дальнейшее разделение учитывает их локализацию:
- L02.0 Абсцесс на лице.
- L02.1 Абсцесс на шее.
- L02.2 Абсцесс на туловище.
- L02.3 Абсцесс ягодицы.
- L02.4 Абсцесс конечностей.
- L02.8 Абсцесс других локализаций.
Патогенез
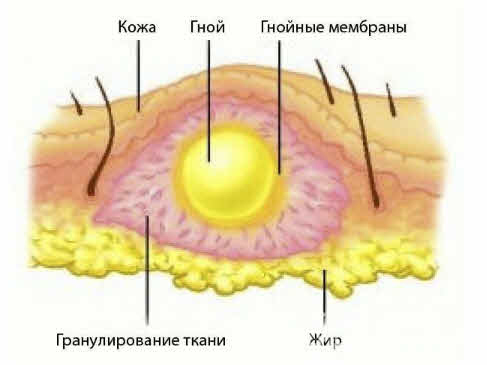
Абсцесс после инъекций – это осложнение, которое вызвано образованием гнойного воспалительного инфильтрата в полости в слоях мягких тканей чаще всего в результате инфицирования. Полость формируется пиогенной оболочкой, а на внутренней стенке есть выстилающий слой гранулоцитов, который не дает гною «рассасываться».
Структура абсцесса
В патогенезе осложнения после инъекций наибольшее значение имеют физико-химические свойства вводимых препаратов, частота и продолжительность их воздействия, соблюдение рекомендаций способа введения. Повреждение тканей химическое либо возникающее при многократном введении препаратов в одно место, нарушающее трофику тканей и способствующее развитию патогенной микрофлоры, а также возможно в результате случайного попадания иголки в сосуд или осложнения инфузионной терапии, вызывающего последующее возникновения гематомы, в которой могут начать размножаться микроорганизмы.
На этапе инфильтрации повреждение и гибель клеток стимулирует выход во внеклеточное пространство множество лизосомальных ферментов, изменяющих обмен веществ в очаге – замедляющих его в области некроза и усиливающих в прилегающих зонах. Это выражается в повышении потребления кислорода и различных питательных веществ, развитию ацидоза и накоплению таких недоокисленных продуктов как молочная, пировиноградная кислота и т.д. В связи с усилением кровотока, расширением сосудов и повышением их проницаемости происходит выход лейкоцитов и макрофагов. Отечность вызвана локальным притоком жидкости, а болевой синдром – давлением на нервные окончания. Абсцедирование приводит к образованию гноя, состоящего из отмерших тканей и погибших клеток иммунной системы, который располагается в центре очага воспаления и не устраняется пока не возникнет возможности для его оттока, например, путем дренирования.
Классификация
Абсцедирующие осложнения после уколов могут различаться в зависимости от места локализации инъекции – абсцесс ягодицы, конечностей, шеи и т.д., способа введения (осложнения внутримышечных инъекций, подкожных, внутривенных и др.) и группы препаратов – анальгетиков, цитостатиков, биостимуляторов, вакцин и пр. Кроме того, в отдельный тип поражений выделяют холодные абсцессы, которые чаще всего не вызывают системных реакций и лихорадки.
Холодный абсцесс после бцж
Образование возникает в ответ на подкожное или внутримышечное введение вакцины БЦЖ спустя 3-6 нед, проявляется формированием подкожного инфильтрата, спаянного с нижерасположенными тканями. Абсцесс обычно постепенно размягчается, возникает покраснение и пигментация, покровы могут истончаться. В результате он может вскрыться и вызвать образование длительно незаживающего свища из которого выделяется жидкий или крошковидный гной.
Чаще всего осложнение не вызывает общего недомогания или других симптомов, но в некоторых случаях общая интоксикация вызывает ухудшение состояния и лихорадку.
Во время диагностики и исследовании бактериологических посевов не возможно выявить специфическую микрофлору, поэтому проводят раннее иссечение гнойника и ушивание раны. Выжидание или дренирование может привести к гноетечению и образованию избыточного количества грануляционной ткани.
Причины
Наиболее часто приводить к образованию абсцессов введение таких групп препаратов как:
- обезболивающие — например, Анальгин, Баралгин;
- гипотензивные — включая магнезии, комбинацию папаверина с Дибазолом;
- гормональные препараты,
- аналептики, к примеру, Кордиамин;
- масляные растворы витаминов, кокарбоксилазы и пр.;
- вакцины;
- наркотики – внутривенное введение в область локтевой ямки;
- цитостатики и хлористый кальций при паравазальном введении;
- нестероидные противовоспалительные средства;
- ненаркотические анальгетики с местнораздражающим эффектом;
- биостимуляторы, включая экстракт алоэ, препарат стекловидного тела.
Инфицирования чаще всего происходит при попадании стафилококков, протей, синегнойной или кишечной палочки, а также известны случаи заражения неклостридиальных и клостридиальных анаэробных бактерий.
Факторы, предрасполагающие постинъекционный абсцесс на ягодицах
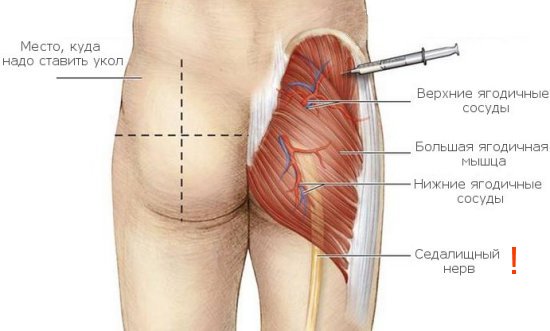
- Недостаточно длинная игла – в таком случае введение препарата может привести к попаданию раствора, предназначенного для внутримышечной инъекции, в толщу подкожно-жировой клетчатки, что в итоге дает абсцесс на ягодице.
- Тучные люди женского пола, у которых недостаточно четко обозначен контур ягодиц, что может привести к введению препарата не в ягодичную область, не обладающую достаточным количеством мышечной массы, а в нижнюю часть поясницы.
- Кроме того, способствуют развитию гнойно-воспалительного процесса сниженный иммунитет и чрезмерная обсемененность кожных покровов, а также такие острые и хронические заболевания как сахарный диабет, бронхиальная астма, пневмония, возникновение пролежней.
Правильная локализация места укола в ягодицы
Симптомы
Для постинъекционных абсцессов характерно постепенное развитие клинической картины, которая оказывается наиболее ярко выраженной примерно на 7–14 сутки и включает местные и системные проявления:
- образование болезненного инфильтрата, который изначально беспокоит только во время движений или пальпации, а затем и в состоянии покоя, при этом боль сначала ноющая в последствие сменяется на пульсирующую и её интенсивность нарастает, кроме того возможны геморрагии в месте инъекции — если целостность сосудов во время манипуляций механически была нарушена;
- общая интоксикация сначала слабо выражена, вызывает субфебрильную температуру и незначительное недомогание, в дальнейшем происходит усиление болей, развитие гектической изнуряющей лихорадки, нарастание общей слабости, появление головных болей и тошноты.
Как выглядит абсцесс после укола?
Сначала образование с инфильтратом не имеет четких границ, а если воспалительный очаг находится в большой ягодичной мышце или под ней, то обнаружить инфильтрат во время пальпации крайне сложно. Когда нарастает болевой синдром и лихорадка инфильтрат становится более плотным с местными признаками гиперемии. Если абсцесс сформирован, то в центре можно обнаружить размягчение — некроз тканей, а гиперемия становится синюшного цвета.
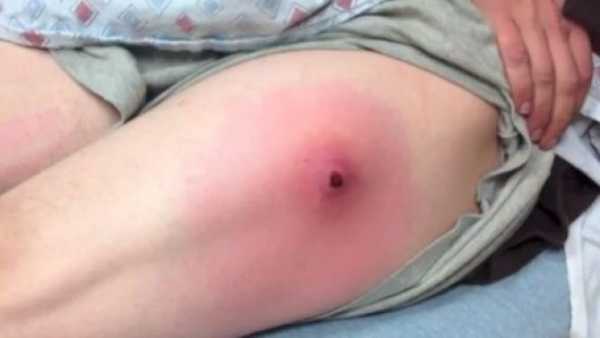
Внешний вид абсцесса
Когда образование абсцесса происходит на ягодице в глубоких слоях под пучками большой ягодичной мышцы признаки гиперемии на коже могут отсутствовать, а границы инфильтрата оставаться недостаточно четкими. В таких случаях ориентируются на сроки заболевания и проводят ультразвуковое исследование или пункцию под контролем узиста.
Особенности клиники абсцессов после подкожного введения вакцин или сывороток
Местные воспалительные и общие реакции являются нормальным ответом организма на введение иммунных препаратов, например вакцины против клещевого энцефалита, антирабические вакцины, приготовленные с формалином или карболовой кислотой. Подозрением на абсцесс может быть повышенная до 38 градусов температура и лихорадка в течение 3 дней, при этом количество инфильтрата увеличивается, а антигистаминная терапия и физиотерапия не дает положительного эффекта. УЗИ может быть неинформативным, так как образование бывает состоящим из множества гнойников, но если они асептические, то для лечения достаточно использования консервативных методов.
Анализы и диагностика
Абсцесс после уколов имеет все проявления воспаления – покраснение, припухлость, повышение температуры и болезненность, а также флюктуацию – зыбление. Помимо осмотра и выслушивания жалоб пациента могут быть назначены диагностические пункции для проведения бактериологических исследований и определения наиболее эффективной схемы лечения.
Признаки воспаления
Лечение абсцесса после укола
К основным способам лечения относится:
- некрэктомия;
- санация гнойных очагов закрытыми методами (пункции) либо чаше всего – открытыми (дренирование после вскрытия);
- ферментативный некролиз на фоне вакуумной аспирации и дренажа;
- использование трехпроцентного раствора йода («йодной сетки»), компрессов со спиртом, с ихтиоловой либо мазью Вишневского;
- физиотерапевтических методы электрического массажа на протяжении 2–3 недель.

Вскрытие постинъекционного абсцесса ягодичной области
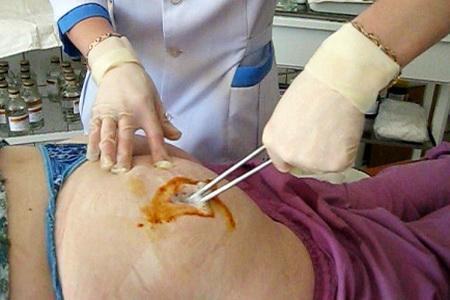
В некоторых случаях воспаление после укола может находиться на стадии инфильтрации и поддаваться консервативному лечению. Однако это может привести к затягиванию процесса и повышает риск развития сепсиса. Поэтому перед тем как лечить абсцесс в домашних условиях нужно ознакомиться с возможными последствиями. Например, ни в коем случае нельзя прокалывать либо самостоятельно выдавливать гнойники, чтобы не спровоцировать возникновение обширной раневой поверхности, вторичного инфицирования или распространения инфекции по кровеносному руслу.
Таким образом, лечение в домашних условиях рекомендовано проводить только после консультации врача, который назначит адекватную антибиотикотерапию и другие вспомогательные препараты – иммуномодуляторы, препараты, восстанавливающие кишечную флору.
Важно! Особенного внимания требует постинъекционный абсцесс ягодичной области, ведь нарастание отечности и болей существенно нарушает привычный ритм жизни, сковывая движения – человеку трудно сидеть, ходить или выполнять другие движения. В итоге может произойти затек гноя в межмышечное пространство и воспаление седалищного нерва.
Доктора
Лекарства
После хирургического вмешательства проводят медикаментозное лечение, которое может длиться 3-4 недели и состоит из двух компонентов:
- общее и местное антибактериальное лечения, которое назначают с учетом аэробных и анаэробных компонентов болезнетворной микрофлоры;
- прием иммунных препаратов в соответствии с данными лабораторного контроля иммунологических исследований.
Наиболее часто назначаемые препараты при осложнениях внутримышечных, внутривенных и других инъекций:
- Карбенициллин – препарат из группы антибиотиков пенициллинового ряда с широким спектром эффектов, вводить можно в/в и в/м. Схему лечения подбирают в соответствии с чувствительностью микроорганизмов, особенностями течения и локализации инфекционно-воспалительного процесса.
- Ампиокс – комбинированный антибиотик, который имеет бактерицидное действие и помогает справиться даже с тяжело протекающими инфекциями, в том числе с сепсисом. Можно применять в/в, в/м или перорально внутрь. Разовая доза для особ старше 14 лет не должна превышать 1 г, а суточная- 3-6 г.
- Гентамицин – антибиотик аминогликозидного ряда, несмотря на широкий спектр действия, не помогает при анаэробных инфекциях и некоторых штаммах стрептококков. Существуют различные формы препарата для в/м и местного применения. Подбирать дозы должен лечащий врач с учетом состояния больного и тяжести течения недуга.
- Сизомицин – также антибиотик из группы аминогликозидов, который помогает в случае тяжелых инфекционно-воспалительных образований и даже сепсиса. Суточная доза: взрослым – 2-3 мг, детям и новорожденным –2,5-6 мг на 1 кг массы тела на протяжении 7-10 суток.
- Офлоксацин – противомикробное средство из группы фторхинолонов, имеющее широкий спектр действия, активен преимущественно по отношении Грам+ и грамотрицательных бактерий. Может быть назначен внутрь по 100-400 мг 2 раза в сутки.
- Цефотаксим — цефалоспориновый антибиотик третьего поколения широкого спектра действия (малую активность проявляет только по отношению к стрептококкам, стафилококкам, менингококкам, гонококкам и бактероидам). Суточная доза во время лечения инфекционно-воспалительных очагов не должна превышать 12 г для взрослых и 180 мг/ кг для детей и особ с весом тела менее 50 кг.
- Метронидазол – препарат относится к противопротозойным средствам, обладающим антибактериальной и антиоксидантной активностью. Помогает в случае анаэробной инфекции на фоне плохо заживающих ран и пролежней. Наносить гель рекомендовано 2 раза в стуки – с утра и вечером.
- Диоксидин – мазь или 1% раствор с широким антибактериальным спектром эффектов. При обработке ею гнойно-некротических ран наблюдается более быстрое очищение раневых поверхностей, интенсивная репаративная регенерация и краевая эпителизация. Раствор следует применять после очищение абсцесса от гноя и некротизированных тканей, смачивая салфетки, которые нужно менять через день или ежедневно.
- Мирамистин– препарат в форме 0,01%-ного водного раствора является антисептиком местного назначения с широким антимикробным действием, а также противогрибковым и противовирусным. Применяется как для профилактики так и для лечения нагноений в виде орошений, рыхлого тампонирования, фиксации марлевых тампонов смоченных раствором, которые нужно менять 3-5 раз в стуки примерно 3-5 суток. Кроме того, может быть использован для активного дренирования — суточный расход составляет примерно 1 л.
- Йодовидон – удобное антисептическое средство в виде спрея, которое также обладает широким спектром противомикробного действия. Часто используется для обработки кожных покровов во время процедур (биопсий, пункций, дренирований и т.д.) и хирургических вмешательств, а также для профилактики и лечения инфицированных поражений кожи. Можно наносить каждые 4 часа.
- Левомицетин – антибиотик для наружного использования, который противовоспалительного действия, обладает некролитическим, регенерирующим и анальгезирующим эффектом, чем существенно облегчает состояние. Можно наносить на кожу или на марлевые тампоны, но сверху необходимо накладывать повязку, которую нужно менять каждые 1-5 дней.
- Хинифурил – антисептическое дезинфицирующее средство с бактерицидным действием, выпускается в форме 0,5% мази, помогает при инфекционно-воспалительные поражениях кожи и мягких тканей, включая абсцессы, пролежни и нагноения.
- Цимезоль — антисептическое средство в форме аэрозоля, применяется для обезболивания и лечения гнойных ран, обсцессов и флегмон. Можно наносить на кожу или на марлю под повязку, меняя её не позже чем через 3 дня.
- Гипозоль – комбинированное противомикробное средство с местным противовоспалительным, антисептическим действием и способностью стимулировать регенеративные процессы. Выпускается в форме спрея, который при лечении кожных поражений необходимо наносить на стерильную салфетку и прикладывать после проведения хирургической процедуры до полной эпителизации кожи.
- Дигиспон, Коллахит — покрытия раневые коллагеновые биодеградируемые, которое применяют для временного закрытия поверхности кожи после хирургической процедуры вскрытия абсцессов.
Процедуры и операции
Комплексное лечение абсцессов после инъекций включает:
- адекватное дренирование послеинъекцонного осложнения с соблюдением правил асептики и антисептики;
- пластическое закрытие раневых поверхностей;
- наложение повязок с различными препаратами;
- физиотерапевтические процедуры.
Диета при абсцессе после укола
Для эффективного заживления во время лечения гнойно-воспалительных кожных поражений необходимо соблюдение особой диеты. В таком случае диетотерапия основывается на таких принципах:
- ограничение потребления сахарсодержащих продуктов и чистого белого сахара-песка;
- введение в рацион необходимого количества белка и полезных жиров, соответствующих потребностям организма;
- предпочтение отдается не кофе и газировке, а свежим морсам, травяным чаям и нежирным кисломолочным напиткам;
- рацион составлен на основе овощей, фруктов и зерновых;
- при наличии лишнего веса рекомендовано проведение регулярных разгрузочных дней;
- контроль за водно-солевым балансом – потребление достаточного количества чистой воды (1,5-2,5 л) и не более 5 г соли.
Чаще всего диету назначают дробную, меню которой состоит из свежих, отварных или запеченных продуктов. Под запретом любые потециально опасные аллергические ингредиенты, а также красители, консерванты, загустители, усилители вкуса и т.д.
Последствия и осложнения
В случае неблагоприятного течения процесса может развиться распространенный некроз тканей, который может затрагивать и подкожную клетчатку, а также может инфицироваться и приводить к образованию подкожной флегмоны или большой раневой поверхности. После заживления могут оставаться грубые келлоидные рубцы, которые могут изъязвляться.
Осложнения внутримышечных инъекций могут приводить к необратимым повреждениям нервов, обратимым расстройствам чувствительности (в связи с нарушением иннервации), асептическому некрозу мышц и различным специфическим побочным реакциям препарата, например, аллергическим.
Проникновение инфекции в кровяное русло может привести к сепсису, перикардиту, остеомиелиту, ДВС-синдрому.
Список источников
- Гельфанд Б.Р., Салтанов А.И. Интенсивная терапия: национальное руководство. –М.: ГЭОТАР-Медиа, 2011. –С. 145.
- Гостищев В.К. Инфекции в хирургии. Руководство для врачей. –М.: ГЭОТАР-Медиа, 2007. –С. 76.
- Блатун, Л. А. Флегмоны и абсцессы — современные возможности лечения. Лечащий врач. 2002. С. 30 — 40.
Постинъекционный абсцесс является одним из осложнений внутримышечной или внутривенной инъекции лекарственных средств. В классификации абсцессов он выделен в отдельную группу, имеет свои особенности течения и лечения.
Постинъекционный абсцесс характеризуется образованием воспалительного очага гнойного характера в месте проведенной инъекции с расплавлением тканей.
Причины постинъекционного абсцесса
Основной причиной абсцесса на месте укола является несоблюдение правил асептики и антисептики. Инфекционный агент может попасть в ткани человека тремя путями:
- через необработанные руки медицинского персонала;
- через расходные материалы (вата, шприц, лекарство);
- с кожи пациента, не обработанной в месте введения инъекции или после таковой
Нарушение правил безопасности на любом этапе инъекционного введения лекарства может привести к серьезным последствиям, из которых инфильтрат и абсцесс являются далеко не самыми серьезными.
Другие этиологические факторы
- Ошибочное введение лекарств
Введение лекарственного средства, предназначенного для внутривенного или подкожного введения, в ягодичную мышцу (рибоксина, хлористого кальция и др.). При подобном ошибочном введении препараты просто не успевают рассосаться или вовсе не рассасываются, формируя сначала асептический инфильтрат, а затем и инфекционный вследствие застоя жидкости в тканях.
- Нарушение техники проведения инъекции
Это использование короткой иглы (например, инсулиновых шприцов для внутримышечного введения), недостаточное введение иглы (на треть или наполовину), когда игла просто не доходит до мышечной ткани.
- Длительное введение раздражающих ткани лекарств (антибиотики, сульфат магния и др.).
- Большое количество инъекций в одну область, часто возникает при длительном курсе лечения
- Большой слой подкожной жировой клетчатки у людей с выраженным ожирением.
- Попадание иглой в сосуд, вследствие чего образуется значительная гематома.
- Попадание иглой в сосуд, вследствие чего образуется значительная гематома.
- Занесение инфекции самим пациентом через руки: расчесывание места инъекции.
- Гнойные инфекции кожи
- Пролежни
- Снижение иммунитета у лиц с иммунодефицитом, пожилых пациентов
- Повышенный аллергостатус
- Аутоиммунные заболевания
Самые частые места возникновения постинъекционных абсцессов
Постинъекционный абсцесс ягодичной области является самым частым осложнением уколов, поскольку именно в эту область проводят большинство внутримышечных инъекций. Особенность данной области заключается в хорошо развитой жировой клетчатке, служащей идеальной средой для размножения попавших в нее микроорганизмов.
Вторым местом, где возникают постинъекционные абсцессы, является область бедра. Очень часто пациенты, которые вводят себе лекарство сами, выбирают переднюю или боковую поверхность бедра для инъекции. Нарушение правил асептики или техники введения приводит к абсцессам мягких тканей бедра.
Как выглядит абсцесс, симптомы воспаления
Выраженность симптоматики постинъекционного абсцесса зависит от глубины воспалительного процесса: чем он глубже, тем менее выражены видимые симптомы, но при надавливании человек ощущает значительную болезненность, которая несопоставима с внешним видом места инъекции.
Постинъекционный абсцесс в классическом течении проявляется всеми характерными симптомами воспалительного гнойного процесса, протекающего внутри организма:
Местные признаки абсцесса
- Покраснение кожи в месте укола
- Припухлость
- Болезненность при прикосновении к припухлости, при надавливании. В дальнейшем развивается болезненность вне прикосновений к коже
- Симптом флюктуации: пальцы накладывают на припухлость, при нажатии на кожу пальцами одной руки приподнимается ткань и пальцы на другой руке вследствие скопления жидкости в тканях
- Повышенная температура пораженной области (кожа горячая на ощупь)
- В запущенном случае — генерализация процесса с формированием внутренних и наружных свищей, распространяющих инфекцию.

Общие симптомы
- Общая слабость
- Повышение утомляемости
- Снижение работоспособности
- Повышение температуры тела (до 40С)
- Потливость
- Потеря аппетита
Абсцесс после укола даже в случае занесения инфекции формируется не сразу – гнойному расплавлению предшествует инфильтративная стадия. Своевременное лечение инфильтрата позволяет предотвратить образование гнойного очага. Выраженность общесоматических проявлений зависит от тяжести и распространенности гнойного процесса: чем они сильнее, тем большее количество токсических веществ попало в кровоток.
Особенности постинъекционных абсцессов и осложнения
Абсцесс после инъекции, как и другие виды абсцессов, отличается от прочих заболеваний гнойно-воспалительного характера наличием пиогенной мембраны или инфильтративной капсулы. Из самого названия становится понятно, что гнойный воспалительный процесс ограничен этой капсулой от окружающих тканей, что защищает последние от попадания инфекции. Но прогрессирование процесса приводит к накоплению большого количества гноя и прорыву капсулы. При этом гной проникает в ткани и межмышечные пространства, формируя обширную флегмону и свищевые ходы.
Осложнения — наиболее часто осложняется формированием обширной флегмоны. В тяжелых случаев возможно возникновение остеомиелита и сепсиса.
Диагностика
Как правило, диагноз устанавливается уже во время первого врачебного осмотра и на основании жалоб пациента. Для определения степени выраженности абсцесса проводится ряд исследований: общие анализы мочи и крови, биохимическое исследование крови, посев инфильтрата на микрофлору.
При хроническом течении патологии назначается УЗИ, позволяющее точно определить локализацию и масштабы воспалительного процесса. В сложных ситуациях, с вовлечением в процесс внутренних органов, проводится магнитно-резонансная томография или компьютерная томография тканей.
Лечение абсцесса после укола
Как лечить абсцесс после укола? Без вариантов, следует обратиться к врачу и как можно скорее. Мягкие ткани очень быстро расплавляются некротическими массами, увеличивая область распространения инфекции.
Хирургическое и местное лечение
Самым эффективным методом лечения является хирургическая некрэктомия с ферментативным некролизом, формированием первичного шва и вакуумной аспирацией гнойных масс через дренажи с последующим проточно-промывным дренированием. Заживление ран происходит в 3 раза быстрее, нежели при открытом ведении.
Проточно-промывное дренирование проводится с использованием протеолитических ферментов и гипохлорита натрия. Помимо непосредственной функции вымывания гноя из раны, данный способ служит профилактикой присоединения вторичной инфекции.
Используемая ранее открытая техника ведения раны без формирования первичного шва приводила к вторичному инфицированию у каждого третьего пациента с превалированием синегнойных палочек в отделяемом раны.
Абсцесс после уколов на ягодицах можно лечить путем пункции очага, однако в последнее время данный способ теряет актуальность ввиду частых осложнений в виде флегмон и гнойных затеков, а также перехода в хроническую стадию.
Общее лечение
Проводится с учетом тяжести абсцесса и этиологического возбудителя, высеянного из отделяемого раны. Применяются антибактериальные препараты широкого спектра с параллельной дезинтоксикационной и обезболивающей терапией. Только общее лечение не всегда дает желаемый результат и приводит к формированию обширных зон некротического поражения тканей, угрожает сепсисом. Еще древние говорили, что гной должен быть выпущен — в данном случае это правило является залогом успешного лечения.
Лечение на стадии формирования инфильтрата
- При возникновении инфильтрата следует прекратить введение лекарств в эту область и начать активное лечение формирующегося воспаления.
- Показано физиотерапевтическое лечение динамическими токами, проведение электрофореза гамма-глобулина и протеолитических ферментов в область воспаления.
- Инфильтрат наблюдается в динамике: если после 3-4 сеансов физиотерапии не происходит видимого уменьшения припухлости, остается боль, а на УЗИ обнаруживается жидкостное образование, переходят к хирургическому лечению, описанному выше.
Профилактика
Абсцесс ягодицы и другой области даже в случае успешного и быстрого лечения оставляет некрасивый рубец кожи с деформацией подкожного жирового слоя в виде ямки. Поэтому профилактика постинъекционных осложнений играет важнейшую роль:
- Соблюдение правил введения лекарственных средств. Это касается дозы, скорости введения, кратности и совместимости лекарств в одном шприце.
- Соблюдение техники выполнения инъекции: игла должна практически полностью погрузиться в мягкие ткани и достичь мышцу.
- Легкий массаж области инъекции для лучшего рассасывания препарата.
- Исключение введения лекарств в одну и ту же точку.
- Соблюдение правил асептики и антисептики: обработка рук персонала обеззараживающими составами, обработка кожи в зоне инъекции до и после укола антисептиком, использование одноразовых, стерильных расходных материалов.
- Правильное определение топографических точек для введения иглы. Сложность представляет введение инъекций людям с выраженным ожирением, у которых наружно-верхний квадрант представляет собой зону подкожного жира. В таком случае выбирают другое место для укола.
