Воспаление перегородки носа у детей
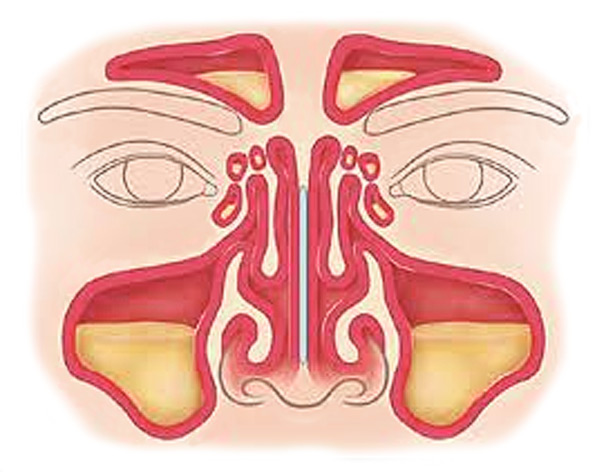
Абсцесс носовой перегородки – ограниченная полость в подслизистом слое хрящевого отдела носовой перегородки, заполненная гнойными массами. Основные проявления заболевания – нарушение носового дыхания, локальная болезненность, головная боль, гипертермия и общая слабость. Диагностическая программа включает в себя переднюю риноскопию, рутинные лабораторные исследования крови, пункцию гнойника носа и бактериальный посев полученных гнойных масс. Лечение подразумевает хирургическое вскрытие, дренирование абсцесса и антибиотикотерапию, подобранную с учетом чувствительности высеянной микрофлоры.
Общие сведения
Большинство случаев заболевания связано с кровоизлиянием в ткани перегородки на фоне травм носа и придаточных синусов с последующим инфицированием образовавшейся гематомы. Формирование абсцессов встречается у 1,1% пациентов с травматическими повреждениями лицевой части черепа. Значительно реже абсцессы носовой перегородки возникают в качестве самостоятельного заболевания или осложнения после операций, воспалительных или инфекционных патологий носа. Сезонных и географических особенностей распространения не прослеживается. У мужчин и женщин абсцесс данной локализации встречается с одинаковой частотой.
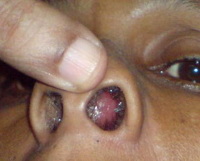
Абсцесс носовой перегородки
Причины
Абсцесс носовой перегородки может формироваться как самостоятельное первичное заболевание или выступать в роли осложнения других патологий. Типичными бактериальными возбудителями гнойного процесса являются β-гемолитический стрептококк группы А, золотистый и эпидермальный стафилококки. В развитии заболевания значимы следующие этиологические механизмы:
- Нагноение гематомы. Наиболее частая причина, которая связана с травмами носовой области и последующим инфицированием вовремя не опорожненной гематомы носовой перегородки.
- Повреждение слизистой оболочки носа. Характеризуется проникновением патогенной микрофлоры в местах нарушения целостности слизистой оболочки. Такие травмы могут быть вызваны неосторожными действиями самого пациента (при очищении носовых ходов с помощью пальцев или ватных палочек) или хирургическими вмешательствами.
- Осложнение других заболеваний. Абсцесс может быть последствием неадекватного лечения фурункула, рожистого воспаления, инфекционных заболеваний носовой полости. Также на носовую перегородку может распространяться патологический процесс при периодонтите, кариесе, остеомиелите верхней челюсти.
К факторам, которые способствуют формированию абсцесса, ухудшают его течение и эффективность лечения, относятся эндокринные патологии (сахарный диабет), иммунодефицитные состояния (ВИЧ-инфекция, онкогематологические заболевания), недостаточность питательных веществ и витаминов, вызванные нерациональным питанием или нарушениями функции пищеварительного тракта.
Патогенез
Механизмы развития абсцесса могут отличаться в зависимости от этиологического варианта. Гематома, являющая собой скопление крови между надхрящницей и хрящом или надхрящницей и слизистой оболочкой, способствует быстрому развитию воспаления. Как результат – выделяется большое количество биологически активных веществ и происходит вторичная альтерация. Все это приводит к местному снижению резистентности, инфицированию кровяной массы гноеродными бактериями, формированию гнойника и пиогенной мембраны.
При инфицировании микротравм слизистой оболочки носа гноеродными стафилококками и стрептококками происходит усиление воспалительных реакций, нарушение трофики тканей и выход большого количества жидкости из сосудистого русла. В дальнейшем, по мере накопление экссудата, происходит формирование полости абсцесса и пиогенной оболочки. При проникновении бактерий из других очагов инфекции (контактным, гематогенным или лимфогенным путем) и при неэффективном лечении уже имеющихся заболеваний носовой полости патогенез абсцесса примерно одинаков, а отличия заключаются только в пусковых механизмах и скорости развития.
Симптомы
Зачастую первыми клиническими проявлениями абсцесса носовой перегородки являются ухудшение носового дыхания, снижение или полная потеря обоняния. В некоторых случаях пациенты могут самостоятельно отмечать возникновение увеличивающегося образования внутри носового хода, ощущать его пальпаторно. При одно- или двухсторонней локализации патологического процесса возникает «заложенность» правой, левой или сразу двух ноздрей. В последнем случае пациент вынужден переходить на ротовое дыхание.
Появляется чувство дискомфорта и распирания в носу, головная боль постоянного или перемежающегося характера, отечность и гиперемия наружного носа и прилегающих тканей. Эти симптомы также характерны и для кровоизлияния в перегородку носа, поэтому на фоне травмы они не являются достоверными критериями абсцесса.
Признаком инфицирования гематомы или самостоятельного развития абсцесса является повышение температуры тела до 38,5-39,0оС при наличии всех вышеупомянутых симптомов. Параллельно возникают другие проявления интоксикационного синдрома – общая слабость, недомогание, постоянная головная боль. Существенно усиливаются болевые ощущения в области носа, которые обостряются даже при минимальном тактильном воздействии.
Осложнения
Характерной особенностью абсцесса данной локализации является быстрое развитие осложнений – уже спустя несколько дней в процесс втягивается четырехугольный хрящ. В результате гнойного расплавления последнего происходит перфорация перегородки с дальнейшей деформацией спинки носа, ее западением и образованием выраженного косметического дефекта.
Также имеется высокий риск распространения патогенной микрофлоры с током крови в ткани головного мозга. Это связано с венозным оттоком из носовой перегородки через переднюю лицевую и глазничную вены в кавернозный синус. В результате гематогенной диссеминации могут формироваться флегмоны глазницы, гнойный тромбофлебит лицевых вен, септический тромбоз кавернозного синуса, менингит, энцефалит и другие опасные осложнения.
Диагностика
Основная диагностика включает сбор жалоб пациента и данных анамнеза, физикальный осмотр и лабораторные тесты. Аппаратные методы визуализации (УЗИ придаточных синусов, рентгенография, КТ и МРТ лицевого черепа) используются при наличии симптомов, указывающих на осложнения или сопутствующие повреждения лицевых костей.
- Передняя риноскопия. Осмотр носовых ходов позволяет отоларингологу визуально определить общее утолщение носовой перегородки, ярко-красные или синюшные выпячивания слизистой оболочки с одной или двух сторон. При образовании абсцессов больших размеров дефект перегородки может быть виден сразу при поднятии кончика носа. При использовании зонда или ватной палочки определяется симптом флюктуации.
- Диагностическая пункция. С целью дифференциальной диагностики между гематомой и абсцессом проводится пункция выпячивания носовой перегородки и аспирация содержимого. Получение крови является признаком гематомы, а гноя – абсцесса.
- Бактериальный посев гнойных масс. Позволяет идентифицировать вид патогенной микрофлоры и определить ее чувствительность к различным группам антибактериальных препаратов.
- Лабораторные анализы. В ОАК отображаются неспецифические изменения, характерные для любого воспалительного заболевания – лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ.
Также проводится дифференциальная диагностика между абсцессом и новообразованиями хрящевой и костной ткани носовой перегородки. В пользу опухолей свидетельствует медленное, постепенное развитие симптомов, отсутствие флюктуации, воспалительных изменений в ОАК.
Лечение
В современной отоларингологии при лечении абсцесса носовой перегородки применяется комплексный подход. Он подразумевает одновременное использование фармакотерапевтических средств и прямое опорожнение гнойной полости хирургическим путем. Такой подход позволяет предотвратить развитие местных осложнений и препятствовать распространению бактерий по организму пациента.
- Вскрытие абсцесса перегородки. Заключается в рассечении слизистой, эвакуации всех гнойных масс, промывании полости растворами антисептиков и постановке дренажа. Все манипуляции выполняются под региональной анестезией. Далее проводится двухсторонняя тампонада носовых ходов на срок 24-48 часов или накладывается сквозной П-образный шов на перегородку. При травматической или септической деформации четырехугольного хряща или повреждении костных структур опорожнение абсцесса проводят одновременно с реконструктивными мероприятиями.
- Антибиотикотерапия. Фармакологическая группа и конкретное средство, доза и кратность приема определяются лечащим специалистом для каждого пациента персонально. Критериями выбора служат вид и чувствительность высеянной микрофлоры, тяжесть основной патологии, наличие осложнений, сопутствующие заболевания, индивидуальные особенности пациента (возраст, наличие аллергии и т. д.). Наиболее часто используются антибиотики из групп пенициллинов, цефалоспоринов, макролидов и их комбинации.
Прогноз и профилактика
Прогноз зависит от своевременности оказания медицинской помощи. На фоне раннего дренирования полости гнойника часто удается избежать деформации носа и развития других осложнений, а сроки госпитализации составляют не более 10 суток. В тяжелых случаях с развитием тромбоза кавернозного синуса или септическим поражением мозговых тканей исход напрямую зависит от тяжести состояния больного и эффективности терапевтических мероприятий.
Профилактические меры подразумевают предотвращение травм лицевой области и носа, раннюю пункцию и дренирование гематом носовой перегородки, современное лечение ЛОР-патологий, санацию других очагов инфекции, коррекцию системных патологий и факторов, способствующих снижению иммунитета, соблюдение правил гигиены носовой полости.
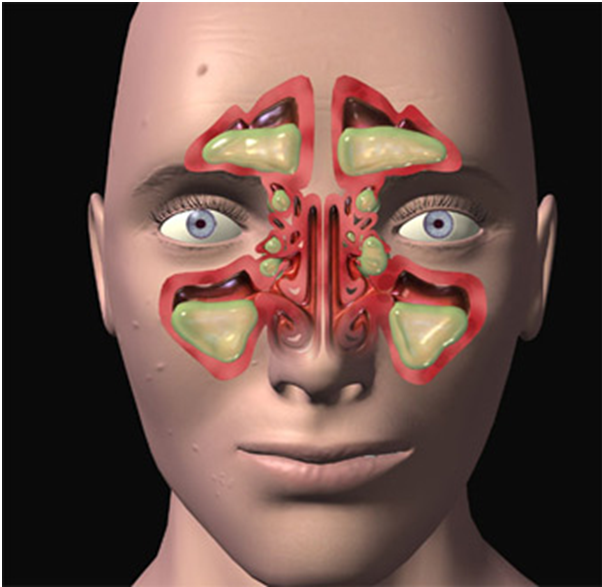
Острые синуситы — это воспаления носовых пазух. В зависимости от локализации воспаления выделяют: верхнечелюстной синусит, или гайморит, этмоидит, фронтит, сфеноидит. Возбудителями болезни являются вирусы или бактерии.
Воспаление пазух носа: диагностика и лечение
В зависимости от локализации синусит бывает:
- верхнечелюстной;
- этмоидит (воспаление слизистой оболочки ячеек решетчатого лабиринта);
- фронтит (воспаление лобной пазухи);
- сфеноидит (воспаление клиновидной пазухи)
Если воспалительный процесс затронул всё, то он диагностируется как острый пансинусит. Если воспаление захватило одну половину головы (правая или левая лобная и верхнечелюстная пазухи), то данное состояние называется гемисинусит. Если воспалены более одной, но при этом ни все околоносовые пазухи, то данный процесс называется полисинусит (поли — от слова много).
Причины возникновения и течение болезни
Синуситы по этиологическому фактору делятся на вирусные и бактериоальные, по патофизиологическому — гнойные и катаральные. Чаще всего вирусному соответствует катаральная форма, а бактериальным — гнойная.
Неблагоприятные факторы внешней среды, снижение иммунитета, стрессы, переутомление, однообразная и скудная еда, а также индивидуальные особенности организма относятся к общим факторам провоцирующие возникновение синусита.
К местным причинам можно отнести нарушение вентиляционной и дренажной функций в «придаточных» пазухах носа. Они могут возникнуть при аллергии слизистой оболочки, истинной гипертрофии (увеличении) нижних носовых раковин, вазомоторном нарушении нейровегетатики нижних носовых раковин, врождённом увеличении средней или средних носовых раковин (конха буллёза), наличии гребней и шипов на перегородке носа, полипов полости носа и околоносовых пазух, а также искривлении носовой перегородки.
Но все же, в возникновении острого синусита главную роль играет инфекция, в основном кокковая (стрептококк, стафилококк, пневмококк).
При возникновении острого воспалительного процесса нарушаются функции желез слизистой оболочки. Это приводит к недостатку секрета или к его избыточному скоплению. Изменяется направление струи вдыхаемого и выдыхаемого воздуха, что приводит к нарушению газообмена, угнетается функция мерцательного эпителия. Нарушение вентиляции вызывает отечность слизистой оболочки, естественные соустья закрываются, и возникает застой секрета, нарушается обмен веществ.
В начале заболевания экссудат (выпотевающая в месте воспаления из кровеносных сосудов жидкость) имеет серозный характер, потом слизисто-серозный. А с присоединением бактериальной инфекции он становиться гнойным, в нем присутствует большое число лейкоцитов. Кровеносные сосуды при этом расширены, капилляры излишне проницаемы, слизистая оболочка отечна.
Клиническая картина
Симптомами острого синусита могут быть слабость, головная боль, недомогание. Может возникнуть лихорадочное состояние, имеются воспалительные изменения в общем анализе крови. Наибольшее значение в диагностике этого заболевания имеют местные проявления воспаления.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Во всех формах проявляются следующие симптомы:
- Затруднение носового дыхания. Бывает постоянным или периодическим, одно или двухсторонним, может возникнуть из-за обструкции (перекрытия просвета) отверстий носа отеком.
- Выделения из носа. Бывают постоянными и временными, с двух или одной стороны. Из-за отека слизистой оболочки полости носа или соустья выделения могут отсутствовать. Часто отмечается затекание секрета в носоглотку.
- Головные боли.
При тяжелом течении заболевания возможна отечность мягких тканей лица в проекции гайморовых и лобных пазух. В некоторых случаях возникает периостит (воспаление надкостницы).

Диагностика
При диагностике симптомов острых синуситов проводится риноскопия (осмотр носовой полости), эндоскопия полости носа, рентгенологическое исследование и при необходимости диагностическая пункция верхнечелюстной пазухи с бактериологическим исследованием отмытого содержимого. В случае необходимости назначают исследования с помощью импульсного ультразвука, тепловидения, компьютерной (КТ) и магнитно-резонансной томографии (МРТ). Необходимо обязательно проводить дифференциальную диагностику острого синусита и отличать его от невралгии первой и второй ветви тройничного нерва.
Лечение
Лечение воспаления пазух носа направлено на элиминацию очага инфекции, явлений воспалительного процесса и эвакуацию отделяемого. Кроме того, необходимо добиться восстановления вентиляционной и дренажной функций. Это важно с точки зрения предупреждения рецидивов (повторов) данного заболевания.
Обычно лечат заболевание в амбулаторных условиях. При катаральных риносинуситах назначается местное антибактериальное и противовоспалительное лечение. Необходимо проведение так называемой «разгрузочной» терапии (промывание методом перемещения жидкости, ЯМИК-катетеризация, промывание носа по Пройду, пункция верхнечелюстной пазухи). Назначать секретомоторные (отхаркивающие) и секретолитические (разжижающие вязкую слизь) лекарственные препараты необходимо с осторожностью и по показаниям.
При тяжелой форме, а также при подозрении на развитие возможных осложнений острого синусита (чаще это риногенный менингит), при наличии сопутствующей тяжелой патологии, также при невозможности провести специализированные ЛОР манипуляции амбулаторно, пациента направляют лечить острый синусит в ЛОР-отделение стационара.
При гнойных синуситах обязательно назначаются антибактериальные препараты одновременно с противовоспалительными препаратами. Обязательно проведение одного из способов промывания. При затрудненной эвакуации слизисто-гнойного отделяемого из гайморовой пазухи, а это случается при блокировании верхнечелюстного соустья, проводится пункция. Иногда ее проводят несколько раз, до так называемых «чистых промывных вод».
Маленькие дети только учатся гигиеническим навыкам — мыть руки и как можно реже прикасаться к лицу, если они грязные. Контролировать ребенка постоянно невозможно, особенно когда он начал посещать ясли или детский сад. Часто родители, обнаружив болячку в носу, чем лечить у ребенка, сначала спрашивают совета у окружающих, а уже потом обращаются к врачу. Но это повреждение не столь безобидно, как думают многие. При развитии гнойно-воспалительного процесса могут появиться осложнения — сепсис, энцефалит, менингит. Поэтому не стоит заниматься самолечением.
Виды повреждений полости носа

Несмотря на то что болячки в носу у детей могут вызывать одинаковые симптомы — болезненность, частую кровоточивость и дискомфорт пациенту и родителям, причины появлений различаются. Под носом появляются язвочки после травм и во время насморка, из-за неудачных попыток избавиться от выделений, в проходе носа — если ребенок расковырял ногтем при попытке убрать засохшие корочки или достать инородное тело.
Гнойные болячки могут быть одним из симптомов фурункулеза, экземы, дерматита, рожи, туберкулеза, сифилиса. Длительно незаживающие язвенные дефекты появляются на фоне новообразований различного характера или при воспалении волосяных фолликул (заболевание — сикоз).
Болячки в носу при простуде
Во время вирусного ринита и при насморке аллергического характера эпителий, выстилающий носовые ходы, отекает. Увеличивается выделение назального секрета. Слизистая сначала обильно увлажняется, а затем пересыхает, на ней образуются трещины. К тому же формируются корочки, которые ребенок старается убрать самостоятельно. При этом повреждает периферические сосуды — в слизистой их много. Если корочки и микротрещины расковырять, появляются язвенные дефекты.
Гнойные ранки в носовой полости
При высмаркивании и промывании носа, из-за постоянного отделения слизи, ранки не заживают. Расположенные в носу болячки начинают воспаляться, из них сочится гнойный экссудат. Возможно формирование фурункула.
Гнойники появляются при герпесе, сикозе и на фоне дерматологических заболеваний, из-за вторичного инфицирования — при внедрении патогенных микроорганизмов, чаще стрептококков или грибков. При герпесе болячки чаще появляются под носом или на крыльях. Простонародное название — «простуда».
Мокнущая болячка в носу

Эти поражения выглядят как язвы с красным дном и светлыми, иногда белесыми краями. Основой для образования подобных ран становится стрептодермия, инфекционные заболевания — в том числе сифилис и туберкулез, прыщи, обострение герпеса при ОРЗ. Не стоит надеяться, что после насморка изъязвления затянутся самостоятельно. При постоянном трении повышается риск вторичного инфицирования.
Если предпосылкой для повреждения подобного характера был пузырь с серозным или кровянистым содержимым, а образовавшаяся рана напоминает ожоговую, обратиться к врачу нужно в обязательно — к дерматологу или к ЛОРу. Мокнущая болячка может появиться как в носовых проходах, так и на кончике носа или около крыльев.
Сухая болячка в носу у ребенка
Повреждение часто возникает на фоне ринита. В самом начале, когда из-за отека слизистой нарушается отделение назального секрета и слизистая пересыхает, во время болезни или при лечении, из-за реакции на сосудосуживающие капли. Сосуды сужаются, слизистая краснеет, на ощупь становится как папиросная бумага, трескается при каждом прикосновении. Язвы на слизистой и нарушение обоняния появляются при атрофическом рините, но для детей это заболевание нехарактерно.
Корки и ранки в носу
Ранки из-за корок в носовых проходов чаще возникают у пациентов до 3 лет. Резкие запахи, переохлаждение, пересушенный воздух и иные неблагоприятные внешние факторы вызывают повышенное выделение назального секрета. Дети сморкаться не умеют, и подсыхающая слизь накапливается.
Появляются наросты, иногда с неприятным запахом, образуются корки. Как уже упоминалось, ребенок, пытаясь облегчить дыхание, пытается их сковырнуть. Образуется рана, которая в дальнейшем начинает пересыхать или мокнуть. Если после регулярной санитарной обработки полости носа — отделения корочек — наросты вновь формируются, нужно посетить ЛОРа. Такой симптом — признак развития патологии.
Лечение

Если изъязвление слизистой инфекционной этиологии и язвы — симптомы сложных патологий, необходима госпитализация. Попытки избавиться от болячек самостоятельно только усугубляют состояние и способствуют распространению инфекции по организму.
Когда причиной появления ран являются герпес, осложнения ОРВИ, пересушенность воздуха и регулярные попытки ребенка очистить нос без чужой помощи, лечением можно заниматься в амбулаторных и домашних условиях.
Препараты общего действия:
- противовирусные средства — Ацикловир, Пенцикловир, Валацикловир;
- при гнойных воспалительных процессах — Цефалексин, Линкомицин, Амоксиклав;
- антигистаминные, уменьшающие зуд и раздражение — Зодак, Цетрин;
- для повышения иммунитета — настойка эхинацеи, Ликопид, Иммунал.
Противомикозные таблетки назначают редко, только если польза для маленького пациента превышает вред для организма. Терапия направлена на подавление хронического воспалительного очага в организме.
Мази и другие лекарства от болячек
Чтобы косметический дефект быстрее затянулся, используются средства местного воздействия. В эту группу входят:
- антисептические растворы для промывания носа — Мирамистин, Фурацилин;
- сосудосуживающие капли — Тизин, Ринонорм, Назол;
- капли с кортикостероидами — Назонекс или Фликсоназе.
Удобная форма против повреждений слизистой носа — мази и кремы с противовоспалительным, анестетическим и, что важно, смягчающим действием. При герпесе используют Герпевир; мокнущие болячки обрабатывают Левомеколем, Синтомициновой эмульсией, Линкомицином.
Чтобы уменьшить аллергические проявления применяют Синафлан, Тридерм, Целестодерм. Для ускорения заживления используют Бепантен или Солкосерил. Если гнойнички появились при расчесываниях, можно вылечить их как механические повреждения — смазать зеленкой.
Народные средства

Терапию фармацевтическими препаратами можно дополнить домашними средствами:
- Мазь с алоэ или каланхоэ. Смешивают в равных количествах вазелин и сок лекарственных растений. Пропитывают тампоны и вводят в носовые ходы на 5-7 минут.
- Смягчающий крем. Соединяют по 2 ч. л. Ланолина и концентрированного водного настоя календулы (ромашки) и 1 ч. л. облепихового (оливкового) масла.
- Компресс, ускоряющий регенерацию. С внутренней стороны яичной скорлупы снимают пленку и прикладывают к гнойничкам.
Для укрепления иммунитета рекомендуют 2-3 месяца давать детям травяные настои — 0,7 ст. л. на стакан воды. Иммуностимулирующее действие имеют чабрец, можжевельник, мелисса, листья малины и смородины.
Возможные последствия
Незаживающие язвенные дефекты в полости носа могут спровоцировать появление осложнений. Самые безобидные — конъюнктивит с гнойным отделяемым, частые обострения стоматита, хронического фарингита и тонзиллита, стрептодермия.
Более тяжелые проявления возникают из-за инфекции, распространяющейся по кровотоку. В этом случае поражаются почки и сердечно-сосудистая система, возможно развитие миокардита, нарушение мочеотделения, менингеальное поражение ЦНС и спинного мозга.
Профилактика
Незаживающие язвы свидетельствуют о нарушении работы иммунной системы. Для восстановления защитных сил организма, рекомендуется:
- закаливать ребенка и заниматься с ним физкультурой, чаще гулять на свежем воздухе;
- придерживаться здорового питания;
- соблюдать баланс между отдыхом и активной деятельностью;
- увеличить количество выпиваемой жидкости для ускорения вывода токсинов;
- промывать нос при физиологическом насморке.
Родителям необходимо создать благоприятный микроклимат в помещении, где часто находится ребенок. Проветривать, увлажнять воздух, не повышать температуру выше 22°С. При склонности к аллергическим проявлениям ежедневно проводить влажную уборку. Если болячки появились, несмотря на все предосторожности, необходимо обратиться к врачу.
