Воспаление перехода толстую кишку в тонкую
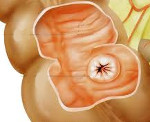

Недостаточность баугиниевой заслонки — это органическая или функциональная несостоятельность илеоцекального клапана, приводящая к забросу содержимого толстой кишки в тонкую. Проявляется болью справа в подвздошной области, усиливающейся после обильного приема тяжелой пищи, диспепсией, сероватым налетом на языке и признаками интоксикации. Диагностируется с помощью копрограммы, бактериального исследования кала, ирригоскопии и капсульной эндоскопии. Для лечения используют препараты магния и антибактериальные средства. При терапевтически резистентных состояниях проводят баугинопластику.
Общие сведения
Илеоцекальный клапан представляет собой горизонтальное сомкнутое губовидное анатомическое образование длиной от 25 до 28 мм в месте соединения подвздошной кишки со слепой. Иногда он бывает полуоткрыто-щелевидным, округлым или представлен возвышением за счет инвагинации тонкого кишечника в толстый. Рефлекторное ритмичное раскрытие и закрытие баугиниевой заслонки обеспечивает пассаж до 4 л тонкокишечного химуса в слепую кишку. В норме клапан является арефлюксным, разделяет тонко- и толстокишечные биотопы, физиологические и экологические характеристики которых существенно отличаются. При недостаточности баугиниевой заслонки возникает клиническая картина цекоилеального рефлюкса.
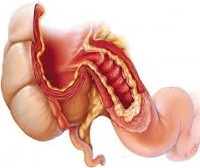
Недостаточность баугиниевой заслонки
Причины
Развитие заболевания может быть обусловлено как анатомическими особенностями илеоцекального перехода (первичное нарушение запирательной функции), так и патологическими процессами в этом участке пищеварительного тракта (вторичное расстройство). Специалисты в сфере клинической проктологии называют следующие основные причины недостаточности баугиниевой заслонки:
- Врожденные аномалии илеоцекального клапана. Анатомический дефект баугиниевой заслонки обычно имеет дизонтогенетическое происхождение. Формирование ее верхней и нижней губ может нарушаться из-за тератогенного воздействия внутриутробных вирусных инфекций, радиации и эмбриотоксических химических веществ в критические периоды созревания кишечника на 8-20 неделях гестации.
- Недифференцированная дисплазия соединительной ткани. Недостаточность запирательной функции баугиниевой заслонки провоцируется наличием в кишечной стенке соединительнотканных волокон с измененной структурой. Коллагенопатии обычно являются наследственными и носят системный характер, также проявляются искривлениями позвоночника, плоскостопием, варикозной болезнью, миопией и др.
- Воспаления тонкого и толстого кишечника. Нарушение сократительной способности илеоцекального перехода ассоциируется с инфекционными и неинфекционными энтеритами, колитами и воспалительным поражением баугиниевой заслонки (баугинитом). При воспалительных процессах недостаточность запирательной заслонки связана с инфильтрацией кишечной стенки клеточными элементами, локальными фиброзными и склеротическими изменениями.
- Растяжение баугиниевой заслонки. Функциональная несостоятельность клапана, разделяющего подвздошную и слепую кишку, отмечается при копростазе и повышении давления в толстом кишечнике. Недостаточность илеоцекальной заслонки из-за механической дилатации возникает внезапно (при острой толстокишечной непроходимости) или нарастает постепенно (при долихоколоне, болезни Гиршпрунга).
- Оперативные вмешательства. Ятрогенные варианты заболевания наблюдаются при повреждении баугиниевого клапана, связанном с нарушениями хирургической техники во время операций на тонкой и толстой кишке. Кроме того, нормальная сократительная способность кишечника в зоне перехода может утрачиваться из-за развития спаечной болезни после аппендицита, правостороннего аднексита и перитонита.
Патогенез
Механизм развития илеоцекальной клапанной недостаточности зависит от причин, спровоцировавших заболевание. При врожденных дефектах и механической дилатации заслонки переход между подвздошной и слепой кишками временно или постоянно зияет. У больных с соединительнотканной дисплазией определяется повышенная эластичность волокнистых структур, что снижает устойчивость клапана к давлению содержимого толстого кишечника. Для воспалительных и послеоперационных расстройств характерно нарушение сократимости кишечной стенки.
Дальнейший патогенез обусловлен забросом толстокишечного содержимого в подвздошную кишку, ее колонизацией чужеродной флорой, бродильными и гнилостными процессами. Избыточный бактериальный рост способствует развитию хронического энтероколита. Под влиянием всасывающихся продуктов жизнедеятельности интенсивно размножающейся кишечной микрофлоры возникает аутоинтоксикация, снижается иммунная реактивность, повышается аллергическая готовность организма. В наиболее тяжелых случаях запускается каскад восходящих рефлюксов ЖКТ.
Симптомы
Чаще всего клиническая картина недостаточности баугиниевой заслонки развивается постепенно на фоне других патологий пищеварительного тракта. Пациенты жалуются на боли в правой подвздошной области, которые могут усиливаться после приема больших количеств тяжелой пищи. Для заболевания характерно появление диспепсических симптомов: отрыжки с неприятным гнилостным запахом, метеоризма, дискомфорта в эпигастральной области. Язык больных обложен сероватым налетом.
Другую группу признаков составляют внекишечные симптомы, возникающие вследствие функциональной недостаточности кишечника. О наличии анемии свидетельствует бледность кожи и видимых слизистых оболочек, частые головные боли и головокружения, одышка при физической нагрузке. При длительном течении болезни отмечается значительная потеря массы тела. Нарушения общего состояния представлены снижением работоспособности, депрессивными состояниями и повышенной утомляемостью.
Осложнения
В 100% случаев при нарушении запирательной способности баугиниевой заслонки наблюдается синдром избыточного бактериального роста (СИБР), который возникает вследствие постоянного заброса толстокишечных каловых масс в полость подвздошной кишки. Это приводит к формированию хронического энтероколита, который отличается высокой резистентностью к проводимой медикаментозной терапии. При этом у пациентов отмечается лиентерея, стеаторея и постоянное вздутие живота.
При недостаточности илеоцекальной заслонки и воспалении слизистой оболочки нарушаются процессы переваривания и всасывания питательных веществ. У больных наблюдается прогрессирующая потеря веса, гипопротеинемические отеки и симптомы гиповитаминоза. Зачастую выявляются различные формы дефицитных анемий. Наиболее тяжелое осложнение патологии — проникновение микробной флоры через ишемизированную стенку кишечника в брюшную полость с формированием перитонита.
Диагностика
Постановка диагноза при возможной недостаточности баугиниевой заслонки зачастую затруднена, что обусловлено редкой встречаемостью заболевания и трудностями при инструментальном обследовании больных. Верификация патологии предполагает проведение полной лабораторно-инструментальной диагностики для установления степени поражения илеоцекального клапана и наличия осложнений. Наиболее информативными являются:
- Исследование кала. В копрограмме обнаруживают непереваренные частицы пищи, большое количество мышечных волокон и зерен крахмала. Кислая реакция каловых масс свидетельствует об остром воспалительном процессе в баугиниевой заслонке. Также необходим бактериологический посев испражнений для определения патогенной бактериальной флоры.
- Ретроградная рентгенография кишечника. Высокую информативность у больных, страдающих недостаточностью илеоцекальной заслонки, имеет ирригоскопия с двойным контрастированием. Во время исследования выявляется рефлюкс контрастного вещества в просвет подвздошной кишки, деформация контуров в месте тонкотолстокишечного перехода.
- Видеоэндоскопическое исследование кишечника. Капсульная эндоскопия используется для изучения состояния труднодоступных участков тонкого кишечника. По результатам выполненных снимков просвета тонкой кишки оценивается состояние слизистой оболочки, наличие деформации баугиниевого клапана, признаки воспалительного процесса.
В общем анализе крови наблюдаются симптомы неспецифического воспаления – повышение уровня лейкоцитов и СОЭ. В биохимическом анализе крови может обнаруживаться снижение уровня общего белка, диспротеинемия. В сложных случаях выполняют посев аспиратов тонкой кишки. Для подтверждения СИБР проводят различные дыхательные тесты с меченными углеродом дисахаридами.
В первую очередь несостоятельность илеоцекальной заслонки дифференцируют с воспалением клапана. Эти заболевания характеризуются сходной клинико-инструментальной картиной, но в случае баугинита при ирригографии не определяются признаки заброса контрастного вещества из слепой кишки. При обострении недостаточности клапана необходимо проводить дифференциальную диагностику с острым аппендицитом. Для обследования пациента кроме проктолога по показаниям привлекают гастроэнтеролога и хирурга.
Лечение недостаточности баугиниевой заслонки
При разработке тактики ведения больного учитывают причины заболевания и выраженность клинической симптоматики. При отсутствии грубых анатомических изменений в области подвздошно-слепокишечного перехода возможна консервативная терапия с назначением медикаментов, влияющих на отдельные звенья патогенеза. Схема лечения может включать такие лекарственные средства, как:
- Оротовая соль магния. Использование препарата показано при первичной несостоятельности заслонки на фоне соединительнотканной дисплазии. Поступление ионов магния в удобной для усвоения форме восполняет магниевый дефицит, характерный для наследственной коллагенопатии, улучшает способность фибробластов к синтезу полноценного коллагена.
- Антибиотики. При дисбиозе, вызванном синдромом избыточного роста толстокишечных бактерий, чаще всего назначают полусинтетические производные рифампицина. Элиминация патогенной микрофлоры способствует уменьшению аутоинтоксикации организма. Пациентам с хроническими кишечными инфекциями антибиотикотерапию проводят с учетом чувствительности микрофлоры.
При терапевтической резистентности функционального расстройства, недостаточности, вызванной грубыми врожденными или приобретенными анатомическими изменениями баугиниевой заслонки, применяют хирургические методы коррекции. Операцией выбора является баугинопластика, в ходе которой арефлюксность илеоцекального перехода обеспечивается за счет формирования новых межкишечных взаимоотношений.
Прогноз и профилактика
Исход зависит от степени органического дефекта баугиниевой заслонки и своевременности выявления патологии. Прогноз относительно благоприятный для пациентов, которым в ранние сроки было проведено хирургическое лечение недостаточности илеоцекального клапана (эффективность операции достигает 87%). Для профилактики болезни необходима ранняя диагностика и адекватная терапия воспалительных заболеваний пищеварительного тракта. Больным рекомендовано следить за режимом питания, включать в рацион блюда, богатые растительной клетчаткой.
Литература 1. Сфинктерно-клапанные аппараты и рефлюксы пищеварительной системы. Учебно-методическое пособие / Мартынов В.Л., Мухин А.С., Рулев В.Н., Колчин Д.Г., Храмов С.В. – 2009/ 2. Рефлюксы пищеварительного тракта и их хирургическая коррекция. Автореферат диссертации / Мартынов В.Л. — 2006. 3. Недостаточность баугиниевой заслонки как причина синдрома избыточного бактериального роста тонкой кишки / Мартынов В.Л,, Хайрдинов А.Х., Казарина Н.В. // Медицинский альманах – 2015 — №1. | Код МКБ-10 K59.8 |
Недостаточность баугиниевой заслонки — лечение в Москве
Воспаление кишечника – это патология, при которой отмечается поражение тканей тонкой и толстой кишок. Встречается в любом возрасте, ведет к нарушению функции пищеварительного тракта. При своевременной диагностике хорошо поддается консервативной терапии.
Симптомы
По течению выделяют две формы патологии:
- Острое воспаление кишечника. Начинается внезапно и всегда сопровождается яркой клинической симптоматикой. На первый план выходят кишечные проявления.
- Хроническое воспаление кишечника. Симптоматика нарастает постепенно. Кишечные проявления выражены умеренно, отмечаются внекишечные симптомы. Характерно чередование периодов обострения и ремиссии. В ремиссию вся симптоматика стихает, и больной чувствует себя практически здоровым.
Кишечные проявления
- Боль в животе. Неприятные ощущения обычно локализуются вокруг пупка, реже достигают подвздошных областей. Возможно появление разлитой боли по всему животу. Дискомфорт чаще возникает во второй половине дня. Усиливается после еды, перед дефекацией, при физической нагрузке. При поражении тонкого кишечника боли тупые, умеренно выраженные. Воспаление толстой кишки сопровождается сильными болями.
- Нарушение стула. Отмечаются запоры или диарея. Возможно чередование симптоматики.
- Диспепсические явления. При воспалении кишечника нарушается переваривание пищи. Возникает тяжесть в животе, вздутие, метеоризм.
Внекишечные проявления
- Лихорадка. Повышение температуры тела и озноб наблюдаются при острых энтероколитах. Сопровождаются болью в мышцах, головной болью и общей слабостью.
- Астено-вегетативный синдром. При длительном течении болезни нарушается обмен веществ. Развивается вялость, быстрая утомляемость, общая слабость, упадок сил.
- Снижение веса. Наблюдается при поражении тонкого кишечника в результате недостаточного усвоения пищи. При воспалении толстой кишки потеря веса связана с голоданием. Больной отказывается от приема пищи, опасаясь появления неприятных ощущений перед дефекацией.
Снижение веса и астено-вегетативный симптом – отличительные признаки хронического воспаления кишечника.
Симптоматика при различной локализации патологии
Клиническая картина заболевания меняется в зависимости от локализации очага. Признаки патологии представлены в таблице.
| Локализация воспалительного процесса | Симптомы |
| Энтерит (поражение тонкой кишки) |
|
| Колит (поражение толстой кишки) |
|
При развитии энтероколита наблюдается сочетание указанных симптомов.
Симптоматика болезни зависит и от ее причины. Характеристика различных форм патологии представлена в таблице.
| Характер воспаления кишечника | Причина | Симптомы |
| Инфекционный энтероколит | Бактериальная, вирусная, грибковая инфекция | Высокая температура тела, тошнота, рвота, диарея, метеоризм, вздутие живота, боль вокруг пупка |
| Паразитарный энтероколит | Гельминты, простейшие микроорганизмы | Умеренная и сильная боль в животе, диспепсические явления, снижение веса |
| Токсический энтероколит | Отравление химическими веществами | Тошнота, рвота, боли в животе, нарушение стула и иные специфические симптомы отравления отдельными веществами |
| Аллергический энтероколит | Пищевые аллергены | Слабая боль в животе, вздутие живота, диарея или запор. Возможные внекишечные проявления аллергии (кожная сыпь, зуд) |
| Алиментарный энтероколит | Погрешности питания | Вздутие живота, слабый и умеренный болевой синдром, метеоризм, тошнота, рвота, диарея или запор |
| Механический энтероколит | Опухоли, дивертикулы и иные препятствия | Запор, боль в животе в месте препятствия |
Причины и факторы риска развития болезни
Причины:
- Инфекция. Источником заболевания могут быть специфические микроорганизмы: шигеллы, сальмонеллы и др. Возможно развитие вторичного бактериального и грибкового поражения после подавления местного иммунитета.
- Паразитарная инвазия. Наблюдается при заражении гельминтами и простейшими (амебы, лямблии).
- Токсическое поражение. Слизистая кишечника воспаляется при отравлении химическими веществами (лекарственные средства, яды, тяжелые металлы).
- Аллергическая реакция. Поражение кишечника возникает при поступлении в организм пищевых аллергенов. Это могут быть морепродукты, молоко, экзотические фрукты. Чаще встречается у детей.
- Погрешности в питании. Энтероколит возникает при употреблении острой, жирной, пряной, жареной пищи. Отмечается поражение кишечника и на фоне переедания.
- Механический фактор. Воспаление кишечника возникает при длительных запорах, вызванных травмой, опухолью, снижением моторики и др.
Группы риска:
- дети до 1 года;
- подростки;
- беременные женщины;
- пожилые люди;
- люди с заболеваниями обмена веществ.
Диагностика
Для выявления патологии и поиска ее причин применяются такие методы:
- Осмотр специалиста. Выставить первичный диагноз может терапевт, но для уточнения характера патологии и подбора схемы лечения нужно обратиться к гастроэнтерологу. При осмотре врач обращает внимание на общее состояние больного, цвет кожи, отмечает локализацию и характер болей в животе.
- Общеклинические анализы крови и мочи. Помогают оценить общее состояние больного, выявить воспалительный процесс, найти сопутствующую патологию.
- Анализ кала. Копрограмма – основной метод диагностики нарушения пищеварительной функции кишечника.
- Бактериологический посев кала. Назначается при подозрении на инфекционную природу болезни. Позволяет выявить возбудителя и определить его чувствительность к лекарственным средствам.
- Анализ кала на гельминты и простейшие. Назначается при предполагаемой паразитарной инвазии.
- УЗИ брюшной полости. Позволяет выявить патологию кишечника и других органов (желудка, печени, поджелудочной железы).
- Эндоскопические методы исследования. Ректороманоскопия и колоноскопия позволяют визуально оценить состояние кишечника, выявить патологию и взять материал на исследование.
- Рентгеноконтрастное исследование. Помогает выявить дефекты кишечной стенки, опухоли, нарушение пассажа.
- Биопсия тканей кишечника. Позволяет выставить окончательный диагноз и морфологически подтвердить воспаление.
Лечение
Воспаление кишечника лечится консервативно. Операция показана только при наличии механических препятствий – опухолей, дивертикулов и др. После хирургического вмешательства функция кишечника восстанавливается, и воспаление уходит.
Первая помощь при остром поражении кишечника
При развитии симптомов острого энтероколита необходимо:
- обеспечить больному физический покой;
- начать регидратационную терапию солевыми растворами;
- соблюдать водно-чаевую диету. До стихания симптоматики нельзя есть. Можно пить простую воду, некрепкий сладкий чай;
- при сильных болях в животе показаны спазмолитики;
- при подозрении на инфекционную природу заболевания можно начать прием адсорбентов.
Основная опасность острого энтероколита – обезвоживание. Для профилактики потерь жидкости при диарее применяются глюкозо-солевые растворы. Приобрести препарат можно в аптеке. Готовый порошок нужно развести строго по инструкции. Принимать небольшими порциями до стихания симптомов болезни.
Можно приготовить раствор для регидратации самостоятельно:
- 18 г сахара;
- 3 г поваренной соли;
- 1 литр воды.
Дальнейшая тактика определяется врачом.
До визита доктора нельзя принимать антибиотики, сильные обезболивающие средства и иные медикаменты (кроме спазмолитиков) – это меняет симптоматику болезни и мешает выставить верный диагноз.
Диета
При остром воспалении кишечника в первые сутки есть нельзя. Разрешено пить воду, чай и растворы для регидратации. Запрещено пить молоко, кофе, крепкий чай, алкоголь, фруктовые, овощные и ягодные соки. Эти напитки усиливают выведение мочи и перегружают пищеварительный тракт, что ведет к ухудшению состояния пациента.
После стихания острой симптоматики рацион расширяется:
- некрепкие мясные и рыбные бульоны;
- рисовый отвар;
- каши на воде;
- рубленое мясо.
В течение 2-4 недель рекомендуется придерживаться диеты, разработанной для хронической формы патологии.
| Разрешенные продукты | Запрещенные продукты |
|
|
Общие принципы питания:
- Рекомендуется 5-6 приемов пищи в течение дня. Порции должны быть небольшими. Дробное питание разгружает пищеварительный тракт и ускоряет выздоровление.
- Последний прием пищи должен быть не менее чем за 2 часа до сна.
- Пищу нужно готовить на пару и отваривать. Можно запекать, но не стоит увлекаться выпечкой. Жареные блюда не рекомендуются.
- Если нет патологии почек и сердца, следует пить не менее 1,5 литров жидкости в сутки.
Медикаментозная терапия
В лечении острого и хронического энтероколита применяются такие средства:
- Антибактериальные и противогрибковые препараты. Назначаются при инфекционной природе заболевания. Выбор конкретного средства, его дозировка и длительность лечения будут зависеть от выявленного возбудителя болезни.
- Противопаразитарные препараты. Назначаются только при выявленных кишечных паразитах после полного обследования.
- Адсорбенты. Выводят токсины и продукты обмена из организма. Назначаются при инфекционном, токсическом и аллергическом энтероколите.
- Пробиотики. Восстанавливают микробный пейзаж кишечника. Показаны при любой форме патологии.
- Ферменты. Регулируют работу кишечника, восстанавливают моторику, улучшают пищеварение. Рекомендованы при любой форме заболевания.
- Спазмолитики. Расслабляют стенки кишечника, устраняют боль.
- Пеногасители. Если воспаление связано с избыточным образованием газов в кишечнике, назначаются средства, устраняющие вздутие живота и метеоризм.
- Витамины. Назначаются при снижении веса и явных нарушениях всасывания пищи. Рекомендованы при поражении тонкой кишки.
Немедикаментозная терапия
В дополнение к основной терапии назначаются:
- Физиопроцедуры. Состояние улучшается после магнитотерапии, амплипульстерапии.
- Рефлексотерапия. Практикуется воздействие на рефлексогенные точки для улучшения состояния больного.
- Санаторно-курортное лечение. Продлевает период ремиссии и снижает частоту обострений.
- Лечебная физкультура. Регулярные тренировки улучшают перистальтику кишечника, облегчают переваривание пищи и продляют ремиссию.
- Консультация психотерапевта. Некоторые заболевания кишечника имеют психосоматическую природу.
Все предложенные методы разрешены только после стихания острой симптоматики.
Народные средства
Методики народной медицины используются только в комплексе с медикаментозной терапией и не в ущерб основным назначениям врача. Они снимают симптоматику, но не влияют на причину заболевания. Рекомендуется применение таких растительных средств:
- картофельный и капустный сок;
- смесь алоэ с медом;
- шалфей;
- тысячелистник;
- кора дуба;
- зверобой.
Осложнения и прогноз
Отказ от лечения грозит развитием таких осложнений:
- Обезвоживание. Наблюдается при остром воспалении кишечника, сопровождающемся диареей. Грозит гибелью больного.
- Нарушение обмена веществ. Нехватка питательных элементов на фоне поражения тонкого кишечника препятствует нормальной работе внутренних органов.
- Авитаминоз и гиповитаминоз. Недостаточное поступление витаминов в тонкой кишке нарушает функционирование всех органов и систем.
Прогноз благоприятный при своевременном обращении к врачу. Если будет найдена причина патологии и начато лечение, можно избежать развития осложнений. Последствия острого воспаления проходят в течение 4-6 недель. Спустя 2 месяца кишечник восстанавливается. Хроническая патология остается на всю жизнь. Цель терапии – добиться удлинения периодов ремиссии и сократить частоту обострений заболевания.
Профилактика
Общие рекомендации:
- Контроль качества продуктов питания. На стол должны попадать только продукты с нормальным сроком годности.
- Соблюдение правил личной гигиены. Мытье рук перед едой снижает риск инфицирования и развития патологии.
- Рациональное питание. Не стоит увлекаться пряностями и приправами, жареной и жирной пищей, фастфудом.
Рекомендуется регулярно проходить врачебные осмотры. Своевременное выявление патологии позволяет избежать развития осложнений.
