Воспаление плоской части цилиарного тела
Периферический увеит выделен в отдельную нозологическую группу в 1967 году.
Первичный воспалительный фокус локализуется в плоской части стекловидного тела и периферической части хориоидеи в виде периваскулита сетчатки. В результате воспаления образуется преретинная циклитическая мембрана, которая может быть причиной разрыва и отслойки сетчатки.
Это воспалительное заболевание с сосудистым фактором. Чаше всего первым симптомом является понижение зрения из-за помутнения стекловидного тела, а также отека и дистрофии макулярной области. Чаще встречается у молодых людей, бывает после гриппа, ОРЗ и других инфекций. Первым симптомом при этом заболевании является понижение зрения. При захвате процессом цилиарного тела может быть помутнение влаги передней камеры. Если экссудат оседает на трабекулах, может быть вторичный увеит.
Если преобладают сосудистые явления (перифлебиты, периваскулиты), могут появляться кровоизлияния в сетчатку и стекловидное тело, Радужная оболочка обычно клинически не изменена, и задние синехии не образуются. Изменения передних слоев стекловидного тела сначала имеют вид мелких порошкообразных помутнений, которые через различные периоды (от 6 месяцев до 2 дет) скапливаются в области плоской части цилпарного тела и на крайней периферии сетчатки в виде снежноподобных помутнений или экссудативных масс. Периферический экссудат — наиболее существенный и постоянный признак парспланита. Он белого или серовато-белого цвета, плотный, хорошо ограничен, локализуется вблизи зубчатой линии, распространяясь в область цилиарного тела. Снежно-образные фокусы периферического экссудата могут быть единичными или многочисленными. Определить их присутствие в области плоской части цилиарного тела можно при исследовании с трехзеркальной линзой Гольдмана и вдавлении склеры. Наиболее частая локализация таких изменений в зоне между 3 и 9 часами в нижней части переднего сегмента глаза. По своей природе снежнообразные массы, лежащие на плоской части цилиарного тела, относятся к воспалительным, экссудативным изменениям или к конденсированным участкам стекловидного тела. Преимущественная их локализация в нижней зоне плоской части цилиарного тела, возможно, связана с притяжением помутнений стекловидного тела к воспалительно измененному его основанию или с тем, что наибольшее количество клеток стекловидного тела расположено в нижней окулярной части.
В ряде случаев, особенно у больных молодого возраста, возникает задняя отслойка стекловидного тела. Вызванное воспалением сморщивание стекловидного тела приводит к тракционному натяжению сетчатки, а иногда и к разрывам внутренней пограничной мембраны. Отмечается также развитие компликатной катаракты, начинающейся на заднем полюсе. Иногда постепенно, а иногда довольно быстро она становится полной. Нередко процесс осложняется развитием вторичной глаукомы.
Кистозный отек макулярной области и небольшой отек диска зрительного нерва являются типичными симптомами, сопровождающими парспланит. Иногда появляются изменения сосудов сетчатки типа васкулитов или периваскулитов. После частичного рассасывания экссудата в зоне атрофии появляется пигментация, характерная для поражения хорноидеи. Процентное соотношение осложнений периферического увеита поданным литературы следующее: катаракта — 60,7%, макулопатия — 42,8%, отек диска зрительного нерва — 17,8%.
К менее частым осложнениям относятся отслойка сетчатки, ретикальные геморрагии. Таким образом, при периферическом увеите отмечают три стадии процесса;
- раннюю стадию — снижение остроты зрения, наружные аккомодации, клеточная реакция во влаге передней камеры и мелкие роговичные преципитаты, появление клеток в стекловидном теле;
- промежуточную стадию, характеризующуюся дальнейшим ухудшением зрения и появлением косоглазия одновременно с усилением воспалительных явлений в сосудистом тракте, выражающихся в светобоязни, боли и образовании экссудата в стекловидном теле;
- позднюю стадию, которой свойственна резкая потеря зрения в связи с кистозной дегенерацией макулы, образованием задней субкапсулярной катаракты и иногда атрофией глазного яблока.
В клиническом проявлении парсплапита различают формы диффузного и фокального воспаления. Диффузная форма соответствует описанной картине заболевания. При фокальном воспалении гранулематозные фокусы появляются по всей окружности плоской части цилиарного тела без локализации в каком-либо меридиане. Вначале гранулемы имеют сероватый цвет, отграничены нечетко. После их рассасывания остаются атрофические пигментированные рубцы. При острых воспалительных процессах в стадии выздоровления инфильтрация в нижней части основания стекловидного тела исчезает.
Хронические воспалительные процессы, существующие длительное время, приводят к вторичным изменениям в виде рубцевания. Первично поражая кору стекловидного тела и внутренние слои сетчатки, они вызывают фиброзную дегенерацию основания стекловидного тела и диффузное утолщение периферии сетчатки. Рубцевание может быть распространенным с образованием кист. Иногда появляются новообразованные сосуды и разрывы сетчатки, приводящие к ее отслойке. Отмечается важный признак, позволяющий отличить заболевание парспланита: рубцевание происходит только в нижней зоне периферии сетчатки, не затрагивая плоской части цилиарного тела. Источниками периферических отложений экссудата являются все воспалительные процессы, которые захватывают кору стекловидного тела. Такие отложения могут быстро развиваться при фокальных хориоретинитах. У больных диссеминированными периферическими хориоретинитами экссудат может покрывать всю периферию сетчатки, симулируя картину заднего циклита. Однако плоская часть цилиарного тела остается свободной от экссудативных отложений.
Анализ клинических признаков позволяет выделить три критерия дифференциации передних и задних увеитов с парспланитом:
- экссудат находится на нижней периферии;
- он всегда интравитреальный;
- плоская часть цилиарного тела не имеет признаков воспаления в начальной фазе развития заболевания, когда еще не сформировались определенные морфологические изменения.
Этиология заболевания не установлена. Возможно участие вируса герпеса и иммунологических факторов.
 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]
Воспаление плоской части ресничного тела и прилежащих частей собственно сосудистой оболочки глаза называют периферическим увеитом.
Заболевание, как правило, начинается незаметно для больного и проявляется четкими клиническими признаками лишь тогда, когда экссудат прорывается в стекловидное тело. Больные начинают жаловаться на плавающие помутнения, умеренное снижение зрения, незначительную светобоязнь. Объективно отмечаются легкий блефароспазм, слабовыраженная перикорнеальная инъекция, преципитаты, гониосинехии. В области базиса стекловидного тела при циклоскопии обнаруживается локальное скопление желтого экссудата, возможны отслойки стекловидного тела, деструкция его, вплоть до образования мембранозных шварт. Нередко можно выявить вторичную дистрофию макулярной области, вторичную глаукому. Заболевание встречается в основном у лиц молодого возраста.
Хориоидиты
При хориоидитах, или задних увеитах, жалобы на боли в глазу, светобоязнь, слезотечение отсутствуют, поскольку в хориоидее нет чувствительной иннервации. При наружном осмотре пораженный глаз спокоен. Для диагностики хориоидита применяют различные виды обратной и прямой офтальмоскопии. Если очаг поражения в хориоидее небольшой и располагается ближе к экватору глаза, то заболевание может выявляться только при случайных или профилактических осмотрах. В тех случаях, когда сосудистая оболочка поражается ближе к заднему полюсу глазного яблока, в частности, в области центральной ямки, больной обращает внимание на резкое снижение центрального зрения, вспышки и мерцания перед глазом (фотопсии),искажения рассматриваемых букв и предметов (метаморфопсии).

Фотопсии

Метаморфопсия
Эти жалобы показывают, что в процесс вовлечена сетчатка. Действительно, в большинстве случаев диагностируют не хориоидит, а хориоретинит. Если фотопсии и особенно метаморфопсии указывают на поражение колбочкового аппарата в области желтого пятна, то при более выраженном поражении периферических отделов хориоидеи с вовлечением в процесс периферических участков сетчатки (палочковый аппарат), больной может жаловаться на плохое сумеречное зрение (гемералопия).
Воспаление хориоидеи может быть очаговым (изолированным) и диссеминированным. Очаги в хориоидее имеют различную величину и форму, но наиболее типична округлая форма. Размер очагов – от половины до полутора диаметров диска зрительного нерва. Редко хориоидальные очаги бывают мелкими или очень крупными. Воспалительный очаг в хориоидее – это клеточный инфильтрат. Свежие хориоидальные очаги имеют нечеткие границы, желтовато-серый цвет (рисунок 10.6).

Рис.10.6 – Рассеянный хориоидит
Воспалительная инфильтрация, а также экссудация, распространяются на сетчатку, которая становится отечной, поэтому местами ход небольших сосудов невидим. В отдельных случаях развиваются помутнения в заднем отделе стекловидного тела около сетчатки. В результате может наступить разжижение стекловидного тела. Иногда на заднем пограничном слое стекловидного тела видны преципитаты.
В дальнейшем хориоидальный очаг становится беловато-серым, приобретает более четкие границы. В зону воспаления проникает пигментный эпителий сетчатки. Отмечается также увеличение хроматофоров сосудистой оболочки. Все это ведет к скоплению на месте рассасывающегося инфильтрата хориоидеи пигмента темно-коричневого цвета. Нормальный красно-коричневый фон глазного дна теряется, становятся видны соединительно-тканные рубцы и склерозированные кровеносные сосуды; просвет последних сильно уменьшен или полностью закрыт. Чем сильнее атрофируется хориоидея, тем больше видна белая склера.
В редких случаях, при хроническом течении процесса, могут возникать воспалительные гранулемы серо-зеленого оттенка с плоскостным распространением и проминенцией. При этом может развиться экссудативная отслойка сетчатки. В таких случаях возникает необходимость в дифференциальной диагностике с опухолью хориоидеи.
Иногда при хориоидитах наблюдаются кровоизлияния. В толще сосудистой оболочки они имеют красновато-серый или фиолетовый оттенок, в отличие от ретинальных кровоизлияний, для которых характерен ярко-красный цвет.
Острый хориоидит, или метастатическая офтальмия, почти всегда имеет гнойный характер. Причиной развития метастатической офтальмии является занос в капилляры хориоидеи или сетчатки микроорганизмов из какого-либо инфицированного очага в организме (вирусная инфекция, пневмония, воспалительные заболевания уха, горла, носа и т.д.). Болезнь быстро распространяется на ресничное тело и радужку, в результате чего возникает иридоциклохориоидит (панувеит). В большинстве случаев процесс нарастает стремительно, развивается картина эндофтальмита с типичным желтым свечением зрачка.
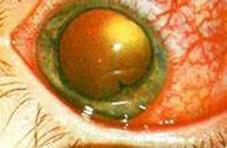
Метастатическая офтальмия
При особо тяжелом течении болезнь принимает характер панофтальмита.
Иногда метастатическая офтальмия развивается очень медленно при почти незаметных явлениях воспаления и характеризуется образованием в стекловидном теле белого или желтого экссудата. Эту форму называют псевдоглиомой, так как ее легко принять за злокачественную опухоль сетчатки, особенно у детей.
Осложнения увеитов
Правильное и своевременное лечение иридоциклита приводит к полному или почти полному выздоровлению. Задний увеит также может заканчиваться сравнительно благополучно, за исключением центральных хориоидитов, после которых почти всегда в той или иной степени снижается острота зрения. Часто наблюдаются рецидивы иридоциклитов, особенно токсико-аллергических, развивающихся на почве коллагенозов.
Как передние, так и задние увеиты нередко сопровождаются осложнениями, которые могут вести к тяжелым последствиям.
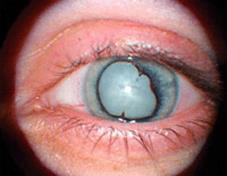
Помутнение хрусталика – осложненная катаракта – нередкое осложнение как передних, так и задних увеитов.

Осложненная катаракта
Главными патогенетическими факторами, способствующими развитию осложненной катаракты при увеитах, являются: нарушение питания хрусталика, действие токсинов, изменения в эпителии хрусталика. Обычно помутнения возникают сначала в заднем отделе хрусталика. Постепенно мутнеют и другие его отделы, что приводит к развитию полной или почти полной осложненной катаракты.
К наиболее серьезным осложнениям передних увеитов следует отнести вторичную глаукому.
Увеальная глаукома
Патогенез вторичной увеальной глаукомы многообразен. Кроме очевидных факторов (заращение зрачка), ведущих к повышению внутриглазного давления, можно назвать и другие возможные причины развития вторичной глаукомы: увеличение продукции внутриглазной жидкости, затруднение оттока в углу передней камеры вследствие отека корнеосклеральной трабекулы, экссудации и отложения избыточного пигмента, а позднее – образование гониосинехий и др.
При хориоидитах внутриглазное давление, как правило, не повышается. При неблагоприятном течении переднего увеита или панувеита в ряде случаев внутриглазное давление снижается, что является особенно губительным для глаза. Причиной внутриглазной гипотензии считают глубокие дистрофические процессы в ресничном теле – угнетение функции ресничного эпителия и, как следствие этого, уменьшение продукции внутриглазной жидкости. Гипотония приводит к субатрофии, а затем – к атрофии глазного яблока.
Очень серьезные осложнения могут наблюдаться в сетчатке и зрительном нерве. Чаще они развиваются при заднем, но могут быть отмечены и при переднем увеите. В сетчатке возникают явления застоя и экссудации, мелкие и более крупные кровоизлияния. Воспалительная экссудация в сетчатке может быть настолько значительной, что развивается картина экссудативной отслойки сетчатки. При грубом швартообразовании в стекловидном теле отслойка сетчатки может носить тракционный характер.
Что касается зрительного нерва, то в нем на почве увеита может возникнуть воспаление диска (неврит). При длительной гипотензии могут наблюдаться явления застойного диска без заметного снижения зрительных функций.
Тяжелым осложнением переднего увеита следует считать лентовидную дегенерацию роговицы.
Лентовидная дегенерация роговицы
Чаще она развивается на почве хронического длительно текущего увеита (при болезни Стилла, симпатической офтальмии и др.).
Этиология увеитов
Если причина возникновения экзогенных увеитов ясна, то этиология эндогенных увеитов более чем в 25% случаев остается невыясненной. Из этиологических факторов уделяют внимание туберкулезу, токсоплазмозу, онхоцеркозу, бруцеллезу, ревматизму, аллергическим и аутоиммунным процессам, различным аутоинтоксикациям, фокальной инфекции, в меньшей степени – сифилису и др.
Лечение
Назначение средств, расширяющих зрачок (мидриатики), – первейшее и важнейшее лечебное мероприятие при передних увеитах, независимо от их этиологии. Это же касается и сильных противовоспалительных и противоаллергических средств – кортикостероидов (инсталляции 0,1% раствора дексаметазона не менее 6 раз в день, парабульбарные или подконъюнктивальные инъекции 0,4% раствора дексаметазона, а при тяжелых процессах – кортикостероиды внутрь и внутривенно). Мидриатики создают покой радужке, уменьшают гиперемию, экссудацию, препятствуют образованию задних синехий и возможному заращению зрачка. Вследствие выраженного полнокровия радужки при иридоциклитах нередко не удается достичь максимального расширения зрачка, поэтому 1 %раствор атропина сульфата назначают в сочетании с 0,1% раствором адреналина, который вызывает сужение сосудов и возбуждение дилататора зрачка.
Применяют нестероидные противовоспалительные средства (диклофенак), парабульбарные и внутримышечные инъекции антибиотиков широкого спектра действия, антигистаминные препараты.
Кроме этого, показана отвлекающая терапия (пиявки на висок, горячие ножные ванны). При имеющихся задних синехиях эффективным оказывается введение ферментов и смеси мидриатиков путем электрофореза. Для уменьшения воспалительных явлений назначают тепловые процедуры (парафиновые аппликации, диатермия).
По мере стихания воспалительных явлений при увеитах усиливают рассасывающую терапию.
Все указанные местные мероприятия необходимо проводить на фоне общей терапии с учетом этиологии процесса. Особое значение общая терапия имеет в лечении периферических и задних увеитов.
Увеопатии
Большая группа заболеваний сосудистой оболочки глаза дистрофического характера объединяется термином «увеопатии». К ним относятся: синдром Фукса, эссенциальная мезодермальная прогрессирующая дистрофия радужки, синдром глаукомоциклитических кризов. В этиологии увеопатии придают значение дефектам переднего отдела сосудистой оболочки, генетическим аномалиям, вегетативным дисфункциям, не исключаются аутоиммунные воздействия.
Синдром Фукса характеризуется наличием преципитатов на роговице без признаков воспаления глаза, голубой гипоплазированной радужкой, развитием катаракты, зернистой деструкцией стекловидного тела.
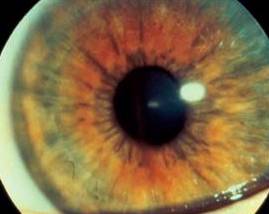
Синдром Фукса. Гетерохромия радужки
Если названный симптомокомплекс развивается без признаков гетерохромии, его называют хронической дисфункцией ресничного тела. Оба заболевания заканчиваются развитием глаукомы из-за нарушения оттока внутриглазной жидкости в трабекулярной зоне угла передней камеры.
Эссенциальная мезодермальная прогрессирующая дистрофия радужки характеризуется эктопией зрачка, выворотом пигментного листка в зрачковой зоне, атрофией радужки вплоть до образования сквозных отверстий в ней.
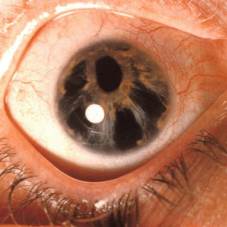
Эссенциальная мезодермальная прогрессирующая дистрофия радужки
Формирование синехий, сращений в углу передней камеры приводит к повышению офтальмотонуса с последующей экскавацией и атрофией зрительного нерва.
Для синдрома глаукомоциклитических кризов характерно резкое повышение внутриглазного давления, появление крупных преципитатов, отек роговицы. Продолжительность приступа составляет от 1 до 10-15 дней. Кортикостероиды и мидриатики купируют приступ. В межприступном периоде глаз здоров. В развитии синдрома придают большое значение аллергическому фактору.
Лечениебольных с увеопатиями направлено на улучшение трофики, нормализацию обменных процессов: антиоксиданты, сосудорасширяющие и улучшающие микроциркуляцию препараты, витамины групп В, А, Е, иммунокорригирующая терапия.
Катаракта и глаукома при увеопатиях требуют хирургического лечения. При этом наступает улучшение зрительных функций, стабилизация офтальмотонуса.
