Воспаление почек грудных детей
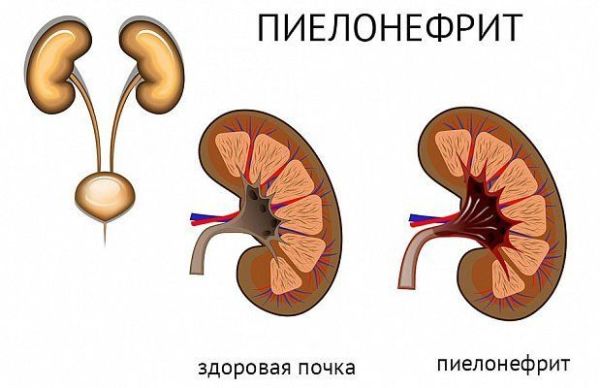
Пиелонефрит — серьёзная проблема в организме. Воспаление в почках особенно опасно для детей грудного возраста, чей иммунитет ещё не способен бороться с большим количеством болезнетворных бактерий. Течение заболевания в первые месяцы жизни разительно отличается от такового у взрослых. Проблема требует пристального внимания педиатра для предотвращения развития осложнений.
Пиелонефрит — инфекционное воспаление почек
Почки начинают функционировать в организме ребёнка задолго до его появления на свет. Основная очистка крови от шлаков в период внутриутробного развития плода осуществляется материнским организмом. Однако почки ребёнка также фильтруют кровь от вредных веществ. К моменту рождения организм уже способен самостоятельно обеспечивать формирование и выведение мочи.
Почки грудничка по принципиальному строению схожи с таковыми у взрослых. За фильтрацию крови отвечает зона клубочков, содержащая большое количество сосудов. Распределение вредных и полезных веществ осуществляют специальные трубчатые структуры — канальцы. Моча в своём конечном составе накапливается в лоханках, после чего поступает в мочеточники, затем в мочевой пузырь, откуда выводится наружу. Движение мочи по этой системе в нормальных условиях происходит только в одну сторону.
Пиелонефрит — воспаление чашек и лоханок почек
Пиелонефрит — воспалительное заболевание почек инфекционной природы. В грудном возрасте патология чаще встречается среди мальчиков. В последующие периоды жизни начинают преобладать девочки. Большинство взрослых пациентов, страдающих хронической формой пиелонефрита, впервые заболели в раннем детстве.
Варианты пиелонефрита у грудничков
Инфекционное воспаление в почках у детей первого года жизни подразделяется на несколько основных вариантов:
- По механизму воспаления почек пиелонефрит подразделяется на следующие формы:
- первичную, при которой инфекция поражает неизмененные почки;
- вторичную, которая характеризуется началом развития инфекции на фоне уже существующих проблем в мочевыделительной системе организма.
- необструктивную, при которой движение мочи в системе почек и мочеточников происходит беспрепятственно;
- обструктивную, которая протекает на фоне изменённого характера движения мочи.
Аномалии почек часто нарушают отток мочи
- По типу течения пиелонефрит подразделяется на следующие формы:
- острую, которая характеризуется выраженностью негативных изменений в почках и организме в целом;
- хроническую, при которой болезнь течёт длительно, периодически напоминая о себе обострением:
- активную стадию, характеризующуюся появлением симптомов и других изменений;
- неактивную стадию, отличающуюся хорошим самочувствием и нормализацией различных диагностических показателей.
- По наличию изменений в работе почек:
- с нарушением фильтрационной способности почек;
- без изменений в деятельности почек;
- с формированием хронической почечной недостаточности.
Причины воспаления в почках и факторы развития
Воспаление в почках — следствие внедрения в ткани чашек и лоханок болезнетворных бактерий. Чаще всего это представители видов, живущих в кишечнике грудничка. Ребёнок появляется на свет со стерильным пищеварительным трактом. Источником бактерий для заселения кишечника является микрофлора материнского организма, в первую очередь обитающая на коже. Выкладывание новорождённого на живот родильницы преследует цель решить именно эту задачу. Однако среди дружественных микробов оказывают виды, обладающие негативными свойствами. Чаще все причиной пиелонефрита у детей первого года жизни становятся:
- кишечная палочка;
- протей;
- энтерококки;
- клебсиеллы;
- золотистый или кожный стафилококк;
- палочка сине-зелёного гноя;
- энтеробактеры;
- грибы рода Кандида;
- вирусы Коксаки;
- микоплазмы;
- уреаплазмы.
Возбудители пиелонефрита у детей первого года жизни — фотогалерея
Во многих случаях пиелонефрит у грудничков возникает отнюдь не на пустом месте. Развитию заболевания способствуют следующие обстоятельства:
- хронический пиелонефрит у матери;
- наследственные отклонения обмена веществ в организме;
- выделение с мочой большого количества солей мочевой и щавелевой кислоты — уратов и оксалатов;
Образование солей в почках во многом носит наследственный характер
- нарушения процесса формирования структур почек в период внутриутробного развития;
- наследственные отклонения в работе иммунной системы.
Бактерии-возбудители пиелонефрита имеют ряд характерных свойств, позволяющих им проникать в почки и благополучно существовать в этой среде. Многие виды микробов имеют специальные выросты наружной оболочки, с помощью которых они способны фиксироваться на стенке мочевыводящих путей. Кроме того, некоторые бактерии выделяют вещества, нарушающие работу мышц лоханки и мочеточников, в результате чего правильное движение мочи становится невозможным. В большинстве случаев причиной пиелонефрита является не один вид инфекции, а несколько. Заболеванию часто сопутствует нарушение состава кишечной микрофлоры (дисбактериоз) и запоры у ребёнка.
Дисбактериоз — частый спутник пиелонефрита у грудничков
Большую роль в развитии воспаления у детей первого года жизни играет неадекватное движение мочи в мочевыводящих путях. Этому способствует явление под названием рефлюкс. Оно подразумевает обратный ток мочи в мочеточниках и лоханках. Половина всех случаев пиелонефрита у грудничков развивается на фоне этого негативного процесса. Он может быть обусловлен несколькими причинами:
- нарушением анатомического строения почек и мочевыводящих путей;
- сопутствующим воспалением мочевого пузыря (циститом);
- нарушением слаженной работы мышц мочеточников и мочевого пузыря.
Рефлюкс — самый частый спутник пиелонефрита
Особенности иммунитета грудничка также становятся фактором риска развития пиелонефрита. На первом году жизни главный защитник организма от инфекций ещё не способен эффективно выполнять свои обязанности по распознаванию чужеродных объектов и их ликвидации.
Симптомы пиелонефрита у ребёнка первого года жизни
Грудной возраст накладывает свой отпечаток на течение любого заболевания. Воспаление в почках не является исключением. Однако грудничок не сможет сообщить о плохом самочувствии при помощи стройных фраз. Родителям необходимо очень внимательно следить за поведением младенца, поскольку именно его особенности могут рассказать о проблемах в мочевыводящей системе.
В картине острого заболевания преобладают симптомы, которые трудно отнести насчёт проблемы в том или другом органе:
- вялость;
- повышенная возбудимость;
- отказ от еды;
- повышение температуры тела;
Лихорадка — один из основных признаков пиелонефрита
- потеря веса;
- рвота съеденной пищей, в том числе грудным молоком;
- запор;
- пожелтение кожи;
- плач и беспокойство при мочеиспускании;
- появление мочи с резким запахом или изменённым цветом.
Высокая температура тела опасна для ребёнка первого года жизни. В этот период организм ещё не способен адекватно выводить лишнее тепло через кожу во внешнюю среду. Лихорадка больше всего сказывается на деятельности головного мозга. Его перегрев может привести к самому негативному симптому пиелонефрита — мышечным подёргиваниям и судорогам. Кроме того, головной мозг способен отреагировать на сильное воспаление избыточным мышечным напряжением. Это обстоятельство может привести к ошибочной трактовке симптомов как следствия воспаления оболочек мозга — менингита.
Лихорадка может вызвать появление особой позы с запрокинутой головой
Хроническая форма пиелонефрита вне обострения проявляется неспецифическими признаками:
- снижением аппетита;
- незначительным повышением температуры тела;
- снижением темпов роста и набора массы тела;
- отставанием в психомоторном развитии. Ребёнок поздно осваивает необходимые навыки: переворачиваться, ползать, ходить, говорить.
Хронический пиелонефрит может стать причиной задержки психомоторного развития
Способы выявления заболевания
Поскольку младенец не способен чётко сформулировать субъективные ощущения, основная роль в диагностике пиелонефрита принадлежит объективным показателям.
Лабораторные исследования
Лабораторные исследования — обязательная часть диагностики различных форм пиелонефрита. Общий анализ крови используется для установления наличия воспаления в организме. Оценивая показатели, врач не сможет точно установить локализацию патологического очага. К признакам текущего воспаления относится увеличение количества белых клеток крови лейкоцитов и скорости оседания красных клеток эритроцитов (СОЭ). Однако необходимо помнить, что нормальные показатели для грудничков отличаются от таковых для взрослых.
Лейкоциты способны поглощать бактерии
Биохимия крови — анализ, с помощью которого врач сможет оценить фильтрационную способность почек. Для решения этой задачи в лаборатории определяют в крови уровень мочевины и креатинина. Его увеличение говорит о том, что функция почек страдает. Нормальные показатели в этом случае также сильно отличаются от тех, которые характерны для взрослых.
Кровь поможет пролить свет на вид инфекции, вызвавшей пиелонефрит. Для этой цели служат белки-антитела против возбудителя. Кроме того, гены бактерий также могут быть выявлены в крови путём полимеразной цепной реакции.
Определение антител помогает определить вид возбудителя
Анализы мочи — основа диагностики пиелонефрита у грудничка. У этого метода есть ряд разновидностей, помогающих врачу лучше распознать имеющуюся проблему. Показатели общего анализа изменяются при воспалении в почках. Моча становится мутной, кислотность приближается к щелочной, появляется белок, увеличивается количество лейкоцитов и слепков с почечных канальцев — цилиндров.
Увеличение количества лейкоцитов в моче — закономерный признак пиелонефрита
Для более точно подсчёта лейкоцитов и цилиндров используются лабораторные исследования по Нечипоренко, Амбурже, Аддис-Каковскому. В первом случае сдаётся средняя порция утренней мочи. Во втором материал собирается в ёмкость в течение трёх часов. В третьем используется моча, выделенная грудничком за сутки.
При пиелонефрите чаще встречаются лейкоцитарные цилиндры
Проба Зимницкого — специфический способ распознать нарушение работы почек по изменению удельного веса мочи. Для этой цели материал собирается в течение суток в восемь разных ёмкостей. Низкий удельный вес говорит о неспособности почек справляться со своей работой.
Для установления вида возбудителя проводится посев мочи на питательную среду. Специалист лаборатории установит, какая бактерия стала причиной воспаления и чувствительность её к антибиотикам.
Посев мочи на питательную среду позволяет определить вид возбудителя
Доктор Комаровский об анализе мочи — видео
Инструментальные исследования
Ультразвуковое исследование — информативный и безопасный метод. Посредством датчика врач получает на экране картину почек и мочевыводящих путей. При помощи исследования специалист определяет размеры и положение органов, отмечает отклонения анатомического строения от нормы, выявляет признаки воспаления.
Пиелонефрит хорошо определяется на УЗИ
Для более точного установления характера анатомических отклонений используются рентгенологические методы. Обзорный снимок выявит контуры почек, позволит заподозрить аномалии строения. Обычно это исследование дополняется введением в кровь контрастного вещества. Спустя некоторое время оно заполняет лоханки и мочеточники. Снимок, сделанный в этот момент, позволяет судить об их анатомических особенностях.
Экскреторная урография — способ выявления аномалий строения почек
Цистография — рентгенологический метод, который позволяет выявить рефлюкс в мочевыделительной системе. Контрастное вещество в этом случае вводится по мочевому катетеру, установленному в мочеиспускательный канал.
При сложных нарушениях структуры почек для их оценки может потребоваться томография. Компьютерная использует для построения изображения рентгеновские лучи, магнитная — эффект резонанса. Однако оба вида требуют неподвижности во время нахождения в контуре аппарата. Грудничкам исследование проводят в условиях наркоза.
Томография позволяет точно оценить анатомическую структуру почек
Дифференциальная диагностика
Дифференциальная диагностика пиелонефрита у детей первого года жизни проводится со следующими заболеваниями:
- воспалением червеобразного отростка кишечника (аппендицитом);
Аппендицит встречается у детей любого возраста
- воспалением брюшины (перитонитом);
- воспалением мочевого пузыря (циститом);
- воспалением наружных половых органов — вульвитом у девочек, баланопоститом у мальчиков;
- острым гломерулонефритом.
Отличия пиелонефрита и гломерулонефрита — таблица
| Признаки | Острый гломерулонефрит | Пиелонефрит |
| Начало заболевания | На 2–3-й неделе после ангины, скарлатины, катара верхних дыхательных путей | На фоне острых бактериальных и вирусных инфекций |
| Расстройства мочеиспускания | Не характерны | Характерны |
| Температура тела | Как правило, нормальная или повышена значительно | Как правило, повышена значительно |
| Мочевой синдром |
|
|
| Посев мочи | Всегда стерильный | В 85% случаев выявляется возбудитель |
| Мочевина, креатинин крови | Повышены | Норма |
| Отёки | Характерны | Отсутствуют |
Методы лечения
Лечение пиелонефрита у детей первого года жизни — комплексное, проводится под контролем педиатра. Во всех случаях острого течения и обострения хронического процесса болезнь требует госпитализации в стационар и круглосуточного врачебного наблюдения.
Медикаментозное лечение
Лечение пиелонефрита с помощью лекарственных препаратов комплексное. В первую очередь назначаются антибактериальные средства, основная цель которых — помочь организму справится с возбудителем. Для лечения грудничков разрешено использовать следующие группы препаратов:
- пенициллиновый ряд — Амоксициллин, Ампициллин, Амоксиклав, Аугментин;
- цефалоспориновый ряд — Цефуроксим, Цефотаксим, Цефепим;
- аминогликозидного ряда — Гентамицин, Амикацин;
- карбапенемы — Меронем, Имипенем, Тиенам.
Антибиотики для лечения пиелонефрита у детей первого года жизни — фотогалерея
Чаще всего препараты назначаются в форме внутримышечных инфекций или внутривенных вливаний. Доза подбирается индивидуально в зависимости от возраста и веса ребёнка. Курс лечения определяется врачом исходя из тяжести заболевания.
Для борьбы с лихорадкой и общими симптомами воспаления применяются нестероидные противовоспалительные средства. Для детей грудного возраста фармацевтические фирмы разработали удобные лекарственные формы: ректальные свечи, сиропы и капли. Наиболее популярными препаратами являются Нурофен, Ибупрофен.
Нурофен для грудных детей выпускается в форме ректальных свечей
Если ребёнок отказывается от еды и приёма жидкости, необходимо восполнить дефицит при помощи внутривенных вливаний растворов хлорида натрия и 5% глюкозы.
Народные рецепты применять не рекомендуется, поскольку незнакомые вещества могут вызвать выраженную аллергическую реакцию у ребёнка.
Физиотерапия
Физиотерапевтические методики оказывают положительное воздействие при пиелонефрите, помогают организму бороться с инфекцией:
- ультразвуковая терапия улучшает кровообращение в почках;
- магнитотерапия уменьшает выраженность воспаления;
- электрофорез при помощи постоянного благотворно действует на очаг воспаления.
Диета
Основное питание ребёнка первых пяти месяцев жизни — грудное молоко или его заменитель — адаптированная молочная смесь. С полугода в рацион ребёнка последовательно вводится прикорм: овощные пюре, каши, мясные пюре, кефир и творог. В период болезни вносить изменения в характер питания, вводить прикорм или новые его виды не рекомендуется.
Хирургическое вмешательство
Операции в грудном возрасте назначаются очень редко. Хирургическому лечению подлежат только некоторые врождённые пороки развития почек, например, гидронефроз или опухоли. Метод вмешательства подбирается индивидуально.
Прогноз и осложнения
Прогноз лечения пиелонефрита сугубо индивидуальный, он во многом зависит от характера заболевания, адекватности лечения и других особенностей. При первичном варианте болезни возможно добиться полного выздоровления. Однако даже в этих обстоятельствах диспансерное наблюдение врача необходимо в течение 5 лет. В тяжёлых случаях возможно развитие следующих осложнений:
- апостематозного нефрита, характеризующегося наличием мелких гнойных очагов;
- карбункула почки — крупного гнойного очага воспаления;
- паранефрита — гнойного воспаления околопочечной жировой ткани;
- сморщивания почки — уменьшение органа в размере с нарушением его работы;
Сморщивание почки — следствие длительного воспалительного процесса
- хронической почечной недостаточности.
Профилактика
К профилактике развития пиелонефрита у детей первого года жизни относятся следующие мероприятия:
- планирование беременности;
- своевременное лечение пиелонефрита и других инфекционных заболеваний у матери, в том числе гинекологических;
- грудное вскармливание;
Грудное молоко — лучшая защита грудничка от инфекций
- лечение имеющегося дисбактериоза, особенно после приёма антибиотиков;
- ежедневные гигиенические процедуры;
- щадящие процедуры закаливания — воздушные ванны.
Воздушные ванны — способ укрепления иммунитета
Пиелонефрит — серьёзное заболевание, особенно у детей первого года жизни. Организму грудного ребёнка тяжело бороться с агрессивной инфекцией. Младенцу необходимо адекватная терапия и круглосуточное наблюдение специалиста в условиях стационара. После излечения процесса необходима диспансеризация в течение пяти лет.
- Автор: Елена Тимофеева
- Распечатать
Имею высшее медицинское образование и опыт работы
Оцените статью:
Пиелонефрит у новорожденного встречается часто, особенно у недоношенных детей. По распространенности патология находится на третьем месте, после ОРВИ и кишечных инфекций. Для болезни характерно воспаление почек, вызванное действием патогенных микроорганизмов.

Фото с сайта doorinworld.ru
Пиелонефрит у ребенка до года опасен осложнениями и рецидивами, именно поэтому лечебные рекомендации нужно выполнять строго. Лечение болезни консервативное, проводится в стационаре.
Причины
В основе патогенеза пиелонефрита у младенцев лежит воздействие бактериальной инфекции. Она может попасть в почки с током крови. Заражение преимущественно происходит во время прохождения по родовым путям. Также довольно распространен восходящий путь инфицирования, когда возбудитель воспалительного процесса попадает в почки из мочевого пузыря.
Воспалению почек больше подвержены девочки. От рождения до полугода они болеют в 1,5 раза чаще мальчиков, а в период с 6 до 12 месяцев – в 4 раза.
В большинстве случаев причиной пиелонефрита у грудничка становится кишечная палочка, энтерококки, клебсиеллы, стрепто- и стафилококки. Очень редко провокаторами выступают вирусы и грибки.
Часто пиелит у грудничка возникает в возрасте 5-6 месяцев, когда вводится прикорм или применяются искусственные смеси для докорма малыша. Неправильно подобранный рацион или его несоответствие возрасту ребенка приводит к проблемам с пищеварением, дисбактериозу кишечника, снижению иммунной защиты и повышению вероятности развития кишечных инфекций. В связи с этим повышается риск пиелонефрита.
Другие предрасполагающие факторы:
- гнойные очаги поражения кожного покрова – гнойники, абсцессы;
- инфекционные заболевания – ОРВИ, ангина, пневмония, отит;
- омфалит (воспаление пупочной раны);
- врожденные аномалии развития мочевой системы, которые приводят к затрудненному оттоку мочи;
- воспалительные заболевания органов мочеполовой системы – цистит, вульвит, вульвовагинит;
- неправильная гигиена;
- пороки развития почек;
- дефицит или избыток витамина Д;
- переохлаждение;
- глистные инвазии.
Пиелонефрит у новорожденного мальчика чаще зарождается на фоне врожденных пороков развития мочевой системы. В таком случае симптомы проявляются уже в первый месяц жизни.
Формы
В зависимости от этиологии происхождения пиелонефрит у грудничка бывает первичный и вторичный. Также существует классификация в зависимости от характера течения. Воспаление может быть острым и хроническим. Чаще всего встречается первая форма. О хронизации воспаления идет речь в том случае, если симптомы пиелонефрита у ребенка до года проявляются на протяжении 6 месяцев или же за это время возникает не менее 2 эпизодов обострения болезни. Хроническая форма тяжело поддается лечению.
Пиелонефрит у детей до года также может быть обструктивным и необструктивным. В первом случае нарушается уродинамика, во втором – нет.
Первичная форма пиелонефрита у новорожденного
Первичный пиелонефрит у новорожденного встречается довольно редко. Достоверные причины его происхождения все еще неизвестны. Воспаление развивается самостоятельно, без предшествующих осложнений со стороны других органов. Пути внедрения инфекционного возбудителя в почку неизвестны.
Вторичная форма пиелонефрита у новорожденного
В большинстве случаев встречается именно вторичный пиелонефрит у грудного ребенка. Он развивается на фоне имеющегося заболевания. Воспаление зарождается вследствие ранее перенесенного ОРВИ, тонзиллита, цистита, из-за нарушения уродинамики или дисметаболических процессов, структурных изменений, рожденных или наследственных патологий органов мочевыделительной системы.
Симптомы
Симптомы пиелонефрита у новорожденных очень выражены и проявляются остро. На первый план выходят признаки общей интоксикации организма:
- повышение температуры тела до 40 ˚С;
- вялость;
- отказ от пищи;
- рвота, обильные срыгивания;
- обезвоживание;
- бледность и сухость кожного покрова, цианоз носогубного треугольника (синюшность кожи).
Симптомы острого пиелонефрита у новорожденного несут угрозу жизни. На фоне жара у ребенка могут начаться фебрильные судороги, поэтому важно контролировать температурные показатели и вовремя снижать их. Также опасным признаком пиелонефрита у детей 1 года является сухость губ, вялость и бледность кожи. Это свидетельствует о сильном обезвоживании, что может стать причиной гибели младенца.
Также малыша беспокоит боль в животе и спине, он становится плаксивым, капризным, отказывается от груди. Острый пиелонефрит у грудных детей также сопровождается нарушением уродинамики. Изменяется характер мочеиспусканий. Они становятся слишком частными или, наоборот, редкими. Моча выделяется небольшими порциями, неприятно пахнет, изменяется ее цвет. В начале мочеиспускания ребенок становится беспокойным, может тужиться, как при акте дефекации. Это сигнализирует о трудностях оттока мочи.
Симптомы пиелонефрита у младенцев могут дополняться диареей. На фоне жара и рвоты диагностика затрудняется. Вместо пиелонефрита, может быть поставлен диагноз кишечная инфекция.
При сильном обезвоживании и интоксикации может даже проявиться желтуха.
Симптомы хронического пиелонефрита у грудничка более сглажены, проявляются не так остро. Обострения чередуются с периодами ремиссии. При развитии воспаления симптомы аналогичны, что и при остром пиелонефрите у детей до года. В период ремиссии признаки болезни отсутствуют.
Стоит отметить, что хроническая форма пиелонефрита чаще сопровождается осложнениями. При длительном вялотекущем воспалительном процессе может наблюдаться задержка физического и психомоторного развития. Ребенок становится раздражительным, повышается утомляемость.
Одни из самых опасных осложнений пиелонефрита у новорожденных детей связаны с нарушением функционирования почек. Это артериальная гипертензия и хроническая почечная недостаточность.
Какой врач лечит пиелонефрит у новорожденных?
Лечением пиелонефрита у детей до года занимается нефролог, но предварительный диагноз может поставить педиатр. При сопутствующих осложнениях со стороны органов мочевыделения может потребоваться консультация уролога.
Диагностика
Пиелонефрит у ребенка 9 месяцев легче диагностировать, нежели у новорожденного, которому еще не исполнилось 1 месяца. Диагностика предполагает такие методики, как:
- общий анализ мочи и крови;
- бакпосев урины, определение чувствительности патогенных микроорганизмов к антибактериальному лечению;
- биохимия крови и мочи;
- пробы урины по Земницкому;
- УЗИ органов мочеполовой системы;
- допплерография почечного кровотока;
- сцинтиграфия;
- урофлоуметрия;
- КТ или МРТ.
Стоит отметить, что во время лечения пиелонефрита новорожденных анализ мочи проводится чуть ли не каждый день.
Хронический воспалительный процесс выявляется после довольно продолжительного обследования. Основу для постановки верного диагноза составляет такая клиническая картина, как затяжное течение болезни, частые обострения, структурные изменения.
Лечение
Фото с сайта irecommend.ru
Лечение пиелонефрита у грудных детей назначается незамедлительно, сразу после поставленного диагноза. Основу составляет антибактериальная терапия. Назначаются препараты широкого спектра действия. Времени ждать результатов бакпосева нет. В случае выявления редкого штамма возбудителя инфекционно-воспалительного процесса схема лечения может меняться с применением другого препарата.
Лечение заболевания продолжительное, длится не менее 2 недель. Применяются такие антибактериальные препараты:
- Амоксиклав.
- Цефотаксим.
- Цефтриаксон.
- Нетромицин.
- Амикацин.
- Цефепим.
- Меропенем.
Предпочтение отдается инъекционному способу введения лекарств, так как повышается их биодоступность. Одновременно с антибиотиками детям нужно давать пробиотики, например, Линекс. Также важна антиоксидантная терапия, назначаются витамины А и Е.
После антибактериального лечения острого пиелонефрита у детей до года обязательно применение уроантисептиков (препаратов, обладающих антимикробным действием). Эффективен Фурагин, Фурамаг, Неграм. Новорожденным старше 2 месяцев жизни подойдет Ко-триксомазол. Могут использоваться фитопрепараты, например, Канефрон Н.
В профилактических целях рецидива лечение уроантисептиками может быть продолжено на период сроком до года.
Лечение пиелонефрита у грудничка обязательно дополняется выполнением следующих рекомендаций:
- при повышенной температуре тела показан палатный режим, улицу посещать нельзя, после окончания острого периода разрешены прогулки на свежем воздухе, но не более 30 мин.;
- расширенный питьевой режим, увеличение количества выпитой жидкости на 50%;
- диетическое питание мамы, женщина должна придерживаться диеты №5.
Если у ребенка в 1 год развился пиелонефрит на фоне другого заболевания почек или мочевыделительной системы, сперва обязательно проводится лечение основной болезни.
После выздоровления ребенка ставят на диспансерный учет. Раз в месяц необходимо сдавать анализ мочи, чтобы убедиться в отсутствии воспалительного процесса. Если рецидивы будут отсутствовать в течение 5 лет, ребенка могут снять с учета.
Профилактика
Чтобы у новорожденного не диагностировали пиелонефрит, необходимо поддерживать его иммунитет, отдавать предпочтение грудному вскармливанию. Нужно следить за тем, чтобы малыш не переохлаждался. Необходимо давать ему витамины, вовремя лечить инфекционные заболевания, соблюдать режим бодрствования и сна.
При отягощенной наследственности о мерах профилактики стоит проконсультироваться с врачом. Регулярные обследования не принесут вреда, а лишь уберегут от возможных неприятных последствий.
Автор: Оксана Белокур, врач,
специально для Nefrologiya.pro
Полезное видео про пиелонефрит у детей
Список источников:
- Амбулаторная нефрология. Под общей редакцией А. А. Баранова, Т. В. Сергеевой. М., Союз педиатров России, 2009. – 156 с.
- Детская нефрология: Практическое руководство / Под ред. Э. Лойманна, А. Н. Цыгина, А. А.Саркисяна. М.: Литерра, 2010. – 400 с.
- Езерский, Р. Ф. Пиелонефрит у детей / Р.Ф. Езерский. – М.: Медицина, 2015. – 216 c.
- Румянцев, А. Ш. Хронический пиелонефрит / А. Ш. Румянцев. – М.: СпецЛит, 2014. – 192 c.
