Воспаление почек хронический пиелонефрит

Хронический пиелонефрит – это хроническое неспецифическое бактериальное воспаление, протекающе преимущественно с вовлечением интерстициальной ткани почек и чашечно-лоханочных комплексов. Проявляется недомоганием, тупыми болями в пояснице, субфебрилитетом, дизурическими симптомами. В процессе диагностирования проводят лабораторные исследования мочи и крови, УЗИ почек, ретроградную пиелографию, сцинтиграфию. Лечение заключается в соблюдении диеты и щадящего режима, назначении противомикробной терапии, нитрофуранов, витаминов, физиотерапии.
Общие сведения
В нефрологии и урологии хронический пиелонефрит составляет 60-65% случаев от всей воспалительной патологии мочеполовых органов. В 20–30 % наблюдений хроническое воспаление является исходом острого пиелонефрита. Патология преимущественно развивается у девочек и женщин, что связано с морфо-функциональными особенностями женской уретры, облегчающими проникновение микроорганизмов в мочевой пузырь и почки. Заболевание чаще носит двусторонний характер, однако степень поражения почек может различаться.
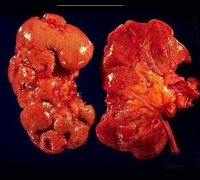
Для течения хронического пиелонефрита характерно чередование периодов обострения и стихания (ремиссии) патологического процесса. Поэтому в почках одновременно выявляются полиморфные изменения – очаги воспаления в различных стадиях, рубцовые участки, зоны неизмененной паренхимы. Вовлечение в воспаление все новых участков функционирующей почечной ткани вызывает ее гибель и развитие хронической почечной недостаточности (ХПН).
Хронический пиелонефрит
Причины
Этиологическим фактором, вызывающим хронический пиелонефрит, является микробная флора. Преимущественно это колибациллярные бактерии (паракишечная и кишечная палочка), энтерококки, протей, стафилококки, синегнойная палочка, стрептококки и их микробные ассоциации. Особую роль в развитии болезни играют L-формы бактерий, образующиеся в результате неэффективной антимикробной терапии и изменений рН среды. Подобные микроорганизмы отличаются резистентностью к терапии, трудностью идентификации, способностью длительно сохраняться в межуточной ткани и активизироваться под воздействием определенных условий.
В большинстве случаев хроническому пиелонефриту предшествует острая атака. Встречаются случаи сочетания пиелонефрита с хроническим гломерулонефритом. Хронизации воспаления способствуют:
- неустраненные нарушения оттока мочи, вызванные камнями в почках, стриктурой мочеточника, пузырно-мочеточниковым рефлюксом, нефроптозом, аденомой простаты;
- другие бактериальные процессы в организме (уретрит, простатит, цистит, холецистит, аппендицит, энтероколит, тонзиллит, отит, синуситы и пр.);
- общесоматические заболевания (сахарный диабет, ожирение), состояния хронического иммунодефицита и интоксикаций.
У молодых женщин толчком к развитию хронического пиелонефрита может явиться начало половой жизни, беременность или роды. У детей младшего возраста заболевание часто связано с врожденными аномалиями (уретероцеле, дивертикулами мочевого пузыря), нарушающими уродинамику.
Классификация
Хронический пиелонефрит характеризуется протеканием трех стадий воспаления в почечной ткани.
- На I стадии обнаруживается лейкоцитарная инфильтрация интерстициальной ткани мозгового вещества и атрофия собирательных канальцев; почечные клубочки интактны.
- При II стадии воспалительного процесса отмечается рубцово-склеротическое поражение интерстиции и канальцев, что сопровождается гибелью терминальных отделов нефронов и сдавлением канальцев. Одновременно развиваются гиалинизация и запустевание клубочков, сужение или облитерация сосудов.
- В конечной, III стадии почечная ткань замещается рубцовой, почка имеет уменьшенные размеры, выглядит сморщенной с бугристой поверхностью.
По активности воспалительных процессов в почечной ткани в развитии хронического пиелонефрита выделяют фазы активного воспаления, латентного воспаления, ремиссии (клинического выздоровления). Под влиянием лечения или в его отсутствие активная фаза сменяется латентной фазой, которая, в свою очередь, может переходить в ремиссию или вновь в активное воспаление. Фаза ремиссии характеризуется отсутствием клинических признаков болезни и изменений в анализах мочи. По клиническому развитию выделяют стертую (латентную), рецидивирующую, гипертоническую, анемическую, азотемическую формы патологии.
Симптомы хронического пиелонефрита
Латентная форма заболевания характеризуется скудными клиническими проявлениями. Пациентов обычно беспокоит общее недомогание, быстрая утомляемость, субфебрилитет, головная боль. Мочевой синдром (дизурия, боли в пояснице, отеки), как правило, отсутствует. Симптом Пастернацкого может быть слабо положительным. Отмечается небольшая протеинурия, перемежающаяся лейкоцитурия, бактериурия. Нарушение концентрационной функции почек проявляется гипостенурией и полиурией. У некоторых пациентов может выявляться незначительная анемия и умеренная гипертония.
Рецидивирующий вариант хронического пиелонефрита протекает волнообразно с периодической активизацией и затиханием воспаления. Проявлениями данной клинической формы служат тяжесть и ноющая боль в пояснице, дизурические расстройства, периодические лихорадочные состояния. В фазе обострения развивается клиника типичного острого пиелонефрита. При прогрессировании может развиваться гипертонический или анемический синдром. Лабораторно, особенно при обострении, определяется выраженная протеинурия, постоянная лейкоцитурия, цилиндрурия и бактериурия, иногда – гематурия.
При гипертонической форме преобладающим становится гипертензивный синдром. Артериальная гипертензия сопровождается головокружением, головными болями, гипертоническими кризами, нарушениями сна, одышкой, болью в сердце. Гипертония нередко носит злокачественный характер. Мочевой синдром, как правило, не выражен или носит перемежающееся течение. Анемический вариант болезни характеризуется развитием гипохромной анемии. Гипертонический синдром не выражен, мочевой – непостоянный и скудный. В азотемическую форму объединяют случаи, когда заболевание выявляется лишь на стадии ХПН. Клинические и лабораторные данные азотемической формы аналогичны таковым при уремии.
Диагностика
Трудность диагностики хронического пиелонефрита обусловлена многообразием клинических вариантов заболевания и его возможным латентным течением. Диагностическая тактика включает:
- Анализы мочи. В общем анализе мочи выявляется лейкоцитурия, протеинурия, цилиндрурия. Исследование мочи по методике Аддиса-Каковского характеризуется преобладанием лейкоцитов над другими элементами мочевого осадка. Бактериологический посев мочи способствует выявлению бактериурии, идентификации возбудителей хронического пиелонефрита и их чувствительности к антимикробным препаратам. Для оценки функционального состояния почек применяются пробы Зимницкого, Реберга, биохимическое исследование крови и мочи.
- Общий анализ крови. В крови обнаруживается гипохромная анемия, ускорение СОЭ, нейтрофильный лейкоцитоз.
- Инструментальные исследования. Степень нарушения функций почек уточняется с помощью проведения хромоцистоскопии, экскреторной и ретроградной урографии, нефросцинтиграфии. Уменьшение размеров почек и структурные изменения в почечной ткани выявляются по данным УЗИ, МРТ и КТ почек. Инструментальные методы объективно указывают на уменьшение размеров почек, деформацию чашечно-лоханочных структур, снижение секреторной функции почек.
- Биопсия почки. В клинически неясных случаях хронического пиелонефрита показана биопсия почки. Между тем, забор в ходе биопсии непораженной почечной ткани может давать ложноотрицательный результат при морфологическом исследовании биоптата.
В процессе дифференциальной диагностики исключается амилоидоз почек, хронический гломерулонефрит, гипертоническая болезнь, диабетический гломерулосклероз.
Лечение хронического пиелонефрита
Пациентам показано соблюдение щадящего режима с исключением факторов, провоцирующих обострение (переохлаждения, простуды). Необходима адекватная терапия всех интеркуррентных заболеваний, периодический контроль анализов мочи, динамическое наблюдение врача-нефролога.
Диета
Рекомендации по пищевому рациону включают отказ от острых блюд, специй, кофе, алкогольных напитков, рыбных и мясных наваров. Диета должна быть витаминизированной, с содержанием молочных продуктов, овощных блюд, фруктов, отварной рыбы и мяса. В сутки необходимо употреблять не менее 1,5–2 л жидкости, чтобы не допустить чрезмерной концентрации мочи и обеспечить промывание мочевых путей. При обострениях хронического пиелонефрита и при его гипертонической форме накладываются ограничения на прием поваренной соли. Полезны клюквенный морс, арбузы, тыква, дыни.
Консервативная терапия
Обострение требует назначения антибактериальной терапии с учетом микробной флоры (пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов) в сочетании с нитрофуранами (фуразолидон, нитрофурантоин) или препаратами налидиксовой кислоты. Системная химиотерапия продолжается до прекращения бактериурии по лабораторным результатам.
В комплексной медикаментозной терапии используются витамины В, А, С; антигистаминные средства (мебгидролин, прометазин, хлоропирамин). При гипертонической форме назначаются гипотензивные и спазмолитические препараты; при анемической – препараты железа, витамин В12, фолиевая кислота.
Из физиотерапевтических методик особенно хорошо зарекомендовали себя СМТ-терапия, гальванизация, электрофорез, ультразвук, хлоридные натриевые ванны и пр. В случае развития уремии требуется проведение гемодиализа.
Хирургическое лечение
Далеко зашедший хронический пиелонефрит, не поддающийся консервативному лечению и сопровождающийся односторонним сморщиванием почки, артериальной гипертензией, является основанием для нефрэктомии.
Прогноз и профилактика
При латентном хроническом варианте воспаления пациенты длительное время сохраняют трудоспособность. При других формах трудоспособность резко снижается или утрачивается. Сроки развития хронической почечной недостаточности вариабельны и зависят от клинического варианта хронического пиелонефрита, частоты обострений, степени нарушения функций почек. Гибель пациента может наступить от уремии, острых нарушений мозгового кровообращения (геморрагический и ишемический инсульт), сердечной недостаточности.
Профилактика состоит в своевременной и активной терапии острых мочевых инфекций (уретрита, цистита, острого пиелонефрита), санации очагов инфекции (хронического тонзиллита, гайморита, холецистита и др.); ликвидации местных нарушений уродинамики (удалении камней, рассечении стриктур и др.); коррекции иммунитета.
Дата обновления: 2019-05-14

Хронический пиелонефрит — это инфекционно-воспалительный процесс, формирующийся в тканях почек.

Классификация хронического пиелонефрита
В зависимости от того, поражена одна или обе почки, хронический пиелонефрит подразделяют на:
- односторонний;
- двусторонний.
По степени тяжести протекания болезни пиелонефрит делят на:
- Латентный — как таковые симптомы отсутствуют или являются настолько невыраженными, что игнорируются больным.
- Рецидивный — периоды обострения чередуются с утиханием болезни, это может происходить с различной частотой в зависимости от воздействия дополнительных усугубляющих факторов.
- Анемический — сопровождаемый снижением уровня гемоглобина и анемией.
- Азотемический — сопровождаемый признаками почечной недостаточности.
- Гипотензивный — сопровождаемый вторичной рено-паренхиматозной артериальной гипертензией (повышением артериального давления).
Классификация хронического пиелонефрита по стадиям заболевания характеризуется разными проявлениями инфекционно-воспалительного процесса:
- Первая стадия характеризуется активным воспалительным процессом и выраженной симптоматикой.
- Вторая стадия имеет скрытое течение и стертую клиническую картину, что нередко приводит к диагностике исключительно лабораторными методами.
- Третья стадия называется ремиссией — временным отсутствием проявлений заболевания. Если в течение 5 лет хронический пиелонефрит не проявляет себя, врач-нефролог подтверждает полное излечение.
Прогноз и профилактика хронического пиелонефрита
Прогнозировать продолжительность и качество жизни при наличии хронического пиелонефрита достаточно сложно в связи с тем, что на эти показатели влияет масса дополнительных факторов. При условии отсутствия других тяжелых заболеваний, соблюдении всех врачебных рекомендаций, принятию своевременных мер при обострениях с хроническим пиелонефритом можно жить долго и счастливо. Однако в случае, если имеют место быть усугубляющие факторы — курение, злоупотребление спиртным, отсутствие должного лечения обострений и игнорирование врачебных рекомендаций, продолжительность жизни может существенно сократиться.
Хронический пиелонефрит лучше предупредить, нежели заниматься длительным и комплексным его лечением. Для этого важно соблюдать ряд правил:
- Своевременное лечение всех болезней, особенно заболеваний мочевыводящей системы. Важно не откладывать визит к врачу при появлении первых симптомов урологической болезни, а также ни в коем случае не заниматься самолечением.
- Избегать употребления нестероидных обезболивающих средств, если есть такая возможность.
- Не подвергать организм переохлаждению.
- Соблюдать правильный питьевой режим — не менее 2 литров в сутки. В случае игнорирования этой рекомендации моча становится более концентрированной, что повышает риск развития патологической флоры.
- Для женщин важной рекомендацией является заблаговременное планирование беременности, а также уделение особого внимания симптомам во время вынашивания ребенка. Это связано с тем, что в данный период риск развития пиелонефрита повышается — анатомические особенности этого периода ухудшают отток мочи, особенно на поздних сроках беременности.
- Правила личной гигиены.
- Здоровый образ жизни, достаточная физическая активность.
Кроме того, пациентам, уже перенесшим однажды пиелонефрит, следует обращаться время от времени к врачу даже при отсутствии симптомов — своевременное выявление ухудшений позволит сделать лечение более эффективным, к тому же профилактический прием противомикробных препаратов снижает риск рецидива в несколько раз.
Причины хронического пиелонефрита
Чаще всего хронический пиелонефрит является следствием острого пиелонефрита, и этому способствуют несколько групп факторов:
- Неправильное лечение острого пиелонефрита: неверно подобранная антибактериальная терапия, несоблюдение врачебных рекомендаций, недостаточная длительность терапии.
- Сопутствующие болезни мочевыводящей системы: камни в почках, сужение мочевых путей, аденома простаты или простатит, нефроптоз (опущение почки).
- Наличие других соматических заболеваний, которые ведут к сниженной сопротивляемости инфекции: сахарный диабет, ожирение, нарушения иммунной, эндокринной систем и т.д.
- Повышение устойчивости бактерий к внешним воздействиям — в этом случае может наступить временное облегчение, что позволяет думать об избавлении от пиелонефрита, однако болезнь возвращается с новой силой через некоторое время.
Кроме того, существует ряд факторов, предрасполагающих к развитию заболевания, к ним относят начало половой жизни, беременность, роды, а у детей заболевание может быть спровоцировано анатомическими врожденными особенностями, меняющими нормальную уродинамику — дивертикулы мочевого пузыря, уретроцеле и т.д.
Симптомы хронического пиелонефрита
Нередко возникают сложности с диагностированием заболевания в связи с тем, что сопровождающие хронический пиелонефрит симптомы могут отсутствовать или быть невыраженными. В этом случае болезнь может быть подтверждена только методами лабораторной диагностики. При хроническом пиелонефрите чаще всего наблюдается:
- снижение уровня гемоглобина;
- повышенное количество лейкоцитов в моче;
- бактериурия;
- высокое число эритроцитов и т.д.
Симптоматика заболевания зависит от стадии пиелонефрита и ряда других факторов. К общим признакам хронического пиелонефрита относят следующие симптомы:
- Боль в области поясницы. При хроническом течении болезни она носит ноющий характер и невыраженную интенсивность. Боль может быть асимметричной, а в случае одностороннего течения болезни лоцироваться в противоположной области. У детей до 12 лет, а также у пациентов с опущением почки может наблюдаться боль в животе.
- Дискомфорт, чувство тяжести в области спины, особенно после долгого стояния или ходьбы.
- Повышенная температура тела (до 38 градусов), особенно в вечернее время.
- Частое мочеиспускание, особенно в ночное время суток.
- Отечность лица и рук утром, голеней и стоп — в вечернее время.
- Повышение давления.
- Жажда, чувство сухости в полости рта.
- Сниженное настроение, головные боли, чувство слабости и разбитости.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Диагностика хронического пиелонефрита
Постановка диагноза включает в себя комплекс методов исследования и осуществляется на основе анамнеза, клинической картины болезни и лабораторной диагностики. Для определения хронического пиелонефрита может быть использован один или несколько из нижеуказанных методов:
- Общий анализ крови, мочи.
- Бактериальный посев мочи (чаще всего совместно с этим методом врач назначает анализ на чувствительность к антибиотикам для назначения эффективного антибактериального лечения).
- Количественное определение клеток.
- Рентгенологическое исследование.
- Биопсия (при затруднении диагностики).
- Исследование осадка мочи.
- Определение содержания электролитов в лабораторных материалах.
- Радиоизотопная ренография.
- УЗИ-исследование почек.
Диагностика также может быть проведена на предмет причин пиелонефрита: камней в почках, инфекционных заболеваний половой сферы и т.д.
Следует помнить о том, что не все диагностические методы являются безопасными для женщин, находящихся в ожидании ребенка, поэтому перед проведением процедур следует предупредить лечащего врача о возможной беременности.
Лечение хронического пиелонефрита
Терапия заболевания направляется, прежде всего, на устранение основной причины — инфекционного возбудителя. После лабораторного определения чувствительности к антибиотикам врач назначает антибактериальную терапию с использованием средства из следующих групп:
- Пенициллины — антибиотики этой группы имеют широкий спектр действия, а также низкуюнефротоксичность — они не оказывают поражающего действия на почки.
- Фторхинолоны — эта группа антибактериальных препаратов также характеризуется минимальным воздействием на почки, они весьма эффективны в отношении бактерий, провоцирующих болезни мочевыводящей системы, однако их использование резко ограничено в отношении детей и женщин в период беременности. Они имеют побочный эффект — повышение фоточувствительности, и их прием нельзя сопровождать визитами на пляж и в солярий.
- Цефалоспорины нового поколения достаточно эффективны в лечении хронического пиелонефрита, но они чаще выпускаются в форме, предназначенной для внутримышечного введения, поэтому терапия сопровождается посещением процедурного кабинета или осуществляется в условиях стационара.
- Сульфаниламиды — эффективны в терапии лишь в том случае, если лабораторная диагностика подтвердила чувствительность бактерий к этому виду препаратов.
- Оксихинолины являются также эффективным средством в борьбе с болезнями мочевыводящих путей инфекционного характера и нередко используются в урологической практике.
- Нитрофураны имеют высокий процент эффективности, но достаточно выраженные побочные эффекты, что объясняет их более редкое применение.
Антибактериальное лечение длится до 14 дней, после чего следует провести контроль лечения — пересдать назначенные анализы.
При наличии соответствующих показаний, могут быть применены спазмолитики для лучшего оттока мочи и снятия болевого синдрома, а также дезагреганты и антикоагулянты.
Для улучшения почечного кровотока назначаются антиагреганты и улучшающие венозный отток медикаменты.
Физиотерапия, магнитотерапия, электрофорез — эти процедуры существенно дополняют эффективность основного лечения и показаны при хроническом пиелонефрите для достижения стойкой ремиссии.
При наличии сопутствующих заболеваний назначается дополнительная симптоматическая терапия или препараты, призванные скорректировать вызванные пиелонефритом нарушения. Например, при наличии анемии врач прописывает препараты железа, при высоком артериальном давлении — гипотензивные средства. Также могут быть назначены жаропонижающие и другие препараты при необходимости.
Кроме того, врачом могут быть назначены дополнительные препараты, усиливающие действие основного лечения. Нередко применяется фитотерапия такого заболевания, как хронический пиелонефрит. Лечение травами не должно сопровождать острые стадии болезни, а дозировка и частота приема настоев прописывается строго специалистом. В отличие от основных медикаментозных средств, фитосборы прописываются курсом в несколько месяцев, а также применяются в целях профилактики. К травам, имеющим лечебный эффект в отношении заболеваний почек, относят:
- толокнянку;
- бруснику (имеет мочегонное действие, эффективна при отеках);
- чернику;
- лист березы;
- солодку;
- полевой хвощ;
- кукурузные рыльца и др.
Помимо основного способа приема настоев, существует также метод принятия ванночек с травами — ромашка, зверобой, петрушка — эти травы обладают антисептическим эффектом.
Терапия также обязательно должна сопровождаться выполнением ряда рекомендаций по питьевому режиму и диете. В случае, если высокого артериального давления и отеков не наблюдается, количество потребляемой негазированной жидкости можно увеличить до 3 литров в сутки. Если вышеуказанные симптомы есть, объем может составлять 2 литра. Употреблять можно соки, морсы, воду, травяные чаи.
Что касается диеты, следует избегать употребления кофе, острых, соленых, слишком приправленных блюд. Суточная норма соли составляет 6 гр. Важно употреблять пищу, имеющую правильное соотношение жиров, углеводов, белков. Желательным является прием кисломолочных продуктов — ряженки, йогурта, бифидокефира — кроме своего положительного влияния на лечение они также призваны восстановить работу желудочно-кишечного тракта, нарушенную приемом антибиотиков, и позволяют избежать дисбактериоза. Разрешается употребление нежирной говядины, курицы, крольчатины, яиц, а также нежирной отварной рыбы, круп, овощей. В целом диета направлена на то, чтобы организм получал легкоусваиваемую пищу, это способствует скорейшему выздоровлению и повышению сопротивляемости пагубным воздействиям.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом
или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
