Воспаление почек и сухость во рту

Симптомы заболеваний почек выражаются целым рядом признаков, и предугадать их последовательность не всегда возможно. Эти органы обеспечивают процесс выделения ряда вредных веществ из организма и обеспечивают его нормальное функционирование.
Видео версия статьи: https://youtu.be/_KLwEPmSbAk
Причины
Причиной поражения тканей почек могут стать такие факторы:
- бактериальная или вирусная инфекция;
- доброкачественные и злокачественные новообразования;
- нарушение обмена веществ;
- аутоиммунные поражения;
- аномалии внутриутробного развития;
- образование камней;
- малоподвижный образ жизни;
- вредные привычки.
Согласно данным статистики патологии почек наблюдаются среди 3,5% населения. В большинстве случаев эти заболевания наблюдаются среди женщин, и этот факт объясняется характерным строением женских мочеполовых органов.
Наиболее часто наблюдаются такие патологии почек:
11 симптомов проблем с почками, которые нельзя игнорировать
Боль в пояснице может быть признаком патологии почек.
Заболевания почек могут выражаться в таких признаках и симптомах:
- Признаки общей интоксикации (выраженная слабость, повышение температуры, головные боли). Такие симптомы наиболее часто наблюдаются при воспалении тканей почек (пиелонефрите или гломерулонефрите).
- Появление отеков. Этот симптом провоцируется неполным выведением жидкости и чаще наблюдается утром. При ожирении отечность более выражена. При этом ткани в области отека становятся рыхлыми и белыми.
- Боли одно- или двухстороннего характера в области поясницы. Они могут быть ноющими или режущими, а при наличии и движении камней становятся интенсивными и локализируются с левой и/или правой стороны живота. Боль может иррадиировать в верхнюю часть бедра, пах или лобок и доставляет больному мучительные ощущения. Хронические воспалительные процессы в почках в большинстве случаев не сопровождаются болезненными ощущениями. Чаще они наблюдаются при острых воспалительных реакциях, новообразованиях или туберкулезе почек.
Выраженные боли присутствуют при паранефрите, закупорке мочеточника разложившимися массами тканей почки, инфаркте почечных вен или апостематозном нефрите. При этом в моче могут определяться сгустки крови или гноя.
Иногда боли в пояснице возникают в положении больного стоя и пропадают в горизонтальном положении. В таких случаях они требуют детального уточнения диагноза о возможном опущении одной из почек.
- Кровь в моче. Моча напоминает цвет мясных помоев и становится более интенсивно окрашенной при интенсивных нагрузках. Этот симптом может быть связан с развитием хронического пиелонефрита, травмой почки, опухолью почки или нахождении в ее лоханке камней.
- Мутная моча. Такой симптом наблюдается при воспалительном или некротическом поражении почек. Моча становится мутной и на ее поверхности может образовываться пена. В ней может присутствовать гной или мутный осадок. Такие симптомы характерны для гемолиза, опухоли или абсцесса почки.
- Нарушения оттока мочи. Моча может выделяться вялой струей или каплями. У больного могут наблюдаться частые позывы к мочеиспусканию, которые сопровождаются болями или резями внизу живота.
- Изменение объема выделяемой мочи. При олигурии количество мочи уменьшается на 500 мл. Этот симптом может вызваться гломерулонефритом и другими патологиями почек. Сокращение объема мочи до 50 мл в сутки может свидетельствовать об отравлении ядами, развитии почечной колики, наркотическом отравлении и других патологиях. Иногда патологии почек сопровождаются никтурией (выделением мочи в ночное время).
- Острая задержка мочи. Такой симптом чаще наблюдается при развитии аденомы предстательной железы, но может быть признаком мочекаменной болезни, опухоли мочевого пузыря, сужения уретры или мочеточника.
- Жажда или сухость во рту. Такой симптом может провоцироваться нарушением выведения жидкости из организма.
- Повышение показателей артериального давления.Нарушения кровообращения при заболеваниях почек приводят к повышению артериального давления. Как правило, повышается диастолическое (нижнее) давление. У больных не появляются интенсивные головные боли и в редких случаях наблюдаются гипертонические кризы.
Длительное повышение показателей артериального давления, которое плохо поддается снижению при помощи антигипертензивных препаратов, может указывать на патологии почечных артерий.
- Изменения со стороны нервной системы. На начальных стадиях воспаления тканей почек процессы интоксикации могут приводить к развитию нервного возбуждения, которое вызывает утрату сознания, непроизвольное мочеиспускание, прикус языка, состояние заторможенности и сонливости.
Такие состояния могут наблюдаться при нефротическом синдроме, который провоцируется различными почечными и другими патологиями, связанными с нарушением обмена веществ.
Симптомы поражения почек могут быть различными по своей выраженности и комбинаторности. Для определения точного диагноза больному необходимо обратиться к врачу-нефрологу или урологу и пройти курс обследования.
В состав комплексного обследования могут входить такие процедуры:
- анализы мочи и крови;
- УЗИ мочевыделительных органов;
- анализ на биохимические показатели крови;
- анализы та TORCH-инфекции;
- анализы на иммунологические нарушения;
- экскреторная урография;
- МРТ почек;
- КТ почек;
- радиологические исследования.
После анализа всех полученных данных больному необходимо пройти курс лечения, назначенный врачом. Он может включать в себя терапевтические и хирургические методики, направленные на стабилизацию работы почек.
Эта статья поможет вам вовремя заподозрить заболевания почек и принять необходимые меры для их лечения. Для этого вам будет необходимо обратиться к участковому врачу терапевту или записаться на прием к нефрологу или урологу. Помните об этом!
Не откладывайте визит на потом и не пренебрегайте первыми тревожными сигналами, указывающих на патологии почек. Будьте здоровы!
Видео версия статьи
К какому врачу обратиться
При любом из перечисленных симптомов можно обратиться к урологу для первичной консультации. Доктор назначит полное обследование, которое прояснит диагноз. Первичную диагностику может провести также терапевт или семейный врач. При тяжелой патологии почек наблюдаться лучше у профильного специалиста — нефролога.
Берегите себя и подписывайтесь на наш дзен канал, удачи!
Источник: MyFamilyDoctor.Ru
Смотрите также
Информация предоставляется с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания обратитесь к врачу.
Первые проявления заболевания почек остаются часто незамеченными. Время от времени почти каждого человека может беспокоить поясница, наблюдаются скачки артериального давления или возникает головная боль. Обычно эти симптомы проходят самостоятельно.
Люди не обращают на них должного внимания, в то время как патологический процесс в почках усугубляется. К врачу обращаются тогда, когда нормальная функциональность органа уже нарушена. Чтобы этого не произошло, нужно знать что такое воспаление почек, симптомы и лечение этого болезненного состояния.
Нефрит: что за болезнь и ее виды
В медицине все воспалительные процессы, которые возникают в почках и охватывают орган полностью или возникают отдельными очагами называют нефрит. Он может быть односторонним (охватывает одну почку) или двухсторонним.
В зависимости от локализации воспаления и его распространения выделяют несколько видов заболеваний:
- Пиелонефрит — наиболее распространенный диагноз. Наблюдается больше у молодых женщин. Причиной являются инфекционные возбудители. Чаще это бактерии и вирусы. Патологический процесс охватывает чашечки, лоханку и паренхиму органа.
- Гломерулонефрит — диагностируется редко. Это состояние опасно осложнениями, так как воспаление распространяется быстро. Поражаются в основном почечные клубочки, иногда — канальцы. Может стать причиной почечной недостаточности. Наблюдается чаще у мальчиков в возрасте до 10 лет.
- Интерстициальная форма — опасная разновидность. Воспаление возникает в промежуточной ткани органа, а также поражает канальцы. Значительно ухудшается работа почек. На начальной стадии легко поддается терапии, при запущенном течение возможна кома и летальный исход.
- Лучевой — причиной является негативное воздействие ионизирующего излучения. Первые симптомы проявляются только спустя 2-3 месяца. Редкая форма.
- Шунтовый — возникает на фоне других системных заболеваний. Это может быть ревматоидный артрит, красная волчанка или аутоиммунные патологии.
По клиническому течению заболевания выделяют острое воспаление почек и хроническое.
Если патология возникает на фоне общего здоровья, то она является первичной. В 80% случаев всех нефритов человек раньше с заболеваниями почек не сталкивался. Вторичное поражение органа происходит из-за уже существующего в организме воспаления в других близлежащих органах.
Проявления болезни
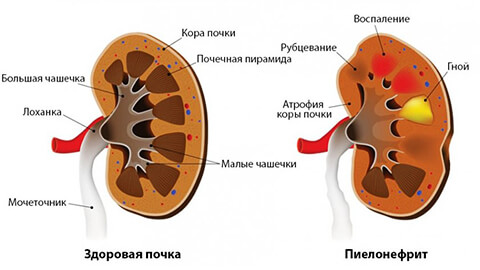
Начало заболевания часто протекает в острой форме. Для этого периода характерны следующие симптомы:
- опоясывающая боль в области поясницы;
- изменение цвета мочи;
- общая усталость и недомогание;
- редкие позывы к мочеиспусканию;
- гипертония;
- отеки лица и тела;
- редкие позывы к мочеиспусканию.
При усугублении состояния может беспокоить жажда, сухость во рту, рези при мочеиспускании. При возникновении воспаления правой почки боли будут ощущаться с правой стороны, чуть ниже поясницы.
Если в этот период не обратиться к специалисту и не начать лечение, то болезнь приобретает хроническое течение. Для него характерны периоды обострений и ремиссии. Симптоматика менее выражена, в период возвращения болезни проявления схожи с острой формой.
Длительное течение заболевания приводит к тому, что почка уменьшается в размере. Она не может работать в полную силу, что приводит к интоксикации. Частым осложнением является уремия. Это тяжелое состояние, при котором из-за почечной недостаточности в организме накапливаются шлаки и токсины.
Частые обострения оказывают негативное влияние на состояние сердечно-сосудистой системы. У женщин часто симптоматика болезни почек может напоминать гинекологические болезни. Здесь важно пройти тщательное обследование, чтобы выявить истинную причину недомогания.
При болезни почек воспаление нередко протекает в скрытой форме. Особенно у детей. Если ребенок стал бояться ходить в туалет, стало возникать самопроизвольное мочеиспускание или в моче появились непонятные примеси — обязательно нужна консультация детского уролога.
Причины воспаления почек
Провокатором воспалительного процесса являются патогенные микроорганизмы. Чаще всего энтерококк, стафилококк, а также кишечные бактерии. В 15-20% наблюдается смешанная инфекция.
Возбудитель в почку может попасть по мочевыводящим путям, через кровь или лимфогенным путем. Активизация патологического процесса запускается из-за общего переохлаждения, перенесенного инфекционного заболевания. Особенно если человек перенес болезнь на ногах.
В группе риска по заболеваниям почек входят люди, у которых имеется:
- Врожденное или приобретенное (в результате травмы) сужение мочевыводящих путей.
- Сахарный диабет, нарушения обмена веществ.
- Были проведены оперативные вмешательства или исследования связанные с проникновением в мочевыводящие каналы. Это установка катетера, введение диагностических инструментов.
Также увеличивает риск длительный прием некоторых медикаментов, действие которых направлено на подавление иммунитета. Например, при трансплантации органов. Чаще всего болезни почек поражают женщин. Это связано с особенностями строения женской мочевыделительной системы.
Причинами вторичного поражения почек являются:
- инфекционно-воспалительный процесс в других органах;
- злоупотребление алкоголем;
- отравление промышленными или бытовыми химикатами; наркомания;
- сильная доза облучения;
- туберкулез.
Прием у врача: диагностика и лечение
При возникновении симптомов нужно обращаться к урологу. Врач назначит обследование, которое включает:
- КТ органов малого таза. При необходимости проводится с контрастом.
- Ультразвуковое исследование почек.
- Общий анализ мочи и крови.
- Бак посев мочи, который направлен на определение типа возбудителя.
Для уточнения патологии женщине рекомендовано пройти осмотр у гинеколога, чтобы исключить воспаления органов малого таза.
Консервативная терапия
Острая форма или обострение хронического воспаления требуют госпитализации. Обязательно нужно обеспечить пациенту постельный режим и сухое тепло в поясничную область. Только в горизонтальном положении происходит улучшение кровоснабжения сосудов почки, что способствует скорейшему выздоровлению. Физическая активность в остром периоде строго противопоказана.
Врач назначает обезболивающие препараты, спазмолитики, диуретики и антибиотики (при необходимости). Важно при этом соблюдать бессолевую диету. Также следует временно исключить из рациона питания животный белок.
Водный режим устанавливается врачом, исходя из формы и течения заболевания.
Хирургические методы
Если лечение медикаментами не приводит к улучшению состояния больного, а также при тяжелых нарушениях со стороны мочевыделительной системы, целесообразно проведение нефрэктомии. Это операция, в ходе которой удаляется частично или полностью пораженная почка. Этот способ является единственным эффективным методом лечения при обнаружении злокачественных образований на органе или если есть риск развития абсцесса или сепсиса.
После операции пациенту назначается поддерживающая антибактериальная терапия.
В особо тяжелых случаях требуется пожизненное прохождение гемодиализа и последующая пересадка органа.
Народные средства

Во время ремиссии можно поддерживать здоровье почек с помощью растительных препаратов. Это поможет закрепить эффект от лечения. Но выбор следует обязательно делать совместно с лечащим врачом.
При разных формах нефрита рекомендуются следующие травы:
- почки березы;
- шалфей и листья толокнянки;
- ромашка;
- кукурузные рыльца;
- полевой хвощ;
- листья брусники;
- можжевельник.
Фитотерапия не заменит медикаментозное лечение, и не поможет при запущенном течение заболевания. Она может использоваться только в комплексе с терапией, которая назначена урологом.
Профилактика заболевания
Чтобы сохранить здоровье почек, и предотвратить возможность развития в них воспаления рекомендуется придерживаться следующих рекомендаций:
- Своевременно пролечивать инфекции половых и мочевыводящих органов.
- Не злоупотреблять алкоголем, особенно пивными напитками.
- Ограничивать употребление соли.
- Не игнорировать боль в пояснице.
- Избегать переохлаждения.
- При ОРВи соблюдать постельный режим.
- Проходить ежегодные профилактические осмотры.
Если проблемы с почками уже есть, то из рациона исключаются пряности и жгучие приправы. Соблюдайте правильный питьевой режим. Следите за иммунной системой.
Только самостоятельное ответственное отношение к здоровьею поможет своевременно выявить заболевание, и справиться с ним без серьезных последствий.
Ñóõîñòü âî ðòó ÿâëåíèå íå òàêîå è ñòðàííîå. Ñ íèì âðåìÿ îò âðåìåíè ñòàëêèâàåòñÿ êàæäûé èç íàñ â æàðó, ïîñëå áóðíûõ ïðàçäíèêîâ, ÷ðåçìåðíîì óïîòðåáëåíèè ñîë¸íîñòåé è ïðîñòî çàáîëåâàÿ êàêîé-íèáóäü îáûêíîâåííîé ïðîñòóäîé. Äàííûé ñèìïòîì ëåãêî ñíÿòü ïðèíÿòèåì äîñòàòî÷íîãî êîëè÷åñòâà æèäêîñòè.
Íî âîò êîãäà ÷åðåäóþòñÿ ñóõîñòü âî ðòó è ÷àñòîå ìî÷åèñïóñêàíèå, ñëåäóåò íàñòîðîæèòüñÿ è îáðàòèòüñÿ ê âðà÷ó, îñîáåííî åñëè ýòà ñèìïòîìàòèêà ñîïðîâîæäàþòñÿ ñèëüíûìè áîëÿìè è èìååò ïîñòîÿííûé õàðàêòåð. Çäåñü ðå÷ü ìîæåò èäòè î ñåðü¸çíîì ñáîå â ôóíêöèîíèðîâàíèè ìî÷åïîëîâîé èëè ýíäîêðèííîé ñèñòåìû.
Ñóõîñòü âî ðòó è ÷àñòîå ìî÷åèñïóñêàíèå ïðè èíôåêöèîííûõ áîëåçíÿõ
Ó ñóõîñòè è ÷àñòîãî ìî÷åèñïóñêàíèÿ áåç áîëåé ìîãóò áûòü ñîâåðøåííî ðàçíûå ïîâîäû, ïðè÷¸ì êàê ïàòîëîãè÷åñêîé, òàê è îòíîñèòåëüíî áåçîáèäíîé ýòèîëîãèè, ñâÿçàííîé, ïðåæäå âñåãî, ñ óïîòðåáëåíèåì ìî÷åãîííûõ ïðîäóêòîâ âðîäå àðáóçà è êîôå, ôàðìàêîëîãè÷åñêèõ ïðåïàðàòîâ òèïà ñàëóðåòèêîâ è àëêîãîëÿ.
Ñàìàÿ ðàñïðîñòðàí¸ííàÿ ïðè÷èíà ÷àñòîãî ìî÷åèñïóñêàíèÿ ïðè íàëè÷èè ïàòîëîãèè ýòî ïðîíèêíîâåíèå èíôåêöèè â ìî÷åïîëîâûå ïóòè. Ðàçâèâàþùèåñÿ âñëåäñòâèå ýòîãî âîñïàëèòåëüíûå ïðîöåññû âûçûâàþò ðàçäðàæåíèå èõ ñëèçèñòîé îáîëî÷êè è òåì ñàìûì ïðîâîöèðóþò ïîâûøåííûé äèóðåç. Áîëåâûå îùóùåíèÿ ïðè ýòîì íå îáÿçàòåëüíû. Îíè âîçíèêàþò íà áîëåå ïîçäíèõ ñòàäèÿõ âîñïàëåíèÿ.
Ïîñòîÿííûå ïîçûâû ê äèóðåçó âëåêóò çà ñîáîé çàáîëåâàíèÿ ïî÷åê, ìî÷åâîãî ïóçûðÿ, ìî÷åòî÷íèêîâ. Åñëè îáðàòèòüñÿ ê ïîëîâîé ñïåöèôèêå, òî ó ìóæ÷èíû èõ ïðîâîöèðóþò ïðîñòàòèò è óðåòðèò, ó æåíùèíû öèñòèò, âàãèíèò è ýíäîìåòðèò. Òàêæå íà ÷àñòîòó ìî÷åèñïóñêàíèÿ âëèÿþò áåðåìåííîñòü è ìåíñòðóàëüíûå öèêëû.
Ïðîèñõîäèò ýòî âîò ïî÷åìó: êîãäà âîñïàë¸ííûå îðãàíû ìî÷åâûâîäÿùåé ñèñòåìû, ïðåäñòàòåëüíàÿ æåëåçà èëè âëàãàëèùå îòåêàþò, îíè óâåëè÷èâàþòñÿ â ðàçìåðàõ è ÷àñòè÷íî ïåðåêðûâàþò ïðîñâåò óðåòðû. Ìî÷èòüñÿ áîëüíîìó ïðèõîäèòñÿ ÷àùå, òîëüêî òàê ìîæíî îïîðîæíèòü ìî÷åâîé ïóçûðü ïîëíîñòüþ.
Äëÿ ïàöèåíòîâ îáîåãî ïîëà õàðàêòåðíû ìíîãîêðàòíûå ïîçûâû ê äèóðåçó íî÷üþ, èíîãäà ñîïðîâîæäàþùèåñÿ íåäåðæàíèåì èçáûòî÷íîãî êîëè÷åñòâà ìî÷è. Ýòî îáúÿñíÿåòñÿ îñëàáëåíèåì ãëàäêîé ìóñêóëàòóðû ìî÷åïðîâîäÿùåãî òðàêòà â ðåçóëüòàòå åãî âîñïàëåíèÿ è ñíèæåíèåì êîíòðîëÿ çà äèóðåçîì ñî ñòîðîíû öåíòðàëüíîé íåðâíîé ñèñòåìû âî âðåìÿ íî÷íîãî îòäûõà.
Ñóõîñòü âî ðòó ïðè ÷ðåçìåðíîì âûäåëåíèè óðèíû âîçíèêàåò êàê ñëåäñòâèå îáåçâîæèâàíèÿ îðãàíèçìà.  çàïóùåííûõ ñëó÷àÿõ, áåç ïðèíÿòèÿ ýôôåêòèâíûõ ëå÷åáíûõ ìåð, åìó ìîæåò ñîïóòñòâîâàòü ïîòåðÿ àïïåòèòà, ïîõóäåíèå, àïàòè÷íîñòü, ñåêñóàëüíàÿ äèñôóíêöèÿ è öåëûé ðÿä îðãàíè÷åñêèõ ïåðåðîæäåíèé ïîâðåæä¸ííûõ òêàíåé è îðãàíîâ, âêëþ÷àÿ çëîêà÷åñòâåííûå îïóõîëè.
Ìóæ÷èíàì è æåíùèíàì âàæíî ïîìíèòü, ÷òî áîëüøèíñòâî ïàòîëîãèé, çàòðàãèâàþùèõ ìî÷åïîëîâóþ ñôåðó, íà íà÷àëüíîé ñòàäèè ñâîåãî ðàçâèòèÿ íå ïðîÿâëÿþò ñåáÿ íèêàê.  îòñóòñòâèå îùóòèìûõ ñèìïòîìîâ çàáîëåâàíèå ðåçêî ïåðåõîäèò â îñòðóþ ôàçó, êîòîðàÿ áûñòðî ñìåíÿåòñÿ õðîíè÷åñêîé è ïîñòåïåííî ðàçðóøàåò âåñü îðãàíèçì.
Ñóõîñòü âî ðòó è ÷àñòîå ìî÷åèñïóñêàíèå ïðè ñàõàðíîì äèàáåòå
Ê ñàìûì ñåðü¸çíûì ïàòîëîãèÿì, âûçûâàþùèì æàæäó è ÷àñòîå ìî÷åèñïóñêàíèå, îòíîñèòñÿ ñàõàðíûé äèàáåò. Ýòè ñèìïòîìû âîçíèêàþò óæå íà ðàííåì ýòàïå ïðîãðåññèðîâàíèÿ áîëåçíè. Ôèçèîëîãè÷åñêèé ìåõàíèçì èõ ïðîèñõîæäåíèÿ îáóñëîâëåí äâóìÿ îáñòîÿòåëüñòâàìè:
1. íåäîñòàòêîì èíñóëèíà âñëåäñòâèå íåäîñòàòî÷íîé åãî ñåêðåöèè ïîäæåëóäî÷íîé æåëåçîé (äèàáåò 1-ãî òèïà);
2. èíäèôôåðåíòíîñòüþ òêàíåé ê èíñóëèíó, ïðåïÿòñòâóþùåé åãî âñàñûâàíèþ è ýôôåêòèâíîìó èñïîëüçîâàíèþ (äèàáåò 2-ãî òèïà).
Èíñóëèí ÿâëÿåòñÿ åäèíñòâåííûì ãîðìîíîì, ðåãóëèðóþùåì â êðîâîòîêå óðîâåíü ãëþêîçû. Ýòîò óãëåâîä îñíîâíîé èñòî÷íèê ýíåðãèè, ñòèìóëèðóþùèé âñå ôèçèîëîãè÷åñêèå ïðîöåññû â îðãàíèçìå. Íåäîñòàòîê èíñóëèíà èëè åãî íåâîñïðèèì÷èâîñòü òêàíÿìè ïðèâîäÿò ê îäíîìó è òîìó æå ðåçóëüòàòó: êîíöåíòðàöèÿ ñàõàðà â êðîâè íà÷èíàåò âîçðàñòàòü.
Âûñîêèé óðîâåíü ñàõàðà â êðîâÿíîé ïëàçìå ïðèâîäèò ê å¸ ñãóùåíèþ. ×òîáû ñîõðàíèòü ñâîþ òåêó÷åñòü, êðîâü çà ñ÷¸ò îñìîòè÷åñêîãî ïåðåïàäà â äàâëåíèè ñ òêàíÿìè, âûòÿãèâàåò èç íèõ ÷åðåç êëåòî÷íûå ìåìáðàíû àêêóìóëèðîâàííóþ òàì æèäêîñòü.  èòîãå êëåòêè ïîñòåïåííî îáåçâîæèâàþòñÿ. Èíòåíñèâíîñòü ïðîöåññà ïðÿìî ïðîïîðöèîíàëüíà êîíöåíòðàöèè ãëþêîçû.
Ïàöèåíòó ïîñòîÿííî õî÷åòñÿ ïèòü òàê êîìïåíñèðóåòñÿ íåäîñòàòîê æèäêîñòè â îðãàíèçìå. Âíåøíå ýòî ÿð÷å âñåãî ïðîÿâëÿåòñÿ íà ñëèçèñòûõ îáîëî÷êàõ, êîòîðûå óòðà÷èâàþò ñâîþ âëàæíîñòü. Âî ðòó è â ãîðëå îùóùàåòñÿ ñóõîñòü. Êðîìå òîãî, ìîæåò ñîõíóòü êîæà.
Äðóãèì ïîñëåäñòâèåì îáåçâîæèâàíèÿ òêàíåé ñòàíîâèòñÿ ÷ðåçìåðíîå ðàçæèæåíèå êðîâè òêàíåâîé æèäêîñòüþ. Ôóíêöèîíàëüíî ðåãóëèðîâàòü å¸ óðîâåíü â êðîâîòîêå ïðèçâàíû ïî÷êè. Îíè è âûâîäÿò èçëèøêè ñ ìî÷îé ïîðöèÿ çà ïîðöèåé. Ñî âðåìåíåì çà äíåâíûìè âõîäÿò â ñèñòåìó íî÷íûå ïîçûâû â òóàëåò.
Òàêèì îáðàçîì, ñóõîñòü âî ðòó è ÷àñòîå ìî÷åèñïóñêàíèå âûñòóïàþò êàê ñëåäñòâèå îäíîãî è òîãî æå ïàòîôèçèîëîãè÷åñêîãî ìåõàíèçìà, îòâåòñòâåííûì çà êîòîðûé ÿâëÿåòñÿ ñàõàðíûé äèàáåò.
Ñîïóòñòâóþùèìè ïðèçíàêàìè áîëåçíè íà âñåõ å¸ ñòàäèÿõ, ïîìèìî ïîñòîÿííîé æàæäû è ÷àñòîãî äèóðåçà, ìîãóò áûòü:
-ïîâûøåííûé àïïåòèò;
-îíåìåíèå ïàëüöåâ íà êîíå÷íîñòÿõ;
-óõóäøåíèå çðåíèÿ.
Ïåðâûé ïðèçíàê äèàáåòà 2-ãî òèïà ýòî ïîâûøåíèå àïïåòèòà. Ïîðàæ¸ííûå òêàíè íå óñâàèâàþò âåñü èíñóëèí, ïðîäóöèðîâàííûé ïîäæåëóäî÷íîé æåëåçîé. Èçáûòîê ãîðìîíà ââîäèò ìîçã â çàáëóæäåíèå: â ãèïîôèç ÷åðåç êðîâü ïîñòóïàåò ëîæíûé ñèãíàë î íåõâàòêå ãëþêîçû. Âîçíèêàåò ÷óâñòâî ãîëîäà è æåëàíèå óòîëèòü åãî ïèùåé. Òàê ïðîèñõîäèò äàæå ïðè ïîëíîì æåëóäêå.
Îíåìåíèå â êîíå÷íîñòÿõ, ê êîòîðîìó íåðåäêî ïðèìåøèâàåòñÿ ñèëüíàÿ áîëåçíåííîñòü â îáëàñòè ïàëüöåâ, ãîâîðèò î òîì, ÷òî íà ôîíå ñàõàðíîãî äèàáåòà ñòàëà ðàçâèâàòüñÿ äèàáåòè÷åñêàÿ íåéðîïàòèÿ.  îòñóòñòâèå ñâîåâðåìåííîãî ëå÷åíèÿ ýòî çàáîëåâàíèå ïðîãðåññèðóåò. Èííåðâàöèÿ êîíå÷íîñòåé, ðåãóëèðóþùàÿ îáìåí âåùåñòâ, óõóäøàåòñÿ áîëåå îñíîâàòåëüíî. Íà ìåñòå ïîëíîãî îòñóòñòâèÿ íåðâíîé ïðîâîäèìîñòè âîçíèêàþò òðîôè÷åñêèå ÿçâû. Íå èñêëþ÷¸í äàæå íåêðîç ïàëüöåâ, ëàäîíåé è ñòîï.
Çðåíèå óõóäøàåòñÿ â ðåçóëüòàòå ðåòèíîïàòèè, â ýòèîëîãèè êîòîðîé äèàáåò 2-ãî òèïà. Íà ðàííèõ ñòàäèÿõ ïàòîëîãèè çàáîëåâøèìè îùóùàåòñÿ â ãëàçàõ íå÷òî âðîäå òóìàííîé ïë¸íêè, ìåøàþùåé êîíòðàñòíî ðàññìîòðåòü îêðóæàþùåå. Ýòîò ïðèçíàê ïðîÿâëÿåòñÿ ïðè ïîâûøåíèè â êðîâè ñàõàðà è èñ÷åçàåò ïîñëå åãî íîðìàëèçàöèè ïî õîäó ëå÷åíèÿ.  îòñóòñòâèå òåðàïåâòè÷åñêèõ ìåðîïðèÿòèé îñòðîòà çðåíèÿ ñî âðåìåíåì ñíèæàåòñÿ âïëîòü äî íàñòóïëåíèÿ ïîëíîé ñëåïîòû.
Ïðè ìàëåéøåì ïîäîçðåíèè, ÷òî ñóõîñòü âî ðòó è æàæäà èëè êàêîé-ëèáî èíîé ñèìïòîì, ñâèäåòåëüñòâóþò îá èíôåêöèîííîì ïîðàæåíèè îðãàíèçìà èëè ñàõàðíîì äèàáåòå, ñëåäóåò íåìåäëåííî îáðàòèòüñÿ çà ïîìîùüþ ê ñïåöèàëèñòó è ïðîéòè íåîáõîäèìîå îáñëåäîâàíèå.  ïðîòèâíîì ñëó÷àå ïîñëåäñòâèÿ ìîãóò ñòàòü íåîáðàòèìûìè è ïðèâåñòè äàæå ê ëåòàëüíîìó èñõîäó.
Êàêîé âðà÷ ìîæåò ïîìî÷ü
Ïðåäîòâðàòèòü íåîáðàòèìîå ðàçâèòèå áîëüøèíñòâà èíôåêöèîííûõ çàáîëåâàíèé ìî÷åïðîâîäÿùåé ñèñòåìû ó îáåèõ ïîëîâ ìîæåò òîëüêî îáðàùåíèå ê óðîëîãó. Ãèíåêîëîã è àíäðîëîã áîëåå óçêèå ñïåöèàëèñòû è çàíèìàþòñÿ ëèøü ïàòîëîãèÿìè ðåïðîäóêòèâíîé ñôåðû.
Óðîëîã ïðîâîäèò âíåøíèé îñìîòð, îöåíèâàåò ñîñòîÿíèå ïàöèåíòà è ïðè ïîñðåäñòâå ëàáîðàòîðíûõ àíàëèçîâ îïðåäåëÿåò âîçáóäèòåëåé ìî÷åïîëîâîé èíôåêöèè. Îíè ìîãóò áûòü ñïåöèôè÷åñêèìè, ïðèâíåñ¸ííûìè èçâíå, è íåñïåöèôè÷åñêèìè, â áåçâðåäíûõ êîëè÷åñòâàõ ñóùåñòâóþùèìè â ñàìîì îðãàíèçìå.
Ïåðâûå âûçûâàþò òðèõîìîíèàç, ãîíîðåþ, õëàìèäîç, ñèôèëèñ, óðåà- è ìèêîïëàçìîç, êàíäèäîç, ãåðïåñ, òóáåðêóë¸ç. Êî âòîðûì îòíîñÿòñÿ êèøå÷íàÿ ïàëî÷êà, ñòàôèëîêîêê, ýíòåðîêîêê, ñòðåïòîêîêê, ãàðäíàðåëëà. Íåñìîòðÿ íà âñþ ðàçíèöó ìåæäó çàáîëåâàíèÿìè, âñå îíè èìåþò ñõîæóþ ñèìïòîìàòèêó. Îñîáåííîñòü çàêëþ÷àåòñÿ òîëüêî â ëå÷åíèè, êîòîðîå è îïðåäåëÿåò âðà÷-óðîëîã.
Ïðè ïîäîçðåíèè íà ñàõàðíûé äèàáåò ñíà÷àëà ñëåäóåò îáðàòèòüñÿ ê òåðàïåâòó îáùåãî ïðîôèëÿ. Îí âûïèøåò íàïðàâëåíèå íà ïðîâåäåíèå àíàëèçà è ñ åãî ïîìîùüþ âûÿñíèò óðîâåíü ãëþêîçû â êðîâè. Åñëè ñîäåðæàíèå ñàõàðà îêàæåòñÿ çàâûøåííûì è äèàãíîç äèàáåòà ïîäòâåðäèòüñÿ, ïàöèåíòîì çàéì¸òñÿ ýíäîêðèíîëîã, îòâå÷àþùèé çà ñîñòîÿíèå áîëüíûõ ñ ãîðìîíàëüíûìè îòêëîíåíèÿìè.
Îïèðàÿñü íà ðåçóëüòàòû àíàëèçîâ, äîêòîð îïðåäåëèò ñòåïåíü ðàçâèòèÿ çàáîëåâàíèÿ, åãî òèï è íàçíà÷èò ñîîòâåòñòâóþùåå ëå÷åíèå, êàê ïðàâèëî, ñî÷åòàþùååñÿ ñ äèåòîé. Ïðè íàëè÷èè îñëîæíåíèé íà òå èëè èíûå îðãàíû ïàöèåíò ìîæåò áûòü íàïðàâëåí ê íåâðîïàòîëîãó, îôòàëüìîëîãó, êàðäèîëîãó, ñîñóäèñòîìó õèðóðãó èëè ê äðóãèì ïðîôèëüíûì ñïåöèàëèñòàì. Èõ çàêëþ÷åíèÿ ÿâëÿþòñÿ îðèåíòèðîì äëÿ ïîñëåäóþùåãî êîìïëåêñíîãî ëå÷åíèÿ äèàáåòà.
Ìåòîäû äèàãíîñòèêè çàáîëåâàíèé
Îñíîâíîé îïîðîé äëÿ ïîñòàíîâêè ïðàâèëüíîãî äèàãíîçà ïðè ñóõîñòè âî ðòó è ÷àñòîì ìî÷åèñïóñêàíèè ÿâëÿþòñÿ äàííûå ëàáîðàòîðíûõ àíàëèçîâ.
Ïðè íàëè÷èè èíôåêöèé â ìî÷åïîëîâîé ñèñòåìå â óðîëîãèè ÷àùå âñåãî ïðàêòèêóþòñÿ ñëåäóþùèå ìåòîäû:
-ïîñåâ áàêòåðèîëîãè÷åñêîãî ìàòåðèàëà, âçÿòîãî ó ïàöèåíòà, â áëàãîïðèÿòíóþ ñðåäó è âûäåëåíèå ÷èñòîãî øòàììà âîçáóäèòåëÿ áîëåçíè;
-èììóíîôåðìåíòíûé àíàëèç íà àíòèòåëà ê îïðåäåë¸ííûì áàêòåðèÿì (åñëè èõ íåò, ïðèìåíÿåòñÿ äðóãîé èììóííûé èíäèôèêàòîð, ñîîòâåòñòâóþùèé èìåþùåìóñÿ âîçáóäèòåëþ);
-ïîñòàíîâêà àëëåðãè÷åñêèõ ïðîá ìåòîä, ïðèìåðíî àíàëîãè÷íûé ïðåäûäóùåìó;
-áèîõèìè÷åñêèé àíàëèç êðîâè (ïðîâîäèòñÿ òîëüêî äëÿ îáíàðóæåíèÿ âèðóñíîãî ãåïàòèòà).
Áàêïîñåâ ýòî íå òîëüêî ñàìûé ýôôåêòèâíûé ìåòîä îïðåäåëåíèÿ âèäà ïàòîãåííîãî ìèêðîáà. Îí ïîçâîëÿåò åù¸ è ïðîâåðèòü äåéñòâåííîñòü âñåõ íåîáõîäèìûõ äëÿ ëå÷åíèÿ èíôåêöèè àíòèáèîòèêîâ.
Ïðè äèàáåòå, â ïåðâóþ î÷åðåäü, ïðîâîäèòñÿ àíàëèç êðîâè. Îí äà¸ò âîçìîæíîñòü âûÿñíèòü:
-óðîâåíü ñàõàðà è ãëèêåðîâàííîãî ãåìîãëîáèíà â íîðìå îí, ïîíèæåí îí èëè ñèëüíî ïîâûøåí;
-ñîñòîÿíèå îáìåíà ãëþêîçû ïî òåì æå ïîêàçàòåëÿì;
-òîëåðàíòíîñòü òêàíåé ê ãëþêîçå.
Íà îñíîâàíèè ïîëó÷åííûõ äàííûõ ñòàâèòñÿ äèàãíîç:
-îòñóòñòâèå äèàáåòà;
-ïðåääèàáåòè÷åñêàÿ ôàçà;
-ñàõàðíûé äèàáåò 1-ãî èëè 2-ãî òèïà.
Ëå÷åíèå
Ìåäèêàìåíòîçíàÿ òåðàïèÿ èíôåêöèé ìî÷åïîëîâîé ñèñòåìû íàïðàâëåíà ïðåèìóùåñòâåííî íà óíè÷òîæåíèå ïðåäâàðèòåëüíî îáíàðóæåííîãî âîçáóäèòåëÿ. Äëÿ ëå÷åíèÿ ïðèìåíÿþòñÿ àíòèáèîòèêè ñ øèðîêèì ñïåêòðîì äåéñòâèÿ, ïîäàâëÿþùèå ãðàìïîëîæèòåëüíóþ è ãðàìîòðèöàòåëüíóþ ìèêðîôëîðó. Åñëè èõ ýôôåêòèâíîñòü îêàçûâàåòñÿ íåäîñòàòî÷íîé, äîïîëíèòåëüíî íàçíà÷àþòñÿ ïðåïàðàòû èç ãðóïïû ôòîðõèíîëîíîâ.
Âûáîð ìåòîäà ëå÷åíèÿ ñàõàðíîãî äèàáåòà çàâèñèò îò åãî òèïà. Îñíîâíûìè ïðåïàðàòàìè, ñïîñîáíûìè ïðåäîòâðàòèòü äèàáåòè÷åñêóþ êîìó è ñòàáèëèçèðîâàòü ñîñòîÿíèå áîëüíîãî ÿâëÿþòñÿ ïðîòèâîäèàáåòè÷åñêèå ñðåäñòâà èíñóëèí, êîòîðûå îáû÷íî ïðèìåíÿþòñÿ â êîìïëåêñå. Èíñóëèíîòåðàïèÿ ïðîòèâîïîêàçàíà òîëüêî ïðè áåðåìåííîñòè, ãåìîððàãèÿõ, ïðåäêîìàòè÷åñêîì ñîñòîÿíèè è êîìå.
Áîëüøóþ ïîëüçó ïðèíîñèò äèåòà. Îíà ïðåäóñìàòðèâàåò æåñòêóþ âîçäåðæàííîñòü ïðè óïîòðåáëåíèè ñàõàðà è àëêîãîëÿ. Â ðàöèîíå áîëüíîãî äîïóñêàþòñÿ òîëüêî ñàõàðîçàìåùàþùèå ïðîäóêòû.
Ïðîôèëàêòèêà
Èçáåæàòü íåïðèÿòíîñòåé, ñâÿçàííûõ ñ ïàòîëîãèÿìè, âûçûâàþùèìè ñóõîñòü âî ðòó è ÷àñòîå ìî÷åèñïóñêàíèå, íå òàê òðóäíî. Äëÿ ýòîãî íóæíî âåñòè èñêëþ÷èòåëüíî çäîðîâûé îáðàç æèçíè: ïðàâèëüíî ïèòàòüñÿ, çàíèìàòüñÿ ñïîðòîì è îòêàçàòüñÿ îò âðåäíûõ ïðèâû÷åê.
×òî êàñàåòñÿ äîïîëíèòåëüíûõ ìåð, òî ëè÷íàÿ ãèãèåíà è âîçäåðæàííîñòü â êîíòàêòàõ ñ áîëüíûìè ëþäüìè ïîìîæåò îãðàäèòü ñåáÿ îò ñåðü¸çíûõ èíôåêöèé, à äèåòè÷åñêîå ïèòàíèå ñíèçèò âåðîÿòíîñòü âîçíèêíîâåíèÿ äèàáåòà
Ïîñëåäñòâèÿ çàáîëåâàíèé
Âñå èíôåêöèè è ñàõàðíûé äèàáåò äîñòàòî÷íî ëåãêî óñòðàíèòü òîëüêî íà ðàííèõ ñòàäèÿõ èõ ðàçâèòèÿ. ×åì áûñòðåå áîëüíîé çàïîäîçðèò ðàçâèâàþùèéñÿ íåäóã è îáðàòèòñÿ ê âðà÷ó, òåì ýôôåêòèâíåå áóäåò ëå÷åíèå è óñòîé÷èâåé åãî ðåçóëüòàò.  ïðîòèâíîì ñëó÷àå âîçìîæíû ñåðü¸çíûå îñëîæíåíèÿ.
