Воспаление под мышкой и в паху

1992 просмотра
20 декабря 2018
Муж. 46 лет. Болят лимфоузлы в паху и под мышками. Немного увеличены. Температура днём до 37 вечером и утром 36.5. Лечил простатит по рекомендации уролога 10 дней цифран од, доксициклин 0.1 свечи простамол форте. УЗИ очаги кальциноза в центральной части простаты. Уплотнение почечных синусов с двух сторон. Кровь эритроциты 6.18 общие эритроциты MCV 79.1 моча все в норме.
На сервисе СпросиВрача доступна консультация терапевта онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Педиатр
Здравствуйте,пропейте курс циклоферона 10 дней с перерывами 10 жней 3 раза
лимфомиазот месяц

Акушер, Гинеколог
Здравствуйте, загрузите весь анализ крови пожалуйста
Владислав, 20 декабря 2018
Клиент
Александра, подскажите как прикрепить файл на андроиде могу по почте и вацап или на почту.
Владислав, 20 декабря 2018
Клиент
Александра, прикрепил доки надо было мне чуть выше посмотреть.

Акушер, Гинеколог
Как давно лимфоузлы беспокоят?
Владислав, 20 декабря 2018
Клиент
Александра, в паху около 3 недель а под мышками в конце курса антибиотиков примерно дней 10

Гинеколог, Акушер
УЗИ лимфоузлов нужно выполнить ! УЗИ брюшной полости. Далее пишите
Владислав, 20 декабря 2018
Клиент
Эльвира, загрузил фото заключения узи

Акушер, Гинеколог
Скорее всего это какой-то вирусный лимфаденит, возможно, на фоне снижения иммунитета при приёме антибиотиков. Нужно сделать УЗИ лимфоузлов на всякий случай, посмотреть сохранная ли их структура. Пока можно принимать противовоспалительное лечение типа ибупрофен, парацетамол
Владислав, 20 декабря 2018
Клиент
Александра, загрузил фото заключения узи

Акушер, Гинеколог
Лимфоузлы действительно увеличены, нк сильно, структура их сохранена, это хорошо, говорит об отсутствии признаков злокачественности. Норма их размеров примерно др 10 мм, у вас от 12 до 20. Не думаю, что имеет смысл повторять ещё курс антибиотиков. Противовоспалительное лечение, как я указала ранее, имеет также смысл сдать на ВИЧ, гепатиты и сифилис, если не сдавали.

Гинеколог, Акушер
Спасибо за результаты ! А узи подмышечной лимфоузлов?
Владислав, 20 декабря 2018
Клиент
Эльвира, к сожалению ещё не делал. Анализы на сифилис и гепатиты отр. На ВИЧ результат будет 27 го

Гинеколог, Акушер

Гинеколог, Акушер
Делайте — узи подмышечных лимфоузлов ! Не шее не находите при самопальпации лимфоузлы?
Владислав, 20 декабря 2018
Клиент
Эльвира, на шее проверял инфекционист ничего не нашла направила на ВИЧ

Гинеколог, Акушер
А в подмышечных областях инфекционист пальпировал и находит лимфоузлы увеличенные ?
Владислав, 20 декабря 2018
Клиент
Эльвира, сказала что это мои лимфоузлы, долго щупала. Боль волнообразная когда сильней когда меньше, иногда печет. Чувствую постоянно.
Владислав, 20 декабря 2018
Клиент
Эльвира, я их под мышками раньше не щупал но мне кажется они тоже увеличенны.

Гинеколог, Акушер
Спасибо поняла , выполняйте узи ! По результату пишите .
Владислав, 20 декабря 2018
Клиент
Эльвира, УЗИ прикрепил и протокол и фото.

Гематолог, Терапевт
Здравствуйте , по анализу нужно больше пить чистой воды, исключить курение, если курите. Не увидела андрофлор
Владислав, 20 декабря 2018
Клиент
Анастасия, здравствуйте. Я не курю андрофлор не сдавал — Адам в ближайшее время. Да сильно потею в ночные часы да и днём. Перед этим заболеванием лечился от гастродуэдегита тоже антибиотиками.
Эндокринолог
Владислав, на фоне нарушенного метаболизма имеет место дисфункция всех органов и систем организма, в том числе и иммунной. Необходима коррекция. Сообщение в ЛС.

Гинеколог, Акушер
Спасибо ! Очень оперативно! Надо сказать , что данных за опухолевый процесс нет ! Однако, есть ли очаги хронической инфекции в ротовой полости (проблемные зубы, ангины частые итд)!

Гинеколог, Акушер
В отношение простатита какие исследования выполнены в поисках инфекций?
Оцените, насколько были полезны ответы врачей
Проголосовало 3 человека,
средняя оценка 1.3
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
На чтение 7 мин. Просмотров 2.1k. Обновлено 23.06.2020
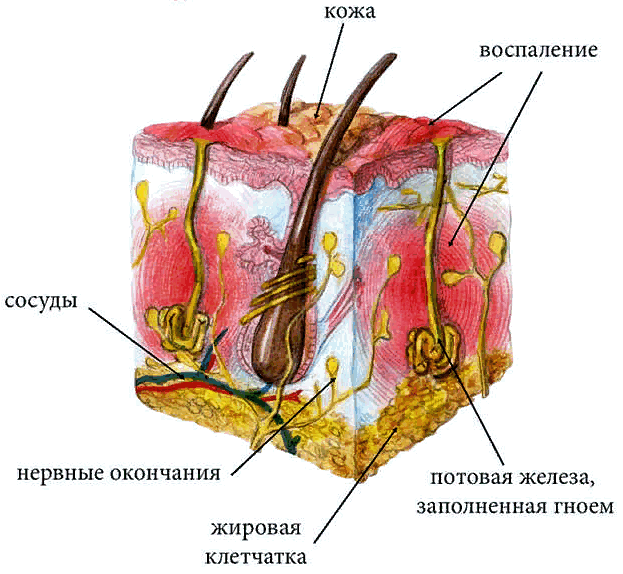 Сегодня на alter-zdrav.ru мы поговорим о гидрадените, обсудим причины его возникновения, основные симптомы, стадии заболевания, способы лечения и профилактики.
Сегодня на alter-zdrav.ru мы поговорим о гидрадените, обсудим причины его возникновения, основные симптомы, стадии заболевания, способы лечения и профилактики.
Что это такое гидраденит
Гидраденитом (лат. hidradenitis)принято называть гнойное воспаление, локализующееся в апокриновых железах. Поражаются в основном области подмышечных впадин и паха. Но в редких случаях можно наблюдать гидраденит потовых желез пупка, гениталий, промежности, ануса, сосков, части головы, покрытой волосами.
Апокриновая железа достаточно объемная, глубоко расположенная, выходящая в волосяной фолликул. У детей и стариков она не активна, так как начинает функционировать при половом созревании и угасает к старости. У женщин потовых желез больше. Поэтому подвержены гидрадениту они чаще мужчин. Но согласно статистическим данным у мужчин в основном поражаются железы в паху, а у женщин в подмышечных впадинах.
Выделяют несколько возбудителей заболевания, но чаще всего им является золотистый стафилококк.
Причины гидраденита
- Снижение защитных сил организма.
- Общее переохлаждение.
- Последствие некоторых дерматологических заболеваний.
- Болезни эндокринной и гормональной системы, климакс.
- Повышение потливости и изменение кислотно-щелочного равновесия пота.
- Несбалансированное питание, недостаток витаминов и микроэлементов.
- Избыточная масса тела.
- Недостаточная гигиена.
- Различные повреждения целостности кожи – порезы, расчесы.
- Ношение неудобной, давящей одежды.

Стадии и формы гидраденита
В зависимости от течения гидраденит делят на острый и хронический. По тяжести протекания — на легкий, средний и тяжелый.
Формы
- Острая или гнойная. Состояние больного тяжелое, сопровождающееся субфебрильной температурой тела и болью в пораженной области. Воспалительный процесс развивается быстро и без должного лечения угрожает жизни человека.
- Хроническая. В основном это повторный процесс, возникающий либо при некачественном лечении, либо при ослабленном иммунитете. Воспаление длительное, но состояние не такое тяжелое, как в острой форме. Периодически возникают обострения хронического гидраденита. При отсутствии лечения площадь инфильтрата разрастается.
- Узловая форма. Часто ее причиной является попадание возбудителя болезни в поврежденные участки кожи (при бритье старым или чужим станком, при недостаточной гигиене). Формируется узел, который легко переходит в острую форму.
Стадии
Опираясь на форму и стадию гидраденита, врач терапевт или хирург назначает соответствующее лечение.
- Формирование уплотнения. Болезненные ощущения либо незначительные, либо вообще отсутствуют.
- Накопление гноя. Он имеет сметанообразную консистенцию и желтоватый цвет.
- Вскрытие гнойника.
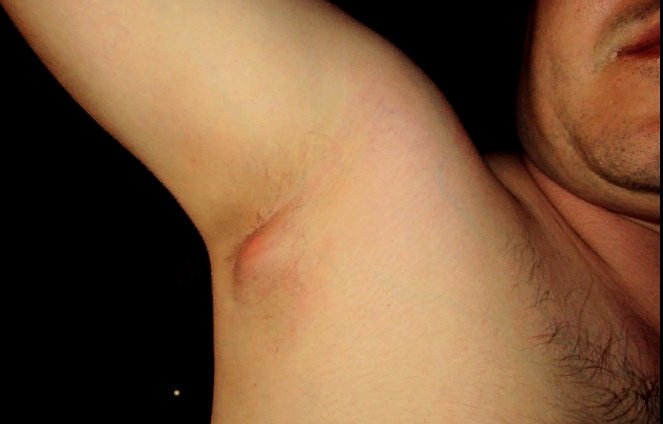
Симптомы гидраденита — как выглядит
Для гидраденита характерно возникновение рецидивов. Поэтому самостоятельное избавление от него практически невозможно. В некоторых случаях человек не ощущает тревожных симптомов, подозревая другие кожные патологии.
- Патогенные микроорганизмы с лимфотоком проникают в апокриновую потовую железу и захватывают близлежащие ткани подкожной клетчатки. В этом месте формируется уплотнение диаметром не более 2 см. Его форма может быть круглая, но чаще грушевидная. Благодаря этому гидраденит имеет второе название – сучье вымя (напоминает соски животного).
- Ноющая боль в области уплотнения. При надавливании она заметно усиливается.
- Кожа отечна. Приобретает красные и бордовые цвета с синюшным оттенком.
- Местная и общая температура тела повышены.
- Симптомы интоксикации – слабость, усталость, головная боль.
- Через несколько дней верхушка уплотнения становится мягкой. Формируется гнойное содержимое.
- Движения конечностью болезненны (если гидраденит подмышечной впадины, то рукой, если в паху, то ногой).
- Со временем, особенно без соответствующего лечения, в воспалительный процесс вовлекаются соседние потовые железы. Инфильтраты сливаются между собой и достигают весьма крупных размеров.
- Кожа в этом месте приобретает характерные бугры. В среднем процесс не превышает двух недель, но в осложненных случаях он затягивается более чем на 30 дней.
Диагностика гидраденита
Диагностика очень важный процесс. Ведь такие заболевания, как фурункул, карбункул, флегмона, атерома, лимфаденит имеют схожую клиническую картину, но другое лечение.
Врач проводит осмотр пораженных тканей, проводит опрос (когда началось заболевание, были ли предшествующие факторы, выраженность симптомов), выявляет наследственную предрасположенность.
К лабораторным исследованиям относят иммунограмму и бактериологический анализ отделяемого из вскрывшегося гнойника.
Лечение гидраденита
Лечение легкой и средней степени тяжести болезни проводят амбулаторно, так как пациент не опасен для окружающих. Осложненные формы требуют госпитализации.
Диета
В период лечения рекомендуется воздержаться от продуктов, усиливающих патологический процесс. Это кондитерские и мучные изделия, копчености, острые, жирные и соленые блюда, пряности и приправы, алкоголя.
В рацион необходимо включить:
- Свежие сезонные овощи, зелень и фрукты.
- Растительные масла, обогащенные витаминами группы А и Е.
- Нежирное мясо кролика, теленка, курицы и морепродукты. Лучше всего запекать или готовить на пару.
- Молочные и кисломолочные напитки, творог, сметана.
- Крупы. Наиболее полезны рис, чечевица, овсянка.
- Яичный желток.
- Поливитамины, особенно никотиновая и фолиевая кислота.
Медикаментозное лечение
- Антибиотики. Препараты могут назначаться как перорально, так и внутримышечно. Курс лечения не более двух недель. В зависимости от вида возбудителя принимаются тетрациклин, вибрамицин, эритромицин, цефалексин, доксициклин, амоксиклав, ципрофлоксацин, клиндамицин.
- Антигистамины. Тавегил, кларитин, аллергодил, телфаст, фенистил, пипольфен.
- Иммуностимуляторы. Полиоксидоний, настойка элеутерококка и эхинацеи, галавит.
Местное лечение
Местная терапия оказывает положительное действие – препарат поступает в ткани в течение нескольких минут и не травмирует органы пищеварения.
- Мазь левомеколь, мазь Вишневского, ихтиоловая мазь.
- Примочки, смоченные в растворе антибиотика, лекарственных трав (календула), смеси из йода и димексида.
- Комбинированный препарат офломелид. Он включает в себя антибактериальное средство, ранозаживляющее и обезболивающее.
- Лечение сухим теплом. Можно прогревать пораженное место лампой для физиолечения или нагреть утюгом хлопчатобумажную чистую ткань и приложить к гнойнику. Прогревание разрешено только до размягчения центра инфильтрата.
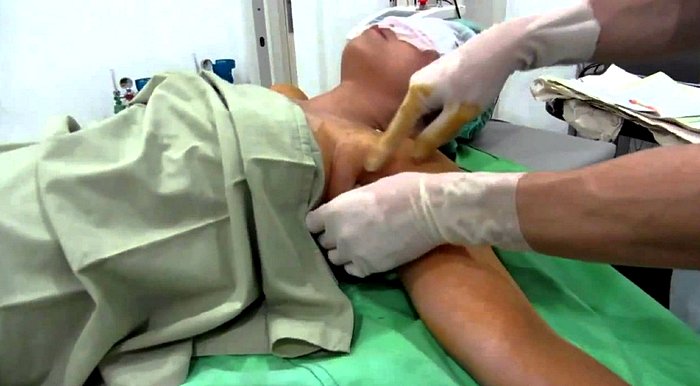
Хирургическое лечение
Оперативным путем вскрывают только те гнойники гидраденита, которые не поддаются консервативному лечению или воспалительный процесс разрастается слишком быстро.
- Кожа обрабатывается антисептическим раствором.
- Делается разрез вдоль уплотнения, захватывая здоровые участки кожи.
- Удаляется гнойное содержимое, промывается рана.
- Удаляется участок подкожно жировой клетчатки, так как в нем скапливается патогенная микрофлора.
При тяжелых рецидивах проводится более серьезная операция.
- Также вскрывается воспалительный очаг и удаляется ткань.
- Удаляется участок кожи и клетчатки под ней.
Физиотерапия
Физиолечение недопустимо в остром периоде и при вскрытии гнойника. Оно назначается после операции и для ускорения созревания инфильтрата.
- Электрофорез.
- Дарсонваль.
- УФО, УВЧ.
- Магнитотерапия.
Лечение гидраденита народными средствами
Нетрадиционное лечение гидраденита допустимо лишь при очень легком течении. В других ситуациях состояние может осложниться. В любом случае перед использованием каких-либо народных средств нужна консультация лечащего врача.
- Компресс из творога. Приготовить смесь из творога, сметаны и масла сливочного в равных пропорциях. Хорошо перемешать и приложить к инфильтрату на ночь. Можно закрепить бельем, лейкопластырем. Смесь готовить непосредственно перед применением. Проводить до полного исцеления.
- Медовый компресс. Одну ложку меда растопить на водяной бане и смешать с мукой до получения густого теста. На ночь прикладывать к воспаленному месту, накрывая пищевой пленкой. Хранить такую смесь нельзя, готовить каждый раз свежую.
- Смесь из мыла и лука. Лук в количестве 50 гр мелко нарезать. Хозяйственное мыло в том же количестве натереть. Свиной жир (150 гр) растопить. Смешать полученные ингредиенты до однородности. Остудить до комнатной температуры и готовить компресс. На кусок чистой ткани нанести смесь слоем в 3 см и приложить к очагу воспаления. Закрепить пластырем. Менять повязку по мере вытягивания гноя. Хранить оставшуюся смесь в прохладном месте не более 1,5 недели.
Профилактика и прогноз
В качестве профилактических мер гидраденита хорошо себя зарекомендовали своевременное лечение хронических болезней, ношение удобной одежды из натуральных тканей, предупреждение травмирования кожи и немедленная обработка ран антисептиками. Также рекомендуется правильное питание, соблюдение режима дня и физической активности.
Прогноз заболевания при правильном лечении и уходе благоприятный. При игнорировании требуемых мер, возможно развитие сепсиса, абсцесса, остеомиелита.
Что такое паховая эпидермофития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапов С. А., венеролога со стажем в 36 лет
Автор статьи: Агапов С. А. Венеролог, стаж 36 лет Дата публикации 2018-02-15 |
Определение болезни. Причины заболевания
Паховая эпидермофития — паразитарное, инфекционное заболевание кожи, вызванное патогенными грибами, характеризующееся зудом и сыпью в области преимущественно паховых складок.
В отечественной дерматологии паховая эпидермофития (epidermophytia inguinalis, eczema marginatum) выделена в отдельное заболевание, причиной которого является инфицирование паразитарным грибом Epidermophyton floccosum. В мировой дерматологии этот термин не применяется, так как поражение паховых и других складок тела, помимо E. floccosum, чаще вызывают другие патогенные грибы, такие как Trichophyton rubrum, Trichophyton tonsurans и Trichophyton mentagrophytes. Поэтому в практике применяется термин микоз крупных складок тела(Tinea cruris).
Пути инфицирования:
- Прямой — передача возбудителя непосредственно от носителя или больного при тесном телесном контакте.
- Непрямой — более частый путь заражения через различные предметы, на которых находятся чешуйки кожи с патогенными грибами (простыни, деревянные скамьи, одежда, полотенца, сидения унитазов, лежаки на пляжах, медицинский инструментарий).
- Аутоинокуляция — перенос возбудителя из очагов поражения на руках или ногах.
Факторы риска:
- повышенная температура и влажность — поэтому пик заболеваемости приходится на лето и пребывание в тропическом и субтропическом климате;
- плотно прилегающая к телу одежда;
- ряд хронических заболеваний, таких как сахарный диабет, лимфома, синдром Кушинга;
- гипергидроз (повышенная потливость);
- ожирение;
- иммунодефицит (например, ВИЧ-инфекция);
- семейная и генетическая предрасположенность.
Паховая эпидермофития является распространённым заболеванием, так, в США пациенты с этой патологией составляют до 10-20% всех посещений дерматологов. Мужчины в три раза чаще, чем женщины, болеют этой инфекцией. Наиболее часто заболевание отмечается у военнослужащих, заключённых, спортсменов. Заболевание в более редких случаях может встречаться и у детей, особенно страдающих ожирением.
Симптомы паховой эпидермофитии
Для паховой эпидермофитии характерно:
- Острое начало заболевания с переходом без лечения в вялотекущий хронический процесс.
- Появление симметрично расположенных розово-красных пятен, резко ограниченных от здоровой кожи, с шелушащейся поверхностью, которые вследствии быстрого периферического роста формируют обширные очаги до 10-15 см в диаметре.
- Формирование кольцевидных или гирляндообразных очагов с периферическим сливным или прерывистым отёчным валиком красного цвета, состоящим из папул, пустул, везикул, чешуек и с центральной зоной видимо здоровой кожи.
- Локализация сыпи в области паховых складок и внутренней поверхности бёдер, причём мошонка у мужчин нередко вовлекается в процесс, а поражения кожи полового члена не наблюдаются. Реже высыпания могут локализоваться в подмышечной области, промежности, межъягодичной складке, в складках под молочными железами.
- У части больных могут появляться дополнительные очаги поражения за пределами основного очага — так называемые отсевы.
- Приблизительно у половины больных имеется микоз стоп.
- Зуд и болезненность в очагах поражения, которая усиливается при ходьбе.
Паховую эпидермофитию следует отличать от:
- Эритразмы — хронически протекающего заболевания кожи, вызванного Corynebacterium minutissimum;
- Опрелости (интертриго, интертригинозный дерматит) — дерматита от механического раздражения кожи за счёт трения соприкасающихся складок тела;
- Стрептококкового интертриго, часто возникающего у детей и у взрослых с ожирением;
- Ограниченного нейродермита, который может проявляться в пахово-бедренных складках, на внутренней поверхности бёдер, на коже мошонки;
- Кандидоза складок, чаще возникающего у больных с сахарным диабетом;
- Чёрного акантоза, связанного с ожирением;
- Гистиоцитоза Х у детей — генетически обусловленного заболевания;
- Аллергического дерматита крупных складок, возникающего вследствие аллергии кожи к различным веществам, содержащимся в нижнем белье, одежде, дезодорантах, туалетном мыле, медикаментах;
- Инверсионного псориаза складок;
- Себорейного дерматита при его локализации в складках кожи;
- Доброкачественной семейной хронической пузырчатки Гужеро–Хейли–Хейли — наследственного буллёзного дерматоза.
Патогенез паховой эпидермофитии
При наличии благоприятных условий патогенный гриб внедряется и начинает размножаться в коже. Важное значение придается продуцируемому грибами ферменту кератиназе, который позволяет им проникать в клетки эпидермиса.
После внедрения гриб прорастает в виде ветвистого мицелия, если скорость отшелушивания (десквамации) эпителия невелика, мицелий гриба распространяется далее по прилегающим участкам кожи. В противном случае происходит либо самопроизвольное выздоровление, либо бессимптомное носительство. Решающим моментом является состояние местной иммунной защиты (макрофагов, Т-клеток, секреции IgA). Дерматофиты содержат молекулы углеводной стенки (β-глюкан), которые распознаются врожденными иммунными механизмами, такими как Dectin-1 и Dectin-2, которые активируют сходные рецепторы 2 и 4 (TLR-2 и TLR-4) и запускают механизм иммунной защиты. Определенную роль имеют ненасыщенный трансферрин плазмы (ингибирует дерматофиты, связывая их гифы), комплемент, опсонизирующие антитела и фагоцитоз нейтрофилами. Все эти механизмы препятствуют вовлечению в процесс глубоких тканей, и поэтому дерматофиты никогда не проникают дальше базальной мембраны эпидермиса. В типичных случаях скорость разрастания мицелия значительно превышает как десквамацию эпителия, так и время на формирование иммунного ответа, в результате чего образуются кольцевидные очаги с периферической зоной активного размножения грибов и с центральной, видимо, здоровой кожей, где процесс частично или полностью подавлен средствами местного иммунитета.
Классификация и стадии развития паховой эпидермофитии
Общепринятой классификации не существует. Международная классификация болезней 10 пересмотра в российской редакции определяет заболевание как В35.6 — эпидермофития паховая, оригинальная редакция — как Tinea inguinalis [Tinea cruris] — микоз складок.
В развитии заболевания можно выделить несколько стадий:
- Инкубационный (скрытый) период — от момента инфицирования до появления клинических симптомов, который составляет в среднем около 2-3 недель;
- Стадия активных клинических проявлений различной интенсивности, продолжающаяся от нескольких недель до нескольких месяцев.
В дальнейшем патологический процесс может развиваться по различным сценариям:
- переход в хроническую форму с частыми рецидивами заболевания — наиболее частый вариант;
- самопроизвольное излечение, которое наступает в редких случаях;
- бессимптомное носительство, которое может наблюдаться изначально и без стадии клинических проявлений и представляющее опасность в эпидемиологическом плане.
Без лечения заболевание может продолжаться годами, обостряясь в летнее время или при пребывании в областях с тёплым и влажным климатом.
Осложнения паховой эпидермофитии
Частым осложнением хронической формы паховой эпидермофитии является лихенизация, возникающая от расчёсов при сильном зуде, при которой процесс напоминает ограниченный нейродермит.
Другим осложнением является присоединение вторичной бактериальной инфекции, что ведёт к эрозированию очагов поражения, появлению пустул (гнойничков), мокнутию, резкой болезненности. В запущенных случаях возможно появление обширных язв.
В некоторых случаях происходит вторичное инфицирование дрожжеподобными грибами Candida, что утяжеляет течение заболевания и его лечение.
Применение для лечения препаратов, содержащих стероиды, приводит к появлению так называемого микоза инкогнито, при котором клиническая картина заболевания может кардинально меняться и становится атипичной. Кроме того, длительное применение этих препаратов может привести к атрофии кожи в очагах поражения и инфицированию пиококками.
Диагностика паховой эпидермофитии
Диагностика паховой эпидермофитии основывается на данных анамнеза, клинической картины и результатах лабораторных и инструментальных исследований.
- Наиболее распространенным и общепринятым методом диагностики является микроскопическое исследование нативного препарата чешуек кожи с очагов поражения, обработанных 10-15% раствором едкой щёлочи (КОН), при помощи которого можно выявить мицелий и споры гриба. Данный метод позволяет быстро подтвердить диагноз, недостатком является невысокая чувствительность (ложноотрицательный результат наблюдается в 15% случаев).
- Культуральное исследование с посевом материала из очагов поражения на специальную среду Сабуро, которое позволяет определить вид возбудителя и чувствительность его к антимикотическим препаратам. Недостатком метода является длительность исследования (от 3 до 6 недель).
- В последнее время для диагностики паховой эпидермофитии стал применяться метод определения ДНК возбудителя с помощью полимеразной цепной реакции (ПЦР). Самый перспективный метод диагностики, но основным недостатком является дороговизна исследования и наличие специализированной лаборатории.
- В затруднительных случаях может применяться биопсия с очагов поражения с последующим гистологическим исследованием.
- Осмотр лампой Вуда позволяет отдифференцировать паховую эпидермофитию от эритразмы, при которой отмечается кораллово-розовое свечение очагов.
Во всех случаях диагноз заболевания должен быть подтвержден лабораторными методами исследования.
Лечение паховой эпидермофитии
Лечение паховой эпидермофитии должно включать в себя:
- применение этиотропных средств: фунгистатических (подавляющих жизнедеятельность гриба) и фунгицидных (уничтожающих грибы);
- мероприятия, направленные на устранение факторов, способствующих развитию заболевания или возникающих в процессе течения болезни (патогенетическое лечение);
- применение препаратов, влияющих на объективные и субъективные симптомы заболевания (симптоматическая терапия).
Для лечения применяются препараты группы имидазолов, триазолов и аллиламинов.
Перспективным и эффективным является новый азоловый антимикотик люликоназол, обладающий фунгицидным действием против различных видов дерматоф10тов5 более сильным, чем тербинафин. Применяется в форме 1% крема один раз в день в течение 1–2 недель. Одобрен US Food and Drug Administration для лечения микозов паховой области.
При наличии острых воспалительных явлений применяют примочки:
- и10тио5, раствор 5-10% (D) 2–3 раза в сутки наружно в течение 1–2 дней;
- бриллиантовый зеленый, водный раствор 1% (D) 1–2 раза в сутки наружно в течение 1–2 дней;
- фукорцин, раствор (D) 1–2 раза в сутки наружно в течение 2–3 дней;
с последующим назначением 10аст5и мазей, содержащих противогрибковые и глюкокортикостероидные лекарственные средства:
- миконазол + мазипредон (B) 2 раза в сутки наружно в течение 7–10 дней;
- изоконазол нитрат + дифлукортолон валерат (B) 2 раза в сутки наружно в течение 7–10 дней;
- 10лот5имазол + бетаметазон, крем (B) 2 раза в сутки наружно в течение 7–10 дней.
При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве «примочки» и комбинированные антибактериальные препараты:[re10ere5ce:14]
- ихтиол, раствор 5–10% (D) 2–3 раза в сутки наружно в течение 2–3 дней;
- натамицин + неомицин + гидрокортизон, крем (B) 2 раза в сутки наружно в течение 3–5 дней;
- бетаметазон дипропионат + гентамицина сульфат + клотримазол, мазь, крем (B) 2 раза в сут10и н5ружно в течение 3–5 дней.
В большинстве случаев для лечения достаточно местного применения лекарственных средств. В отдельных случаях при распространённом процессе и наличии осложнений возможно назначение системной терапии:
- итраконазол 100 мг 1 раз в сутки в течении 14 дней;
- тербинафин 250 10г 15раз в сутки в течении 2-3 недель.
При выраженном зуде рекомендуется назначение антигистаминных и седативных препаратов.
Важным моментом является борьба с потливостью, которая способствует возникновен10ю р5цидивов. Уменьшение гипергидроза достигается ежедневным обмыванием кожи складок прохладной водой или обтирание ее влажным полотенцем с последующим тщательным высушиванием. Помимо этого, рекоменду10тся5обтирать кожу 2% салициловым или 1% таниновым спиртом с последующей присыпкой 10% борной пудрой, амиказолом, певарилом, батрафеном, толмиценом.
Прогноз. Профилактика
Прогноз при паховой эпидермофитии благоприятный. При вовремя и правильно назначенном лечении быстро наступает выздоровление. Однако, если факторы риска не устранены, возможно повторное инфицирование, так как иммунитет после перенесённого заболевания не формируется. Поэтому во избежание нового заражения и возникновения заболевания необходимо исключить все факторы риска и соблюдать профилактические меры:
- не пользоваться чужим постельным бельем, полотенцами, мочалками;
- при посещении бассейнов, саун, бань, пляжей использовать простыни, подкладки;
- при посещении общественных туалетов применять специальные накладки на сидения унитазов;
- бороться с ожирением и потливостью;
- стараться не носить тесную и облегающую одежду;
- после купания тщательно высушивать область паха полотенцем или феном;
- при первых признаках заболевания обращаться к врачу.
Список литературы
- Drake LA, Dinehart SM, Farmer ER, Goltz RW, Graham GF, Hardinsky MK, et al. Guidelines of care for superficial mycotic infections of the skin: Tinea corporis, tinea cruris, tinea faciei, tinea manuum, and tinea pedis. Guidelines/Outcomes Committee. American Academy of Dermatology. J Am Acad Dermatol 1996;34(2 Pt 1):282-6
- Jaradat SW, Cubillos S, Krieg N, Lehmann K, Issa B, Piehler S. Low DEFB4 copy number and high systemic hBD-2 and IL-22 levels are associated with dermatophytosis. J Invest Dermatol 2015; 135:750-8
- Foster KW, Ghannoum MA, Elewski BE. Epidemiologic surveillance of cutaneous fungal infection in the United States from 1999 to 2002. J Am Acad Dermatol. 2004 May. 50(5):748-52
- Patel GA, Wiederkehr M, Schwartz RA. Tinea cruris in children. Cutis. 2009 Sep. 84(3):133-7
- Dahl MV. Dermatophytosis and the immune response. J Am Acad Dermatol 1994;31(3 Pt 2): S34-41
- Tainwala R, Sharma Y. Pathogenesis of dermatophytoses. Indian J Dermatol 2011; 56:259-61
- Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2014. — 1024 с
- Родионов А. Н. Грибковые заболевания кожи: руководство для врачей (2-е изд.). — СПб: Издательство «Питер», 2000. — 288 с.
- Wan SJ, Lara-Corrales I. An unresponsive rash to topical steroids: tinea incognito. Arch Dis Child. 2018 Jan;103(1):13
- Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. — 5-е изд., перераб, и доп. — М.: Деловой экспресс, 2016. — 768 с.
- Sahoo AK, Mahajan R. Management of tinea corporis, tinea cruris, and tinea pedis: A comprehensive review. Indian Dermatol Online J. 2016 Mar-Apr;7(2):77-86
- Hazlianda C, Muis K, Lubis I. A Comparative Study of Polymerase Chain Reaction-Restriction Fragment Length Polymorphism and Fungal Culture for the Evaluation of Fungal Species in Patients with Tinea Cruris. Open Access Maced J Med Sci. 2017 Nov 21;5(7):844-847
- Weitzman I, Summerbell RC. The dermatophytes. Clin Microbiol Rev 1995; 8:240-59
- Сергеев А.Ю., Сергеев Ю.В. Грибковые инфекции. Руководство для врачей. – М.: «БИНОМ», 2003. – 440 с.
Клинические cлучаи
Случай паховой эпидермофитии у больного сахарным диабетом
Автор клинического случая: Хайретдинов А. В. Венеролог, стаж 20 лет Дата публикации |
В хозрасчетную поликлинику на «Юношеской библиотеке» (г. Уфа) обратился мужчина в возрасте 44 лет с высыпаниями в области промежности. После оформления необходимой документации был направлен к в
