Воспаление подмышечного нерва симптомы

Нерв подмышечный обеспечивает движение руки кнаружи. Невропатия характеризуется снижением подвижности верхних конечностей, болями разной степени интенсивности и другими нарушениями.
Развивается расстройство под воздействием опухолевых процессов, механических повреждений, системных инфекций и других причин. Тактика лечения разрабатывается с учетом причин развития нарушения нервной проводимости.

Особенности строения нерва и развитие болезни
Подмышечный нерв начинается в районе заднего пучка плечевого сплетения и, опускаясь вниз, проходит через:
- подлопаточную область;
- подмышечную впадину;
- дельтовидную мышцу.
Проекция подмышечного нерва после того, как он покидает дельтовидную мышцу и разделяется на две ветви, проходит на 5 см ниже акромиального отростка на наружной поверхности верхней конечности. Такая топография обуславливает особенности развития невропатии.
Подмышечным нервом иннервируется только дельтовидная и малая круглая мышцы.
При этом синдромы поражения данных ветвей ЦНС по характеру проявления сходны с невропатиями других нервных волокон, пролегающих в верхних конечностях. Это осложняет постановку диагноза и подбор подходящего лечения.
Чаще невропатия и неврит развиваются по причине механического поражения нервных пучков. При невропатии возникает компрессия, при неврите — воспаление. Это приводит к нарушению иннервации мышц и развитию симптомов.
Причины патологии
Как было отмечено, к поражению подмышечного нерва в большинстве случаев приводит плексопатия.

Она возникает из-за нарушения функционирования волокон плечевого сплетения под воздействием:
- переломов плечевого сустава;
- опухолевых образований;
- неудачного хирургического вмешательства;
- продолжительного приема лекарств, в состав которых входят фенитоин и хлорохин;
- системных инфекций (туберкулез, дифтерия и другие);
- интенсивного либо частого переохлаждения;
- острого дефицита витаминов группы В;
- радиационного облучения;
- острой интоксикации организма;
- физических перегрузок;
- патологий эндокринной системы.
Невропатия быстро возникает при механическом повреждении тканей плечевого сустава. Остальные причины провоцируют медленное развитие патологического процесса и постепенное снижение иннервации мышечных волокон в верхних конечностях.
Признаки защемления
Пациентов, как правило, беспокоят следующие клинические явления при защемлении нерва под мышкой:
- интенсивные боли в руке, в основном жгучего характера;
- онемение всей руки или ее части;
- нарушение подвижности конечности;
- отечность;
- непроизвольные мышечные подергивания, спазмы, судороги;
- нарушение температурного восприятия;
- ощущение «мурашек».

Подмышечный нерв иннервирует только две мышцы, поэтому одна из них, если развилась невропатия, способна взять часть функций другой. Благодаря этому, пораженная конечность сохраняет прежнюю подвижность. Выявить нарушение в подобных ситуациях способен только невропатолог с помощью специальных тестов.
При постановке диагноза и разработке схемы лечения важно дифференцировать невропатию и неврит. Невропатия характеризуется менее выраженной симптоматикой и возникает при защемлении нервных окончаний. Отмечается ослабление мышечных волокон верхней конечности, снижение подвижности руки, нарушение чувствительности кожи.
При поражении подкрыльцового нерва, кроме приведенных выше симптомов, возможно:
- образование трофических язв;
- посинение кожи;
- повышение ломкости ногтей;
- иссушение кожи;
- локальные потливость и алопеция;
- появление пигментных пятен.
При неврите кроме онемения и боли пациент испытывает затруднения с поднятием пораженной конечности.
Поражение двигательных волокон может привести к парезу или параличу конечности. Также не исключено ослабление мышечных тканей.
Диагностика
Повреждение подмышечного нерва вызывает симптомы, схожие с рядом других патологий, поэтому требуется комплексное обследование для определения болезни.

Диагностика пациента начинается со сбора информации о возможных причинах развития нарушения. Проводится специфический тест для оценки чувствительности кожи на пораженной конечности и подвижности руки. При необходимости назначается электромиография, позволяющая оценить текущую нервную проводимость. С целью определения причин развития патологии применяются МРТ, КТ, анализ крови, другие диагностические процедуры.
Традиционная терапия
Тактика лечения нейропатии подмышечного нерва разрабатывается с учетом как характера поражения, так и особенностей провоцирующего фактора.
Лечение проводится с использованием противовоспалительных и обезболивающих мазей. Эти препараты временно купируют основные симптомы. Дополнительно назначается прием витаминов В, которые восстанавливают нервную проводимость.
При необходимости для нормализации работы мышц прибегают к спазмолитикам.
При интенсивных болях рекомендуют принимать нестероидные противовоспалительные препараты на основе ибупрофена или анальгетики («Спазмалгон», «Баралгин» и другие) в форме таблеток. При обострении неврита подмышечного нерва проблемные зоны обрабатывают мазями с охлаждающим эффектом. В этот период запрещено использовать разогревающие средства.
Такие средства рекомендованы во время ремиссии. Они улучшают микроциркуляцию крови в проблемной зоне и нормализуют обмен веществ между тканями. В запущенных случаях для купирования боли назначаются седативные лекарства либо нейролептики.

При опухолях и сложных переломах назначают хирургическое вмешательство. При патологиях эндокринной системы пациенту необходимо принимать гормональные лекарства.
Другие методы лечения
При обострении неврита назначают физиотерапевтические процедуры:
- УВЧ;
- ПеМП;
- УФО;
- диадемические токи;
- интерференционные токи.
На стадии ремиссии вместо указанных процедур применяют электростимуляцию пораженных мышц. Физиотерапией удается восстановить нервную проводимость, устранить отечность, повысить тонус местных тканей и приостановить развитие атрофии.
Дополнительно назначают:
- иглоукалывание;
- парафиновые и грязевые аппликации;
- лазеропунктуру.

Хороший эффект демонстрирует массаж: усиливается проток к обработанной зоне, улучшается тканевый обмен. Массаж плечевого сустава в период обострения запрещен, так как возможно ухудшение состояния пациента .
Осложнения
Характер и особенности осложнений после нейропатии подмышечного нерва зависят от степени поражения тканей в плечевом суставе.
В 80% случаев после травм проводимость тканей восстанавливается без стороннего вмешательства.
У остальных пациентов возможно снижение чувствительности кожи вдоль подмышечного нерва, слабость мышц, ограниченная подвижность конечности (парез). В тяжелых ситуациях развиваются паралич, трофические язвы или атрофия тканей.
9. Межреберная невралгия. Невропатия межреберных нервов может быть следствием сдавления в щели между наружными и внутренними межреберными мышцами при наличии параневральных липом. В этих случаях можно выявить наличие болезненного при пальпации опухолевидного образования по ходу межреберья; пальпация и перкуссия опухоли сопровождается иррадиацией боли в зону иннервации соответствующего нерва.
Вторым пунктом компрессии межреберного нерва может быть участок чрезмерно подвижной верхушки реберного хряща (8, 9, 10 ребер), на котором происходит сдавление межреберного нерва (синдром кончика ребра). В этих наблюдениях внезапно возникающая пронизывающая боль по ходу межреберного нерва, которая связана с резкими движениями (кашлем, чиханьем) или боль возникает синхронно с дыхательными движениями.
Третий уровень компрессии межреберных нервов локализуется в фасциальных щелях влагалища прямой мышцы живота, где ущемляются передние ветви 7 — 12 межреберных нервов (может вовлекаться одна или несколько ветвей). Данный туннельный синдром (синдром прямой мышцы живота) может быть причиной выраженных абдоминальных болей, сопровождаться напряжением мышц передней брюшной стенки. Обычно это служит поводом к дифференциальной диагностике с острой патологией брюшной полости.
Описанный вариант невропатий встречается очень редко. Поэтому в подавляющем большинстве случаев «межреберная невралгия» — только диагностическая ширма. Как правило, причиной невралгий этой локализации являются либо опухоли спинного мозга, либо опухоли позвоночника.
Кроме того, данная патология возникает при компрессии нерва, проходящего через множественные мышечные фасции в пространстве между двумя соседними ребрами. В 80% случаев межреберная невралгия является одним из вариантов проявления (осложнения) радикулита. Однако бывают межреберные невралгии, не связанные с остеохондрозами и радикулитами. Причиной возникновения этих межреберных невралгий является последствие травмы грудной клетки, туннельная невропатия кожной веточки, поражение участка нерва вирусной инфекцией (herpes zoster и другие).
Межреберная невралгия характеризуется болями постоянного характера, временами резко усиливающимися, в одной или нескольких межреберных областях. Иногда боли носят опоясывающий характер. При большой интенсивности боли могут отражаться в область плеча и спины с одной стороны. Межреберные нервы, начинаясь справа и слева от позвонков, диагонально следуют вниз через боковые области в межреберных промежутках. А затем они следуют диагонально вверх, к краям грудины.
Межреберная невралгия поражает, как правило, одну сторону тела, в основном левую, и особенно промежутки между пятым и девятым ребрами. Боль полуопоясывающего характера в области груди, спины и бокового абдоминального региона может сопровождаться герпетическими высыпаниями. Они локализуются всегда слева и имеют связь с кожно-висцеральным рефлексом. Дыхательные движения вызывают боль. Для этого типа невралгии существуют 3 точки Балле: вертебральная, латеральная грудная и грудинная (стернальная). Все они располагаются в местах выхода на поверхность многочисленных веточек кожных нервов, отходящих от межреберного нерва.
В 80% случаев межреберная невралгия является одним из вариантов проявления (осложнения) остеохондроза или радикулита. Вирус, после внедрения в корешок нерва и спинной мозг, последовательно двигается к периферии, к коже, поражая одну за другой нервные клетки. Нервная веточка от воздействия вируса увеличивается в диаметре и зажимается в одном из фасциальных отверстий.
Бывают межреберные невралгии, не связанные с радикулитами. Причиной возникновения этих межреберных невралгий является последствие травмы грудной клетки, мышц, нервов и фасциальных отверстий, туннельная невропатия кожной веточки, поражение участка нерва вирусной инфекцией (herpes zoster и другие), которые начинают движение по нерву от кожи (от периферии) к спинному мозгу, то есть в обратном направлении.
Межреберная невралгия характеризуется болями постоянного характера, временами резко усиливающимися, в одной или нескольких межреберных областях. Иногда боли носят опоясывающий характер. При большой интенсивности они могут отражаться в область плеча и спины с одной стороны.
Лечение: Самое эффективное – это введение в место компрессии нерва дипроспана, прогревание сухим теплом. Часто бывает эффективно лечение точечным массажем, втиранием мазей на основе пчелиного и змеиного яда.
10. Туннельная невропатия подмышечного нерва обусловлена сдавлением его в четырехстороннем отверстии, образованном длинной головкой трехглавой мышцы плеча, плечевой костью, малой и большой круглыми мышцами. Отмечаются боль в области задненаружного отдела плечевого сустава и плеча, атрофия и слабость дельтовидной мышцы, непостоянно возникают гипалгезии на наружной поверхности верхней трети плеча. Боль усиливается при внутренней ротации плеча. Локальная болезненность выявляется при пальпации верхней трети заднемедиальной поверхности плеча.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
11. Места компрессии нервов в области суставов руки. Непосредственной причиной воспаления нервов является их компрессия в различных местах: в мышечных фасциях, в местах спазма крупных мышц, в отверстиях сухожилий и внутри поперечных держателей сухожилий. После компрессии нерв опухает, и часто на протяжении всей своей длины. После того, как опухают нервы руки, начиная от позвоночника и кончая пальцами, происходит ущемление нерва в самых «узких местах», в области суставов: в плечевом, в локтевом и в запястье. Смотрите рисунок 17.

Рисунок 17. «Узкие места» для опухших нервов руки, места компрессии нервов.
Симптоматика поражения основных стволов периферических нервов конечностей приведена в этой главе. Одновременно описывается клиническая картина только тех вариантов невропатий, которые наблюдаются при туннельных (капканных) поражениях. При этом упоминаются только варианты, актуальные для практики.
Примерная соотносительная частота отдельных туннельных синдромов такова: сдавление срединного нерва в запястном канале — 45%, компрессия локтевого нерва в кубитальном канале — 15%, малоберцового нерва напротив головки малоберцовой кости — 10%, болезнь Рота — Бернгардта — 7%, сдавление лучевого нерва на плече — 4%, большеберцового нерва в тарзальном канале — 7%, подвздошно-пахового нерва — 3%. Другие туннельные синдромы встречаются с частотой до 1—2% каждый.
Осложнение плечевых плекситов – воспаление, отек и компрессия нервов руки по всей их длине. В 33% случаев длительная компрессия нескольких нервных корешков (реже одного) в шейном и грудном отделе позвоночника приводит к осложнению в виде тотального отека всех нервов руки, начиная от позвоночника и кончая кончиками пальцев. Отекший нерв увеличивается в диаметре, а поэтому зажимается (компрессируется) между связками и костями всех трех суставов руки: в плечевом суставе, локтевом и запястном (карпальном). Клинически радикулит будет проявляться болью всей руки при движении и онемением (анестезией) одного или нескольких пальцев.
При радикулите и отеке нервов руки по всей его длине врач при нажатии пальцем определит сильную болезненность в четырех точках: в нескольких (или одной) точках около остистых отростков позвоночника, в нескольких (или одной) точках плечевого сустава, в нескольких (или одной) точках локтевого сустава, в нескольких (или одной) точках запястья. При множественной компрессии нервов руки возникает болезнь Стейнброкера (синдром плечо — кисть), которая характеризуется припухлостью кисти, болезненной тугоподвижностью плечевого сустава, интенсивной (жесткой) болью в плече, контрактурой мышц. Сжатие кисти в кулак усиливает боль. Постепенно развиваются гипотрофия мышц кисти и остеопороз кисти.
Самым эффективным лечением радикулита и полиневрита руки является прогревание, массаж и иглотерапия вышеперечисленных суставов, а при отсутствии эффекта после 3 сеансов иглотерапии, надо вводить в наиболее болезненные две точки дипроспан.
Все суставы окружены «мешком» в виде суставной сумки. Кроме того, все суставы окружены лентой в виде связочного аппарата типа фасции или апоневроза, которые называют «держателями». Эти фасции-апоневрозы удерживают в компактном состоянии сухожилья и мышцы, расположенные вокруг сустава, в момент их напряжения. Самые мощные поперечные фасции располагаются над локтевым и над коленным суставами. Не менее мощная лента поперечного апоневроза располагается над костями запястья и в области голеностопного сустава. Роль этих поперечных фасций состоит в удержании сухожилий мощных мышц в компактном состоянии при напряжении соответствующих мышц. Нервы проходят внутри этих поперечных фасций. Если нерв воспаляется от травмы, опухает и компрессируется внутри отверстия поперечной связки. Возникает компрессионный неврит.
Этиопатогенез компрессионного неврита не отличается от туннельной невропатии. Другой механизм туннельной невропатии, который возникает внутри сустава – растяжение и ушиб поперечного апоневроза, далее возникает асептическое воспаление связочного аппарата и такое же ущемление нерва. Диагностика ущемления нерва простая: врач обдавливает большим пальцем всю поверхность сустава. В том месте, где произошла компрессия нерва, пациент испытывает сильнейшую боль.
В 74% случаев возникновение компрессионного неврита происходит при его ущемлении в месте прохождения поперечных фасций над суставами. В 26% случаев ущемление нерва происходит вне сустава: внутри мышечной массы плеча, предплечья, бедра, голени. Клиника компрессионного неврита описана ниже вместе с невритами, которые возникают после травмы острыми осколками при переломах костей, после резаных ран, инъекционных невритов и так далее.
Молостов Валерий Дмитриевич
ведущий иглотерапевт Белоруссии,
невропатолог, мануальный терапевт,
кандидат медицинских наук,
e-mail: [email protected]
Смотрите также:
У нас также читают:
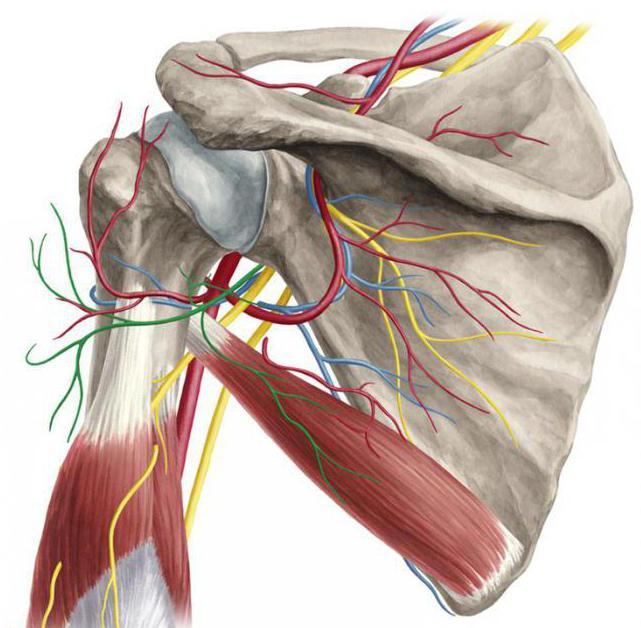
Подмышечный нерв и лучевой являются составляющими заднего ствола плечевого сплетения. Под плечевой сустав проходит нерв, дающий ветвь, которая иннервирует малую круглую мышцу, осуществляющую ротацию руки кнаружи. Далее подкрыльцовый нерв проходит позади латеральной плечевой кости перед тем как разделиться на заднюю и переднюю ветви, снабжающие часть дельтовидной мышцы. К задней ветви относится кожный нерв, который иннервирует кожу над латеральной поверхностью дельтовидной мышцы. Рассмотрим более подробно подмышечный нерв. Анатомия его уникальна.
Повреждение нерва
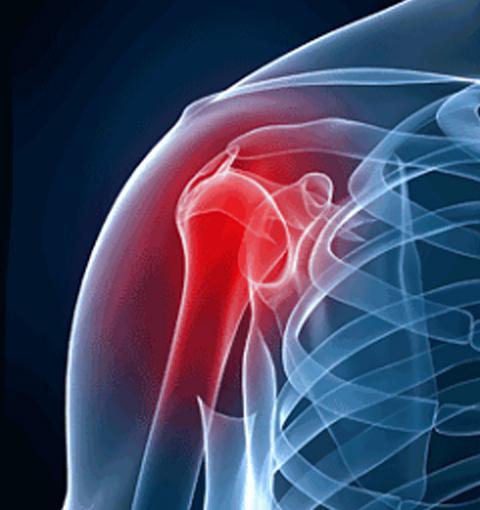
Чаще всего повреждение подмышечного нерва происходит при переломе плечевой кости или дислокации плеча. В некоторых случаях поражается во время идиопатической плексопатии плечевого сплетения только подкрыльцовый нерв. Чем грозит повреждение подмышечного нерва? Разберемся в данной статье.
Основное клиническое проявление компрессии подкрыльцового нерва – это нарушение функции отведения плеча из-за слабости дельтовидной мышцы. Отводить руку начинает надкостная мышца, а потому пациент может сохранить ограниченную способность отводить руку. И хотя может быть слаба малая круглая мышца, это не всегда заметно на клиническом обследовании в результате нормального функционирования подкостной мышцы.
Диагноз можно подтвердить, только выявив слабость дельтовидной мышцы и патологические показатели ЭМГ, которые относятся к малой круглой и дельтовидной мышцам. СПНВ подкрыльцового нерва при осуществлении поверхностных записей с мышцы (дельтовидной) служит средством выявления задержки потенциала или сниженной амплитуды МПД подкрыльцового нерва.
Невропатия верхней конечности – достаточно часто встречающееся заболевание в работе врача-невролога. Поврежден может быть как один подмышечный нерв, так и несколько нервов сразу, в связи с чем будет отличаться и клиническая картина болезни. Вне зависимости от причин, вызвавших заболевание, больной начинает ощущать боли, потерю чувствительности, чувство дискомфорта и другие характерные симптомы.
Причины
Зачастую, пациенты, столкнувшиеся с невропатией верхних конечностей, считают, что их проблемы связаны с недостатком сна и усталостью, восстановить которые можно при помощи соответствующего отдыха. Множество причин может привести к полинейропатии рук. К наиболее распространенным отнесены:
- Опухолевые заболевания — причем опухоли не обязательно располагаются в области плеча и подмышечной впадины. Локализация может быть любой.
- Операции, перенесенные ранее (на месте хирургического вмешательства кровь со временем перестает циркулировать нормально, а это, в свою очередь, способствует атрофии мышц и образованию отека, в том числе сдавливанию нервных пучков, что и приводит к нейропатии).
- Долгое использование лекарственных средств с содержанием хлорохина и фенитоина — данные вещества действуют негативно на нервные волокна.
- Травмы конечностей с последующим развитием отека, сдавливающего нерв — как следствие, возникает нейропатия.
- Разные перенесенные инфекции, например, туберкулез, грипп, дифтерия, ВИЧ, герпес, малярия и прочие.
- Регулярное переохлаждение — организму очень вредно снижение температур и длительное нахождение в этом состоянии.
- Недостаток определенных групп витаминов в организме, зачастую витамина В.
- Облучение — воздействует на организм крайне негативно.
- Интоксикации организма.
- Чрезмерные и сильные физические нагрузки на мышцы.
- Эндокринные заболевания, сахарный диабет в том числе.
Как именно проявляет себя поврежденный подмышечный нерв?
Симптомы
Симптоматика может быть разделена на сопутствующую и основную. При проявлении основных симптомов, человек ощущает жгучие болевые ощущения, преследующие его на протяжении всего дня, а также чувство онемения пальцев, руки в целом и кисти. При сопутствующей симптоматике проявляется:
- затруднения при движении руками;
- отечность;
- нарушения координации движений;
- непроизвольные сокращения мышц, судороги, спазмы;
- снижение температурной чувствительности;
- неприятные ощущения мурашек.
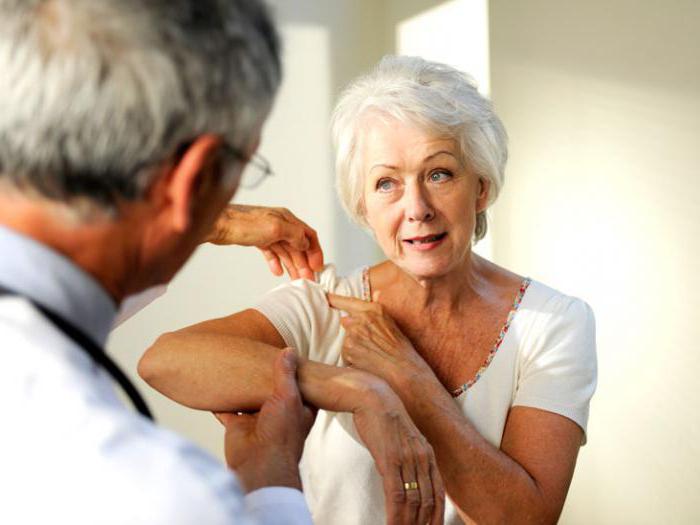
Поврежденный подмышечный нерв: диагностика
Чтобы подобрать подходящий метод лечения, очень важно провести полноценный осмотр пациента, сделать тесты, взять специальные пробы, оценить рефлексы и силу мышц. К инструментальным методам диагностики относятся: магнитная томография, электронейромиография.
Эти методы позволяют обнаруживать повреждения нервов, выявить причину и степень нарушений проводимости. В случае необходимости, специалист может направить пациента на проведение дополнительных анализов для исключения другой патологии. И лишь после получения результатов можно поставить диагноз. Очень информативнатопография подмышечного нерва.
Невропатия
Невропатия подкрыльцового нерва сопровождается ограничением (невозможностью) отведения плеча, его движения назад и вперед, нарушением чувствительности зоны иннервации, атрофией дельтовидной мышцы. Компрессия четырехстороннего отверстия – туннельный синдром подкрыльцового нерва (трехглавая, большая и малая круглые мышцы, плечевая кость). Боль локализована в плечевой области и усиливается при ротации и отведении плеча. Дифференциацию стоит проводить от дискогенного шейного радикулита и плечелопаточного периартроза.
Неврит
Неврит – заболевание периферического нерва (лицевого, межреберного, затылочного, нервов конечностей), имеющее воспалительный характер и проявляющееся болями по ходу нерва, мышечной слабостью иннервируемой области, нарушением чувствительности. При поражении нескольких нервов болезнь называют полиневритом. Проекция подмышечного нерва здесь играет важную роль.
Функции нерва, область иннервации и степень поражения определяют клиническую картину неврита. В большинстве случаев периферические нервы состоят из различного типа нервных волокон: вегетативных, чувствительных, двигательных. Для любого вида неврита характерны симптомы, вызванные поражением каждого типа волокон:
- трофические и вегетативные нарушения вызывают появление трофических язв, отечность, ломкость ногтей, синюшность кожи, сухость и истончение кожи, депигментацию и местное выпадение волос, потливость и прочее;
- расстройства чувствительности вызывают выпадение или снижение чувствительности зоны иннервации, парестезии (ощущение мурашек, покалывания), онемение;
- нарушение активности движений вызывает выпадение или снижение сухожильных рефлексов, парез (частичное) или паралич (полное) снижение силы иннервируемых мышц, атрофию.
Первые признаки
В основном первыми признаками поражения нерва является онемение и боль. Клиническая картина некоторых видов невритов демонстрирует специфические проявления, которые связаны с областью, которую подмышечный нерв иннервирует.
Неврит подмышечного нерва выражается в невозможности поднятия руки в сторону, повышении подвижности плечевого сустава, сниженной чувствительностью верхней трети плеча, атрофии дельтовидной мышцы.
Изолированно подкрыльцовый нерв поражается при ранении плечевого сплетения или вывихе головки плеча. Это ведет к выпадению поднятия руки до горизонтального уровня.
На небольшой полосе кожи по задненаружной поверхности верхней части плеча нарушается чувствительность. В некоторых случаях происходит травмирование бокового кожного нерва предплечья и нарушения при этом чувствительности на наружно-тыльной, лучевой стороне предплечья. Все это нервы подмышечной области.
Чтобы быстро сориентироваться в поражении нервов верхних конечностей, в особенности локтевого, срединного и лучевого, вполне достаточно будет исследовать у пациента некоторое типичные движения пальцев, кисти и предплечья. Но для начала стоит убедиться в отсутствии препятствий механического характера к движению из-за развития анкилозов или контрактур. Когда пациент будет выполнять необходимые движения, специалисту будет нужно убедиться в сохранности силы и объема этих движений.
Группы мышц
Следующая группа мышц входит в двигательную иннервацию подкрыльцового (подмышечного) нерва:
Дельтовидная мышца С5-С6:
- Во время сокращения задней части поднятое плечо тянет назад.
- Во время сокращения средней части плечо отводится до горизонтальной плоскости.
- Во время сокращения передней части поднятую вверх конечность тянет вперед.
Малая круглая мышца С4-С5, способствующая вращению плеча кнаружи.
Тест
Чтобы определить силу дельтовидной мышцы, можно провести следующий тест: сидя или стоя пациент поднимает руку до горизонтального уровня, а врач в это время оказывает сопротивление данному движению, пальпируя сокращенную мышцу.
При поражении подмышечного нерва происходит следующее:
- Нарушается чувствительность на поверхности плеча (верхненаружной).
- Паралич подмышечного нерва, атрофия дельтовидной мышцы.

Симптом ласточкиного хвоста заключается в том, что разгибание больной руки гораздо меньше, чем здоровой. И если посмотреть на пациента со стороны, то создается впечатление расщепленного ласточкиного хвоста и отставания в разгибании плеча.
