Воспаление поджелудочной железы диета по дням
Воспаление поджелудочной железы, или панкреатит, — серьезное заболевание, способное значительно снизить качество жизни человека. Оно может быть вызвано множеством различных причин и протекать в разных формах, но во всех случаях панкреатит вызывает проблемы с выработкой пищеварительных ферментов, а значит, нарушает саму функцию переваривания пищи и усвоения организмом питательных веществ. Врачами разработана специальная схема лечения этого заболевания, важное место в которой занимает правильное питание.
Основные правила питания при панкреатите
Поджелудочная железа — один из главных участников процесса пищеварения. Вырабатываемые ею ферменты активно расщепляют пищу, способствуя скорейшему и более полному ее усвоению. Здоровая железа с легкостью справляется с этой задачей, производя нужное количество панкреатических энзимов (ферментов). Но при возникновении воспаления чересчур жирная или тяжелая пища вызывает чрезмерно большую нагрузку на орган, еще больше ухудшая его состояние.
При панкреатите в любой его форме следует придерживаться не только жестких правил в выборе продуктов, о которых мы поговорим ниже, но и особых принципов питания, разработанных специально для того, чтобы помочь поджелудочной железе легче справляться с ее главной функцией.
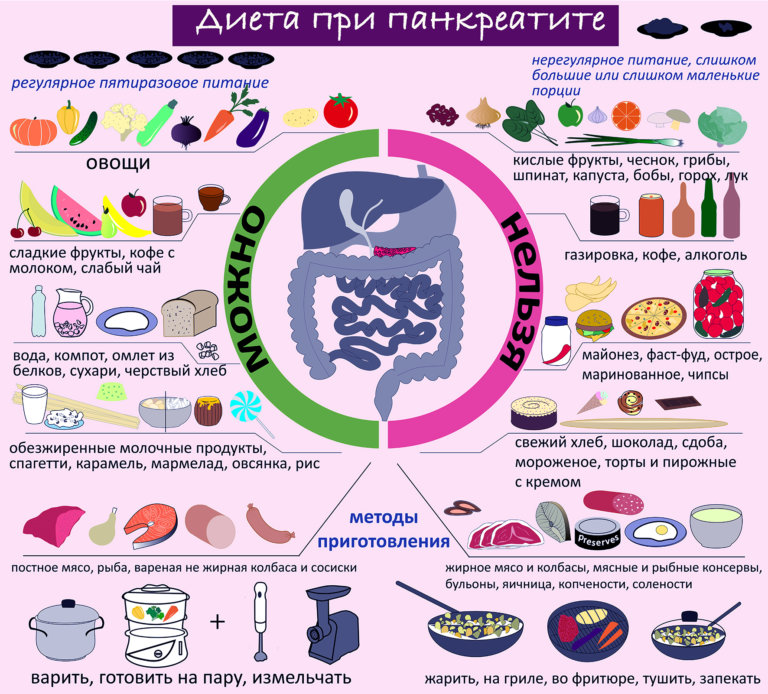
- Во-первых, следует придерживаться правил дробного питания, то есть принимать пищу часто, пять–шесть раз в день небольшими порциями — до 300 г[1].
- Во-вторых, обязательно химическое щажение поджелудочной железы и других органов пищеварения. Для этого из рациона исключают все, что может вызвать их раздражение и спровоцировать слишком активную выработку ферментов. Большинство продуктов отваривают или запекают.
- В-третьих, необходимо механическое щажение органов ЖКТ, то есть употребление в пищу блюд в измельченном или даже протертом виде (при остром панкреатите или обострении хронической формы заболевания).
Важно!
Слишком длительное применение протертых блюд также может привести к угнетению аппетита и похудению, так что при снятии обострения и улучшении состояния больного как можно быстрее переводят на непротертый вариант питания.
- В-четвертых, рацион должен содержать до 60% животного белка, то есть около 200 грамм ежедневно[2].
- В-пятых, ограничивается количество жиров до 50 г в день с равномерным их распределением по приемам пищи в течение дня. Жиры разрешено использовать только для приготовления блюд, как самостоятельное блюдо они запрещены. Например, от бутерброда со сливочным маслом придется отказаться, поскольку излишняя жировая нагрузка с большой вероятностью спровоцирует обострение заболевания и ухудшит его течение.
- В-шестых, следует ограничить количество ежедневно употребляемого в пищу сахара и сахаросодержащих продуктов до 30–40 г в день, при этом содержание углеводов должно оставаться обычным, до 350 г в день. Разрешается заменить сахар на ксилит или другие сахарозаменители.
- В-седьмых, исключается употребление продуктов, вызывающих повышенное газообразование (метеоризм).
- В-восьмых, ограничивается потребление соли. Разрешенная норма — три–пять грамм день.
О том, какие именно продукты разрешены при воспалении поджелудочной железы, а какие строго запрещены, мы расскажем ниже.
Что можно есть при панкреатите в зависимости от форм заболевания
При хроническом панкреатите в стадии стойкой ремиссии больной должен питаться в соответствии с основными требованиями, но при этом пища не обязательно должна быть измельченной или протертой. Целью диеты при хроническом панкреатите является обеспечение полноценного питания, уменьшение воспалительного процесса в поджелудочной железе, восстановление ее функций.
Из рациона исключают жареные блюда, продукты, способствующие брожению в кишечнике и богатые эфирными маслами, а также все раздражающие слизистые оболочки ЖКТ приправы и специи, экстрактивные вещества. Например, в мясе содержатся экстрактивные вещества, которые подразделяются на азотистые и безазотистые. В одном килограмме мяса содержится в среднем 3,5 г азотистых экстрактивных веществ. Больше всего азотистых экстрактивных веществ в свинине: общее их содержание достигает 6,5 г в одном килограмме мышечной ткани. Наименьшее количество экстрактивных веществ отмечается в баранине — 2,5 г на один килограмм мышц. В связи с этим в случаях, когда необходимо ограничение экстрактивных веществ, может быть рекомендована нежирная баранина.
Азотистые экстрактивные вещества — это карнозин, креатин, ансерин, пуриновые основания (гипоксантин) и др. Основное значение экстрактивных веществ заключается в их вкусовых свойствах и стимулирующем действии на секрецию пищеварительных желез.
Безазотистые экстрактивные вещества — гликоген, глюкоза, молочная кислота — содержатся в мясе в количестве около 1%. По своей активности они значительно уступают азотистым экстрактивным веществам.
Мясо взрослых животных богаче экстрактивными веществами и имеет более выраженный вкус, чем мясо молодых животных. Этим и объясняется то, что крепкие бульоны могут быть получены только из мяса взрослых животных. Экстрактивные вещества мяса являются энергичными возбудителями секреции желудочных желез, в связи с чем крепкие бульоны и жареное мясо в наибольшей степени возбуждают отделение пищеварительных соков. Вываренное мясо этим свойством не обладает, и поэтому оно широко используется в диетическом, химически щадящем рационе, при гастритах, язвенной болезни, заболеваниях печени и других болезнях органов пищеварения.
Блюда готовят на пару или запекают. Такой тип питания обычно рекомендуется на длительное время, чтобы дать поджелудочной железе возможность восстановиться. Перечень продуктов, разрешенных при хроническом панкреатите, довольно широк, так что у больного есть возможность питаться не только правильно, но и вкусно.
Лечебное питание при острой форме панкреатита и при обострении хронического панкреатита практически одинаково. В первый день заболевания оно входит в систему экстренной помощи при приступе и направлено на снижение болевых ощущений и активности поджелудочной железы. Традиционная формула — «холод, голод и покой» — как нельзя лучше отражает принципы лечения острого панкреатита и обострения хронической формы.
Для создания поджелудочной железе функционального покоя организм больного обеспечивают необходимыми питательными веществами (как правило, аминокислотами и витаминами) с помощью так называемого парентерального питания, то есть путем внутривенной инфузии (введения), минуя ЖКТ. В некоторых случаях, если у больного нет рвоты и признаков гастростаза, то есть замедления деятельности желудка, разрешается пить щелочную минеральную воду или некрепкий чай, примерно 1,5 литра в сутки. Примерно на вторые или третьи сутки пациента постепенно переводят на ограниченное энтеральное питание, а затем и на полноценное.
Лечебное питание при остром панкреатите и обострении хронической формы отличается рядом особенностей. Прежде всего, необходимо как можно скорее ввести в рацион пациента нужное количество белков, поскольку они необходимы для синтеза ингибиторов ферментов, подавляющих выработку последних поджелудочной железой. Для снижения нагрузки на орган иногда используют специальные смеси для энтерального питания, принимаемые через зонд или трубочку. Примерно спустя две недели пациенту разрешается расширенная диета с химическим и механическим щажением органов.
Больным в этот период рекомендуются различные виды слизистых супов на отварах круп или овощных бульонах, рубленые паровые блюда из нежирных сортов мяса и рыбы, паровые белковые омлеты, овощные и фруктовые пюре, свежеприготовленный творог, некрепкий чай, отвар шиповника, компоты, кисели. Соль для приготовления блюд не используется.
Лечебная диета «Стол № 5 п»: список продуктов
При диагностировании панкреатита больной вместе с медикаментозным лечением получает и рекомендацию по лечебному питанию. Специально для больных панкреатитом был разработан особый вариант диеты № 5, рекомендованной при заболеваниях печени и желчного пузыря, — диета № 5 п.
Существует два варианта этой диеты. Первый показан при остром панкреатите и обострении хронического, его назначают после голодания примерно на неделю. Калорийность рациона составляет 2170–2480 ккал.
Второй вариант, назначаемый при хроническом панкреатите в стадии ремиссии, отличается повышенным содержанием белков, суточный рацион при этой диете должен иметь энергетическую ценность примерно 2440–2680 ккал.
Примерное меню на один день согласно диете №5 п (второй вариант):
- завтрак: овсяная каша на воде, творожное суфле, морковный сок;
- второй завтрак: печеное яблоко;
- обед: суп-пюре их кабачков и моркови, рулет из говядины с тыквенным пюре, кисель ягодный;
- полдник: несдобное печенье, некрепкий чай;
- ужин: котлеты из судака на пару с цветной капустой, компот.
Список продуктов, разрешенных диетой № 5 п, выглядит следующим образом:
- Каши и крупы: манная, овсяная, гречневая ядрица, рис, приготовленные на воде.
- Молочные продукты: творог 1% жирности, простокваша и кефир с низким содержанием жира, нежирные сорта сыров.
- Супы: слизистые на отварах круп, овощные супы, супы на основе вторичных мясных бульонов, супы-пюре.
- Мясо и рыба: курица (грудка), кролик, нежирная говядина, индейка, треска, хек, минтай, щука, судак, камбала и другие нежирные сорта, отваренные или приготовленные на пару в виде биточков, котлет, фрикаделек, рулетов.
- Овощи и фрукты: кабачки, картофель, капуста брокколи, капуста цветная, морковь, томаты (с осторожностью), огурцы, тыква, сладкие яблоки и груши (желательно в печеном виде), сухофрукты. Овощи отваривают, иногда протирают.
- Соусы: неострые белые соусы типа бешамель, на овощном отваре, фруктово-ягодные.
- Сладкое: фруктовые и ягодные кисели, муссы, желе, зефир (в небольшом количестве), мед, пастила, некоторые сорта несдобного печенья.
- Другие продукты: масло сливочное и растительное для приготовления блюд, яйца куриные (белки), хлеб пшеничный вчерашний.
- Напитки: соки — морковный, тыквенный, абрикосовый, шиповниковый, минеральная вода, некрепкий чай.
Расширение диеты при улучшении самочувствия разрешено проводить только в пределах списка разрешенных блюд, не нарушая технологию приготовления и не превышая рекомендуемого объема.
Продукты, запрещенные при воспалении поджелудочной железы
Диетой № 5 п строго запрещено употребление в пищу следующих продуктов:
- Каши и крупы: горох, фасоль, ячневая и кукурузная крупа.
- Молочные продукты: молоко, сметана, сливки с повышенной жирностью, твердые сыры, жирный творог.
- Супы: на основе крепких мясных и рыбных бульонов, а также с пережаренными овощами в качестве заправки: борщ, рассольник, щи, уха.
- Мясо и рыба: жирные сорта рыбы — семга, форель, лососевая икра, копченая и соленая рыба, рыбные консервы, жирные свинина и говядина, колбаса, копчености, гусь, утка, мясные консервы.
- Овощи и фрукты: все овощные и фруктовые консервы, капуста белокочанная, лук, редис, баклажаны, болгарский перец.
- Соусы: кетчуп, аджика, горчица и все острые соусы.
- Сладкое: шоколад, мороженое, песочное тесто, кондитерские кремы.
- Другие продукты: жиры животного происхождения, ржаной хлеб и любая сдоба, грибы в любом виде.
- Напитки: соки — апельсиновый, виноградный, вишневый, томатный, газированные напитки, любой алкоголь, крепкий чай и кофе.
Нарушение диеты может спровоцировать приступ даже в том случае, если состояние больного длительное время было стабильным.
Важность ферментов при переваривании пищи
Переваривание пищи в организме идет при участии ферментов сразу нескольких видов, вырабатываемых желудком, поджелудочной железой и тонким кишечником. Каждый из энзимов отвечает за расщепление определенных составляющих пищи. При этом вырабатываются ферменты, расщепляющие:
- белки — протеазы (трипсин, химотрипсин);
- нуклеиновые кислоты — нуклеазы;
- жиры — липазы (стеапсин);
- углеводы — амилаза.
При возникновении воспаления поджелудочной железы ее способность к синтезированию ферментов существенно снижается, возникает ферментная недостаточность. Это состояние проявляется нарушением пищеварительных функций организма и всасывания им питательных веществ, возникает ряд неприятных симптомов, таких как жидкий обильный стул, обезвоживание организма, симптомы витаминной недостаточности и анемия. Может резко снизиться масса тела, нередко возникает изжога, тошнота, рвота, метеоризм. Продолжительная ферментная недостаточность очень опасна, так как без должного лечения она приводит к полному истощению организма.
Итак, правильное питание в сочетании с ферментной терапией, направленной на восполнение недостатка экзимов, вполне способно снизить неприятные проявления панкреатита и ферментной недостаточности. Самое главное — четко выполнять все назначения лечащего врача, не допуская самодеятельности в лечении.
Воспалительные
процессы поджелудочной железы или панкреатит, вызывают режущую боль, а также
доставляют массу других неудобств. К сожалению, данное заболевание встречается
как у взрослых, так
и у детей.
Помимо
медикаментозного лечения, важным условием является соблюдение диеты.
Диета при панкреатите поджелудочной железы – не только профилактические, но и лечебные действия.
Симптомы и виды панкреатита
Главным проявлением
заболевания считается болевые ощущения в области живота, причем локализация
может быть абсолютно разной. К основным проявлениям, также можно отнести –
постоянная сухость в ротовой полости, постоянное изменение температуры тела,
рвота, тошнота.
Начальная степень
заболевания, может проходить без резких болевых ощущений, рвота одноразовая.
Запущенная или
тяжелая стадия выражается сильными болями, постоянной рвотой, изменяется цвет
кожи.
Классифицируют
четыре характера течения заболевания:
- Острый.
- Рецидивирующий острый.
- Хронический.
- Обостренный хронический.
Общие принципы диеты
Диета назначается
при любом характере и на любой стадии панкреатита. Главное ее действие – убрать
нагрузку с пораженных органов.
Для более удобного
и быстрого подбора диеты, существует их классификация. При обнаружении того или
иного заболевания назначается номер диеты. Которая включает в себя разрешенные продукты,
внешний вид пищи и температурный режим.
При заболеваниях
печени, панкреатите, подагре, мочекаменной болезни назначается диета номер 5.
Отличительная черта
этой диеты – пища питательная, но содержание жира, сахара и углеводов
максимально снижено.
Примерное суточное
употребление питательных веществ:
- Белок – до 100г, из них 55% это
животное происхождение. - Жиры – до 100г, из них 20% это
растительное происхождение. - Углеводы – до 400г, из них доля
сахара составляет 10%. - Максимальная энергетическая
ценность – до 2700ккал.
Прием жидкости
составляет до двух литров.
Правила приема и
подготовки пищи:
- Первые дни, вся пища готовится
только на пару, а затем перемалывается до образования однородной массы. - Блюда, должны быть средней
температуры, примерно от 15 – 45С. - Прием пищи поделить на 4-6 раз,
при этом масса порции не должна превышать 400г. - Пищу лучше недосаливать.
- Под строгим запретом овощи, фрукты
в сыром виде.
Что можно употреблять в пищу
Продукты, которые
используют для приготовления пищи, не должны быть тяжелыми. Пища свободно
должна проходить по желудку и не создавать проблем.
Продукты,
рекомендованные при панкреатите:
- Несвежий, сухой хлеб, сухарики без
приправ. - Овощные супы с добавлением
вермишели, манки или овсянки. - Постное мясо, приготовленное на
пару или просто отварное. - Отварная рыба.
- Молочные продукты должны быть
минимальной жирности, тоже самое касается сыров. - Белковые омлеты.
- Вареные овощи – морковь, картошка,
свекла. - Максимальное количество масла –
30г. - Чай с лимоном, отвары шиповника,
минеральная вода, натуральные соки.
Что нельзя употреблять в пищу
Запрещены все
продукты, которые способствуют выработке желудочного сока. Что приведет к
разъеданию поврежденного органа.
К запрещенным
продуктам следует отнести:
- Грибные супы, а также
приготовленные на мясном или рыбном бульоне. - Свежий хлеб, а также жареная
выпечка. - Жирное мясо.
- Рыба в любом виде, кроме варенной.
- Кукурузная, перловая, пшенная
крупа. - Вареные или жареные яйца.
- Сырые и вареные овощи, такие как
капуста, редька, репа, редис, чеснок, болгарский перец. - Шоколад, варенье.
- Любые приправы и специи.
- Крепкий чай, кофе, сок винограда.
Для приготовления
пищи, запрещается использовать животные жиры.

Меню на неделю при остром панкреатите
При обострении заболевания первые
три дня организм нуждается в полном покое. Любое употребление пищи крайне
нежелательно, можно только пить негазированную жидкость.
После окончания разгрузочных дней, пищевой рацион больного начинает расширяться. Калорийность потребляемой еды ежедневно, не должна превышать 850 ккал. Через неделю, калории можно поднять до 1100 ккал.
На четвертый день
можно потихоньку вводить натуральную пищу:
- Сухой хлеб или сухари.
- Кисель или морс.
- Отвар на основе риса или овсянки.
- Картофельное пюре, только в жидком
виде. - Перетертые каши, только в жидком
виде.
Если не возникает
осложнений, то ориентировочно с 8-10 дня можно переходить к диете номер 5.
День первый.
- Омлет паровой (одно яйцо), слабый
чай без сахара, ломтик хлеба. - Четыре штуки сухого печенья, сыр
низкой жирности. - Гречневая каша 200г, варенный и
перетертый кабачок 150г, творожная масса не более 8% жира. - Яблочное пюре 100г.
- Овсяная каша 200г, тертая свекла.
День второй.
- Творог низкой жирности 200г,
слабый чай. - Небольшая порция салата 100г (вареный
зеленый горошек с варенной морковкой) можно приправить растительным маслом. - Отварная говядина 200г с тушенным
томатом без приправ, два ломтика хлеба, овсяная каша 200г. - Кисель 200г.
- Овощная похлебка 350г (картофель,
морковь, кабачок), ряженка 200г.
День третий.
- Молочная рисовая каша 200г, один
сухарик. - Творог низкой жирности 100г,
яблочное пюре. - Куриный бульон с мясом и картошкой
250г, хлеб один ломтик, отварной кабачок. - Йогурт питьевой 200г, курага три штуки.
- Отварная перетертая морковь 100г,
паровая мясная котлета 100г (говяжий фарш).
День четвертый.
- Творожная запеканка 100г, слабый
чай с небольшим количеством сахара. - Твердый сыр низкой жирности 50г.
- Суп с вермишелью 400г (мясной
бульон, вермишель, овсяные хлопья), хлеб один ломтик, паровая мясная котлета
100г (говяжий фарш). - Фруктовое пюре 200г.
- Пюре картофельное 200г, отварная
нежирная рыба 200г, цветная капуста 80г.
День пятый.
- Паровая котлета 100г (любое
нежирное мясо), варенная тертая свекла 100г, слабый чай. - Негазированная вода 200мл, сухое
печенье три штуки. - Бульон куриный с тертыми овощами
150г (картошка, морковь, кабачок), 100г гречневой каши, куриное мясо 150г, два
ломтика хлеба. - Йогурт питьевой 200г.
- Твердые сорта вареных макарон
150г, салат 150г (отварной зеленый горошек, свекла, морковь, оливковое масло),
один зефир.
День шестой.
- Тыква, печенная с медом 150г,
кефир 200г. - Творог низкой жирности 150г.
- Вареный рис с курицей 250г,
вареный кабачок, чай. - Яблочное или грушевое пюре 200г.
- Овсянка 200г, отварная телятина
150г, слабый чай, две кураги.
День седьмой.
- Манка с молоком 200г, ломтик
хлеба, чай. - Творожная масса 150г.
- Овощная масса 200г (вареный
кабачок, картошка, морковка), две рыбные котлеты на пару, йогурт питьевой 200г. - Кисель 200г.
- Бульон с курицей, картошкой и
морковкой 350г, вареная свекла, ломтик хлеба.
Помните – во время
диеты, нельзя перегружать желудок, поэтому лучше немного недоедать, сем
переедать.
Меню при хроническом панкреатите
Диетическое меню
при этой форме заболевания не такое консервативное. В этом случае не требуется
длительное голодание.
Однако, следует
строго придерживаться разрешенных продуктов и рекомендаций специалистов. Шесть
приемов пищи следует разделить на равные промежутки времени. В идеале –
желательно питаться в одно и тоже время.
День первый.
- Пшеничные хлопья с молоком 180г,
вареное куриное мясо 150г, слабый чай. - Белковый омлет (два яйца).
- Тыквенный суп 250г (тыква,
морковь, небольшая луковица), гречка 150г. - Рисовая каша на воде 250г, вареная
рыба 170г, два сухаря. - Овсяные хлопья 250г, мясо курицы
из пароварки 150г, кисель. - Кефир низкой жирности 200мл.
День второй.
- Картофельное пюре 300г (картошка,
масло сливочное 25г), паровая котлета 80г (мясо индейки или курицы), чай, можно
с молоком. - Обезжиренный творог 100г.
- Овсяный суп 350мл (овсяные хлопья,
картошка, лук), два сухарика или черствого хлеба. - Белковый омлет (два яйца), настой
с шиповником. - 220г отварной картошки, можно
добавить сливочное масло 20г, куриная котлета 150г. - Простокваша 250мл.
День третий.
- Каша тыквенная 300г, два ломтика
черствого хлеба, две тефтели из говядины (фарш говяжий, яйцо, половина
луковицы). - Белковый омлет 100г, 70г салата из
моркови и капусты. - Суп овощной 350г (кабачок,
картошка, морковь, лук), два сухаря, настой с шиповником. - Обезжиренный творог 100г.
- Манка 250г.
- Ряженка 250мл.
День четвертый.
- Овсяные хлопья 250г, две паровые
котлеты общим весом 150г (фарш кролика, лук). - Омлет белковый 100г.
- Суп с картошкой 270г (бульон
куриный, картошка, морковь, лук), два сухарика или засохшего хлеба. - Обезжиренный творог с одним
бананом 130г. - Овсяные хлопья 240г, одна паровая
котлета 80г (фарш кролика, лук). - Кефир 220г.
День пятый.
- Фруктовое пюре 300г, обезжиренный
творог 100г. - Кисель 220г, сухарик.
- Овсяный суп 350г (куриный бульон,
овсяные хлопья), подсохший хлеб. - Рыбные тефтели 200г.
- Манка 300г, один банан.
- Ряженка 240г.
День шестой.
- Каша молочная овсяная 260г, творог
низкой жирности 90г. - Белковый омлет 120г.
- Суп из тыквы 300г (тыква,
картошка, лук, морковка), вареное мясо курицы 100г. - Один банан.
- Паровые тефтели 200г (фарш
кролика, лук), черствый хлеб, слабый чай. - 220г кефира.
День седьмой.
- Каша гречневая 150г, куриная
котлета 100г (фарш куриный, лук), чай. - Творожная масса средней жирности
125г. - Суп с вермишелью 330г (куриный
бульон, вермишель, лук, морковь), черствый хлеб 50г. - Печеные яблоки 150г.
- Овсяные хлопья 200г, паровое мясо
курицы 150г, настойка с шиповником 220г. - Ряженка 250г.
Помните – точное
меню может составить только лечащий врач. Дозировка и продукты подбираются
индивидуально, исходя из массы тела, степени заболевания, возраста и
особенностей организма.
Рецепты блюд
Овощной суп
Ингредиенты:
- Кабачок – 50г.
- Картошка – 50г.
- Морковка 25г.
- Томаты – 25г.
- Лук – 10г.
- Сливочное масло – 15г.
- Сметана жирностью 10% — 15г.
Метод
приготовления:
- Морковку, лук, масло высыпать в
кипящую воду 500мл. - Картошку нарезать мелкими дольками
и высыпать, как закипит отвар. Варить 15мин. - Томаты, кабачок нарезать мелкими
кубиками и высыпать в кипящий бульон. Варить до полной готовности. - Если решите сделать суп – пюре, то
измельчите до однородной массы в блендере или миксере. - Добавить сметану и можно подавать
на стол.
Голубцы диетические
Ингредиенты:
- Листья капусты – 300г.
- Мясо говяжье – 150г.
- Рис – 50г.
- Томаты – 50г.
- Сметана жирностью 10% — 10г.
Метод
приготовления:
- Литья капусты отварить.
- Отварить мясо и перекрутить.
Соединить с вареным рисом и хорошо перемешать. - Разложить по порциям на листья,
завернуть. - Сложить в емкость, залить водой
после варки капусты. Поставить на большой огонь. - Как закипит, сверху положить
порезанные томаты. Варить до полной готовности. - Перед подачей, заправить сметаной.
Морковные сырники
Ингредиенты:
- Обезжиренный творог – 100г.
- Овсяная мука – 50г.
- Половина яйца.
- Морковка – 40г.
- Сливочное масло – 15г.
- Сметана 10% жирности – 20г.
- Курага – 10г.
Метод
приготовления:
- Морковку натираем на средней
терке. Тушим на масле пока не исчезнет жидкость. - Курагу перетереть на мясорубке.
- Смешать творог, муку, яйцо,
половину сметаны, морковку, курагу. - Формируем сырники.
- Запекаем в духовом шкафу.
- Перед подачей остудить, добавить
сметану.
Обнаружив признаки
болезни или услышав диагноз, не стоит отчаиваться и опускать руки. Только
своевременное медикаментозное вмешательство и строжайшее соблюдение диеты могут
быстро и безболезненно устранить недуг.
