Воспаление пояснично грудной фасции
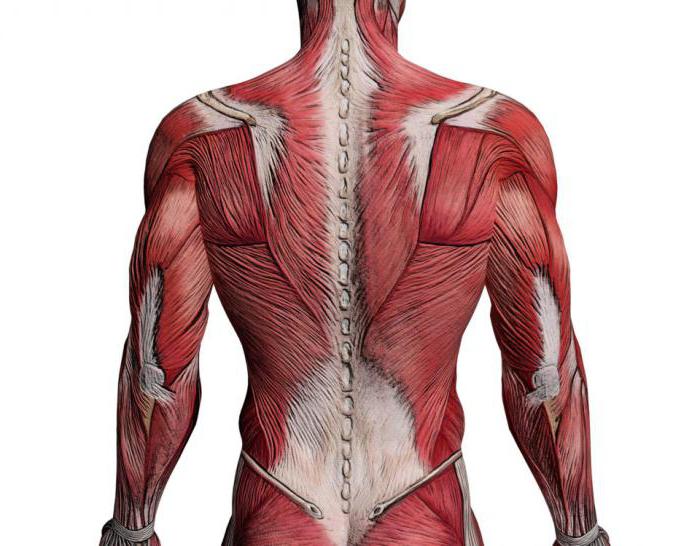
Разные причины могут лежать в основе боли в спине, от травмы диска до проблем с изменениями ткани, которые происходят со временем. В последние десятилетия мысль о том, что ваша фасция — толстая соединительная ткань, которая покрывает, организует и поддерживает все мышцы, кости, сухожилия, связки и органы тела — может быть источником боли в спине, была исследована учеными.
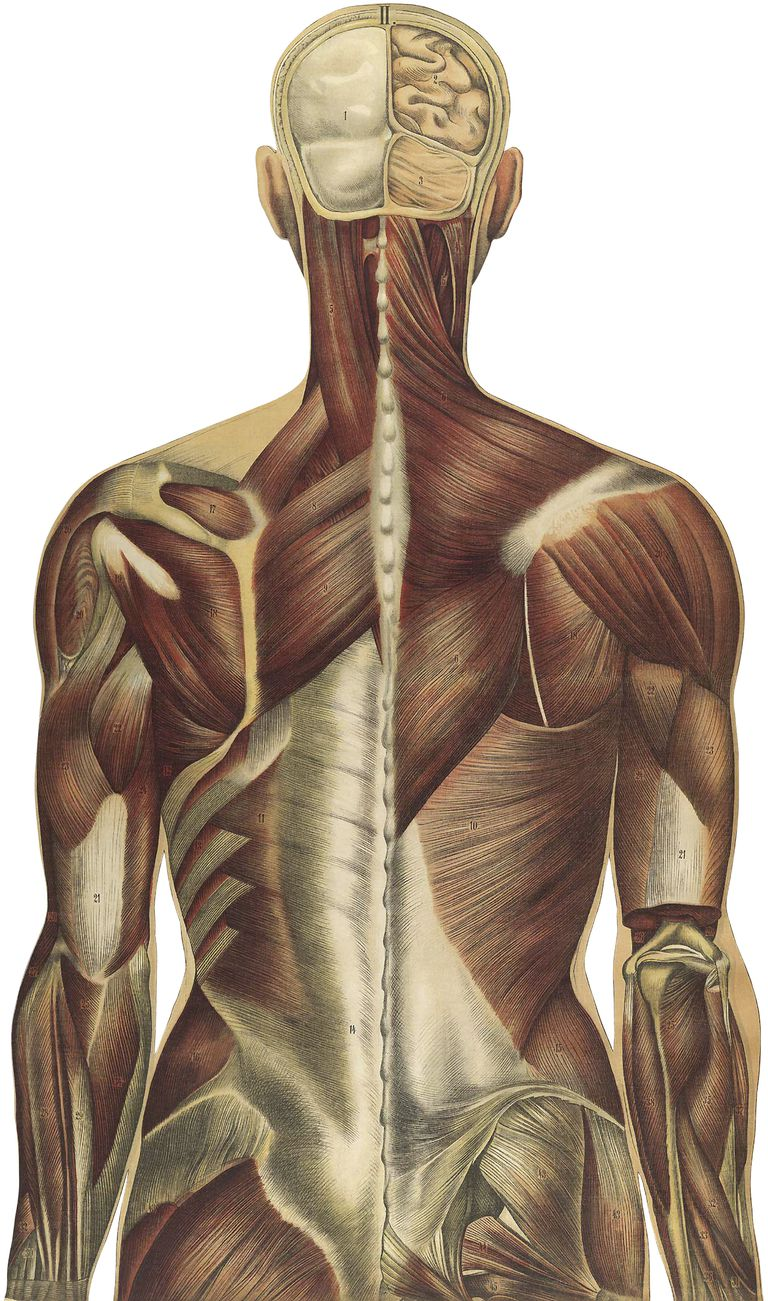
Пояснично-грудная фасция
Когда болит в пояснице, хочется знать, почему.
Есть большая широкая плоская оболочка фасциальной ткани за позвоночником и расположена как на поясничном (нижнем), так и на грудном (середине спины) уровнях.
Эта область называется пояснично-грудной фасцией.
Что такое пояснично-грудная фасция
Когда вы смотрите на нее с заднего вида анатомического рисунка или диаграммы, вы можете видеть, что она создает форму бриллианта. Из-за этой формы, ее больших размеров и ее довольно централизованного расположения на спине, фасция находится в уникальном положении, объединяя движения верхней части тела с нижней.
Волокна, составляющие пояснично-грудную фасцию, очень прочны, что позволяет оболочке соединительной ткани также оказывать поддержку. Но фасциальная ткань также имеет определенную степень гибкости. Именно это качество позволяет помочь передавать силы движения, поскольку мышцы спины сокращаются и расслабляются.
И пояснично-грудная фасция является ключевым игроком в контралатеральных движениях. Прекрасным примером этого является ходьба.
Боль в спине и пояснично-грудная фасция
Ученые и врачи точно не знают, но возможно, что пояснично-грудная фасция может играть роль — или даже более чем одну роль — при наличии боли в пояснице.
Исследование 2017 года, опубликованное в журнале Biomedical Research International, показало, что поясничная фасция может создавать боли в спине тремя возможными способами.
Во-первых, если есть микро-травмы и / или воспаление — часто они связаны между собой — это может стимулировать свободные нервные окончания в фасции. Свободные нервные окончания, как следует из названия, представляют собой концы нервов из вашей центральной нервной системы, т. е. головного и спинного мозга. Их задача — собрать информацию во внешних концах тела, в вашей коже и фасция позволяет передать ее обратно в центральную нервную систему. Как следует из теории, когда фасция, расположенная близко к коже, как пояснично-грудная, повреждается или наполнена воспалительными веществами, это передается обратно в головной и спинной мозг для обработки и ответа.
Кстати, у фасции много свободных нервных окончаний.
Во-вторых, после травмы ткани становятся неподвижными или перегруженными. На самом деле это структурное изменение, которое может изменить осанку и движения тела. Верьте или нет, структурные изменения, подобные этим, могут влиять на уровни боли, а также на качество боли, которую вы можете испытывать; ваш болевой порог может быть понижен, это означает, что боль в животе стала легче.
И, наконец, как мы видели выше, травма имеет тенденцию стимулировать нервы. Поскольку нервы разветвляются по мере того, как они исходят от вашего спинного нервного корешка до периферии вашего тела, корень ветки, которая служит поврежденной области, также может посылать сигналы боли через другую ветвь к соседней фасции.
Три слоя фасции
Пояснично-грудная фасция разделена на три слоя: задний, средний и передний слой.
Многие мышцы спины прикрепляются к фасции. Например, erector spinae, мышечная группа, проходит продольно вниз по позвоночнику.
Поясничная часть заднего слоя фасции простирается от 12-го (самого низкого) ребра до верхней части бедра (под названием подвздошного гребня). По пути соединяется с внутренней косой мышцей живота и поперечной мышцей брюшной полости. Из-за этих связей, фасция помогает соединить мышцы спины с мышцами брюшной стенки.
Широчайшая мышца спины, большие, внешне расположенные мышцы спины, которая играет важную роль опоры и перемещении веса тела с руками и плечами, берет свое начало от пояснично-грудной фасции.
Передняя часть фасции (переднего слоя) покрывает мышцу, называемую Quadratus lumborum, которая изгибает тело в сторону и помогает поддерживать здоровую вертикальную позу.

Миофасциальный синдром (МФС) — неврологическая патология, характеризующаяся непроизвольным сокращением мышц и интенсивной болью, ухудшающей общее самочувствие пациента. Участок гипертонуса в мышцах представляет собой локальное и болезненное уплотнение. Это триггерные точки, располагающиеся на пути прохождения двигательного нерва, обеспечивающего сократительную активность мышц.
В ответ на воздействие негативных эндогенных и экзогенных факторов рефлекторно возникает боль в напряженных мышцах и фасциях. Она внезапная, резкая, мучительная. Справиться с ней очень сложно. Некоторые больные не придают особого значения умеренной боли и считают ее появление естественным, пока интенсивность болезненных ощущений не достигнет максимума.

Миофасциальный болевой синдром поражает различные группы мышц, расположенные на шее, плечах, грудной клетке, спине, конечностях, животе. Больные, стараясь облегчить свое состояние и уменьшить выраженность боли, занимают вынужденное положение и заметно ограничивают свою подвижность. Невоспалительные изменения в суставах и внутренних органах, возникающие при МФС, обусловлены гипертонусом соответствующих мышечных волокон. При прогрессировании патологии поражаются новые группы мышц, течение недуга усугубляется, прогноз на лечение ухудшается. У больных нарушается работоспособность, и снижается качество жизни. Им срочно требуется квалифицированная медицинская помощь.

В официальной медицине согласно МКБ 10 синдром является заболеванием, поражающим мягкие ткани, которые окружают суставы. Миофасциальный синдром может протекать в острой, подострой или хронической форме.
- Интенсивная локальная или иррадиирующая боль характеризует острую форму патологии.
- Болезненные ощущения, возникающие при движении — признак подострой формы.
- Если дискомфортные ощущения сохраняются в триггерных зонах, а боль возникает только под воздействием провоцирующих факторов, говорят о хронизации процесса.
Миофасциальные боли не купируются приемом анальгетиков. Больным не следует рассчитывать на самопроизвольное восстановление и затягивать с посещением специалиста. Без соответствующего лечения хронический мышечный спазм приведет к тяжелым патологическим изменениям, избавиться от которых поможет только хирург.
Этиология и патогенез
Этиология МФС обусловлена врожденными и приобретенными аномалиями. Основная причина патологии — статическое перенапряжение мышцы или ее длительное нахождение в нефизиологичном положении.

Патологии, провоцирующие возникновение синдрома:
- Разница в длине нижних конечностей и неравномерное распределение физической нагрузки на разные группы мышц.
- При искривлении позвоночника раздражаются близлежащие нервы, что заканчивается спазмом мышц спины. Причинами миофасциальные боли являются сколиоз, кифоз, лордоз и их сочетания.
- При воспалении внутренних органов и деструкции суставов компенсаторно создается мышечный корсет, защищающий пораженный орган и обеспечивающий неподвижность поврежденной или больной части тела. При артритах и артрозах триггерная точка расположена в мышцах, окружающих воспаленный сустав.
- При остеохондрозе шейного отдела возникает паравертебральная боль, иррадиирующая в затылок, ключично-лопаточное сочленение, руки. Поражение поясничного отдела проявляется острой болью по ходу седалищного нерва.
- Растяжения мышц и ушибы также сопровождаются образованием триггерных точек после физической нагрузки.
- Общая или локальная гипотермия приводит к развитию МФС. Причиной лицевой формы патологии является сильный ветер в лицо или сквозняк. У больных спазм мышц не позволяет открыть рот и вызывает боль во время еды, которая сопровождается характерными щелчками.
- При дефиците витамина В развитие синдрома связано с нарушением нервной проводимости.
- Неправильное лечение переломов.
- Интоксикация некоторыми медикаментами – антагонистами кальция, бета-адреноблокаторами, сердечными гликозидами, обезболивающими средствами.
- Некоторые соматические заболевания: ИБС, амилоидоз, гемохроматоз, нейромышечные патологии, ожирение, аутоиммунные заболевания.
Факторы, провоцирующие развитие МФС:
- Старение организма.
- Длительная монотонная работа.
- Не подходящая по размеру одежда, сдавливающая мышцы и фасции.
- Постоянные стрессовые и конфликтные ситуации провоцируют мышечное напряжение, которое не проходит даже после полного морального успокоения. Длительное и упорное психоэмоциональное расстройство заканчивается развитием МФС.
- Лица, занятые умственным трудом и ведущие сидячий образ жизни, могут испытывать чрезмерную нагрузку на неподготовленные мышцы, что также становится причиной МФС.
Процесс формирования триггерных точек сопровождается болью, гипертонусом пораженных мышц, ухудшением их сократимости, появлением вегетативных расстройств и зоны отражения.
Патогенетические звенья синдрома:
- сбой в функционировании центральной и периферической нервной системы,
- аномальная импульсация от мозга к мышцам,
- хаотичность электрических сигналов, идущих от мышц к мозгу,
- самопроизвольное сокращение мышц,
- возникновение рефлекторных мышечных спазмов,
- развитие миофасциальной боли.
Синдром развивается в ответ на стимуляцию нервов, причинами которой становятся: отечность воспаленных мягких тканей, физическое перенапряжение, механическое воздействие.
Симптоматика

Симптомы МФС весьма разнообразны. Клиническая картина патологии определяется местом локализации триггерной точки. Основным признаком недуга является болевой синдром, интенсивность которого может варьироваться от неприятных, дискомфортных ощущений до мучительной и нестерпимой боли. Она сначала локализуется в триггерной точке — плотном узле, затем проходит по мышечному волокну, распространяется на соседнюю мышцу и даже кость. Постепенно количество уплотнений в мышце увеличивается. Одна точка симметрична другой, расположенной на противоположной части тела. Боль первоначально возникает только при движении и физическом напряжении, а затем и в покое.

- Активная триггерная точка реагирует острой болью при надавливании на уплотнение. Для данного недуга характерен симптом «прыжка» — особая реакция организма, заставляющая человека подпрыгнуть от внезапной боли при ощупывании тяжа. Гипергидроз, гипертрихоз, сужение капилляров, бледность кожи сопровождают болевой синдром. Напряженная мышца ограничена в движении, скована и плохо растяжима. Она не в состоянии максимально растягиваться и полноценно сокращаться. При попытки разогнуть пораженную конечность больные ощущают резкую боль и судорожные сокращения мышц. По ходу моторного нервного волокна появляется боль, дискомфортные ощущения, парестезии, жжение, онемение.
- Латентная триггерная точка в покое не определяется. Она болезненна только при механическом воздействии. Боль локализованная, не отражающаяся на другие части тела. Возможна активация латентных точек при воздействии негативных факторов. У больных отсутствует симптом «прыжка».
При МФС боль возникает где угодно — в шее, голове, грудино-ключичном сочленении, спине, пояснице, груди, животе, ногах и руках, тазовом дне.
Основные виды патологии:
- МФС поясницы характеризуется болью в нижней части спины, иррадиирующей в пах и промежность.
- Шейный МФС проявляется головокружением, предобморочным состоянием, зрительными расстройствами, шумом в ушах, гиперсаливацией, насморком. Головная боль сопровождается спазмом затылочных мышц и орбитальной части головы.
- При расположении триггерной точки в грудных мышцах возникает острая боль, напоминающая таковую при инфаркте миокарда.
-
 Тазовый МФС проявляется дискомфортом в кишечнике, болью во влагалище и промежности, полиурией, затрудненной и мучительной дефекацией, неприятными ощущениями во время коитуса.
Тазовый МФС проявляется дискомфортом в кишечнике, болью во влагалище и промежности, полиурией, затрудненной и мучительной дефекацией, неприятными ощущениями во время коитуса. - Клиническими признаками лицевого МФС являются: боль в мышцах, возникающая во время еды и при разговоре; невозможность открыть рот или выдвинуть нижнюю челюсть вперед; хруст в суставах челюсти; напряжение мышц лица и шеи; сильное стискивание зубов. Тупая и ноющая боль иррадиирует в зубы, горло, уши. Жевательные мышцы быстро утомляются, их пальпация резко болезненная. К сопутствующим симптомам относятся: гиперчувствительность зубной эмали, нервные тики.
При отсутствии своевременной и адекватной терапии длительный мышечный спазм приводит к гипоксии тканей и постепенной потере их способности сокращаться. Необратимые ишемические процессы в мышцах становятся причиной стойкой нетрудоспособности пациентов. У больных нарушается сон, возникает депрессия, атрофируются пораженные мышцы в результате их непроизвольного щажения.
Диагностика
Правильно диагностировать патологию может только невропатолог. Диагностика МФС начинается со сбора анамнеза и жалоб больного. Они жалуются на повышенную кожную чувствительность и болезненность в зоне уплотнения, спазмирование мышц, ограничение их сократительной активности. После определения сопутствующих психосоматических заболеваний переходят к визуальному осмотру пациента. Врачи ощупывают спазмированные мышцы, обнаруживают участки уплотнения.
Чтобы выявить причины синдрома, необходимы дополнительные инструментальные методики: рентгенографическое и томографическое исследование. Во время электронейромиографии в напряженных мышцах обнаруживают уплотненные тяжи — триггерные точки. Спазмированный участок в мышце позволяет выявить ультразвуковая диагностика.
Лечебные мероприятия
МФС требует проведения целого комплекса лечебно-профилактических мероприятий с индивидуальным подходом к каждому пациенту. Лечение патологии — процесс сложный и трудоемкий. Занимают им разные врачи — специалисты в области неврологии, вертебрологии, ревматологии. Они преследуют основные цели: снятие боли и спазма мышц, а также устранение причины патологии. Общетерапевтические мероприятия включают медикаментозное воздействие, физиотерапию и оперативное вмешательство.
Этиотропное лечение заключается в устранении причин синдрома. При искривлении позвоночника необходима коррекция осанки, при дегенеративно-дистрофических процессах в позвоночнике — прием хондропротекторных и противовоспалительных препаратов, при разнице в длине нижних конечностей — ношение специальной ортопедической обуви или использование стелек. Это обязательные меры, сопровождающие основные лечебные мероприятия и позволяющие уменьшить выраженность патологического процесса. Пораженной группе мышц следует создать максимальный покой и исключить ее из физической активности. Больным при обострении патологии назначают постельный режим.
Медикаментозное лечение
Больным показаны различные группы препаратов:

введение медикаментов для действия на триггерную точку
НПВС – «Мелоксикам», «Ортофен», «Индометацин»,
- мышечные релаксанты – «Сирдалуд», «Мидокалм»,
- транквилизаторы – «Диазепам», «Реланиум»,
- успокоительные средства — «Валериана», «Пустырник», «Боярышник»,
- антидепрессанты – «Нейроплант», «Флуоксетин», «Велаксин»,
- поливитаминные комплексы – «Комбипилен», «Мильгамма»,
- новокаиновые блокады непосредственно в триггерные точки,
- местное лечение мазями и кремами, содержащими НПВС.

Немедикаментозное лечение
- Массаж снимает спазм с напряженных мышц и улучшает их кровоснабжение. Воздействуя на биоактивные точки, можно ускорить процесс поступления в мышцу лекарств.
- Постизометрическая релаксация — более эффективная мануальная методика, позволяющая снять напряжение даже с глубоко расположенных мышц. Массажист растягивает мышцы после их предварительного напряжения, что помогает им расслабиться.
- Иглорефлексотерапия – метод воздействия на активные точки, устраняющий боль и снимающий напряжение. Ожидаемый эффект наступает уже после первого воздействия. Особенно это важно при поражении мышц спины. Иглорефлексотерапия «отключает» болевые точки и тонизирует пораженные мышцы.
- Лечебная физкультура проводится под контролем квалифицированного специалиста, который подберет комплекс упражнений конкретно каждому больному. ЛФК укрепляет мышцы, улучшает кровоток, исправляет осанку.
- Физиотерапия – магнит, ультразвук, лечение грязями, горячее и влажное обертывание, электростимуляция, термомагнитотерапия, криоанальгезия.
- К вспомогательным методам лечения относятся: акупрессура, фармакопунктура, остеопатия, гирудотерапия, ботулинотерапия.
- Психологические методики.
Своевременные лечебно-профилактические мероприятия позволяют избежать развития осложнений и прогрессирования недуга. Чем раньше они будут начаты, тем больше у больного шансов на выздоровление.
Профилактика и прогноз

Мероприятия, позволяющие предупредить обострение синдрома:
- соблюдение режима труда и отдыха,
- правильное положение тела во время работы,
- наличие коротких перерывов в работе,
- проведение гимнастических упражнений для расслабления мышц,
- ведение активного образа жизни,
- занятия спортом,
- правильное питание,
- контроль своего психоэмоционального состояния,
- профилактика переохлаждения,
- эмоциональное спокойствие,
- переоборудование рабочего места,
- контроль массы тела,
- сон на ортопедических матрасах и подушках,
- ношение одежды, не стесняющей движений,
- своевременное лечение соматических заболеваний.
МФС в большинстве случаев заканчивается выздоровлением пациентов. Вовремя начатая терапия делает прогноз патологии благоприятным. Устранение провоцирующих факторов и адекватная реабилитация быстро возвращают больных к привычной жизни без боли и проблем. При отсутствии эффективного лечения заболевание нередко переходит в более стойкую форму.
Видео: о миофасциальном синдроме при остеохондрозе
Видео: лекция о диагностике и лечении миофасциального синдрома
Боли в спине могут быть связаны со многими проблемами со здоровьем, например, это может быть травма диска позвоночника. В последнее время стало распространенным еще одно заболевание, которое привлекло огромное внимание врачей — боли в области, где находится пояснично-грудная фасция.

Важно вовремя на эту проблему обратить внимание, чтобы суметь предупредить многие заболевания, которые однозначно могут испортить полноценную жизнь человека. В основном, особое внимание стоит уделить укреплению мышц спины.
Что собой представляет фасция?
Фасция – соединительная толстая ткань, покрывающая мышцы и кости, но самая главная задача заключается в поддержке всех органов. Иногда в этом месте может возникать боль. Как только появляются боли в спине, то можно подразумевать, что начались проблемы в области фасции. В таком случае важно установить причину, а их может быть много.
Какие бывают боли
Не так давно были произведены лабораторные исследования учеными, которые пришли к выводу, что боли могут возникать трех видов:
- Иногда глубокая пластинка пояснично-грудной фасции подвергается небольшой травме или воспалительному процессу, в таком случае происходит активная стимуляция нервных окончаний. Фасция в пояснично-грудном отделе очень близко располагается к коже. При воспалительном процессе все импульсы нервов посылаются в мозг, и возникает боль.
- Если человек получает травму, то ткани могут становиться неподвижными и перегруженными. Эти изменения негативно сказываются на осанке и подвижности тела, со временем это вызывает не только неудобство, но и боль.
- Любая травма раздражает нервные окончания. Нервы разветвляются, а сам корень находится в спинном мозге. Повреждение вызывает боль в определенной области спины.

Слои фасции
Пояснично-грудная фасция делится на 3 основных слоя. Практически все мышцы на спине крепятся к фасции. Вся группа мышц проходит от первого продольного позвонка до самого низа:
1. Слой, что находится сзади, начинается от двенадцатого позвонка и тянется до самого низа. На пути у этого слоя есть внутренняя косая мышца и мышца брюшной полости. В таком случае фасция соединяет мышцы спины и брюшины.
2. Средний слой представляет собой широкую мышцу спины, именно он выполняет роль опоры тела и помогает свободно перемещать вес тела. Начинается этот слой непосредственно от пояснично-грудной фасции.
3. Передний слой помогает изгибать тело и спокойно держать любую вертикальную позу.

Как ни странно, но боли в спине могут возникать не только у взрослых, но даже у самых маленьких. Интенсивные болевые ощущения могут привести к нетрудоспособности человека.
Основные функции фасции
Стоит отметить, что фасция – это в первую очередь неэластичная опора, которая позволяет удерживать правильно таз, туловище и все конечности, а также позволяет свободно распространять всю нагрузку по телу. Рассмотрим подробно, какие выполняет функции пояснично-грудная фасция:
- В то время, как мышцы на животе начинают активизироваться, фасция начинает ограничивать движение костей таза, налаживается работа подвздошных суставов.
- Когда происходит горизонтальное напряжение мышц, то поперечные мышцы живота начинают сжиматься в области брюшины и тем самым стабилизируют таз.
- Мышцы, которые связаны с фасцией, позволяют сбалансировать напряжение и заставить группу мышц, которые за это отвечают, выпрямлять позвоночник.
Чаще всего боль возникает в нижнем отделе спины.
Фасция и ее строение
В медицине часто используется латынь. Пояснично-грудная фасция называется fascia thoracolumbalis. По сути, сама фасция похожа на специальное углубление, где находятся спинные мышцы. Если рассматривать ее подробнее, то она напоминает два листка, их можно поделить на задний и передний. Передний листок находится в области поясницы и тянется между отростками у позвонка. Поверхностная пластинка пояснично-грудной фасции начинается на отростках позвонков и крепится к ребрам по уголкам.
Стоит ли накачивать спинные мышцы? Как это правильно делать?
Чтобы фасция укрепилась, врачи рекомендуют ее хорошо разрабатывать. Накачать мышцы спины можно даже в домашних условиях, для этого надо ежедневно выполнять определенный комплекс упражнений.

Важно помнить и обо всех правилах, которые есть для этих упражнений:
1. В первую очередь стоит учитывать, что занятия должны проводиться регулярно. Можно проводить такие занятия два раза в неделю, сильно усердствовать тоже не стоит. Если делать такие упражнения слишком часто, то мышцы не будут успевать восстанавливаться.
2. Не стоит выполнять все упражнения за один раз, желательно сделать несколько подходов. Каждое упражнение делается по 15 раз.
3. Начинать упражнения без разогрева мышц ни в коем случае нельзя.
4. Комплексы должны меняться, иначе мышцы привыкнут к таким постоянным нагрузкам.
Многие интересуются, что делать, если слабая пояснично-грудная фасция. Как накачать ее, чтобы забыть про боль в спине? Все рекомендации, которые были даны выше, помогут справиться с этой проблемой.
Комплекс упражнений для укрепления мышц спины
Рассмотрим несколько упражнений, которые помогут укрепить мышцы спины:

- После того как тело будет немного разогрето, можно приступать к выполнению первого упражнения. Корпус опускается до положения параллельно пола, ноги чуть присогнуты в коленях, а в руках у человека находятся гантели. Гантели в руках надо поднимать так, чтобы лопатки соединялись на спине. Такие упражнения выполняются медленно, ведь основной эффект – это растяжение широчайших мышц.
- Если необходимо укрепить область, где находится пояснично-грудная фасция, упражнение стоит подбирать на подтягивание. Оно выполняется на турнике. Руки ставятся на ширине плеч, тянуться следует вверх до перекладины, пытаясь достать ее подбородком, после чего тело опускается медленно вниз.
- В следующем упражнении можно использовать скамейку. Необходимо стать спиной к ней и постепенно наклоняться вправо, опираясь на скамью с помощью правой руки. При этом важно хорошо прогибать поясницу. Левая нога сгибается в колене, а правая выступает в качестве опоры. Чтобы пояснично-грудная фасция как следует укрепилась, это упражнение можно будет усложнить. Например, в левую руку взять гантели и тянуться вверх правой. Далее руки поменять и то же самое проделать с левой рукой, гантели — в правой руке.
- Для выполнения этого упражнения потребуется использовать жесткий коврик, на котором следует расположить таз и ноги. Человек должен лечь тазом и ногами, при этом ноги надо зафиксировать любым способом, только чтобы они не шевелились. Руки кладутся на затылок. Главная задача состоит в том, чтобы максимально поднять свое тело в таком положении, а потом медленно опустить его вниз. Важно спину прогибать, рывки запрещается делать, все осуществляется плавно.

Такие на первый взгляд простые упражнения помогут избавить от болей в спине и значительно укрепить мышцы, что немаловажно для нормального, подвижного образа жизни человека.
Что следует учесть при домашних тренировках?
Чтобы пояснично-грудная фасция укрепилась, стоит всегда помнить о главных правилах при выполнении упражнений:
- Любая тренировка должна заканчиваться растяжением мышц, а это означает, что в мышцах может чувствоваться изначально небольшая боль.
- Как только нагрузка организмом будет освоена, необходимо будет ее снова нарастить. Можно увеличить вес гантелей, выполнить больше упражнений или сделать не три, а четыре подхода.

- Большую роль играет и правильное, сбалансированное питание, поэтому стоит помнить, что врачи рекомендуют составлять свой рацион на день таким образом: половина углеводов, около 30% белка и всего лишь 20% правильных жиров.
Если следовать всем рекомендациям, которые были даны в статье, то можно раз и навсегда избавиться от такой проблемы, как боль в спине. Дополнительно можно проконсультироваться с врачом – специалистом, который сможет не только помочь составить рацион на день, но и подберет правильные упражнения.
