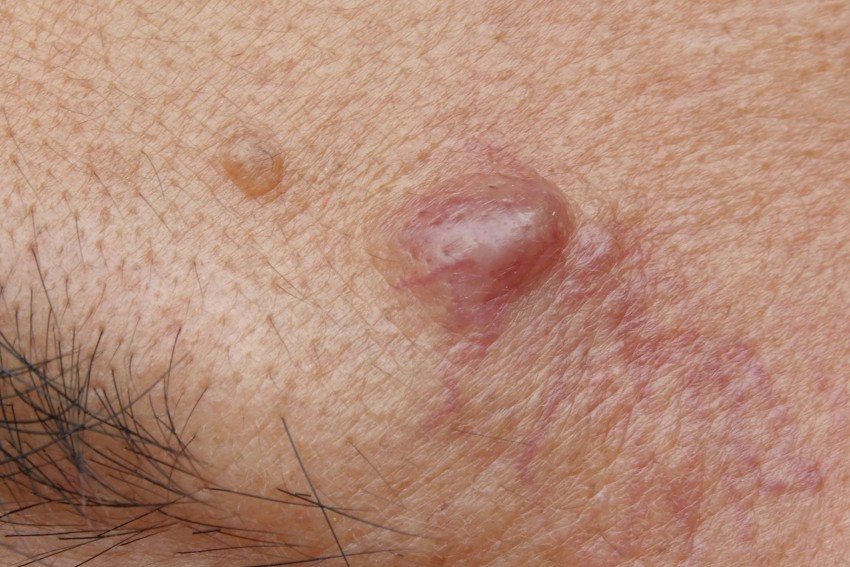
Воспаление потожировых желез на голове

У кого гидраденит бывает чаще всего?
У женщин среднего возраста чаще развивается подмышечный гидраденит, как следствие травмы во время эпиляции или бритья. У мужчин страдает паховая зона. В целом заболевание развивается у людей возрастом от 15 до 55 лет, поскольку апокриновые железы активно функционируют именно в детородном периоде. Нередко развитию воспаления способствуют нарушения правил личной гигиены. Заболевание может принимать рецидивирующую форму.
В группе риска люди с темной кожей, поскольку протоки желез у них широкие и короткие, бактериям легко по ним проникнуть внутрь.
Причины гидраденита
Возбудителем гидраденита чаще всего являются стрептококк и стафилококк, но может быть кишечная палочка и другие микробы.
Наиболее частые причины гидраденита и провоцирующие факторы:

- повышенная потливость;
- ожирение;
- болезни кожи – опрелости, экзема;
- эндокринные болезни, особенно сахарный диабет;
- нарушение правил личной гигиены;
- чрезмерное использование дезодорантов;
- тяжелые условия труда – запыленность, вредные выбросы;
- иммунодефицитные состояния;
- грубая депиляция, травмы при бритье, расчесах;
- ношение тесной одежды, приводящее к возникновению потертостей кожи;
- наличие в организме очага бактериальной инфекции;
- выраженные стрессовые состояния;
- наследственные анатомические особенности строения апокриновых желез.
Как проявляется гидраденит?

Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Осложнения гидраденита

У ослабленных людей или у оставленных без медицинской помощи может развиться абсцесс или флегмона, крайне редко – сепсис. Нередко провоцирующим фактором развития осложнений становится ВИЧ/СПИД.
Наиболее вероятная причина развития осложнений – отсутствие ухода за кожей, окружающей воспаленную железу. На грязной, мацерированной или мокнущей коже инфекция распространяется очень быстро, захватывая все новые участки. Для формирования абсцесса достаточно, чтобы воспалились несколько рядом расположенных желез. При этом гнойники сливаются, расплавляя соседние ткани, разрушая подкожную клетчатку, иногда достигая мышц.
Флегмона – следующая стадия развития гнойника. Это разлитое воспаление, которое наиболее бурно развивается в подкожной клетчатке. Флегмона может развиться как вблизи места первичного воспаления, так и на отдаленном участке.
Абсцесс и флегмона сопровождаются признаками общей интоксикации, резко утяжеляющими состояние пациента.
Сепсис возникает при попадании патогенных микробов в общий кровоток. При этом гнойники могут образовываться в любом органе, это крайне опасное состояние.
Особенности диагностики
Характерная клиника, как правило, не оставляет сомнений. При гидрадените нет некротического стержня, как у фурункула. При сомнениях относительно возбудителя (туберкулез, лимфогранулематоз) выполняют бактериальный посев отделяемого, устанавливая чувствительность к антибиотикам. В общем анализе крови может быть воспалительный сдвиг (лейкоцитоз, увеличение СОЭ). При хроническом и рецидивирующем течении определяют иммунный статус.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к дерматологу.
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.

При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.
Хирургическое лечение гидраденита
Хирургическое вмешательство требуется тогда, если центр воспаления уже размягчился или произошло самопроизвольное вскрытие гнойника. При этом вскрывать и дренировать один гнойник не имеет смысла, потому что в толще тканей находится множество мелких формирующихся нагноений. Выполняют широкий разрез, дающий доступ ко всему воспалительному инфильтрату. Разрез должен доходить до границы здоровой ткани. Удаляют весь гной, а следом – всю жировую клетчатку в зоне воспаления. Устанавливают дренажи, заживление всегда происходит вторичным натяжением.
В ЦЭЛТ вы можете получить консультацию хирурга.
- Первичная консультация — 2 700
- Повторная консультация — 1 800
Записаться на прием
При рецидивирующем или хроническом течении, когда воспаления повторяются многократно, требуется радикальная операция. Такое лечение проходит в два этапа.
Вначале область хронического воспаления раскрывают широким разрезом и убирают всю пораженную подкожную клетчатку. Операционную рану залечивают открытым способом, используют необходимые антибиотики.
Когда рана очистится, и в ней появятся здоровые грануляции, производят полное удаление больной кожи и подкожной клетчатки. Образовавшийся дефект закрывают собственным кожным лоскутом пациента, полученным с другого участка. Сохраняют кровоснабжение пересаживаемого лоскута, что значительно ускоряет заживление. Такой прием носит название аутодермопластики.
Разбивка операции на два этапа нужна для того, чтобы добиться полного оздоровления тканей. Если выполнять такую операцию за один этап, кожный лоскут не приживется из-за нагноения, образуется грубый рубец.
Дополнительные методы лечения
В некоторых случаях используется рентгенотерапия, при которой потовые железы разрушаются. Для лечения затяжных и рецидивирующих форм может использоваться ультразвуковая терапия, электрофорез и другие физиотерапевтические методы. Все определяет конкретная клиническая ситуация.
Врачи ЦЭЛТ используют все возможные методы для того, чтобы полностью избавить человека от страданий. От пациента требуется только своевременное обращение к врачу-дерматологу или хирургу.
Гидраденит — это заболевание, характеризующееся вовлечением в патологический процесс потовых желез с апокриновым типом секреции. Такое воспаление напрямую связано с воздействием на организм инфекционной флоры. Оно не только значительно снижает качество жизни больного человека, но и может распространяться на окружающие ткани с развитием, например, флегмоны. В наиболее тяжелых случаях и при отсутствии необходимого лечения данная патология может даже стать причиной сепсиса.
Воспаление апокриновых потовых желез очень часто встречается среди населения. При этом примерно восемьдесят случаев из ста приходится на женский пол и возраст от 16 до 50 пяти лет. Излюбленной локализацией данной болезни является область подмышек. Однако в редких случаях очаги могут формироваться и на других участках тела, где имеются эти анатомические образования.
Интересный момент заключается в том, что дети до вступления в пубертатный период никогда не сталкиваются с таким воспалением. Это напрямую связано с тем, что активность апокриновых потовых желез увеличивается только после того, как наступил период полового созревания. Среди пожилых людей случаи данного заболевания также очень редко выявляются. Объясняется это тем, что с возрастом апокриновые потовые железы начинают функционировать гораздо менее активно.
Наша кожа состоит из трех слоев: эпидермиса, дермы и гиподермы. Потовые железы залегают непосредственно в глубине дермального слоя. Они разделяются на эккриновый и апокриновый типы. Эккриновые потовые железы рассредоточены по всей поверхности тела. Они выделяют секрет, который на девяносто девять процентов состоит из воды. Основная задача этих желез заключается в осуществлении терморегуляции при перегревании тела. Что касается апокриновых потовых желез, то они обнаруживаются только в области подмышек, паха, а также вокруг анального отверстия и сосков. Как мы уже сказали, они начинают функционировать в период полового созревания. Активность этих желез усиливается при стрессе, перегревании организма, а также во время менструации у женщин.
Так почему же воспаление при гидрадените развивается только в апокриновых потовых железах. Данный момент легко объясняется тем, что пот, выделяемый эккриновыми железами, имеет слабокислую реакцию, которая подавляет активность инфекционной флоры. Секрет, вырабатывающийся апокриновыми потовыми железами, характеризуется нейтральной или щелочной реакцией. За счет этого бактериальная флора может спокойно размножаться.
Возникновение воспаления при гидрадените обусловлено проникновением в область апокриновых потовых желез золотистого стафилококка. Однако для того чтобы бактерии могли активизироваться и спровоцировать развитие патологического процесса, необходимо наличие предрасполагающих к этому факторов. В норме поверхность кожных покровов имеет слабокислую реакцию, что не дает патогенной флоре избыточно размножаться. В том случае, если человек использует щелочные средства при гигиене или уходе за кожей, это создает благоприятные условия для активации бактерий. Еще одним важным моментом является снижение уровня иммунной защиты. Повышенная активность потовых желез, низкий уровень гигиены, изменения гормонального фона, а также частое травмирование кожи — все это может повлечь за собой развитие такой болезни.
Основные симптомы гидраденита
Как правило, патологический очаг при гидрадените возникает только с одной стороны. Однако иногда в патологический процесс могут вовлекаться сразу обе подмышечные впадины. На первых порах развития заболевания отмечается появление плотного узелка, имеющего небольшие размеры. По мере своего прогрессирования инфильтрат все больше увеличивается и начинает возвышаться над поверхностью кожных покровов. В обязательном порядке присутствуют такие симптомы, как умеренный зуд и болезненность. По мере роста инфильтрата болевой синдром становится все более выраженным. Кожа в пораженной области значительно краснеет и отекает. В ряде случаев клиническая картина дополняется общим интоксикационным синдромом с умеренным повышением температуры тела и выраженной слабостью.
Примерно через одну неделю в центральной части инфильтрата появляется размягченный участок, из которого выделяется большое количество густых гнойных масс. При этом вышеперечисленные симптомы постепенно становятся все менее выраженными. На месте инфильтрата остается язвенная поверхность, которая затем затягивается с образованием рубцового дефекта.
В некоторых случаях параллельно заживлению одного очага воспаляются рядом расположенные потовые железы, что сопровождается точно такими же симптомами. Иногда данное заболевание приобретает хроническое течение с наличием периодических рецидивов.
Диагностика этой болезни
Такая болезнь, как правило, диагностируется только на основании сопутствующей клинической картины. Какие-либо проблемы с постановкой диагноза возникают достаточно редко. При наличии сомнений проводится бакпосев отделяемого гноя.
Принципы лечения и профилактики воспаления
В первые три дня от начала заболевания больному человеку назначаются антибактериальные препараты и антигистаминные средства. Местная терапия складывается из обработки патологического очага антисептическими растворами. Кроме этого, хороший эффект в эту стадию оказывают различные физиотерапевтические процедуры. Если воспаление продолжает прогрессировать, на инфильтрат накладывается ихтиоловая мазь, способствующая его более быстрому созреванию.
После созревания инфильтрата рекомендуется обратиться к хирургу, который проведет вскрытие и дренирование очага.
Для профилактики этой патологии необходимо соблюдать правила личной гигиены, бороться с повышенной потливостью, а также направить свое внимание на повышение уровня иммунной защиты. При выборе средств гигиены следует отказаться от тех, которые имеют щелочную реакцию.
Сальные железы присутствуют в каждом сантиметре нашей кожи, и если происходит закупорка хотя бы одной железы, формируется атерома. Это одно из самых распространенных заболеваний при нарушении работы сальных желез. Как правило, встречается у обоих полов и не зависит от возраста человека, расы и климата.

Краткое содержимое статьи:
Почему возникает атерома
Благодаря многочисленным исследованиям было установлено, что чаще всего атерома формируется при физическом повреждении сальной железы или ее протоков.

При этом железа продолжает продуцировать жидкость, но так как она не может выходить на поверхность кожи – образуется атерома. Также возможно инфицирование и тогда нужно срочно обращаться к хирургической службе за помощью.

- Травма кожных покровов и непосредственно сальных желез;
- Нахождение в токсичных условиях окружающей среды или работа на вредном предприятии;
- Серьезное нарушение обмена веществ и метаболизма;
- Дисбаланс гормональной системы.

Все эти факторы могут стать причиной формирования новообразования, причем причины возникновения атеромы на голове схожи как у женщин, так и у мужчин.

Разновидности атеромы
Имеется всего 2 вида новообразований:
- Приобретенная атерома. Данные статистики показывают, что заболевание может развиться в любом возрасте человека;
- Врожденная атерома. Чаще всего формируется на голове у ребенка и часто в течении от нескольких месяцев до нескольких лет не увеличивается.
Также атерома может быть как одиночная, так и множественная, располагаясь в разных частях тела.

Как возникает атерома
Несмотря на то, что опухоль может возникать в любой части волосяного покрова, чаще всего атерома формируется именно на голове человека, так как именно в этом месте сальные железы продуцируют секрет интенсивней всего.

Со временем, когда секрет накапливается, образование увеличивается в размерах и не вызывает болезненных ощущений у человека.

В месте сального протока накапливается секрет, который ограничен от окружающих тканей капсулой. Имеет незначительную подвижность при надавливании.

Что находится внутри атеромы
При нормальном течении заболевания, внутри образования находится густая масса серо – желтого цвета. При анализе содержимого в микроскоп можно найти частички плоского эпителия, жира, кожи и тканей.
Если внутрь проникает инфекция, характер содержимого атеромы приобретает коричневый оттенок, который говорит об активном воспалительном процессе.

Симптоматическая картина
При нормальном течении, когда нет заражения микроорганизмами, образование никак не беспокоит человека. При внимательном рассмотрении будет видно желто-розовый цвет, а при надавливании человек ничего не почувствует.

При изменении цвета атеромы на темно-красный или коричневый, образование будут сопровождать такие симптомы, как боль, воспаление тканей около образования, а также при обильном количестве гноя внутри ткани могут не выдерживать, поэтому часть содержимого выходит наружу.
Диагностика
Врачи не рекомендуют самостоятельно пальпировать новообразование, так как при большом скоплении гноя надавливание с чрезмерной силой может привести к разрыву капсулы и содержимое будет эвакуировано в соседние ткани, а не наружу.

В некоторых случаях применяют исследование УЗИ, но чаще всего, из-за явных симптомов инструментальные методы исследования не требуются и врач начинает лечение.

Лечение
Как избавиться от атеромы на волосистой части головы? Это лечится только методом удаления. Иначе после вскрытия капсулы может присоединиться инфицирование, что приведет к образованию кисты, абсцесса или гнойника.

Новообразование сначала вскрывается, а затем удаляются захваченные воспалением ткани. Хирургическое вмешательство проходит под местной анестезией и в конце процедуры накладываются швы, для предупреждения рецидива заболевания.

Опасность атеромы на голове и методы удаления образования никак не влияют на общее самочувствие человека. Единственное, что обязательно следует сделать – это наложить давящую повязку на место операции, чтобы не возникло кровотечение и инфицирование раны.

Виды хирургического вмешательства
В настоящее время используется не только стандартное хирургическое вмешательство с помощью скальпеля, но и радиоволновое, лазерное удаление атеромы.

При обращении пациента к врачу и выставления диагноза, врач обсуждает все риски и ход процедуры, а также решает как лучше удалять атерому на голове, так что пациент принимает активное участие в принятии решения и дальнейшего лечения новообразования.

Особенности проведения процедуры
За 3-4 часа до процедуры не рекомендуется принимать пищу и пить, чтобы не произошло аспирации рвотными массами, например, при аллергической реакции на лекарственные препараты, которыми проводят анестезию. Также по мере возможности процедура может быть отложена до наступления более холодной погоды, так как в жаркое время повышается риск инфицирование послеоперационной раны и развития осложнений.

После проведения процедуры врач рассказывает пациенту о том, что нужно делать после удаления атеромы, когда можно мыть голову и как обезопасить себя от формирования подобных новообразований. Но в любом случае – мыть голову строго запрещено, пока не будут сняты швы и рана полностью не заживет. Потому как риск загрязнения раны микроорганизмами при этом повышается до 95%.

Фото атеромы на голове