Воспаление радужной оболочки глаза сканворд

Если на слизистую глазного яблока, конъюктивы, или в крофь и лимфу, попадает инфекционный возбудитель и начинает выделять продукты своей жизнедеятельности. то в очаге поражения зарождается воспалительный процесс — ирит. Пациент может ощущать незначительные изменения в области глазного яблока и не придавать этому значения. Однако, очень скоро острая форма патологии может перейти в хроническую, протекающую с постоянными рецидивами и ремиссиями на протяжении нескольких месяцев и даже лет.
Воспаление могут спровоцировать переутомление, стресс, переохлаждение и различные эндокринные заболевания. Как не «проглядеть» первые симптомы ирита и не допустить развитие болезни в хроничекую форму, рассмотрим в нашей статье.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Что такое ирит?
Ирит глаза — это офтальмологическая патология, которая представляет собой воспаление радужной оболочки глаза, сопровождающееся затуманиваем зрения, болезненными ощущениями, покраснением и отечностью. В медицине данное заболевание встречается довольно часто.

Поражение радужной оболочки глаза, находящейся перед хрусталиком за роговицей (между задней и передней камерами) может происходить у пациентов любого возраста и обоих полов. Однако, чаще всего патология приходится на возрастной период с 20 до 40 лет, а также встречается у больных анкилозирующим спондиалоартритом . В 50% случаев заболевание превращается в хроническое.
Причины
Нередко воспалительное поражение радужной оболочки глазного яблока возникает по причине развития в организме аутоимунных заболеваний, хотя может развиваться, как самостоятельное заболевание. Основные причины возникновения офтальмологической патологии:
- травмы передней камеры глаза, ожоги, проникновение внутрь инородного тела;
- нарушения гормонального фона и обменных процессов (метаболизма): гипотиреоз (недостаток гормонов щитовидной железы), сахарный диабет (дефицит инсулина), надпочечниковая недостаточность (гипофункция их коры);
- офтальмологическое хирургическое вмешательство (ятрогенное воздействие) — лазерное удаление глаукомы (иридэктомия), пластика радужки;
- инфекционные заболевания — токсоплазмоз, туберкулез, лептосприроз, бруцеллез;
- аллергические реакции, индивидуальная непереносимость лекарственных препаратов, введенных в область нижнелатерной части глаза.
Формы болезни
Течение ирита может быть как острым, так и хроническим. В первом случае, болезнь может продолжаться от 3 до 6 недель, хроническая же форма протекает несколько месяцев и склонна к рецедивам, особенно во время холодов.
Также, в зависимости от причины возникновения, различают следующие формы ирита:
- Токсико-аллергические. Причиной является инфекционное заболевание и аутоимунные изменения в организме. В этом случае, радужная оболочка воспаляется из-за токсинов бактерий. В глазу развиваются аллергические реакции, а аллергенами в этом случае являются антигены бактерий и различные вещества.
- Травматические. Проникающие ранения глаза, химические и другие ожоги опасны и вызывают воспаление радужной оболочки глаза.
- Метастатические. Микроорганизмы, проникающие в радужку через сосуды из разных очагов инфекций (носовой, ротовой полости) становятся метастазами.
По характеру процесса воспалительного поражения, патология делится на:
- серозную;
- гранулематозную;
- гнойную;
- фиброзную;
- геморрагическую;
- смешанную.
Симптомы
Ирит глаза характеризуется постепенным проявлением и усилением симптоматики. В зарождающей стадии, болезнь может не показывать себя, но ситуация может измениться после обострения какой-либо хронической патологии, сильного стресса, или переохлаждения. В это время пациенты начинают жаловаться на обильное слезотечение и ощущение инородного тела в глазницах.
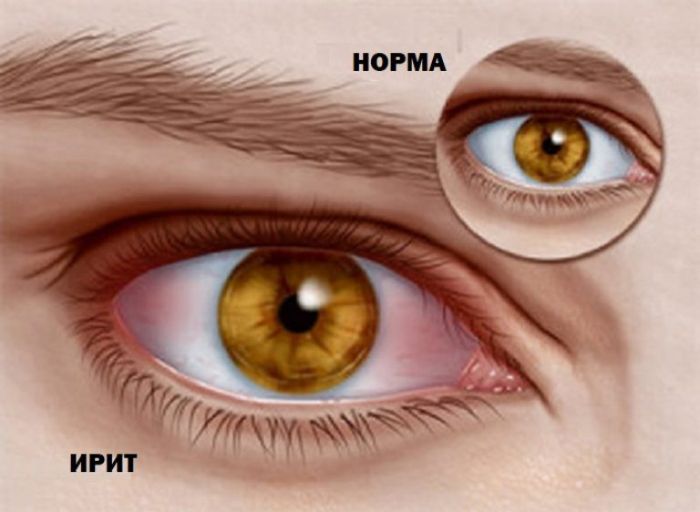
Второй «пугающий» симптом заставляет больного обратиться к врачу. Человек замечает в области глаза кровоизлияния, сглаживание контура радужной оболочки, а также ее постепенное осветление.
Чтобы ясно представлять картину клинических проявлений патологии, следует обобщить основные симптомы ирита:
- значительная краснота в глазницах (может и не быть);
- постепенное снижение четкости контура радужки, ее отечность, цвет принимает «ржавый» оттенок;
- неприятные болевые ощущения при нажатии на глазное яблоко и их нарастания при отсутствии медицинской помощи;
- быстрое ухудшение зрения;
- мутность зрения, пелена перед глазами, «мушки»;
- жжение в органах зрения;
- значительное сужение зрачка;
- светочувствительность, боль в глазах при ярком свете;
- головные боли, которые отдают в лобную часть;
- общая слабость организма.
Диагностика
Для определения диагноза и вывления причин заболевания, врач-офтальмолог проводит обследование глазного дна и диагностические исследования, в которые входят:
- Биомикроскопическая диагностика — потверждает наличие признаков ирита, а именно: отечность радужки, дистрофические патологии, гранулемы и спайки хрусталика и краев зрачка.
- Визометрия — выявляет снижение зрительной работы и спазм аккомодации.
- Гониоскопия — проверяет наличие в передней области глаза гнойной влаги и нарушения в системе отвода жидкости из глаза.
- Периметрия — подтверждает сужение поля зрения, которое имеет концентрический тип.
- Ультразвуковое сканирование — выявляет сращивания (синехии) и изменение четкости хрусталика, показывает изменения в органах зрения, которые спровоцировали ирит глаза.
- Тонометрия — измеряет внутриглазное давление, выявляет его повышение.
- Исследование клеточной реакции влаги передней камеры глаза — для установления активности воспаления. Существуют 4 степени реакции:
- определяется четкость рисунка радужной оболочки;
- дифференциации поддаются отдельные части;
- осмотр затруднен;
- радужка не просматривается.
- Выявление реакции зрачка на свет — устанавливается отсутствие или притупление реакции. Светочувствительность лечится мидриатиками.
Кроме вышеперечисленного, для установления этиологии заболевания, пациенту может назначаться лабораторное исследование, которое заключается в:
- определении антител к антигенам возбудителей (метод ИФА);
- тест для выявления иммунных циркулирующих комплексов;
- подтверждение ревматоидного фактора и популяции Т-лимфоцитов;
- тест патергии;
- парацентоз передней камеры;
- витреальная биопсия.
При хроническом течении болезни, пациента, кроме врача-офтальмолога, должны обследовать и другие специалисты: терапевт, эндокринолог, ревматолог, фтизиатр, ЛОР, стоматолог.
Лечение
Терапия определяется врачом-офтальмологом индивидуально, в зависимости от результатов исследований и диагностики. Причины, ход течения болезни, изменения структуры глаза, индивидуальные показания больного влияют на выбор терапии. Чаще всего назначается медикаментозное лечение, однако, если ситуация крайне тяжелая, выбор офтальмолога падает на хирургическую операцию.

Консервативные методы
В зависимости от признаков ирита, выбираются разные группы медикаментов:
- антибактериальные — применяются внутрь и наружно, если у пациента обнаружили какую-либо инфекцию, спровоцировавшую ирит;
- гормональные препараты (капли и мази) — назначаются при патологиях соединительной ткани;
- мидриатики, лекарственные средства для расширения зрачка — применяются только при нормальном или повышенном внутричерепном давлении, необходимы для профилактики спаечных процессов в радужке и роговице;
- противовирусные препараты — применяются в виде глазных капель и инъекций, если подтверждена вирусная этиология заболевания;
- нестероидные противоспалительные препараты — устраняют воспалительные процессы в органах зрения.
В ряде случаев, врачом могут быть назначены физиотерапевтические манипуляции, в частности, электрофорез, прогревание глаза и усилитель высокой частоты (УВЧ), которые положительно влияет на устранение спайков. Не лишним будет и прием витаминов группы С, А и Р.
Оперативное вмешательство
Оперативное вмешательство назначается в крайних случаях, по причине заражения зрачка и распространения гноя за пределы радужки. Также операция проходит, если:
- быстро накапливается жидкость в передней камере глазницы;
- зрачок затянулся целиком;
- пациент страдает вторичной глаукомой;
- сформировались сильные синехии.
Смысл хирургического вмешательства состоит в том, чтобы аккуратно удалить образовавшуюся пленку на глазном яблоке. Офтальмохирурги используют разные варианты:
- дренируют переднюю камеру;
- рассекают фиброзные тяжи;
- удаляют гной и зараженные ткани.
Возможные осложнения
Ирит — заболевание, не требующее промедления лечения. Если своевременно не начать терапию, то могут развиться следующие осложнения:
- периодическое или постоянное повышение внутриглазного давления из-за скопившейся экссудативной жидкости — самое тяжелое осложнение;
- вторичная глаукома — возникает из-за спаечных процессов;
- деформация или заращение зрачка полностью;
- катаракта — помутнение хрусталика глаза, возникает при рецидиве заболевания;
- спаечные процессы на радужной и роговой оболочках, а также на передней поверхности хрусталика и по краям зрачка;
- кровоизлияния в переднюю часть глаза, стекловидное тело и в область между конъюктивой и склерой, гемофтальм или гифема.
Прогноз
Для жизни и работоспособности прогноз обычно благоприятный. Все зависит от того, в какой форме протекала болезнь — в острой, или хронической. Острые формы, при должном лечении, могут закончиться через 3-6 недель. Хронические проявления болезни склонны к рецидивам, особенно зимой. От тяжести патологии и изменений в преломляющей области глаза зависит и степень ухудшения зрения.
Профилактика
Такое заболевание, как ирит, легче предупредить, чем лечить. Для этого всего лишь необходимо принимать неспецифические меры:
- регулярно проводить осмотры глазного дна у офтальмолога;
- при работе с повышенным риском травмы и ожога глаз, применять средства индивидуальной защиты (очки, каску и т.д.);
- пациентам, перенесшим операции, а также страдающим расстройствами метаболизма (сахарный диабет, гипотериоз, гипокортицизм), следует с целью профилактики проходить обследование у офтальмолога 2 раза в год;
- при малейших настораживающих неприятных симптомах в органах зрения — посещать врача, чтобы на ранних стадиях диагностировать патологию.
Полезное видео
Ирит. Воспаление радужной оболочки глаза:
Заключение
Если больной вовремя получит весь необходимый набор медицинской помощи, то, в скором времени, без труда вернется к нормальной жизни и работе. При соблюдении всех рекомендаций офтальмолога, прогноз обещает быть благоприятным. Но не стоит забывать, что острый ирит может быстро трансформироваться в хронический, что влечет за собой быструю потерю зрения.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Некоторые офтальмологические недуги маскируются под другие патологии. Воспаление радужной оболочки глаза в медицинской терминологии именуется иридоциклитом. Болезнь характеризуется острой болью в глазу, его покраснением, светобоязнью, снижением остроты зрения и слезотечением. Клиника ее неспецифическая, недуг легко спутать с другими заболеваниями глазного яблока. Поэтому необходима своевременная и комплексная диагностика с использованием всех целесообразных лабораторных и инструментальных методов. Вслед за ней, после уточнения диагноза, нужно незамедлительно начать лечение.
Этиология заболевания
Изолированное воспаление радужки (ирит глаза) встречается редко. Чаще недуг протекает в виде иридоциклита, спровоцированного такими факторами, как:
- Травма.
- Анкилозирующий спондилоартрит. Это ревматологическая болезнь, характеризующаяся поражением опорно-двигательного аппарата, в первую очередь позвоночника.
- Синдром Рейтера.
- Увеит. Этим термином обозначают воспаление цилиарного тела.
- Болезнь Лайма или лайм-боррелиоз. Заболевание возникает после укуса клеща и поражает нервную и опорно-двигательную системы.
Вернуться к оглавлению
Симптомы патологии
Наибольшее коварство болезни в том, что при ней внутриглазное давление может быть как повышенным, так и пониженным. Это делает клиническую картину более стертой.
При такой патологии у человека появляется остра боль в глазу.
Воспаление радужки характеризуется следующей клинической симптоматикой:
- Болевые ощущения в глазу. Они носят острый, резкий характер.
- Покраснение конъюнктивы. Этот симптом возникает вследствие сосудистой инъекции.
- Светобоязнь. Пациенту становится трудно смотреть даже в окно.
- Ухудшение остроты зрения.
- Слезотечение.
- Боль при легком нажатии на глазные яблоки.
Вернуться к оглавлению
Как проводится диагностика недуга?
Воспаление оболочки глаза диагностируют с помощью общеклинических и специфических офтальмологических методик, таких как:
- Общий анализ крови. Повышенная концентрация лейкоцитов и ускоренное оседание эритроцитов свидетельствуют о присутствии острого воспалительного процесса.
- Анализ на острофазовые показатели. К таковым относится C-реактивный протеин. Он повышается при остром воспалении.
- Офтальмоскопия. С помощью щелевой лампы в больном глазу удается проследить такие изменения:
- Преципитаты. Это вкрапления в виде точек или облаков, возникающие на радужке глаза при иридоциклите.
- Узелки Кеппе. Этим специфическим термином обозначается скопление клеток по краям зрачка.
- Узелки Бусакка. Они представляют собой скопление клеток на поверхности радужки.
- Миоз. Этот симптом представляет собой сужение зрачка.
- Передние и задние синехии. Они выглядят как спайки внутри глазного яблока.
- Мутное стекловидное тело.
- Перикорнеальная инъекция. Она представляет собой скопление сосудов.
Вернуться к оглавлению
Из чего состоит лечение?
Некоторые препараты вводятся больному субконъюнктивально.
Лечить острое воспаление радужной оболочки непросто. Сложность заключается в определении этиологического фактора, который вызвал эту патологию. В рамках медикаментозной терапии местно применяют препараты, расширяющие зрачки. Широко используются антибактериальные капли, глюкокортикостероиды, неспецифические противовоспалительные лекарственные средства. Субконъюнктивально также вводят антибиотики.
Вернуться к оглавлению
Меры профилактики
С целью профилактики пациент должен придерживаться гигиены органов зрения, оберегать глаза от травм и при возникновении первых симптомов или болезненных ощущений, нарушения остроты или качества зрения обращаться за консультацией к офтальмологу. А также больной обязан правильно питаться, соблюдать режим умеренной физической активности и здорового образа жизни. Комплексный подход к профилактике поможет избежать осложнений заболевания.
