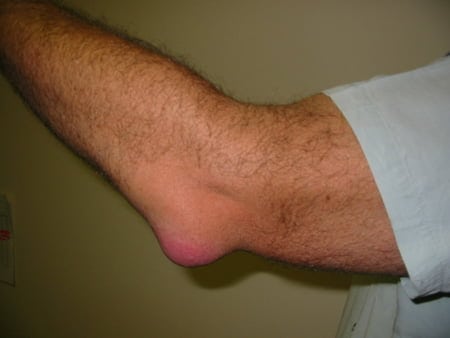
Воспаление раны на локте
Экзема может проявиться в виде покраснений на коже, впоследствии покрывающимися папулами. Они лопаются, из них выделяется серозная жидкость, и на их месте образуются так называемые «серозные колодца». Экзема может появиться на разных частях тела: лице, руках, стопах, коленях и локтях.
Экзема на локтях – это заболевание, которое требует незамедлительного лечения. Она может появиться по разным причинам, будь то генетическая предрасположенность или плохая экологическая обстановка, но главный фактор, который напрямую влияет на появление болезни, до сих пор остается загадкой для специалистов со всего мира. Перед тем, как узнавать, какие причины и лечение у экземы на локтях, просмотрите фото пораженных участков. Если вы заметили красноватые пятна на своем теле, особенно на конечностях (ладонях, локтях, коленах и стопах), сходство симптомов с фото, то незамедлительно обращайтесь к врачу-дерматологу для скорейшей постановки диагноза и лечения болезни.
Фото Экземы на локтях 6 штук с описанием
Причины экземы на локтях
Как уже говорилось выше, первопричина болезни не известна. Но специалисты проводят исследования, из которых выявляют, какие люди чаще болеют этой болезни, и делают соответствующие выводы. Экзогенные и эндогенные факторы, при которых люди чаще заболевают экземой на локтях:
- Люди, страдающие от аллергии, чаще болеют экземой. Аллергены становятся причинной почти в каждом случае появления экземы на локтях. Это связано с тем, что в крови понижается содержание лимфоцитов и повышается содержание иммуноглобулина Е.
При этом аллергия может быть по разным причинам:
- Бытовая химия
- Длительное ношение резиновых перчаток
- Декоративная косметика плохого качества
- Шерсть животные
- Синтетические или шерстяные ткани
- Укусы насекомых
- Перепады температуры, сильный холод
- Аллергия на различные продукты
- Продолжительный прием фармацевтических препаратов
- Помимо внешних причин экземы на локтях, есть внутренние. В первую очередь фактором, при котором повышается риск заболеть, являются заболевания ЖКТ и эндокринной системы.
- Ультрафиолетовые лучи также становятся предрасполагающим к заболеванию фактором.
- Стрессовые ситуации очень негативно влияют на организм, особенно на кожу. Переживания, волнение, нервное состояние приводят к экземе на локтях.
- Немаловажным значением обладает наследственность. В семьях, где родители или другие родственники болеют экземой, с некоторым риском родятся дети с такой же болезнью.
- Плохой иммунитет и метаболизм, недостаток витаминов и макроэлементов, повреждения кожи, ожоги становятся дополнительными факторами.
Узнать подробнее
Виды экземы на локтях
- Истинная. Характеризуется возникновением папул на покрасневших участках с нечеткими границами с серозной жидкостью, при самостоятельном вскрытии которых образуется точечная эрозия кожи. Сопровождается мокнутием, может развиться у людей всех возрастов.
- Профессиональная. Появляется у часто контактирующих с химическими аллергенами, например, работников различных предприятий по производству лекарств, красителей, бытовой химии и др. Часто смена работы проводит к излечению.
- Микробная. Развивается у людей со слабым иммунитетом в результате инфекций. Сопровождается ассиметричными шелушащимися участками с образованием корок.
- Детская экзема. Возникает у детей на голове, лице, часто переходит на другие участки кожи.
- Себорейная экзема в основном развивается на коже лица, груди, откуда есть риск распространения до локтей, но это происходит редко вследствие небольшого количества сальных желез в этой области.
Экзема на локтях чаще всего является профессиональной или истинной.
Симптомы экземы на локтях
Экзема появляется на наружной части локтевого сгиба. Начальная стадия является сухой, впоследствии она может стать влажной.
Сухая экзема сопровождается
- Сухостью кожи на подверженным болезни участках кожи.
- Покраснениями, сопровождающимися сильным зудом и жжением. На фото отлично видно, как выглядит начальная стадия экземы на локтях.
Если не принять меры вовремя, сухая экзема перетечет во влажную. Эта стадия сопровождается следующим:
- Появлением папул на локтях, у пациента наблюдается умеренный или сильный зуд.
- Папулы могут стать везикулами с серозной жидкостью.
- При вскрытии образуются серозные колодца – кожные эрозийные участки.
- При подсыхании участков эпидермис уплотняется. При хронической экземе на коже появляются глубокие трещины.
- Появлением новых пузырьков.
Чтобы внешне оценить и самостоятельно предположить, болеете ли вы экземой на локтях, просмотрите фото.
Лечение экземы на локтях
В первую очередь перед лечением надо проконсультироваться со специалистом. Врач-дерматолог должен установить точный диагноз болезни, исходя из которого сможет назначить лечение. Для диагностики врач:
- Осматривает пациента и проводит его опрос.
- Направляет пациента на общий анализ крови и мочи.
- Проводит биопсию – взятие соскоба с пораженного участка с его изучением под микроскопом. Биопсия обладает высокой точностью диагностирования.
- Проводит аллергопробы на выявление аллергенов, вызывающих аллергию у больного.
На период лечения назначается строгая диета, исключающая любые аллергены. При ней запрещается употреблять сладкое, соленое, острое, жареное, шоколад, цитрусовые, чай и кофе, алкоголь и табак. Рекомендуется готовить пищу на пору, предпочесть растительные и молочные продукты.
Помимо диеты, во время лечения экземы следует:
- Соблюдать здоровый образ жизни, режим питания и сна, соблюдать личную гигиену.
- Не подвергаться воздействию аллергенов.
- Для устранения зуда принимать антигистаминные препараты и седативные лекарства.
- Использовать мыло и шампунь по минимуму, не мыться в горячей воде.
Лечение экземы на локтях народными средствами
Домашнее лечение следует использовать в качестве дополнения к основному. Народная медицина знает большой список того, чем лечить экзему на локтях.
- Тертый картофель используется в качестве компресса. Для этого его выкладывают на несколько слоев марли и прикладывают к локтям на час, обмотав пищевой пленкой.
- Капустные листья отварите в молоке и приложите к пораженному участку. Процедуру можно проводить несколько раз в день.
- Из ромашки, шалфея и календулы в пропорция 2:1:1 делают отвар. В нем смачивают марлю и прикладывают ее к локтям.
- Одним из самых действенных способов является применение облепихового масла. Оно обладает ранозаживляющими свойствами, поэтому для скорейшего выздоровления им смазывают локти.
- Измельченную капусту смешивают с куриным белком. Смесь прикладывают на полчаса на пораженные участки дважды в день.
Лечение экземы на локтях медикаментозными средствами
Лечение экземы проводится комплексно. Помимо соблюдения диеты, необходимо принимать назначенные лечащим врачом лекарства.
Фармацевтические препараты, в зависимости от цели их применения в лечении экземы на локтях, делятся на несколько видов:
- Антигистаминные препараты. Справляются с аллергией, из симптомов – с зудом и жжением на пораженных участках. Могут быть седативными, то есть с повышенной силой действия, и не седативными. К ним относятся: Супрастин, Кларитин, Зиртек, Зодак и другие.
- Успокоительные средства. Так как стрессы могут вызвать рецидивы и обострение, желательно использовать успокоительные препараты на растительной основе: Тенотен, Новопассит, Афобазол, Атарекс
- Гормональные препараты. Наиболее сильные препараты, которыми надо пользоваться в течение короткого промежутка времени во избежание привыкания. К наиболее известным и применяемым относятся мази Тридерм, Дермовейт, Содерм, Адвантан.
- Для длительного лечения применяются мази местного назначения. Хорошим эффектом отличаются бази с серой, цинком и бором. Кроме них, помогают в лечении экземы на локтях ихтиоловая мазь, нафталиновая, мази с дегтем.
- Если на пораженные участки попадают грибковые бактерии, на них может развиться грибок. В таком случае необходимо использовать антибактериальные и противогрибковые препараты. К ним относятся Левомеколь, Флуцинар, Тетрациклин, Экзодерил, Ламизил и другие.
Профилактика экземы на локтях
Экземе характерны частые рецидивы и периоды обострений. Обостряться болезнь может и сезонно, часто она рецидивирует в осенне-зимнее время. Для того чтобы не подвергнуться быстрому рецидиву, необходимо соблюдать ряд условий:
- Соблюдать диету, исключающую аллергены. Рекомендуется есть пищу, приготовленную на пару, включающую крупы, овощи, фрукты, нежирное мясо (курятина, индейка, кролик), молочные продукты. Также при составлении рациона надо учитывать персональную непереносимость продуктов.
- Не носить синтетическую и шерстяную одежду, отдать предпочтение качественной кожаной обуви и одежде из хлопка.
- Пользоваться качественной косметикой.
- Отказаться от вредных привычек – алкоголизма и табакокурения, вести здоровый образ жизни, испытывать легкие физические нагрузки.
- Некоторые виды экземы появляются под действием ультрафиолетовых лучей, поэтому она чаще появляется у любителей солнечных ванн. При выходе на солнце пользуйтесь солнцезащитными кремами.
- Не контактировать с химическими веществами, при работе с бытовой химией пользоваться резиновыми перчатками или повязками.
- Если у вас профессиональная экзема, лучшим вариантом будет сменить работу, так как болезнь пройдет только в этом случае.
- Проходить комплексное лечение, включающее физиотерапию, медикаментозные препараты, народные средства.
Загрузка…
Гнойный бурсит — острая или подострая хроническая патология, характерным диагностическим признаком которой становится накопление гнойного экссудата в синовиальной сумке. Заболевание сопровождается воспалительным процессом и способно стремительно прогрессировать, поражая рядом расположенные ткани. Основные причины развития — травмы, длительное механическое раздражение, инфицирование синовиальной жидкости.

Симптомами бурсита являются выраженный болевой синдром, отечность, резкие подъемы температуры тела в течение дня, ограничение движения в суставе. Для диагностирования патологии проводится пункция, исследуется пунктат на наличие патогенных микроорганизмов. Для оценки степени поражения сочленения больному показаны инструментальные исследования. В лечении используются консервативные методики, при их малой эффективности проводится хирургическая операция.
Причины
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Гнойный бурсит тазобедренного, коленного, локтевого суставов развивается после проникновения в синовиальную сумку возбудителей инфекции, обычно стафилококков или стрептококков. Предшествует возникновению воспалительного процесса травмирование кожи над сочленением:
- порез;
- ожог;
- глубокий прокол.
Через них болезнетворные бактерии попадают в суставную полость и начинают активно размножаться, выделяя токсичные продукты своей жизнедеятельности. На начальной стадии заболевания воспаление бывает катаральным или серозным. При отсутствии врачебного вмешательства в экссудате появляются примеси гноя, а затем бурсит принимает хроническое течение. К инфицированию суставной жидкости приводят:
- избыточная нагрузка на сочленение;
- частое выполнение монотонных движений.
Патогенные микроорганизмы проникают в синовиальную жидкость из вторичных инфекционных очагов. Обычно они располагаются в дыхательных путях, органах мочеполовой системе, желудочно-кишечном тракте. У людей с ослабленным иммунитетом гнойный бурсит развивается на стадии выздоровления после ангины, бронхита, трахеита, гриппа, инфекционно-воспалительных заболеваний кожи.
Патология нередко возникает у людей определенных профессий и спортсменов. Граверы, грузчики, продавцы, теннисисты, футболисты, штангисты входят в группу риска. Во время работы или тренировок повышенную нагрузку испытывают коленные, плечевые, тазобедренные суставы. Изнашивание тканей становится причиной воспаления суставов и инфицирования синовиальной сумки.
Клиническая картина
Характерный признак острой гнойной патологии — формирование болезненного, упругого уплотнения округлой формы. Оно локализуется в области пораженного сустава и способно быстро укрупняться. Это свидетельствует об усилении воспалительного процесса. Кожа над сочленением краснеет, становится горячей на ощупь. При прикосновении возникают болезненные ощущения различной выраженности. Также при пальпации врач нередко выявляет флюктуацию — наличие жидкости с гноем в полости сустава. При попытках согнуть или разогнуть сустав возникает боль, ограничивающая объем движений. При отсутствии медицинской помощи интенсивность симптоматики возрастает:
- усиливается отек;
- сосуды, расположенные в области пораженного сустава, переполняются кровью;
- нарастает выраженность боли;
- в течение дня несколько раз повышается температура тела выше 40 °C;
- расстраиваются пищеварение и перистальтика;
- возникают головные боли, сонливость, головокружения.
После начала лечения гнойного бурсита плечевого, голеностопного, локтевого суставов клинические проявления исчезают. Если терапия не была проведена, заболевание принимает хроническую форму. Под воздействием неблагоприятных внешних или внутренних факторов патология периодически обостряется. Возникают симптомы, похожие на признаки острого гнойного бурсита. На стадии ремиссии больной жалуется на такие клинические проявления:
- в области сустава прощупывается небольшое мягкое образование;
- поврежденное сочленение имеет более крупные размеры по сравнению со здоровым суставом;
- болевой синдром отсутствует или выражен слабо;
- объем движений полностью сохранен.
На этапе ремиссии активность патогенных микроорганизмов заметно снижается. Но они часто остаются в синовиальной жидкости и при малейшем снижении иммунитета начинают вновь расти и размножаться.
Диагностика
Опытный диагност определяет гнойный бурсит на основании жалоб пациента и характерных особенностей клинической картины. Назначается ряд лабораторных исследований экссудата для выявления вида патогенных микроорганизмов и их чувствительности к антибактериальным и противомикробным препаратам. При подозрении на специфичность инфекционных агентов (микобактерии туберкулеза, спирохеты, гонококки, трепонемы) к лечению подключаются венерологи, фтизиатры, инфекционисты.
При остром и хроническом гнойном бурсите требуется проведение инструментальных исследований:
- рентгенографии;
- УЗИ;
- компьютерной или магнитно-резонансной томографии.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
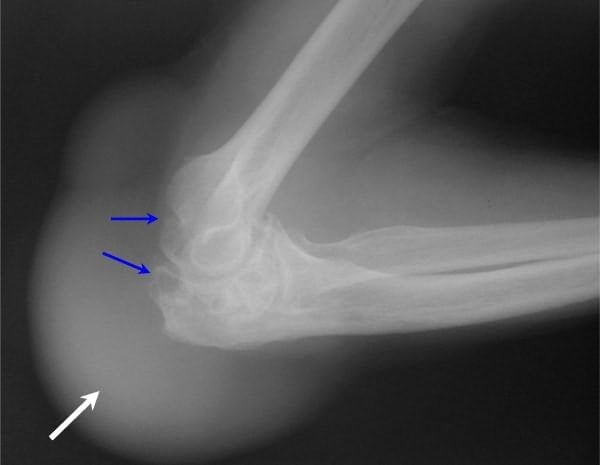
По результатам обследования устанавливается степень поражения сустава и количество развившихся осложнений.
Диагностика может быть проведена с помощью артроскопии. Врач через прокол вводит в полость сочленения устройство с видеокамерой, которая передает изображение на монитор. Во время проведения артроскопии возможно извлечение гнойного экссудата и обработка синовиальной сумки антибиотиками или глюкокортикостероидами.
Консервативное лечение
Острое течение гнойного бурсита, осложняющееся лихорадочным состоянием, требует хирургического вмешательства. Врачи сразу предлагают пациентам такой способ лечения, как наиболее эффективный. В остальных случаях проводится консервативная терапия:
- прием фармакологических препаратов;
- проведение физиотерапевтических процедур.
На основании результатов лабораторных анализов пациентам назначаются антибиотики. В случае неспецифического заболевания показан прием препаратов широкого спектра действия. Это синтетические пенициллины (Амоксициллин), макролиды (Азитромицин), цефалоспорины (Цефтриаксон). Хорошо зарекомендовали себя в лечении гнойного бурсита тазобедренного, коленного, локтевого суставов защищенные пенициллины: Амоксиклав, Аугментин, Флемоклав. Клавулановая кислота в их составе предупреждает выработку резистентности бактериями. При необходимости в терапевтическую схему врач включает сульфаниламиды, препараты с метронидазолом.
Патология часто протекает с резкими температурными скачками. Для устранения гипертермии используются различные лекарственные формы:
- суспензии и сиропы Панадол, Ибуфен, Эффералган;
- таблетки Парацетамол, Нимесулид, Пироксикам;
- ректальные суппозитории с парацетамолом.
Для облегчения боли применяются нестероидные противовоспалительные препараты: Кеторолак, Найз, Диклофенак. Они быстро купируют воспаление, предупреждают распространение отека. С первых дней терапии используются НПВП в виде мазей и гелей: Вольтарен, Фастум, Индометацин, Артрозилен. При их комбинировании с таблетками дозировки последних снижаются.
Гнойный бурсит в острой форме протекает на фоне сильного воспалительного процесса. Часто даже длительный прием НПВП не способен его купировать. В этом случае необходимо применение гормональных препаратов: Преднизолона, Дексаметазона, Гидрокортизона. Врач с помощью пункции извлекает из сустава гнойный экссудат, а его полость обрабатывает глюкокортикостероидами.
Гормональные препараты оказывают негативное влияние на состояние костной ткани, поэтому не применяются дольше 3-5 дней. При резкой отмене симптомы гнойного бурсита могут вернуться и даже усилиться. Используемое количество глюкокортикостероидов снижается постепенно.
| Симптомы гнойного бурсита | Фармакологические препараты для их устранения |
| Болезненные ощущения в суставе | Мази и гели: Вольтарен, Финалгель, Фастум, Артрозилен, Ибупрофен, Диклофенак, Ортофен |
| Выраженный болевой синдром | Таблетки: Кеторол, Найз, Ибупрофен, Нимесулид, Кеторолак |
| Припухлость сустава из-за инфекционного процесса | Антибиотики: Супракс, Сумамед, Кларитромицин, Цефазолин, Панклав, Амоксициллин, Цефтриаксон |
| Высокая температура тела | Парацетамол в свечах, таблетках, сиропе, Нимесулид, Ибупрофен |
| Отек, боли в суставе из-за сильного воспалительного процесса | Внутрисуставные инъекции глюкокортикостероидов: Преднизолона, Кеналога, Гидрокортизона, Дексаметазона |
Хирургическое вмешательство
При остром бурсите гнойный очаг вскрывается, производится частичное иссечение синовиальной сумки. Удаляются ее пораженные участки, на которых визуально определяется сильное воспаление локтя. Полость сустава обрабатывается антисептическими растворами для предупреждения вторичного инфицирования.
Для гнойного бурсита локтевого, голеностопного, коленного суставов характерна медленная регенерация тканей. В процессе заживления могут образовываться свищи с серозным содержимым. Проводится повторная обработка антисептиками, глюкокортикостероидами. Если патология протекает на фоне часто возникающих обострений, то синовиальная сумка иссекается полностью.
Рецидивирующее течение гнойного бурсита опасно отсутствием симптоматики. Больной не обращается к врачу, а в это время в суставе происходят необратимые деструктивно-дегенеративные нарушения. Только своевременное обращение к врачу поможет избежать потери трудоспособности и инвалидизации.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
