Воспаление сальных желез в подростковом возрасте

Юношеские угри возникают у большинства подростков в возрасте 12-18 лет. Они развиваются из-за повышенного салоотделения и фолликулярного гиперкератоза, а провоцируются гормональными изменениями пубертата и отягощенной наследственностью. Количество высыпаний варьирует от нескольких небольших акне до множественных кистозных элементов. Диагностика проводится с помощью клинического обследования, бактериологических и гормональных анализов. Лечение угревой сыпи у подростков включает местные средства (антибиотики, ретиноиды, азелаиновая кислота), системные препараты, правильную уходовую косметику и аппаратные методы.
Общие сведения
Юношеские акне («вульгарные угри») — самая распространенная кожная проблема, которая встречается у 90% подростков. У девочек они возникают в среднем после 12 лет, у мальчиков — в 14-15 лет, что коррелирует со сроками начала полового созревания. Клинические формы, при которых требуется серьезное лечение, составляют до 15%. Угри детского возраста выявляются намного реже — около 7 случаев на 10 тыс. населения. Гнойничковая сыпь на коже доставляет психологический дискомфорт, в тяжелых случаях она становится причиной полной изоляции от сверстников и общества.
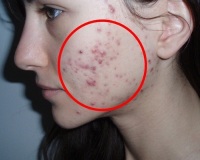
Юношеские угри
Причины
Подростковые угри — полиэтиологическая проблема, но пусковым фактором в современной дерматологии считаются гормональные перестройки пубертатного периода. В это время в крови стремительно возрастает уровень андрогенов (тестостерона и дигидротестостерона), стимулирующих работу сальных желез тела. Помимо эндокринных причин, провоцировать угревую сыпь могут следующие факторы:
- Наследственность. Вероятность появления акне у подростка при наличии отягощенного семейного анамнеза составляет 50-70% и больше. Это обусловлено неблагоприятной комбинаций генных аллелей, которые регулируют развитие и функциональную активность сальных желез. Имеет значение ядерный R-фактор, определяющий генетическую предрасположенность.
- Бактерии. При застое кожного жира активизируются условно патогенные формы микроорганизмов: пропионобактерии, эпидермальные стафилококки, микрококки. Их количество стремительно увеличивается, что клинически проявляется воспалением комедонов, формирование крупных угрей. Реже причиной болезни становятся грибы Candida и Pytirosporum ovale.
- Стрессы. Во время стрессовой ситуации усиленно вырабатываются гормоны надпочечников, которые воздействуют на гормонозависимые сальные железы. Они действуют подобно андрогенам — активизируют выработку кожного сала и нарушают его химический состав, чем провоцируют размножение патогенной микрофлоры.
- Неправильный уход за кожей. Самостоятельное лечение юношеских угрей с применением жестких средств для умывания и спиртовых болтушек еще больше нарушает микрофлору и липидный барьер кожного покрова. Кожа становится пересушенной и чувствительной, но на ней продолжают появляться воспалительные элементы.
Патогенез
В механизме формирования юношеских угрей наибольшая значимость придается 2 факторам: гиперандрогенемии и генетической предрасположенности. Они вызывают увеличение размеров и усиленное функционирование сальных желез, которое сопровождается фолликулярным гиперкератозом. Как следствие протоки желез закупориваются, изменяется рН и биохимический состав секрета, создаются благоприятные условия для размножения бактерий.
Если закупорка произошла в наружной части выводного протока, появляются открытые комедоны (черные точки). При гиперкератозе глубокой части канала в нем накапливаются избыточные сальные и роговые массы, и образуется закрытый комедон. Активное размножение микроорганизмов в сальных железах приводит к воспалению. На коже появляются воспалительные элементы — папулы, пустулы, узлы.
Большую роль в развитии угревой сыпи имеют пропионовые бактерии. Они выделяют хемоаттрактанты, которые повышают приток лейкоцитов и провоспалительных биомолекул в очаг воспаления. Микроорганизмы усиливают синтез интерлейкинов, способствуют выработке специфических антител. Установлено, что P. acnes резистентны к разрушению фагоцитами, поэтому вызванные ими угри умеют торпидное течение.
Классификация
Наиболее удобной для определения клинической формы и постановки диагноза признана классификация Дж. Плевига и А. Клигмана (G. Plewig, A. Kligman), предложенная в 1993 году. Авторы предложили делить угревую болезнь на акне детского возраста и юношеские угри. Последние, в свою очередь, по морфологическим характеристикам бывают комедональные, папулопустулезные, конглобатные и инверсные. Реже встречаются молниеносные и механические формы. По степени тяжести угревая сыпь бывает:
- Легкая. У подростка одновременно выявляется не более 10 комедонов и небольших папулопустулезных элементов. Сыпь покрывает только один участок тела, чаще всего возникает на лице. Лечение проходит успешно, рубцы практически не остаются.
- Умеренная. На коже присутствует до 25 пустул и до 20 комедонов, при этом поражение затрагивает 2 и более анатомические зоны (лицо, грудь, спина). На фоне заболевания у ребенка начинаются психосоциальные проблемы.
- Тяжелая. Характеризуется многочисленными комедонами и папулопустулезными угрями, лечение которых затруднено, а после разрешения зачастую остаются рубцы. Появляются индуративные и конглобатные элементы.
Симптомы юношеских угрей
Небольшие открытые комедоны имеют вид черных точек размером до 1 мм, которые располагаются в основном в Т-зоне лица, могут быть в верхней части спины и груди. Закрытые комедоны — мелкие белые узелки, которые не болят при надавливании и не воспаляются, но создают эстетический дискомфорт и эффект негладкой кожи. При присоединении воспаления кожа вокруг элементов краснеет и отекает, в их центре формируется белая точка — гнойник.
При слиянии глубоко расположенных юношеских элементов акне образуются узловатокистозные угри. Внешне они выглядят как багрово-красные узлы, при прикосновениях сильно болят. Гнойные полости могут вскрываться, в таком случае на месте элемента остается рана, после заживления которой виден рубец. При молниеносной форме юношеских угрей гнойники быстро изъязвляются, оставляя после себя длительно незаживающие раны. При инверсных угрях воспаление поражает потовые железы.
Осложнения
Крупные воспалительные элементы оставляют заметные рубцы и багровые следы постакне, которые не проходят самостоятельно и могут исчезнуть только после аппаратного воздействия. Серьезные рубцовые осложнения наблюдаются после самостоятельного выдавливания гнойных элементов, что сопровождается травмами кожи и распространением инфекции по всему лицу. Юношеские угри сочетаются с пигментацией, экскориациями.
Крупные гнойники в области носогубного треугольника опасны риском вовлечения в инфекционный процесс мозговых сосудов. В течении умеренной и тяжелой формы юношеских угрей неизбежно наступают психологические проблемы — снижение самооценки, повышенная тревожность, фобические расстройства. У части подростков вследствие длительного существования акне и рубцов развиваются депрессии и социальная дезадаптация.
Диагностика
Клиническое обследование подростка проводит детский дерматолог. Он оценивает состояние кожи, определяет тип и количество угрей, выявляет осложнения — рубцы, пигментацию. Врач детально собирает анамнез заболевания и жизни ребенка, интересуется наследственностью. К диагностике могут подключаться эндокринолог, аллерголог-иммунолог, психолог и другие специалисты. Чтобы выявить причины юношеских угрей, назначаются:
- Бактериологический посев. Для диагностики берут отделяемое из гнойных элементов или соскоб кожи. Лаборанты определяют состав микрофлоры эпидермиса, идентифицируют потенциально патогенные микроорганизмы. Чтобы подобрать лечение, выполняют тест на чувствительность бактерий к антибиотикам.
- Гормональный профиль. При рецидивирующей угревой сыпи, протекающей в тяжелой форме, врача интересуют уровни гормонов половых желез, надпочечников, гипофиза и гипоталамуса. У девочек-подростков кровь на исследование берут в разные дни месяца, чтобы оценить прирост андрогенов во второй фазе менструального цикла.
Лечение
Учитывая разнообразие этиологических факторов и лекарственную устойчивость бактерий, лечение патологии представляет собой сложную задачу. Выбор терапевтических методов зависит от тяжести, клинического варианта юношеских акне, наличия осложнений и психологического состояния подростка. На Всемирном конгрессе по дерматологии разработаны основные принципы патогенетического лечения:
- Уменьшение салоотделения. Для нормализации работы кожных желез детям с легкими формами болезни наносят в виде кремов местные ретиноиды, а при тяжелых вариантах течения рекомендованы системные ретиноиды. При необходимости используют гормональные препараты — антиандрогены, эстрогены.
- Купирование воспаления. С этой целью назначают азелаиновую кислоту, местные антибактериальные мази и примочки. Распространенные и глубокие юношеские угри — показание к подбору системных антибиотиков.
- Удаление комедонов. Для растворения рогового слоя и уменьшения скоплений кожного сала применяются средства с бензилпероксидом, салициловой кислотой, адапаленом. Высокую эффективность показывают кислотные пилинги. При неэффективности консервативных методов могут проводить комедоноэкстракцию.
Научно-обоснованные доказательства связи питания и юношеский угрей отсутствуют, поэтому соблюдение диеты не относится к рутинным методам. Однако у некоторых подростков лечение было более эффективным при ограничении молочных продуктов и сладостей. Детям, страдающим ожирением, подбирают гипокалорийный рацион, чтобы снизить вес и благодаря этому нормализовать гормональный фон.
Важное место отводится косметическим уходовым средствам. Они не лечат угревую сыпь, но подготавливают кожные покровы к нанесению лекарств, нормализуют салоотделение и ороговение. Для рутинного ухода подросткам подбирают очищающие гели и лосьоны, тоники с успокаивающими и антибактериальными компонентами, кремы для увлажнения и питания кожи.
Комплексное лечение включает аппаратные и физиотерапевтические методы. Хороший эффект дает фототерапия и озонотерапия юношеских угрей, при глубоких кистозных акне помогает точечное лазерное воздействие. После стихания острой фазы для разрешения рубцов проводится мезотерапия, срединные кислотные пилинги, дермабразия.
Прогноз и профилактика
До 95% юношеских угрей успешно поддаются лечению и исчезают в 20-24 годам. Только у 5% людей акне продолжается во взрослом возрасте. Это хроническое рецидивирующее заболевание кожи, но современные методы комплексной терапии помогают справиться с высыпаниями и предотвратить необратимые кожные изменения. Лечение юношеских акне проводится на любой стадии, а в комбинации с аппаратными методами удается достичь хорошего косметического результата.
Первичная профилактика болезни затруднена, поскольку гормональные изменения неизбежны в подростковом возрасте. Чтобы уменьшить риск тяжелых форм юношеских угрей, необходимо подбирать правильные средства по уходу за кожей, ни в коем случае не выдавливать прыщи и черные точки. Подросткам с жирной кожей и склонностью к обильным высыпаниям обязательно нужна консультация дерматолога.
Угревая сыпь (акне) — это заболевание кожи, возникающее в результате закупорки сальных желез и приводящее к появлению прыщей. Подростковое акне не без оснований считается в первую очередь недугом тинейджеров — в возрасте от 12 до 25 лет это заболевание встречается у 75% молодых людей. Возникает угревая сыпь, в основном, в начале полового созревания — в этот период происходят гормональные всплески, которые и отражаются на коже. Буйство гормонов провоцирует выработку сальными железами большого количества сала, протоки желез закупориваются и образовываются черные угри. Красные угри возникают в результате присоединения вторичной инфекции — стафилококка или стрептококка. На возникновение акне у подростков могут влиять такие факторы как генетическая предрасположенность, привычки питания и гигиены и др.
В норме сальные железы вырабатывают специальный секрет (кожное сало) — смесь жиров, которые препятствуют пересушиванию кожи, делают ее эластичной, защищают организм от различных бактерий и инфекций, а также участвуют в сложной системе терморегуляции кожи. Причиной возникновения угревой сыпи у подростков является гормональная перестройка взрослеющего организма. В результате «гормонального всплеска» половых гормонов нарушается работа сальных желез. Спровоцированная гормонами избыточная секреция кожного сала приводит к закупорке протоков сальных желез, увеличивая их в размерах, что приводит к появлению некрасивых расширенных пор на лице. В устье протока сальной железы утолщается слой роговых чешуек кожи, которые слущиваются быстрее, чем обычно. Вскоре чешуйки забивают проток и закупоривают его. Не находя выхода, кожное сало растягивает полость сальной железы, в которой его постепенно скапливается все больше и больше. В закупоренных сальных железах начинает размножаться бактерии, возникает воспаление.
 Закупоренная сальная железа, наполненная кожным салом, называется комедоном. Если комедон не имеет выхода на поверхность кожи, то кожное сало остается белым и возникают белые угри. Если комедон выходит на поверхность, то кожное сало частично окисляется, к нему примешивается меланин, в результате чего головка комедона приобретает черную окраску — возникают черные угри.
Закупоренная сальная железа, наполненная кожным салом, называется комедоном. Если комедон не имеет выхода на поверхность кожи, то кожное сало остается белым и возникают белые угри. Если комедон выходит на поверхность, то кожное сало частично окисляется, к нему примешивается меланин, в результате чего головка комедона приобретает черную окраску — возникают черные угри.
В определенных случаях закупорка отверстий сальных желез может быть вызвана внешними факторами, например, возникать при длительном давлении и трении кожи одеждой или бельем (давление головного убора, тесного воротника, спортивного шлема, особенно при повышенной потливости). В таком случае у лиц, предрасположенных к заболеванию, могут возникнуть «механические» акне.
Доказано, что немаловажную роль в развития угревой болезни играет генетическая предрасположенность, воздействие стрессов, неправильное питание с большим количеством быстро усваиваемых углеводов (сладости, мучные изделия, фаст фуд). Как правило, у мальчиков угревая сыпь протекает тяжелее, чем у девочек.
Справиться с уже возникшей проблемой довольно сложно. Потребуется время и комплексный подход, включающий три основных компонента:
— диета;
— ежедневный уход за кожей;
— лечение.
Диета.
Несмотря на то, что употребление тех или иных продуктов непосредственно не вызывает появление прыщей. Доказано, что большое количество сахара и рафинированных продуктов в нашем рационе негативно отражаются на состоянии кожи. Дело в том, что такие продукты способствуют накоплению инсулина, а также инсулиноподобного фактора роста, повышающих уровень андрогенов (мужских половых гормонов) в крови, которые в свою очередь стимулируют выработку кожного сала. Известно, что к избыточной продукции кожного сала приводит также употребление пищи, содержащей большое количество жира. В связи с этим при появлении угревой сыпи необходимо в первую очередь скорректировать меню подростка, снизив потребление сладкой и жирной пищи, мучных и сдобных продуктов, фаст фуда. В его рационе должно быть больше овощей и фруктов, зелени, кисломолочных продуктов, нежирное мясо птицы и рыбы, блюда из круп.
Лечение и профилактика
Основные принципы лечения и профилактики угревой сыпи заключается в сокращении продукции кожного сала, удалении мертвых клеток кожи, и уничтожении бактерий лекарственными препаратами и средствами для кожи с противомикробным действием. Характер лечения зависит от тяжести заболевания.
При легком течении угревой болезни чаще всего достаточно бывает правильного ухода за кожей и соблюдения правильного режима питания.
Наиболее важное значение в борьбе с угревой сыпью имеет правильный уход за кожей. Самой главной задачей здесь является ежедневное очищение. Кожа, склонная к появлению угрей, нуждается в обязательном очищении 1-2 раза в день. Для умывания важно использовать мягкие гели, пенки, лосьоны, предназначенные для комбинированной и жирной кожи, например, с содержанием фруктовых кислот (яблочной, винной, молочной, лимонной и гликолевой), которые хорошо увлажняют кожу, а также оказывают отшелушивающее, противовоспалительное и антиоксидантное действие. Не следует применять для очищения кожи мыло или сильные очищающие средства, например на основе спирта, которые обезжиривают и очень сушат кожу, в то время как жирная кожа, наоборот, нуждается в интенсивном увлажнении, при этом сильное обезжиривание стимулирует работу сальных желез и приводит к еще большей продукции кожного сала, усугубляя ситуацию. При наличии воспаленных элементов локально можно применять антисептические средства (растворы хлоргексидина, мирамистина, противовоспалительные кремы на основе ретиноидов). Не следует самостоятельно выдавливать гнойнички, так как это может способствовать дальнейшему распространению инфекции, кроме того в результате травматизации кожи впоследствии могут остаться некрасивые следы и рубчики.
Из косметологических процедур при лечении угрей могут быть использованы ультразвуковая чистка и химический пилинг, выполняемые дерматологами или косметологами. Применение ультразвука позволяет эффективно и безболезненно очистить кожу, не травмируя её. Под воздействием ультразвукового пилинга кожа очищается от внешних загрязнений, удаляются отмершие клетки эпидермиса, открываются протоки сальных желез, уменьшается их видимый размер. Кроме того, под воздействием высокочастотных колебаний происходит «микромассаж» кожи на клеточном уровне, в результате чего ускоряются обменные процессы в клетках, улучшается кровоснабжение и циркуляция лимфы в коже. В лечении угревой сыпи также может быть использован так называемый поверхностный химический пилинг (фруктовыми кислотами в небольших концентрациях), который позволяет отшелушить верхний слой кожи и роговые пробки в устьях протоков сальных желез, и при этом увлажняет кожу. Косметические пилинги нельзя использовать при наличии гнойничков и выраженном воспалении.
Кроме того, следует знать, что химические и другие виды пилингов, а также применение скрабов могут оказаться несовместимыми с лекарственными средствами, необходимыми для лечения акне.
Лечение средней и тяжелой формы угревой болезни должно обязательно проводиться врачом, который назначит препараты для наружной (местной) терапии: кремы, гели, мази, и т.п., содержащие различные активные вещества, препятствующие образованию комедонов или разрушающие их, уменьшающие образование кожного сала и воспаление. В ряде случаев может понадобиться назначение антибиотиков. Причинами выраженных проявлений угревой сыпи могут быть нарушения работы пищеварительной и эндокринной системы, в таких случаях необходима консультация гастроэнтеролога и эндокринолога для исключения наличия проблем со стороны желудочно-кишечного тракта и эндокринной системы. При выраженных гормональных нарушениях могут применяться половые гормоны.
Профилактика
Для профилактики угревой сыпи необходим регулярный уход за кожей. При склонности к этому заболеванию, не рекомендуется использовать жирные кремы, масла и мази. Рекомендуется выбирать те косметические средства, которые имеют маркировку “non-comedogenic” (не-комедогенная), то есть не содержит ингредиентов, способствующих образованию угрей. Сегодня на косметическом рынке имеется достаточное количество различных средств для ухода за жирной кожей и кожей, склонной к образованию акне, которые не только очищают, но и обладают матирующим и противовоспалительным действием. Наносить косметические средства следует тонким слоем, и обязательно удалять косметику и очищать кожу лица в конце дня.
