Воспаление сетчатки это лечится

Под ретинитом понимается воспалительное заболевание сетчатки. Однако принимает оно разные формы, некоторые из которых сопровождаются дистрофическими процессами. Воспаления провоцируют микробы, а дистрофия зачастую обусловлена наследственностью. Узнаем, чем отличаются различные формы ретинита, как они проявляются и лечатся.
Из-за чего развивается ретинит?
Сетчатая оболочка глаза выполняет важнейшие зрительные функции, отвечая за остроту зрения, цветовосприятие и сумеречное видение. Они снижаются при любых поражениях сетчатки.
Ретинит — воспалительный процесс в сетчатке глаза — развивается вследствие попадания через главную артерию в нее микробов из других воспаленных органов.
Так как сетчатка напрямую связана с сосудистой оболочкой, воспаление затрагивает обе эти части глазного яблока. В таких случаях говорят о хориоретините.

Итак, основная причина развития этой патологии — проникновение в сетчатку патогенных микроорганизмов. Есть и ряд располагающих факторов, увеличивающих риск возникновения ретинита. В их числе: герпесная инфекция, сифилис, туберкулез, ревматизм, гипертония, лепра, аутоиммунные заболевания, пневмония, менингит, сепсис, аллергия, лейкоз, сильное отравление. Это так называемые внутренние (эндогенные) факторы. К экзогенным причинам относятся:
- травмы глазных яблок, при которых нарушается целостность сетчатки;
- прободение язвы роговой оболочки;
- длительное влияние на глаза ионизирующего излучения;
- постоянное воздействие на органы зрения солнечного ультрафиолета.
Все эти патологии и состояния способствуют попаданию инфекции в сетчатку.
Само заболевание провоцируется влиянием следующих микробов: стафилококк, бледная трепонема, пневмококк, стрептококк, вирус гриппа, корь, микобактерия туберкулеза, аденовирусы.
Располагающих факторов и причин болезни достаточно много. При этом этиологию ее удается выявить далеко не всегда. В некоторых случаях она так и остается неизвестной.
Ретинит: разновидности и симптомы патологии
Вид ретинита зависит от причины, которая спровоцировала заболевание. Каждая разновидность имеет свою симптоматику, а также требует того или иного лечения.

Рассмотрим основные формы ретинита:
- цитомегаловирусный;
- вирусный;
- септический;
- сифилитический;
- токсоплазмозный;
- туберкулезный;
- ревматоидный васкулит;
- пигментный;
- ретинит Коатса.
При диагностике важно установить форму заболевания. Характер лечения определяется главным образом этим фактором.
Цитомегаловирусный ретинит
Цитомегаловирусный инфекционный ретинит развивается у пациентов, которые страдают от каких-либо патологий, поражающих иммунную систему. Данная форма воспалительного заболевания сетчатки возникает у людей с ВИЧ. В таких случаях ретинальный очаг формируется сначала на глазном дне, но впоследствии он распространяется на сетчатую оболочку, охватывая все ее слои. Цитомегаловирусный ретинит может привести к ее отслоению.

Септический ретинит
Когда в глаз и непосредственно в сетчатку попадают гноеродные микробы из внутренних органов, пораженных воспалением, есть риск развития септического ретинита, при котором ухудшается состояние сосудов сетчатой оболочки. Около них и располагается очаг воспаления, выглядящий как белесоватые пятна. Развитие заболевания приводит к отеку зрительного нерва, обеспечивающего передачу сигналов от сетчатки к головному мозгу. Также впоследствии мутнеет стекловидное тело.
В конечном итоге все это может закончиться панофтальмитом — сильнейшим гнойным воспалением и расплавлением почти всех частей глазного яблока.
Вирусные ретиниты
Они становятся следствием развития герпеса, гриппа, аденовирусной инфекции. Эти болезни сопровождаются ретинитом довольно часто, хоть и в разной степени. Иногда сетчатка просто становится менее прозрачной. В некоторых случаях на ней формируются белые пятна. Под микроскопом белые участки похожи на вату. Располагаются они преимущественно в области макулы — центральной точки сетчатой оболочки — или около диска зрительного нерва. Если устранить причину патологии, то есть вылечить инфекционный недуг, белые пятна становятся меньше и со временем полностью пропадают. Зрительные функции после этого возвращаются. Бывают и неблагоприятные исходы, когда происходит отслоение сетчатки или начинаются дистрофические процессы.

Сифилитический ретинит
Венерическое заболевание, вызываемое бледной трепонемой, называется сифилисом. Третья стадия этого опасного недуга сопровождается инфицированием глазных структур. Иногда такая форма ретинита развивается у детей, которые родились с сифилисом. Врожденный сифилитический ретинит сохраняется на всю жизнь и проявляется в одном симптоме: на глазном дне образуется много белых и темных пятен — очагов воспаления. Сифилитический ретинит приобретенный приводит к помутнению стекловидного тела, отеку зрительного нерва и сетчатки. Помутнения выглядят как плавающие пятна. У некоторых пациентов происходят кровоизлияния в сетчатую оболочку.
Токсоплазмозный ретинит
К этой форме рассматриваемой патологии приводит в большинстве случаев внутриутробное инфицирование. При этом на состоянии глаз это может сказаться далеко не сразу после рождения. Крупные рубцовые и атрофические очаги начинают обнаруживаться только спустя годы. При этой форме ретинита важно не допустить до кровоизлияний и отслоения сетчатки.

Туберкулезный ретинит
Микобактерии туберкулеза при попадании их в глаз в основном поражают сосудистую оболочку. Из-за этого в периферической области сетчатки возникает извитость сосудов. Впоследствии это может стать причиной гемофтальма — разрыва сосудов и кровоизлияния в сетчатку, приводящего к ее отслойке.
Ревматоидный ретиноваскулит
При этой форме патологии наблюдаются белые муфты с острыми краями, локализующиеся на глазном дне. На фоне этого развивается отек сетчатки, возникают кровоизлияния. Отсутствие какого-либо лечения приводит к поражению диска зрительного нерва и резкому ухудшению зрения.

Пигментный ретинит
Ретинит пигментный является дистрофическим поражением сетчатой оболочки. Собственно, это уже не воспалительный процесс, вызванный попаданием в глаз инфекции, хотя и относится патология к группе ретинитов. Пигментная форма — эта наследственная патология, дегенеративное заболевание, вызываемое неправильным развитием фоторецепторов сетчатки — палочек и колбочек, а также аномальным строением пигментного слоя сетчатой оболочки. У данного недуга первичные симптомы не отличаются от признаков других форм ретинита. При пигментном поражении сетчатки наблюдается:
- ухудшение сумеречного и центрального зрения;
- нечеткая картинка на разных дистанциях;
- сеточное зрение;
- нарушение цветовосприятия.
Кровеносные сосуды со временем становятся все тоньше, пигмент оседает в сетчатке в виде костных телец, диск зрительного нерва бледнеет. Все эти процессы могут вызвать слепоту, которая является необратимой.

Ретинит Коатса
Самая редкая форма ретинита, которая почти всегда приводит к полной или частичной слепоте. Установить этиологию патологии обычно не представляется возможным. Однако она всегда сопровождается аномальным состоянием сосудов в задней области сетчатки. В ее верхних слоях возникают кровоизлияния, что приводит к отслоению. Для данной болезни характерны такие симптомы, как резкое снижение зрения, его затуманивание, а также фотопсия — появление в поле зрения различных пятен. Есть еще один необычный признак недуга — у больного на фотографиях, которые делаются с помощью фотовспышки, глаза светятся желтым, а не красным цветом. Причиной этому служит отражение света вспышки от отложений холестерина в сетчатой оболочке. Ретинит Коатса чаще наблюдается у мужчин.
Общие симптомы ретинитов
При любых формах этого офтальмологического недуга страдают все функции зрения.

Больного беспокоят следующие симптомы:
- понижение остроты зрения;
- нарушение цветовосприятия;
- сужение полей зрения;
- диплопия;
- появление пятен перед глазами, мелькание вспышек, искр, молний;
- ночная слепота;
- ухудшение зрения при ярком свете.

Также есть признаки, которые видны только под микроскопом: атрофия зрительного нерва, поражение сосудов, кровоизлияния в сетчатке. Для точной постановки диагноза потребуется провести множество исследований, так как есть очень много причин и форм ретинита. Лечение определяется этими факторами.
Способы лечения ретинита
Для устранения инфекции и снятия воспаления назначаются антибактериальные капли. Они помогают при вирусных и инфекционных формах патологии. Кроме того, для лечения используются противовирусные, антигистаминные препараты, глюкокортикостероиды, ферментные лекарства и различные средства, которые способствуют улучшению состояния сосудов и сосудистой стенки.
Важно правильно питаться и принимать витамины, которые важны для функционирования сетчатки.
Если наблюдаются частые кровоизлияния, назначается витрэктомия — процедура по удалению стекловидного тела. В некоторых случаях возникает необходимость в лазерной коагуляции. Это процедура припаивания отслоившихся слоев сетчатой оболочки. Пигментный ретинит на сегодняшний день не поддается лечению. С другими его формами можно справиться с помощью медикаментозных препаратов и физиопроцедур.

Отсутствие лечения может привести к отслоению сетчатки, атрофии зрительного нерва, увеиту, панофтальмиту, что приводит к полной утрате зрения, а также самого глазного яблока.
Сетчатка глаза (ретина) – это оболочка глазного яблока, проецирующая сигнал света в изображение. Она выстилает внутреннюю часть глаза. Состоит из множества нервных клеток.
При любых отклонениях от нормы ухудшается зрительная способность.
Симптомы
В числе основных признаков болезней сетчатки глаза имеются:
- Возникновение вспышек перед глазами.
- Снижение остроты зрения или полная потеря одного из глаз.
- Помутнение.
- Размытие цветов.
- Появление пелены.
На первых этапах развития заболеваний нередко клиническая картина не проявляется. Симптомы развиваются уже при поражении глубоких слоев.
Причины возникновения
Существует три основания для формирования болезней сетчатки глаза:
- Инфекционное. Если провокатором служит инфекция, то развивается воспаление, затрагивающее зрительный аппарат.
- Приобретенное или врожденное. Связано с изменением структуры фоторецепторов. Оболочка трескается, разрывается или становится тоньше.
- Сосудистое. Как правило, патология является следствием имеющихся заболеваний сосудов (например, атеросклероза, гипертонии).
Чаще всего нарушается зрение из-за болезней ретины у пациентов, страдающих близорукостью, поскольку их сетчатка растянута.
Разновидности
В офтальмологии насчитывается более десятка заболеваний сетчатки глаза. Наиболее выявляемые болезни перечислены ниже.
Отслоение сетчатки глаза
Характеризуется разрывом оболочки и скапливанием жидкости. Питание ретины уменьшается, поэтому нарушается функция фоторецепторов.
Отслоение проявляется в виде ярких искр или светлых вспышек света, постоянным мельканием темных точек перед глазами, наличия тени с одной стороны зоны видимости.
Ожог сетчатки глаза
Возникает из-за агрессивного воздействия ультрафиолетовых лучей. Основные жалобы при патологическом изменении – это покраснение, резь глаз, отек век, головная боль, слезы.
Ретинит
Представляет собой воспалительный процесс, охватывающий сетчатку и питающие ее сосуды. Признаки болезни таковы – изменение восприятия цвета, кровоизлияние сосудов, яркие вспышки перед глазами, расплывчатость контуров предметов, снижение зрения в темноте, отсутствие видимости в отдельных участках поля зрения.
Макулодистрофия
Зрение снижается в результате недостатка питания центральной части светочувствительной сетчатки.
Симптомы заключаются в нечеткости предметов, затуманенности, снижении яркости цветов, потери координации в темноте. В центре поля зрения возникает прозрачное пятно, ломающее полную картину изображения. Появляется ощущение недостатка света при полноценном дневном освещении.
Ангиопатия
Болезнь связана с изменением стенок сосудов, вызывающим нарушение притока и оттока крови к глазам.
Диабетическая ретинопатия
Является следствием сахарного диабета. Из-за него разрушаются стенки сосудов, по которым к сетчатке глаз поступает кислород и кровь. Кислородное голодание сетчатки объясняется следующими симптомами – зрение резко падает, перед глазами мелькают светлые вспышки, появляется пелена и помутнение.
Для предотвращения развития болезней нужно своевременно проходить осмотр офтальмолога.
Ретинит или воспаление сетчатки — это любой воспалительный процесс, развивающийся в сетчатке глаза.
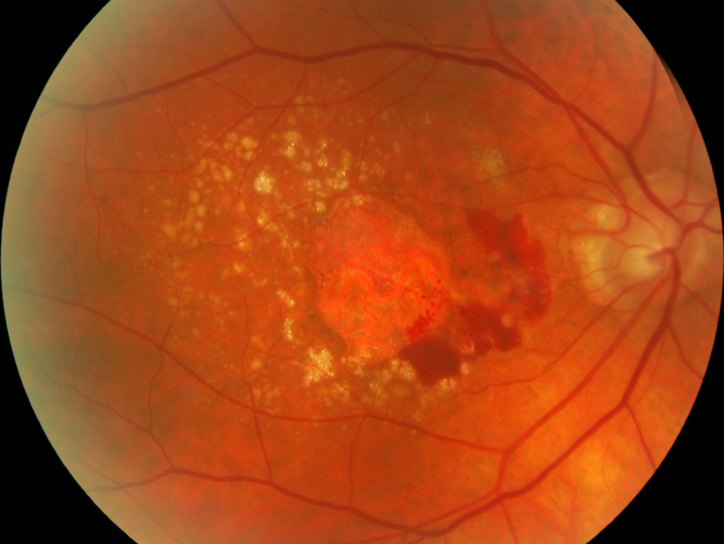
Что такое ретинит?
Ретинит или воспаление сетчатки – это любой воспалительный процесс, развивающийся в сетчатке глаза.
Сетчатка глаза представляет собой нежную светочувствительную ткань, толщиной, в среднем, около одной шестой миллиметра.
Сетчатка обеспечивает две важнейшие функции: центральное зрение и периферическое зрение, что обеспечивается за счет двух видов рецепторных клеток: палочек и колбочек, получивших такие названия из-за своей формы.
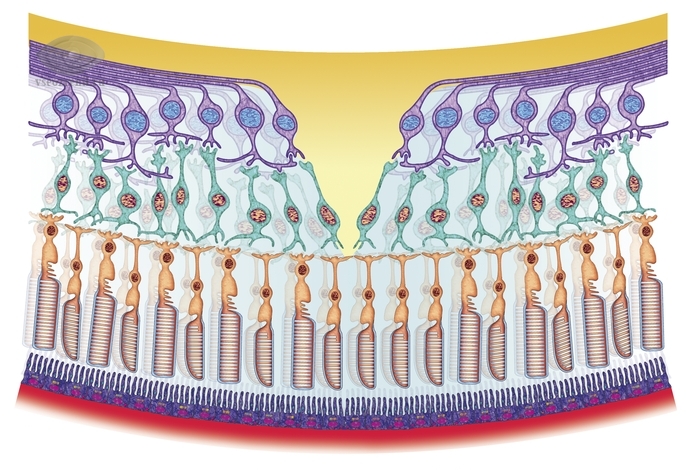
Колбочки располагаются, большей частью в центральной зоне сетчатки, обеспечивая высокую остроту зрения и цветовое зрение. Палочки, напротив, расположены по всей сетчатке, но относительно палочек, их больше на периферии, чем в центральной зоне. Палочки обеспечивают периферическое зрение и зрение в условиях низкой освещенности.
Сетчатка является самой внутренней оболочкой глазного яблока, снаружи она прилежит к сосудистой оболочке глазного яблока или хориоидеи. Функционирование сетчатки обеспечивается благодаря хорошему кровоснабжению и прилеганию к наружным оболочкам глаза. Большая часть ткани сетчатки получает питание от сосудистой оболочки, а меньшая внутренняя часть – за счет центральной артерии сетчатки, то есть собственной системы кровоснабжения.
В сетчатке отсутствуют чувствительные нервные окончания, поэтому все повреждения протекают без боли. Другой особенностью повреждений сетчатки является, то, что за счет тесного контакта и связью с сосудистой оболочкой, практически всегда при повреждении страдают обе ткани – сетчатка и хориоидея, таким образом, представляя собой уже хориоретинит.
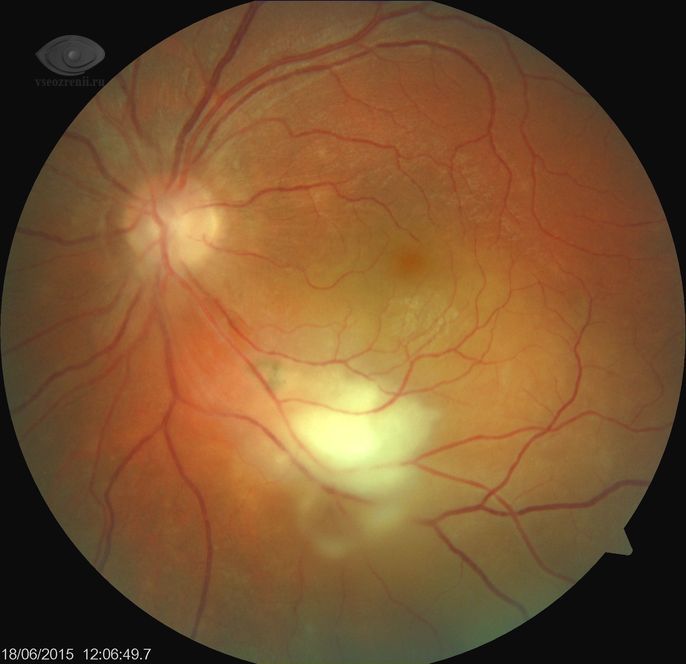
Причины ретинита
Наиболее частой причиной ретинита является инфекционное воспаление, при чем причины воспаления могут быть самыми различными: бактерии, вирусы, грибковые поражения, простейшие и паразиты, а также их токсины. По большому счету, любая острая или хроническая инфекция в организме может привести к ретиниту.
Также воспаление в сетчатке может возникать за счет воздействия собственной иммунной системы на ткани глаза, например, при ревматологических заболеваниях.
Проявления ретинита
Проявления ретинита зависят от выраженности, то есть обширности повреждения, а также от расположения воспалительных очагов на сетчатке.
При повреждении центральной области сетчатки возникает резкое снижение зрения вплоть до полной потери центрального зрения, при этом, в случае сохранности периферических отделов сетчатки периферическое зрение сохраняется.
Если повреждение сетчатки не захватывает центральную область, то заболевание протекает без снижения зрения, то длительное время оно может быть не заметным и обнаружиться только при специальных тестах периферического зрения. В том случае, если повреждение на периферии сетчатки достаточно обширное, возникает дефект в поле зрения, выпадение определенных участков поля зрения, а также снижается способность ориентироваться в условиях низкой освещенности, кроме того, может изменяться восприятие цветов.
При выраженном воспалении могут разрушаться кровеносные сосуды с развитием кровоизлияний в ткань сетчатки или стекловидное тело, то есть гемофтальм.
С другой стороны при сильном воспалительном процессе инфекция может распространяться на другие ткани глаза, вплоть до развития воспаления всех оболочек, так называемого панофтальмита, и гибели глаза.
Диагностика
Повреждение сетчатки при ретините выявляется при тестировании зрительных функций: острота зрения, отражающей функциональную способность центральной области сетчатки; периферического зрения; восприятия цветов.
Проводят тщательный офтальмологический осмотр, основным является осмотр глазного дна с обязательным расширением зрачков. При этом оцениваются изменения сетчатки, их выраженность и соответствие степени повреждения сетчатки снижению зрительных функций глаза.
При инфекционном процессе в сетчатке проводят исследование крови на инфекции с целью поиска конкретной причины воспаления, однако, наиболее информативно использование материала, полученного из полости глазного яблока – частицы стекловидного тела и ткани сетчатки, полученной при биопсии в условиях хирургической операционной.
Для подтверждения аутоиммунного процесса, то есть повреждения тканей глаза за счет воздействия собственной иммунной системы, проводятся специальные лабораторные тесты крови.
Дополнительно выполняются электрофизиологические исследования с целью более детальной оценки функции сетчатки; флуоресцентная ангиография – контрастное исследование сосудов глазного дна, для того чтобы оценить выраженность воспаления; а также оптическая когерентная томография для уточнения структурных изменений в ткани сетчатки.
Лечение ретинита
Лечение инфекционного процесса в сетчатке представляет достаточно сложную задачу, прежде всего из-за того, что причину воспаления установить обычно крайне тяжело.
Если же причина инфекционного воспаления установлена, проводят соответствующее лечение. Кроме того, применяют массивную противовоспалительную терапию – глюкокортикостероидные препараты, как системно, так и местно, для того чтобы уменьшить степень повреждения сетчатки.
В последующем используются препараты для улучшения обменных процессов в сетчатке, а также физиотерапию.
Одним из наиболее часто встречающихся заболеваний в офтальмологии считается блефарит — воспаление век глаза, характеризующееся преимущественно хроническим или длительным течением и трудно поддающееся лечению. Как лечить глазной блефарит, какими способами можно избежать осложнений? Это зависит от причин и возбудителей болезни.
Влияет или не влияет блефарит на зрение человека?

В большинстве случаев болезнь выявляется у взрослых людей, поражает веки и, несомненно, мешает четкости зрения. Вопрос о необходимости универсального и эффективного метода лечения встает уже в первые дни появления ярких клинических признаков, поскольку
заметно ухудшает качество жизни больного. Симптомы болезни отличаются в зависимости от причин, но чаще всего это воспаление краев век различной степени тяжести, которое сопровождается зудом, отделением пенистой слизи, появлением сальных чешуек или язвочек.
Причины появления блефарита
Впервые столкнувшись с данной патологией, необходимо четко осознавать: в устранении нуждаются не столько сами симптомы заболевания, сколько его первопричина. Именно поэтому лечение данной болезни нужно одновременно начинать как с борьбы с ее внешними проявлениями, так и с выявления причин возникновения.
На сегодняшний день происхождение болезни может крыться в инфекционных и неинфекционных возбудителях.
Причины блефарита:
- Заражение стафилококком;
- Вирус герпеса, опоясывающего лишая или контагиозного моллюска;
- Попадание в организм патогенных грибов или членистоногих, среди которых могут быть клещи или вши;
- Различные воспалительные процессы на поверхности кожи (экзема, себорея);
- Иммунодефицит.

По статистике, основная масса пациентов — это женщины в промежутке от 30 до 50 лет, имеющие блефарит, возникающий при такой болезни, как розацеа (розовые угри). Считается, что частота патологии увеличивается в зависимости от возраста, хотя нет гарантий, что молодая девушка или мужчина не подвержены данному заболеванию. Также никто не может гарантировать, что болезнь будет протекать без осложнений или рецидивов.
Классификация
Разновидности воспаления век принято классифицировать на группы, все зависит от локализации патологического процесса и клинических форм заболевания.
Так, по локализации процесса блефарит может быть передним краевым (в таком случае патология затрагивает передний край века), задним краевым (когда воспаление распространяется на его задней стороне) или угловым (он же ангулярный — поражению подвергаются уголки глаз). Передний краевой блефарит является следствием инфекции и отличается местным проявлением патологии кожи, в то время как задний краевой вид диагностируется при дисфункции мейбомиевых желез, сопровождаясь сильным ощущением сухости глаза.
По клиническим формам выделяют следующие виды: чешуйчатый (себорейный), язвенный (он же стафилококковый), задний (краевой), а также демодекозный.
Все эти типы болезни носят исключительный характер, а потому нуждаются в строго индивидуальном подходе к медикаментозной или хирургической коррекции. Успешность их лечения напрямую зависит от опытности практикующего врача-офтальмолога и его способности безошибочно диагностировать разновидность патологии.
Передний блефарит
Этот вид патологии обычно вызывается бактериями, а конкретно — стафилококками, усугубляясь при наличии перхоти.
Развитие переднего воспаления век имеет четкую стадийность. Начальный этап болезни характеризуется появлением легкого зуда, периодическими покраснениями краев век, скоплением в углах глаз пенистого отделяемого. Эта стадия блефарита легко поддается лечению и в случае своевременного проведения грамотно составленной терапии не переходит на следующий уровень — чешуйчатый.
Чешуйчатый (или себорейный) блефарит

Под себореей понимают патологию кожи, возникающую вслед за нарушением регуляции функций сальных желез. Она может быть жирной, сухой или смешанной. Обычно такая форма заболевания протекает с себорейными дерматитами (воспалениями кожи головы, заушных и носогубных областей, а также грудины).
При себорейном типе болезни ощущение зуда в глазах заметно усиливается, они становятся излишне чувствительными к световому излучению, пыли, дыму, резким порывам ветра. Быстрое утомление глаз наступает уже в середине дня, к вечеру продолжение напряженной работы зрения становится невозможным. Постепенно края век утолщаются, а на ресницах образуются мелкие серые сальные чешуйки — это клетки отшелушивающегося эпидермиса. Часто данная разновидность заболевания встречается в сочетании с хроническим конъюнктивитом, иногда — с краевым кератитом.
Стафилококковый (язвенный) блефарит
При отсутствии должной фармакологической коррекции чешуйчатая стадия переходит в язвенную. При ней наблюдается резкое покраснение век, их утолщение, наличие плотных корок и, как следствие, склеивания ресниц крупными пучками. После снятия коркового налета обнаруживаются маленькие язвы, которые в особенно запущенных случаях могут покрывать всю поверхность края. Зачастую язвы покрыты гнойным отделяемым, обильно кровоточат. Помимо этого, при этом типе болезни отмечается формирование трихиаза — неправильного роста ресниц вследствие натирания, травмирующего глазное яблоко.
Позднее, если пациенту не была оказана качественная медицинская помощь, возможно неконтролируемое слезотечение, возникающее из-за выворота век или их неправильного прилегания к глазному яблоку. Это чревато рубцеванием и появлением вторичной инфекции.
Ангулярный (угловой) блефарит
Угловой вид патологии может сочетать в себе все признаки стафилококковой и чешуйчатой форм. Его отличие заключается лишь в локализации патологических изменений — им подвергаются внешний, а также внутренний углы глаза.
Дисфункция мейбомиевых желез (ДМЖ) на фоне заднего блефарита (мейбомита)

ДМЖ — это функциональное изменение сальных желез в области век, при котором снижается выработка жира вследствие закупорки их протоков. Располагают к возникновению мейбомиита многие внутренние и внешние факторы. К ним относят:
- Возраст и пол (большинство пациентов с ДМЖ —женщины);
- Гормональные нарушения;
- Применение препаратов местного действия, которые способствуют снижению уровня выделения секрета мейбомиевыми железами (капли, мази).
Из-за недостатка жира на поверхности век происходит ускоренное испарение слезной пленки, что способствует увеличению численности бактерий на границе века, осложнению мейбомита синдромом «сухого глаза», а также воспалению и повреждению поверхностных тканей глазного аппарата.
Симптомы дисфункции мейбомиевых желез:
- Покраснение и утолщение краев век;
- Скопление желтовато-серого пенистого секрета в наружных углах глазной щели;
- Ощущение сухости глаза.
В отдельных тяжелых случаях заболевание может сопровождаться рядом других патологий, например, конъюнктивитом, синдромом «сухого глаза», трихиазом, кератитом и др.
Аллергический блефарит
Этот тип болезни — единственный, который обладает острым течением среди всех перечисленных вариантов. Он возникает как внезапная аллергическая реакция в ответ на местное применение каких-либо медикаментов или косметических средств у людей с повышенной чувствительностью к их составляющим. Однако в этой группе патологий есть исключения: следует помнить, что аллергия может быть вызвана не только химическими веществами, но также микробами, паразитами, вирусами, некоторыми общими болезнями (розацеа).

Их воздействие не является острым, оно образуется вследствие хронических токсико-аллергических процессов внутри организма. Симптомами аллергического заболевания служат: отек конъюнктивы, активный зуд, отсутствие слизисто-гнойного или гнойного отделяемого.
Демодекозный блефарит
Демодекоз — заболевание, вызываемое патогенными микроорганизмами — клещами рода Демодекс. Как показывает статистика, носителями этих паразитов являются около 90% всех взрослых людей, и все же само заболевание проявляется далеко не у всех.
Микроскопический клещ обитает на поверхности кожи (в сальных протоках и мейбомиевых железах, волосяных фолликулах человека и животных). У большинства людей-носителей обнаруживается бессимптомное носительство демодекоза, но при благоприятных для последнего условиях (снижении иммунитета человека, плохих бытовых и трудовых условиях, перенесенных операциях на глазах и наличии системных патологий) он начинает свое патогенное воздействие.
Нередко данное заболевание сочетается с общим поражением глаз, еще чаще — с демодекозом кожи (его отличительные черты — эритема, папулы, пустулы, шелушение с образованием крупных чешуйчатых хлопьев). Основными жалобами при подозрении на демодекозное воспаление век считаются жжение и зуд, усиливающиеся при местном действии тепла, а вместе с тем и ряд симптомов, присущих любым другим формам патологии.
Диагностика
Ввиду значительного сходства симптоматики всех существующих разновидностей блефарита их диагностике офтальмологи уделяют особое внимание. Для этого применяются:
- Сбор анамнеза — этот метод представляет собой выяснение обстоятельств, при которых возникла болезнь;
- Физикальное обследование — при помощи этой методики проводят наружный осмотр, биомикроскопию (оценку слезной жидкости и отделяемого), биомикроскопию роговицы и конъюнктивы с применением красящих веществ, определение остроты зрения;
- Лабораторные исследования — при подозрении на паразитарный блефарит рекомендуется культуральный анализ, при обнаружении асимметрии века и подозрении на карциному — биопсия, а при возможном носительстве демодекоза — микроскопия удаленных ресниц на наличие личинок клещей.

Помимо этого, при необходимости назначают консультации у специалистов иных направлений:
- У дерматолога или аллерголога — при наличии себорейного или демодекозного дерматита, экземы, розацеа;
- У гастроэнтеролога — в условиях сопутствующих патологий желудочно-кишечного тракта (гастрита, энтероколита);
- У эндокринолога — при некомпенсированном сахарном диабете.
Только комплексный подход может гарантировать постановку точного диагноза с назначением соответствующего лечения.
Как лечить такую болезнь глаз, как блефарит?
Несмотря на похожие симптомы, способы лечения при каждом конкретном виде блефарита сильно разнятся. Именно поэтому, задаваясь вопросом, как лечить блефарит, стоит всячески избегать самостоятельного домашнего лечения.
Уже при появлении первых признаков болезни необходимо незамедлительно обращаться к специалисту.
В лечении данной болезни принято выделять два подхода: медикаментозный (включая хирургическое вмешательство) и немедикаментозный. Важно понимать, что при таком серьезном заболевании назначить те или иные препараты может только врач, самолечение в данном случае очень опасно.
Медикаментозное лечение
Общие принципы лечения в данном случае сводятся к следующим действиям:
- Обработка свода век щелочными растворами и антисептиками — с целью предотвращения развития вторичной микрофлоры на воспаленных участках глаз;
- Закапывание и закладывание (в форме капель и мазей) в конъюнктивальную полость антибиотических средств и кортикостероидов — для устранения патогенной микрофлоры и снятия воспалительного процесса;
- Применение слезозаменителей (при синдроме «сухого глаза»);
- При демодекозе — применение местных лекарственных средств, содержащих противопротозойные вещества.
Хирургическое лечение рекомендуется при наличии необратимых осложнений: при завороте или вывороте век, трихиазе (применяют пластику века), халязионе (при хроническом воспалении очаг удаляют).
Чтобы избежать нежелательных осложнений и последующего за ними оперативного вмешательства, необходимо строго соблюдать составленную врачом схему лечения и неукоснительно следовать обозначенному курсу — это исключит образование рецидивов и предотвратит распространение патологического процесса на другие составляющие глаза.
Немедикаментозная терапия
В последние годы все большее внимание в лечении блефарита уделяют гигиене век. Это обеспечивает нормальное функционирование желез, способствует восстановлению обменных процессов внутри кожи, обеспечивает формирование слезной пленки. Тщательный подход к терапевтической гигиене век дает возможность защитить воспаленные участки глаз от вредного воздействия внешней среды, а также от инфицирования различными паразитами и микроорганизмами.
Это комплекс немедикаментозных методик, которые в совокупности с медикаментозным лечением дают стопроцентный результат в борьбе с рецидивирующей патологией:
- Теплые влажные компрессы улучшают обменные процессы в тканях глаз и предупреждают дисфункцию мейбомиевых желез. Накладываются при помощи ватных дисков, смоченных горячей водой и предварительно отжатых, которые помещают на закрытые веки на 1–2 минуты.
- Самомассаж века при дисфункции мейбомиевых желез проводится с гелем, очищающим поверхность век от воспалительных агентов, мягкими круговыми движениями на протяжении 1–2 минут.
- Физиотерапия — ультравысокочастотная терапия, магнитотерапия, электрофорез на основе антибиотических и витаминных растворов, дарсонвализация и облучение ультрафиолетовыми лучами.
Вышеперечисленные комплексные способы лечения блефарита глаз являются наиболее применяемыми и эффективными, в совокупности дающими исключительно положительный результат, формируя устойчивость к повторному возникновению заболевания. Стоит помнить, что, как и при большинстве хронических заболеваний, продолжительность курса лечения определяет врач в зависимости от текущего состояния пациента. Поэтому, нарушая рекомендации, можно серьезно навредить собственному здоровью.
