Воспаление шейки матки от травмы
При воспалении шейки матки патологический процесс может локализоваться на всём протяжении её слизистой оболочки или определённой части.
Болезнь очень актуальна, чаще всего встречается у молодых женщин. Она требует лечения, ведь может стать причиной появления проблем с осуществлением функции продолжения рода.

Заключение
- симптомы заболевания зависят от формы течения патологии;
- основная причина развития воспаления шейки матки — проникновение условно-патогенной и специфической флоры;
- диагностируется с помощью гинекологического осмотра, цитологии, ПЦР, ИФА и кольпоскопии;
- лечится применением антибиотиков, противогрибковых препаратов, имуностимуляторов, противовирусных средств;
- снизить риск формирования отклонения можно, необходимо вести здоровый образ жизни, регулярно посещать гинеколога и вовремя лечить заболевания.

Что такое цервицит
Шейка матки выполняет защитную функцию, она препятствует проникновению инородной микрофлоры. Под влиянием ряда факторов, она теряет эту способность, наблюдается развитие цервицита. Он характеризуется появлением патологических выделений, болевых ощущений в нижней части живота и жжения при мочеиспускании.
Причины
Проникновение условно-патогенной флоры происходит контактным путём, а специфической — во время половых отношений.
Спровоцировать воспаление шейки матки может:
- родовая травма;
- наличие выскабливаней в анамнезе, проведённых с диагностической целью;
- аборт;
- постановка и удаление ВМС;
- новообразования шейки матки;
- генитальный герпес;
- папилломавирус;
- эрозия шейки матки;
- вагиноз;
- вульвит;
- глистные инвазии.
Симптомы цервицита
Острый цервицит
Заболевание проявляется:
- патологическими выделениями;
- зудом и жжением во влагалище;
- дискомфортом при осуществлении акта мочеиспускания;
- болью внизу живота, которая могут иррадиировать в поясницу;
- выделениями бурого цвета между менструациями;
- болью и появлением кровянистых выделений во время половых отношений.
Хронический цервицит
При переходе воспаления шейки матки в хроническую форму его проявления становятся не такими яркими. Наблюдается появление белых слизистых выделений, боли в нижней части живота.
Может ли цервицит проходить без симптомов
Течение цервицита может быть незаметным, если он спровоцирован инфекциями со стёртым проявлением. Постановка диагноза возможна только после гинекологического осмотра и проведения исследований.
Виды цервицитов и их лечение
В медицинской практике принято выделять несколько видов цервицита, всё зависит от причины его возникновения.
Атрофический цервицит
Диагностируется чаще у пожилых женщин. Провоцирует его формирование обычно нарушение гормонального баланса. Редко может проявляться после удаления яичников или проведения химической кастрации.
Гнойный цервицит
Формируется в большинстве случаев у молодых женщин в результате бактериального поражения. Возбудитель болезни чаще всего — гонокок. Характеризуется недуг появлением обильных гнойных выделений из половых путей, повышением температуры, общей слабостью.
Кандидозный
Провоцирующий фактор — грибки рода Candida. Наблюдается появление творожистых выделений и зуда.
Диагностика воспаления шейки матки
Врач проводит сбор анамнеза, жалоб и осмотр женщины. Особое внимание уделяется состоянию слизистой влагалища и шейки матки. После проводится пальпацию, определяются размеры, консистенция и подвижность органа.
Лабораторные методы
Чтобы подтвердить диагноз необходимо оценить содержимое влагалища и цервикального канала. При воспалении шейки матки будет наблюдаться увеличение количества лейкоцитов и присутствие специфических возбудителей. Может проводиться также:
- Бактериологическое исследование, которое позволяет определить количество возбудителя и его чувствительность к антибактериальным препаратам.
- Метод полимеразной цепной реакции или иммунофлюоресцентного анализа. Считается более точным способом определения типа возбудителя и его количества. Недостатком является его высокая цена и то, что он доступен не во всех медицинских учреждениях.
- Цитологический мазок. Позволяет выявить нарушения клеточного состава тканей спровоцированные воспалительным процессом.
Инструментальные методы
Основной метод диагностики воспаления шейки матки — кольпоскопия. Могут также применяться пробы с нанесением различных химических веществ, например, уксусной кислоты или йода.
Лечение воспаления шейки матки
Независимо от случая запрещается заниматься самолечением, объясняется это тем, что для успешной терапии необходимо установить тип возбудителя. При неправильном применении лекарств симптомы заболевания могут ослабнуть и стать причиной перехода патологии в хроническую форму.
Медикаментозная терапия
Оправданным считается назначение:
- Антибиотиков, особенно если наблюдается возникновение вторичных заболеваний и осложнений. В тяжёлых случаях они вводятся внутривенно, во всех других — интравагинально. Основные представители данной группы лекарств: Цефокситин, Цефотетан, Клиндамицин.
- Противогрибковых препаратов, таких как Флуконазол, Микофлюкан, особенно если болезнь спровоцирована грибками.
- Иммуностимуляторов и иммуномодуляторов (Иммунал, Иммуномакс).
- Препаратов, которые наделены способностью, восстанавливать микрофлору (Гинофлор, Ацилакт, Бифидумбактерин).
- Противовирусных средств, например Ацикловира.
- Препаратов для местного применения наделённых иммуностимулирующим, обезболивающим и противовоспалительным эффектом — Овестина, Ливарола, Бетедина, Тержинана.
Физиотерапевтические процедуры
Физпроцедуры при воспалении шейки матки назначаются как дополнение к основному лечению. Они позволяют снизить интенсивность патогенного процесса, ускорить регенерацию тканей шейки матки и улучшить местное кровообращение.
Назначают:
- Электрофорез. С помощью воздействия электроимпульсов исчезает отёчность и боль, совершенствуется регенерация тканей.
- УВЧ. Оправданным считается применение прогреваний при хроническом цервиците. Наблюдается исчезновение болевых ощущений и улучшение кровообращения.
- Грязелечение. Использование органических и минеральных веществ оказывает рассасывающее, противовоспалительное, антибактериальное и ранозаживляющее действие. Подавляется рост и развитие грибков и простейших.
Хирургическое вмешательство
Проведение оперативного лечения считается оправданным при диагностировании хронического воспаления шейки матки, которое не удаётся устранить с помощью консервативной терапии. Может назначаться:
- Диатермокоагуляция. Применение высокочастотного тока приводит к образованию парникового эффекта. В результате наблюдается разрушение изменённых структур и эрозированных желёз, а соединительная ткань со временем регенерируется.
- Лазеротерапия. Осуществляется введение наконечника лазера во влагалище женщины, луч света оказывает влияние на воспалённый участок шейки матки. Поражённые клетки начинают испаряться, а капилляры запаиваются. Благодаря этому процедура считается бескровной.
- Криодеструкция. Инфицированные участки подвергаются воздействию низких температур, патогенные клетки замораживаются.
Народные рецепты
Лечение воспаления шейки матки рецептами из народных источников нужно согласовывать с врачом, оно должно проводиться в комплексе с традиционной терапией.
Рецепт No1
1 ст. л. измельчённой травы матки боровой необходимо залить 200 мл кипятка и оставить на 3 часа. Процедить настой и принимать дважды в сутки. Лечение должно продолжаться не менее одного месяца.
Рецепт No2
Необходимо смешать по 1 ст. л. ромашки, листьев золотого уса, плодов фенхеля, корня солодки и алтея. Взять 1 ст. л. смеси и залить 200 мл.кипятком. Оставить на 20 минут, процедить и использовать для проведения спринцеваний два раза в сутки.
Рецепт No3
1 ст. л. сушёного перемолотого в порошок шиповника необходимо смешать с 1 ст. л. оливкового масла. Поставить смесь на водяную баню на 3 часа, процедить и остудить. Раствор использовать для постановки тампонов, лучше делать процедуру на ночь. Продолжительность лечения составляет 1 месяц.
Чем опасно воспаление шейки матки
Заболевания требует проведения лечения, ведь может стать причиной внематочной беременности. Патология также опасна:
- тазовыми болями хронического характера;
- развитием злокачественных новообразований;
- вовлечением других органов таза;
- нарушением функционирования матки и придатков;
- бесплодием;
- формированием полипов;
- эрозией шейки матки.
При беременности
Воспаление шейки матки при вынашивании ребёнка может привести к выкидышу, внутриутробному инфицированию плода и даже нарушения его развития. Присутствует риск формирования отслойки плаценты и преждевременных родов.
В послеродовом периоде болезнь часто приводит к ендометриту. Если цервицит имел хламидиозное происхождение, это может стать причиной слепоты ребёнка и даже формирования воспаления лёгких.
Профилактика
Для уменьшения риска развития воспаление шейки матки рекомендуется:
- избегать половых контактов с незнакомыми людьми;
- следить за личной гигиеной;
- посещать гинеколога не менее 2 раз в год;
- проводить своевременное лечение воспалительных заболеваний органов половой сферы.
Отзывы
Оксана, 32 года:
«С воспалением шейки матки познакомилась совсем недавно, у меня было диагностировано патологию во время профилактического осмотра. Никаких неприятных симптомов заболевания не вызывало, но гинеколог заверила, что иногда так бывает, это зависит от возбудителя. За счёт своевременного диагностирования, заболевание удалось быстро вылечить. Всё что понадобилось это тщательно выполнять указания и назначения врача».
Татьяна, 46 лет:
«Диагноз воспаление шейки матки был поставлен после того, как я обратилась к врачу с жалобами на болевые ощущения в нижней части живота. Патология была несколько запущена, лечение было длительным. Назначались антибиотики, противогрибковые препараты, иммуностимуляторы и средства для местного применения. В настоящее время я вспоминаю этот период жизни с ужасом. Спасибо гинекологу за то, что он помог мне успешно побороть болезнь».
Повреждения матки – нарушения анатомической целостности тканей шейки или тела матки, обусловленные воздействием механических, химических, термических, лучевых и других факторов. Повреждения матки обычно сопровождаются кровотечениями, болями внизу живота; возможно образование свищей. В дальнейшем такие травмы могут привести к невынашиванию беременности или бесплодию. Повреждения матки обнаруживаются с помощью гинекологического осмотра, цервикоскопии, гистероскопии, УЗИ, диагностической лапароскопии. Тактика лечения (консервативная или оперативная) зависит от вида повреждающего фактора и характера травмы.
Общие сведения
Повреждения матки – различного рода травмы, приводящие к образованию анатомических дефектов и нарушению функции органа. Чаще случаются во время медицинских вмешательств и родов, но могут возникать и вне этих событий. К повреждениям матки в гинекологии относят ушибы, разрывы, перфорацию, свищи, лучевые, химические и термические травмы. Повреждения матки нередко требуют оказания экстренной помощи, поскольку сопровождаются кровотечением, болевым шоком, инфицированием и в дальнейшем могут привести к серьезным нарушениям репродуктивной функции. Родовые травмы подробно рассматриваются нами отдельно, поскольку имеют свои причины и особенности. Что касается травм внутренних гениталий, связанных с ушибами, внутриматочными манипуляциями, операциями или половым сношением, они составляют примерно 0,5% от всех причин госпитализации в гинекологические стационары.
Причины повреждений матки
Такие повреждения, как разрывы шейки или тела матки, чаще возникают в процессе родов, однако также могут происходить и во время искусственного аборта или диагностического выскабливания. Родовые травмы обычно связаны с рождением крупного плода, стремительными родами, рубцовой деформацией или ригидностью шейки матки, использованием акушерских пособий в родах (наложением акушерских щипцов, проведением вакуум-экстракции плода и плодоразрушающих операций и др.). Причиной разрыва матки, как правило, становится несостоятельность рубца, оставшегося после кесарева сечения, миомэктомии, ушивания матки. В этих случаях возможен разрыв матки по рубцу во время следующей беременности и родовой деятельности.
Повреждения матки по типу разрывов иногда наблюдаются при введении во влагалище инородных предметов с острым концом. Травматический некроз шейки матки развивается в результате сдавления шейки между стенками таза роженицы и головкой плода. Подобная ситуация может возникнуть при узком тазе, слабой родовой деятельности, рубцовой деформации шейки матки. Перфорация матки связана с ятрогенными причинами – ошибочными или грубыми действиями медперсонала во время проведения аборта, зондирования полости матки, РДВ, гистероскопии, введения внутриматочного контрацептива и других внутриматочных процедур. Способствовать прободению стенки матки также могут различные патологические состояния: послеоперационные рубцы, рак эндометрия, эндометриты и пр.
Ушибы матки чаще встречаются у беременных; они могут быть вызваны падением, ударом по животу тупым предметом, автомобильной аварией. Брюшно-маточные, пузырно-маточные, мочеточниково-маточные свищи могут возникать по причине родовых травм, оперативных вмешательств с вторичным заживлением раны, ятрогенного повреждения мочевого пузыря или мочеточников при гинекологических операциях, распада злокачественных опухолей, лучевых воздействий и т. д.
Термические и химические повреждения матки встречаются нечасто. Термические травмы обычно возникают в связи со спринцеванием слишком горячими растворами. Химические повреждения матки могут быть обусловлены использованием веществ прижигающего действия (нитрата серебра, уксусной или азотной кислоты), а также умышленным введением в полость матки химических веществ с целью криминального аборта.
Виды повреждений матки
Ушиб матки
Риск подобных повреждений матки повышается у беременных пропорционально увеличению гестационного срока. Изолированные ушибы матки могут провоцировать самопроизвольное прерывание беременности на любом сроке, преждевременную отслойку плаценты или преждевременные роды. На эти осложнения обычно указывают кровянистые выделения из половых путей, боль в животе, повышение тонуса матки. В случае повреждения ворсин хориона может развиться фето-материнская трансфузия, при которой кровь плода попадает в кровоток беременной. Данное состояние опасно развитием анемизации плода, гипоксии плода, а также внутриутробной гибели. При тяжелой тупой травме живота также возможно возникновение разрывов печени, селезенки, матки, в связи с чем развивается массивное внутрибрюшное кровотечение.
Для определения тяжести полученной травмы, состояния беременной и плода, кроме традиционных физикальных и лабораторных исследований, проводится гинекологический осмотр, УЗИ матки и плода, КТГ. С целью выявления крови в полости таза выполняется кульдоцентез или перитонеальный лаваж.
Лечение повреждений матки и их последствий проводится с учетом тяжести травмы и срока гестации. При нетяжелых ушибах и ранних сроках гестации может осуществляться динамическое наблюдение с УЗИ-контролем и КТГ-мониторированием. При сроках беременности, близких к доношенной, ставится вопрос о досрочном родоразрешении. В случае обнаружения крови в брюшной полости производится экстренная лапаротомия, остановка кровотечения и ушивание поврежденных органов. При фето-материнской трансфузии может потребоваться внутриутробное переливание крови.
Разрывы матки
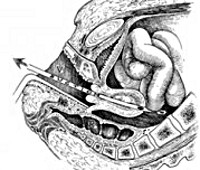
Незначительные разрывы шейки матки могут протекать бессимптомно. При обширных и глубоких дефектах появляются кровянистые выделения ярко-красного цвета: кровь может вытекать струйкой или выделяться со сгустками. Разрывы шейки матки обычно распознаются по клинике или при осмотре шейки в зеркалах. При таких повреждениях на шейку матки накладываются кетгутовые швы. Если подобные повреждения матки не были своевременно обнаружены или правильно ушиты, в дальнейшем они могут осложниться формированием гематомы в параметрии, цервицитом, послеродовым эндометритом, эктропионом и эрозией шейки матки.
Разрыв матки сопровождается острой режущей болью в животе, бледностью кожных покровов и слизистых, падением АД, холодным потом. Если разрыв произошел в активной фазе родов, то родовая деятельность прекращается. Появляются признаки внутрибрюшного кровотечения и кровотечения из половых путей. Части плода определяются непосредственно под передней брюшной стенкой. Общее состояние пациентки крайне тяжелое. Повреждение матки по типу разрыва диагностируется на основании общего объективного и наружного акушерского исследования, УЗИ, кардиотокографии. В этом случае показано немедленное родоразрешение с помощью кесарева сечения, проведение ревизии матки и брюшной полости. Возможные варианты хирургического лечения — ушивание разрыва, надвлагалищная ампутация или радикальное удаление матки.
Перфорация матки
При прободении стенки матки хирургическим инструментом развивается внутрибрюшное или смешанное кровотечение. Пациентки при этом ощущают резкую боль в нижних отделах живота, жалуются на кровянистые выделения, головокружение и слабость. При массивном внутреннем кровотечении отмечается артериальная гипотония, тахикардия, бледность кожи. Наряду с повреждением матки, может происходить травмирование мочевого пузыря или кишечника. Наиболее частым осложнением перфорации матки служит перитонит.
Прободение маточной стенки может распознаваться еще в ходе внутриматочной манипуляции по характерным признакам (ощущению «провала» инструмента, визуализации петель кишечника и др.). Диагноз в этом случае подтверждается данными гистероскопии, трансвагинального УЗИ органов малого таза. Основной метод лечения сквозных повреждений матки – хирургический (ушивание разрыва, субтотальная или тотальная гистерэктомия).
Свищи матки
Брюшно-маточные свищи связывают полость матки с передней брюшной стенкой и относятся к наружным. Выводное отверстие свищевого хода часто открывается в области шва или послеоперационного рубца. Наличие свища поддерживается воспалительной инфильтрацией свищевого хода. Проявляется периодическим выделением крови и гноя через кожное отверстие свища. Свищи обнаруживаются при осмотре и проведении гистероскопии. Лечение — иссечение свищевого хода и ушивание матки.
Основными признаками пузырно-маточного свища служат циклическая меноурия (симптом Юссифа), выделение мочи из влагалища, симптом «закладывания» струи мочи при образовании в мочевом пузыре кровяных сгустков, вторичная аменорея. Мочеточниково-маточные свищи проявляются подтеканием мочи из влагалища, болями в пояснице, лихорадкой, обусловленной гидроуретеронефрозом. Мочеполовые фистулы выявляются в процессе осмотра влагалища в зеркалах, цистоскопии, гистерографии. Лечение — оперативное закрытие свищей (фистулопластика), пластика мочеточника.
Маточно-кишечные свищи могут являться следствием перфорации матки с повреждением кишки, прорыва в кишечник абсцесса, развившегося после консервативной миомэктомии или кесарева сечения. Течение кишечно-маточных свищей воспалительного генеза рецидивирующее. Перед прорывом гнойника в толстую кишку нарастают боли внизу живота, гипертермия, озноб, тенезмы. В кале появляются слизь и гной. После опорожнения абсцесса состояние больной улучшается. Однако ввиду того, что свищевое отверстие быстро подвергается облитерации, в полости абсцесса вскоре вновь скапливается гной, что вызывает новое обострение заболевания.
Для диагностики применяются осмотр влагалища с помощью зеркал, комбинированное гинекологическое УЗИ, ректовагинальное исследование, ректороманоскопия, фистулография, КТ и МРТ малого таза. Тактика при патологии такого рода только хирургическая; включает в себя «кишечный» и «гинекологический» этапы. Детали вмешательства определяются оперирующим гинекологом и проктологом. Иссечение некротических тканей и восстановление целостности кишки обычно сочетается с надвлагалищной ампутацией или экстирпацией матки.
Химические и термические повреждения матки
В остром периоде после повреждений матки такого рода развивается клиника эндомиометрита. Беспокоит повышение температуры тела, болевые ощущения внизу живота, иногда — кровянистые выделения, вызванные отторжением некротически измененной слизистой матки. Подобные травмы могут осложниться перитонитом и сепсисом. После заживления термических и химических повреждений могут формироваться рубцовые изменения шейки матки, атрезия цервикального канала, внутриматочные синехии. В отдаленном периоде вероятно развитие гипоменструального синдрома или аменореи, бесплодия.
Диагностика основана на уточнении анамнеза (выявлении факта введения во влагалище горячих растворов или химических веществ), данных осмотра шейки матки в зеркалах, гинекологического УЗИ. Лечение – дезинтоксикационная и антибактериальная терапия. При развитии перитонита осуществляется лапаротомия, санация и дренирование брюшной полости; при обширных некротических повреждениях матки – экстирпация органа. В дальнейшем для восстановления проходимости цервикального канала производится его бужирование. При синдроме Ашермана показано гистероскопическое разделение синехий.
