Воспаление шрама после маммопластики

 Нагноение это комплекс симптомов развивающихся после операции обусловленных попаданием в рану инфекции проявлением которой является боль, покраснение, скопление и выделение гноя.
Нагноение это комплекс симптомов развивающихся после операции обусловленных попаданием в рану инфекции проявлением которой является боль, покраснение, скопление и выделение гноя.
Любая операция сопровождается риском послеоперационных осложнений. Одним из осложнений в раннем послеоперационном периоде может быть нагноение или, говоря другими словами, попадание инфекции с последующим воспалением.
Нагноение операционной раны грозное осложнение которое несет риск не только для эстетического результата операции, но и для здоровья пациента. К счастью, такое осложнение встречается крайне редко, примерно в 0,1% случаев операций.
Часто пациенты спрашивают: из-за чего может произойти нагноение и можно ли это предотвратить? Надо понимать, что проведение любой операции сопровождается комплексом мер направленных на предотвращение таких осложнений. Однако, в некоторых случаях нагноения случаются и далеко не всегда удается выяснить почему.
Причины нагноения
Основная причина нагноения это попадание в операционную рану инфекции из окружающей среды через поврежденные кожные покровы, так как любая операция сопровождается разрезом кожи. Однако, источником инфекции может стать не только окружающая среда, но и очаги хронической инфекции в организме.
В настоящее время существует условное разделение источников инфекций:
1. Экзогенные инфекции. Это инфекции которые попадают из окружающей среды. Основным источником в таком случае является перевязочный материал, руки медперсонала, инструменты. Все материалы и инструменты которые касаются раны должны подвергаться тщательной стерилизации.
Воздух является одним из основных источником инфицирования раны. В современных операционных воздух подается стерильным под избыточным давлением. Однако, полностью стерильным воздух не бывает никогда, незначительное количество бактерий в нем всегда присутствует.
Также одним из источников инфекции могут стать млечные протоки. Это особенно важно если недавно было окончание лактации. Очень часто в млечных протоках присутствует отделяемое. Оно всегда содержит бактерии. Во время выполнения операции, особенно при доступе через ареолу, риск попадания инфекции из млечных протоков очень высок.
2. Эндогенные инфекции. Это инфекции которые присутствуют в организме в виде хронических источников воспаления. К ним относятся хронический тонзиллит, хронический гайморит, аднексит и другие.
Попадание инфекции из хронических очагов инфекции происходит с током крови (гематогенный путь) или с током лимфы (лимфогенный путь распространения). При этом для развития воспаления, помимо попадания самой инфекции, необходимо и снижение общего иммунитета.
Виды инфекций
Хирурги различают два основных вида инфекции:
1. Первичная. Это инфекция которая возникла непосредственно в первые дни или недели после операции и ее возникновение связано с проведенной операцией. Источник инфекции в таком случае чаще бывает экзогенным, то есть бактерии попадают из окружающей среды (воздух, перевязочный материал и др.).
2. Вторичная. Этот вид воспаления не связан напрямую непосредственно с операцией и может возникать спустя много времени после проведенной операции. Как правило, в этом случае есть какой-то провоцирующий фактор. Например, переохлаждение, травма груди, заболевание ОРЗ в тяжелой форме и другие. Источник инфекции в данном случае чаще всего хронический очаг воспаления в организме.
Факторы, влияющие на заживление ран
Не всегда попадание инфекции в рану ведет к воспалению и нагноению. Более того, можно сказать, что во время любой операции бактерии практически всегда попадают в рану, но крайне редко это приводит к такому осложнению.
Существуют несколько факторов, непосредственно влияющих на процесс заживления ран:
- Возраст пациента. Чем старше пациент, тем менее интенсивно идут процессы восстановления, тем менее организм устойчив к инфекции.
- Вес пациента. Наличие гипертрофированной подкожной клетчатки также может способствовать развитию нагноению. Чрезмерно утолщенная подкожная клетчатка хорошее место для развития инфекции, так как там хуже кровоснабжение, чаще скапливаются серомы и гематомы.
- Полноценное питание. Очень часто пациенты после операции по разным причинам уменьшают свой рацион питания. Это неправильно. После операции организму как никогда требуется полноценное питание для восстановления поврежденных тканей.
- Снижение общего иммунитета. На операцию пациент должен приходить отдохнувшим и в хорошем настроении. Стрессы, недосыпание, спешка в подготовке операции, ограниченное время на восстановление после операции ухудшают общее состояние организма и могут способствовать возникновению осложнений.
- Наличие хронических заболеваний. Существует ряд хронических заболеваний которые ухудшают процессы заживления. Например, сахарный диабет, хронические заболевания печени и почек и некоторые другие. Для оценки состояния организма все пациенты проходят обследование. Также надо помнить, что о всех имеющихся заболеваниях надо рассказывать своему доктору.
Симптомы воспаления
Признаки воспаления хорошо известны и при возникновении этого осложнения очень часто даже не специалист сможет поставить диагноз. Симптомы нагноения принято делить на местные признаки и на общие.
К местным симптомам относится:
- покраснение кожи в месте воспаления
- повышение температуры в месте воспаления
- появление боли, которая по мере развития нагноения усиливается
- наличие припухлости или отека в месте воспаления
- нарушение функции в том месте, где развивается нагноение
Такие признаки воспаления характерны для любого нагноения. Если нагноение небольшое, то отмечаются только местные признаки, а общие могут и не наблюдаться.
К общим признакам относятся:
- повышение общей температуры тела
- слабость, быстрая утомляемость
Это симптомы общей интоксикации, которые говорят, что процесс воспаления не ограничивается какой-то отдельной областью, а воздействует на весь организм. Это всегда тревожный признак, так как есть возможность распространения воспаления на соседние области с риском для здоровья.
Как диагностировать нагноение?
Постановка диагноза основывается на симптомах и данных лабораторного и инструментального исследований. Про симптомы мы уже поговорили. В 90% случаев диагноз ставится легко даже при поверхностном осмотре. В случае, когда постановка диагноза нагноения вызывает трудности прибегают к УЗИ-диагностике и анализу крови.
На УЗИ при нагноении, как правило, видно скопление жидкости вокруг имплантата. Чаще всего, объем жидкости колеблется от 10 до 30мл. Также можно оценить насколько жидкость густая, есть ли там какие-то более плотные включения и др. Эти признаки могут косвенно говорить о нагноении.
В общем анализе крови повышается количество лейкоцитов и СОЭ (скорость оседания эритроцитов). Это также лабораторные признаки воспаления.
Профилактика нагноения
Основной мерой профилактики является строгое соблюдение норм асептики. Проще говоря, все инструменты, перевязочный материал, руки хирурга и т.д. должны быть стерильными во время проведения операции. Это первоочередная норма во всех клиниках. Она неукоснительно соблюдается. Для контроля стерильности применяются несколько контрольных мероприятий, поэтому использование нестерильных инструментов и материалов практически невозможно.
Очень часто приходится слышать о назначении антибиотиков после операции для профилактики нагноений. При таких операциях как уменьшение или подтяжка груди это отчасти оправдано, так как во время этих операций в рану из млечных протоков может попасть условно патогенная флора. При чистых операциях эта мера избыточна, так как вероятность попадания инфекции мизерна.
Лечение
Нагноение имплантационного кармана считается серьезным осложнением. Малейшее подозрение на такое осложнение должно тщательным образом проверяться. Если при нагноении имплантационного кармана не принять срочных мер, то может создаться угроза здоровью и даже жизни пациента.
Условно лечение инфекционных осложнений при увеличении груди можно разделить на основное и вспомогательное.
1. Основное лечение. Заключается в адекватном дренировании очага нагноения. Иными словами, гной не должен скапливаться внутри раны и, тем более, внутри имплантационного кармана, а должен иметь выход наружу.
Если мы говорим о нагноение в области разреза, то простого дренирования и перевязок с мазями будет вполне достаточно для быстрого выздоровления. Однако, если инфекция проникла в область имплантата, то, скорее всего, этого будет недостаточно.
При нагноении имплантационного кармана практически всегда приходится удалять имплантат. Далее проводится лечение направленное на скорейшее очищение имплантационного кармана от гноя. Через полгода или год можно будет вернуться к установке нового имплантата.
2. Вспомогательное лечение. Заключается в применении различных методов лечения направленных на скорейшее очищение раны от патогенной флоры.
К ним относятся:
- Ежедневные перевязки с водорастворимыми мазями. Лечебный эффект этих мазей состоит в том, что они имеют свойство оттягивать из раны раневое отделяемое и удалять его. Также в состав мазей входят антибиотики и препараты улучшающие регенерацию.
- Ежедневное обильное промывание раны атисептическими растворами. Это позволяет «вымыть» инфекцию из раны.
- Назначение антибактериальной терапии позволяет ускорить заживление и предотвращает распространение инфекции.
- Назначение иммуномодуляторов. Это препараты улучшающие иммунитет, а также поддерживающие иммунную систему.
- Назначение физиотерапии. Очень мощное средство лечения осложнений. Такие процедуры как УВЧ, лазеротерапия, магнитотерапия ускоряют восстановление после нагноения.
- Назначение противовоспалительных и обезболивающих средств.
После удаления имплантата, если это все-таки пришлось сделать, процесс заживления продолжается в течение от 2 до 4 недель в течение которых рана полностью очищается. Лечение завершается наложением вторичных швов.
В течение еще 6-12 месяцев скрытые процессы восстановления продолжаются. Через 6-12 месяцев можно выполнять повторную установку имплантатов.
Вопросы по теме нагноение после увеличения груди
Мне кажется, что у меня воспаление в области груди. Что мне делать?
Надо срочно связаться со своим доктором и прийти на прием. Если не получается дозвониться к своему доктору, то обязательно идите на прием к любому хирургу. Лечением гнойных осложнений занимаются хирурги. В любом случае вам окажут помощь.
Можно ли вылечить воспаление без удаления имплантата?
Если воспаление не связано с инфекцией, то можно. Если нагноение раны поверхностное и не затрагивает имплантат, то тоже можно. Однако в тех случаях, когда инфекция имеет контакт с имплантатом, так называемая парапротезная инфекция, лечение без удаления имплантата эффекта не даст. Имплантат придется удалять.
Может ли удар, переохлаждение или какое-либо другое внешнее воздействие спровоцировать нагноение?
Конечно может! В том числе и поэтому нельзя обливаться холодной водой, делать акцентированные упражнения на грудные мышцы, заниматься единоборствами.
Может ли воспаление произойти через несколько лет после операции?
Да, такое возможно, но случается очень редко и связано с активизацией инфекции из хронических очагов.
Что может спровоцировать нагноение?
Провоцирующим факторами могут быть гематома, серома, травматичное выполнение операции.
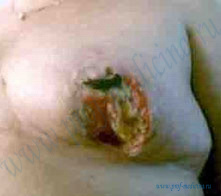
Нагноение является довольно редким осложнением. Оно может быть как первичным, при несоблюдении норм асептики и антисептики во время операции, так и вторичным, например, загрязнённая повязка в области послеоперационной раны или как следствие упорного течения серомы и не удалённой обширной гематомы. Риск развития инфекционных осложнений составляет около 1% и может возникнуть в течение первых двух месяцев после операции.
Причины нагноения после увеличения груди
Причиной нагноения становится присоединение инфекции к текущему асептическому воспалительному процессу.
Нагноение послеоперационной раны могут вызвать экзогенные и эндогенные источники микроорганизмов: нестерильный используемый материал, медицинский персонал, нарушение правил асептики и антисептики во время операции, а также оно может быть вызвано передачей болезнетворной причины через кровь, т.е. гематогенным путем или лимфогенным путем (посредством лимфы). Инфекция может развиться после любой операции.
Клинические проявления развивающегося нагноения
Вследствие инфекции пациентка испытывает физический дискомфорт, болезненность в области послеоперационной раны, у нее повышается температура. Кроме того, наблюдается покраснение в области операционной раны, отечность тканей и выделение гноя через края раны.
Со стороны мягких тканей, проникновение гнойной микрофлоры вызывает следующие характерные признаки:
- покраснение кожи (гиперемия)
- отек мягких тканей
- боль
- ограничение движений
- местное повышение температуры
Нагноение ран начинает проявляться ко вторым суткам и достигает своего пика к 4-6 дню. В некоторых случаях, например, при приеме антибиотиков, клинические проявления нагноения могут стать очевидными к 10-14 дню.
Симптомы, проявляющиеся при нагноении делятся на:
Местные симптомы
- отек
- гиперемию или покраснение кожи
- болевые ощущения
- местное повышение температуры кожи
- ограничение движений (чаще всего из-за боли)
Общие симптомы интоксикации
Общие симптомы характеризуются повышением температуры тела до 37-39 градусов, общим недомоганием, слабостью, быстрой утомляемостью.
В случае, когда нагноение локализовано глубоко, к примеру, под имплантатом или под мышцей, то местные симптомы могут быть практически незаметными, что затрудняет своевременную диагностику.
По клиническому проявлению пациентов с нагноением раны можно разделить на три группы.
1 группа
У пациентов, относящихся к первой группе, присутствуют местные признаки. Наблюдается местная температурная реакция, покраснение кожи в месте воспаления, локальная болезненность и т.д. на фоне хорошего общего самочувствия. Диагноз у таких пациенток ставится легко и у них самый благоприятный прогноз на выздоровление.
2 группа
У пациентов второй группы присутствует выраженная интоксикация организма, ухудшение общего состояния организма, сильная слабость, повышение температуры тела до 38-39 градусов. При этом местные признаки воспаления выражены слабо. Такие пациентки нуждаются в экстренном обследовании и лечении. При своевременном лечении прогноз у таких пациенток благоприятный.
3 группа
У пациентов третьей группы наблюдалось прогрессирование нагноения раны, распространение гнойного процесса на близлежащие ткани, что вызывало развитие перитонита, медиастинита, эмпиемы плевральной полости, пневмонии, сепсиса и других осложнений, которые сопровождаются септицемией, септическим шоком. Как правило, им предшествовало развитие дефицита иммунокомпетентных клеток или их функциональная неполноценность. Прогнозы в этом случае носят серьезный характер.
Факторы, влияющие на развитие нагноения
- Исходное состояние пациента и его неудовлетворительные защитные функции.
- Осложнения, развившиеся в процессе операции и вследствие погрешностей оперативной техники или по другим причинам. Это могут быть такие осложнения как серома, гематома, следствием которых очень часто может быть нагноение.
- Инфицирование раны во время или после операции. В этом случае чаще всего инфекция попадает в рану с нестерильными перевязочными материалами или нестерильными инструментами. Такое может случиться только при грубом нарушении правил асептики.
По данным специалистов, в процентном отношении, развитие нагноения вокруг имплантатов составляет около 0,1-0,6%.
При развитии гнойной инфекции требуется госпитализация пациента и удаление имплантата. Повторная установка имплантата возможна через 6-12 месяцев после удаления имплантата.
На риск развития гнойных инфекционных осложнений влияет место разреза и положение имплантата. Так, при установке имплантата под большую грудную мышцу риск развития инфекции ниже, чем при установке имплантата под молочную железу.
При субмаммарном доступе риск возникновения инфекции ниже, чем при периареолярном. Это связано с меньшей травматичностью подгрудного доступа, а также с тем, что при периареолярном доступе часто повреждаются млечные протоки, где всегда есть бактериальная флора.
Места скопления гноя
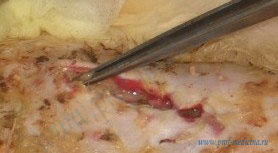
Очаг нагноения, как правило, локально образуется в подкожной клетчатке и распространяется на операционные швы, либо на их часть, либо на всю область послеоперационного шва.
Это наиболее благоприятная ситуация в которой есть надежда, что гнойный процесс не распространится на имплантационную полость, т.е. место, где стоит имплантат.
В этом случае лечение заключается в промывании раны антисептиками и перевязках раны с водорастворимыми мазями. В большинстве случаев этого лечения достаточно и в течение 2-3 недель рана очищается и ее зашивают.
В других случаях очаг нагноения может локализоваться в имплантационной полости в непосредственном контакте с имплантатом. Это неблагоприятная ситуация и без удаления имплантата полноценное лечение невозможно. После удаления имплантата рана очищается в течение 2-4 недель после чего ее ушивают. Повторное протезирование возможно через 6-12 месяцев.
Лечение
нагноения
Лечение гнойных ран ведется по общим правилам лечения гнойных ран и включает в себя общее и местное лечение.
Хирург выполняет хирургическую обработку нагноившейся послеоперационной раны. Во время обработки рана широко раскрывается и производится удаление некротизировавшихся тканей, таким образом, создаются условия для оттока отделяемого. Если при ревизии нагноения выясняется, что имплантационная полость инфицирована, то имплантат удаляется в обязательном порядке. Как правило, необходимы повторные обработки, в ходе которых, с помощью дренирования, устраняются образующиеся карманы и затеки.
Кроме этого, необходимо тщательное и регулярное промывание раны антисептическими растворами и введение антибиотиков в саму раны.
Местное лечение
- Обязательное удаление имплантата в случае инфицирования имплантационного кармана. Это первое, что должен сделать хирург. Попытка «удержать» имплантат на месте приведет только к распространению процесса на всю полость, что может сильно усложнить процесс выздоровления.
- Хирургическая обработка полости нагноения — удаление некротизированных, поврежденных и нежизнеспособных тканей.
- Ежедневное обильное промывание полости нагноения раствором антисептика. Это позволяет «вымыть » большое количество гноеродных бактерий.
- Ежедневные перевязки с водорастворимыми мазями (Левомеколь). Это позволяет улучшить отток раневого отделяемого, что способствует очищению раны. Антисептики и антибиотики входящие в состав этих мазей уничтожают микрофлору в ране.
- Полноценное дренирование полости нагноения с помощью различных методов дренирования. В некоторых случаях это могут быть марлевые турунды пропитанные водорастворимыми мазями, силиконовые трубки, резиновые выпускники или даже специальные системы активного промывания и дренирования раны.
- После очищения раны хирург должен наложить отсроченные швы, что ускорит процесс заживления раны.
- Общее лечение
- Антибактериальная терапия. Прием антибактериальных препаратов позволяет снизить риск распространения нагноения на окружающие ткани, ускоряет очищение и заживление раны, а также практически полностью снижает риск сепсиса.
- Полноценный режим труда и отдыха. Нагноение не только серьезное осложнение, но и сильный психологический стресс. Пациент должен в течение 2-3 недель находиться в щадящем режиме, а при необходимости получить больничный лист.
- Полноценное питание. Нагноение это всегда дополнительные затраты организмом пластических материалов. Питание должно быть сбалансированным, содержать достаточное количество белков, жиров, углеводов. В рацион необходимо включить фрукты, овощи, мясо. Нелишним будет дополнительный прием комплексных витаминов.
Профилактика осложнений после пластики груди
Любое осложнение легче предупредить, чем лечить, поэтому профилактика гнойных инфекций занимает важное место в подготовке к операции.
К профилактическим мерам относятся:
- Соблюдение правила асептики.
К асептике относится дезинфекция всех хирургических инструментов, перевязочного материала, тщательная обработка операционного поля во время операции. Все правила асептики должны неукоснительно соблюдаться.
- Тщательная коагуляция сосудов во время операции.
Это позволяет избежать таких осложнений как серома и гематома. Именно эти осложнения часто способствуют развитию нагноения.
- Промывание сформированных полостей антисептиком и раствором антибиотиков.
- Назначение антибиотиков в послеоперационном периоде.
Обычно назначаются мощные антибиотики широкого спектра действия, чтобы максимально исключить развитие инфекции.
Соблюдение всех этих правил помогает снизить риск инфекционных осложнений.
