Воспаление слезного канала у детей чем лечить
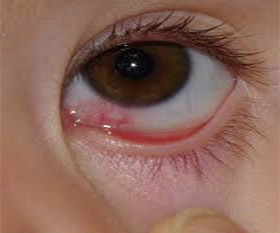
Болезнь дакриоцистит возникает у детей вследствие нарушения проходимости слезных каналов, что способствует развитию патогенных микроорганизмов и воспалению слизистой слезного мешка. Своевременное лечение дакриоцистита предотвратит серьезные гнойные воспалительные осложнения носовых каналов и мозга ребенка (абсцесс, менингит, гнойные кисти или энцефалит).

Причины возникновения дакриоцистита у ребенка
Все причины возникновения дакриоцистита у взрослых и детей разделяют на врожденные и приобретенные.
Врожденный дакриоцистит
Новорожденный ребенок рождается с нарушение проходимости слезных путей (сужение, полная закупорка слезных каналов или наличие складчатых участков на слизистой оболочке слезного мешка), сохранение, так называемой, желатиновой пробки (она защищает нижнюю часть слезно-носового канала при внутриутробном развитии и разрывается при первом вдохе).
Приобретенный дакриоцистит
Ребенку и взрослому можно приобрести болезнь благодаря наличию инородных тел в слезно-носовом канале (реснички, пыль и другое), гнойному конъюнктивиту или других инфекционных заболеваниям глаз и слизистой оболочки носа, последствию травм глаз, воспалению гайморовой пазухи или других пазух носа.
Симптомы дакриоцистита у детей
Первым и главным симптомом начала дакриоцистита является обильное слезотечения и припухлость слезного мешка (припухлость проявляется возле внутреннего уголка глаза) у ребенка. Если немного надавить на эту область пальцем может начаться выделение гнойной или слизисто-гнойной прозрачно-желтоватой жидкости. Также может наблюдаться отек конъюнктивы век.

К другим симптомам дакриоцистита относится:
- покраснения внутренних уголков глаз,
- зуд,
- повышенная температура тела,
- болевые ощущения при легком прикасании к припухлостях.
В зависимости от формы течения дакриоцистита, клиническая картина может немного отличатся.
Острый дакриоцистит
При острой форме дакриоцистита наблюдается у ребенка сильное покраснение и отек области слезного мешка, это приводит к закрытию глазной щели. Через два-три дня во внутреннем уголке глаз формируются фистулы (отверстие), которая самостоятельно вскрывается, с них выделяются гнойное содержимое из воспаленных слезных мешков.
Хронический дакриоцистит
В случаи хронического течения дакриоцистита происходит у детей сильное растяжение слезных мешков, кожные покровы которые, находятся над слезным мешком, приобретают синеватый оттенок.
Откуда берется гной в глазу у ребенка при дакриоцистите?
Дакриоцистит, как и конъюнктивит, это воспалительное заболевание глаз. При заболевании у ребенка происходит застой слез, что способствует развитию вредной микрофлоры в слезном мешке и слезных каналах. В результате воспалительного процесса и жизнедеятельности гноеродних микроорганизмов (стафилококков, стрептококков, менингококков и других) возникает нагноение.
Диагностика
Для постановки и подтверждения диагноза дакриоцистита, будет достаточно осмотра ребенка детским офтальмологом, но при тяжелых формах болезни проводят проверку проходимости носослезного канала. Эта проверка основана на закапывании, непосредственно, в конъюнктивный мешок контрастного (красящего) вещества. Для этого используют пробу Бугаева и Веста.
Проба Веста
Чистый ватный тампон помещают в носовой проход, в то время как глаза закапывают раствором колларгола. Если тампон не окрашивается в течении – 5-10 минут ребенку устанавливают непроходимость слезных путей.
Проба Бугаева для определения болезни дакриоцистит
Проба Бугаева или флюоресцеиновая инстилляционная проба – в глаза ребенка закапывают раствор флюоресцеина и осматривают их с помощью специальной лампы с синим фильтром. После чего подсчитывают количество участков, которые не закрасились и количество точечных дефектов (изъянов) конъюнктивы и роговицы глаза. Более 10 дефектов или же разрывов слезной пленочки говорят о паталогических изменения глаза.
Так же, в качестве диагностики используют:
- диагностическое зондирование (промывание слезных каналов),
- пассивная слезно-носовая проба для подтверждения непроходимости каналов,
- УЗИ глазного яблока или биомикроскопию,
- контрастная рентгенография слезных путей (раствор йодолипола) – используют для уточнения уровня закупорки или сужения слезных каналов,
- бактериологический посев отделяемого – для определения возбудителя воспаления.
Все эти методы позволяют досконально изучить все структуры глазного яблока и правильно поставить диагноз для назначения корректного и эффективного лечения дакриоцистита.
Как отличить дакриоцистит от конъюнктивита?
При конъюнктивите у ребенка наблюдается покраснение глаз, возникает зуд и жжение, возможна незначительная припухлость век и выделения с глаз. Если же это дакриоцистит, покраснения не наблюдается, но появляется сильное слезотечение, если же легонько надавить на слезной мешок выделяется гной или слизь. Наблюдается припухлость внутренней области уголка глаз.
Лечение дакриоцистита у детей
При врожденном дакриоцистите проводят лечение новорожденных с помощью массажа, зондирования и промывания глаз. При вторичном заболевании нужны сложные оперативные вмешательства для частичного или полного восстановления нарушения слезоотделения.
Медикаментозное лечение используют для предотвращения инфекций и борьбы с патогенными бактериями. Для этого используют ряд противовоспалительных препаратов, капли, мази, антибиотики, в редких случаях применяют гормональные препараты.
Какие детские капли стоит выбрать для лечения дакриоцистита?

Все лекарства должны быть прописаны вашим лечащим врачом. Самыми распространенными и эффективными препаратами являются следующие:
- «Колларгол» — противовоспалительные и бактерицидные капли;
- «Сигнецеф» — антибактериальный препарат, в котором активным веществом выступает антибиотик левофлоксацин, активный против стафилококков, стрептококков и энтеробактерий, которые могут бистро и активно размножаться в благоприятной среде слезных каналов;
- «Ципромед» — по своему действию похож на «Сигнецеф», считается его аналогом;
- «Альбуцид» — не желателен для применения новорожденным, вызывает жжение и уплотнение эмбриональной пленки. Применяется только по назначению врача, в случаи ели другие капли бессильны;
- «Тобрекс» — быстро действенное бактерицидное средство, сильный антибиотик;
- «Левомицетин» — может быть назначен как в виде капель, так и в виде мазей. Мазь нужно закладывать на ночь, за нижнее веко ребенку;
- «Офтальмоферон» — антимикробный и противовирусный препарат из семейства интерферонов. Оказывает местноанастезирующий эффект, который способен уменьшить чувство дискомфорта и жжения в глазах;
- «Флоксал» — применяется для лечения воспалительных заболеваний отделов глаз, которые вызваны чувствительными к данному препарату бактериями (стрептококками, стафилококками, сальмонеллами, шигелами и др.);
- «Витабакт» — противомикробный препарат, который имеет влияние, помимо бактерий, так же на некоторые виды вирусов и грибков, которые могут вызывать сопутствующие заболевания при дакриоцистите;
- «Вигамокс» — используется для лечения воспалений, которые вызваны устойчивыми к другим антибактериальным препаратам, микроорганизмами;
- «Гентамицин» — назначают в виде, как капель, так и мазей, при сопутствующих воспалительных процессах слезного мешка и канала.
Если, врач назначил несколько препаратов, применять их стоит с промежутком не меньше 15 минут. Обязательным условием медикаментозного лечения дакриоцистита является сочетания последнего с массажем.
Как правильно делать ребенку массаж при дакриоцистите?

Перед началом массажа нужно тщательно вымыть руки и обработать специальным антисептическим средством или использовать стерильные перчатки. Дальше следует осторожно выдавить содержимое слезного мешка и очистить глазки от гноя и слизи с помощью промывания раствором фурацилина.
После проведения подготовительных манипуляций можно приступать к массажу. Лучше всего проводить его перед кормлением и не меньше пяти раз в день, в первые 2 недели заболевания, рекомендуется до 10 раз в день.
Техника массажа:
Шаг № 1.
Указательный палец ставим на внутренний уголок глаза малыша, подушечкой пальца в сторону переносицы. Важно знать, что массаж правильно проводить именно указательным пальцем.
Шаг № 2
Легонько надавливаем на эту точку. Нажатие должно быть в меру сильным, для того что бы можно было пробить пленочку, которая закрывает слезной канал.
Шаг № 3
Пальцами совершайте движения вниз, вдоль переносицы, не переставая надавливать на кожу. Это движения должно быть резким и уверенным. Это нужно для того что бы порвать, а не растянуть (как при обычном поглаживании) пленочу, которая препятствует движению жидкости с слезного канала в носовую полость. С помощью таких резких движений вы проталкиваете скопившуюся над перегородкой жидкость и гной в носовую полость.
Шаг № 4
После того как ваш палец достигнет низа переносицы, лучше всего слегка ослабить нажим, но не отрывать палец от кожи, и возвращайте его в исходное положение на уголки глаз.
Шаг № 5
Дальше повторяйте шаги 2 и 3. За один сеанс массажа нужно сделать 10-13 вот таких движений, но не больше, дабы не растянуть перегородку в канале.
Если вы делаете все верно, то сможете увидеть, как слезы с гноем начали выступать из канальцев в глаза. В случаи если на протяжении 23 недель массаж не дает никаких результатов, проводят зондирование слезного канала.
Зондирования при дакриоцистите
Эта процедура проводится амбулаторно. Врач-офтальмолог под местным наркозом вводит зонд через слезную точку в слезно-носовой канал. Это позволяет пробить пленочку которая сохранилась и расширить канал для нормального оттока слез. В трети случаев зондирование приходится повторять еще раз через несколько дней. Данная процедура позволяет восстановить отток слез у 90% случаев.
Сейчас набирает популярности, как вид зондирования, бужирование слезного канала. Этот метод заключается в ведении специального зонда – бужа в слезные канальцы. Буж раздвигает и расширяет суженые стенки слезно-носового канала. Иногда во время бужирования используют синтетические эластические нити или полые трубочки.
Можно ли вылечить дакриоцистит без зондирования?
Ответ – конечно можно. В большинстве случаев, выполнения предписаний врача, правильно проведенный курс массажа поможет справиться с заболеванием. Но если вы видите что на протяжении 3 недель, такой терапии не дает никакого результата, обязательно обращайтесь к врачу для проведения зондирования. С этой процедурой лучше не затягивать, вовремя не проведенное зондирование может привести к более грубому операционному вмешательству или к осложнениям.
Оперативное лечение
Оно на прямую зависит от возраста ребенка и типа дакриоцистита.
При первичном заболевании у новорожденных используют менее травматическую операцию – лазерную или эндоскопическую дакриоцисториностомию.
Лазерная дакриоцисториностомия
С помощью эндоскопа с лазером в носовой кости делают отверстие, которое соединяет носовую полость и слезной мешок.
Эндоскопическая дакриоцисториностомия
Похожая процедура с лазерной дакриоцисториностомией, так же делают новый проход между слезным протоком и носовой полостью, с помощью разреза на месте закупоренного слезного протока.
Вторичный дакриоцистит у ребенка лечат только оперативным путем.
Одним из видов операций является интубирование слезного протока – введения в слезной канал тонкую силиконовую трубку, которая поддерживает проходимость слезного протока. Через некоторое время, от 3 недель до года, трубку извлекают, вокруг трубки формируется новая оболочка. За счет этой оболочки проток сохраняется и после извлечения трубки.
Надлом носовой кости, без смещения осколков
Детям проводят очень редко, только в самых крайних случаях. Процедуру проводят для восстановления проходимости слезного протока путем разрушения и смещения одной из носовых костей.
Баллонная дакриоцистопластика
Через отверстие в уголку глаза вводят тонкий проводник, к которому прикреплен микроскопический расширяющийся баллон. Его подводят к месту закупорки и заполняют жидкостью, вследствие чего баллон раскрывается и расширяет проток. После чего его извлекают по проводнику.
Дакриоцисториностомия
У детей данный вид хирургического вмешательства почти не применяют. Метод заключается в создании нового протока между слезным мешком и носовой полостью, который огибает закупоренный проток. Через слезной мешок вставляют трубку в носовую полость через отверстие в кости. Эта трубка остается на 5-6 недель.
Как понять, что дакриоцистит полностью прошел?
Если все предписания врача были выполнены верно, вы увидите что у ребенка начинает выделяться слеза естественным путем. Исчезают все признаки воспалительного процесса и дакриоцистита, такие как припухлость и покраснение.
После того как вы увидели эти признаки стоит повторно обратится к врачу для проведения исследования проходимости носовых путей с помощью пробы Бугаева или Веста. Ели после проведения ватный тампон, который вставляется в нос, окрашивается, можно говорить о полном выздоровлении вашего ребенка.
Но, все же, даже при успешном лечении, стоит уделять особое внимание гигиене глаз ребенка. После полного выздоровления рекомендовано регулярно показываться врачу, а так же иметь в аптечке все необходимые капли для промывания слезных каналов.
Последствия дакриоцистита
Если вовремя обратиться к врачу никаких последствий у ребенка после заболевания не будет. Но если дакриоцистит затянулся или было назначено неверное лечение возможно растяжение слезного мешка. Так же возможно возникновения флегмона слезного мешка (гнойное воспаление мешка, без лечения может привести к его гибели), века, орбитальной клетчатки или панофтальмита – это распространения гнойного воспаления глаз, это может привести полной слепоте или сильному снижению зрения.
Длительный воспалительный процесс может перерасти в абсцесс слезного мешка, что в свою очередь станет причиной развития разного рода осложнения у ребенка, и воспаления оболочек головного мозга (энцефалита или менингита).
Гомеопатия при дакриоцистите
Последнее время все большей популярности приобретают гомеопатические средства. Среди многочисленных препаратов наиболее заметный эффект в лечении дакриоцистита имеют:
- «Аргентум нитрикум 30с» — как противовоспалительное средство;
- «Кохлеария арморация 6с» — лекарство, на основе хрена, применяются при воспалениях и раздражения глаз;
- «Тиозинаминум 12с» — помогает при выведении жидкости из слезно-носового слезного канала;
- «Пульсатилла 6с» — применяется в основном в виде мазей, для отведения гнойного отделяемого;
- «Силицея 30с» — применяется в качестве противовоспалительных средств.
Перед применением любого гомеопатического препарата необходима консультация врача.
Средства народной медицины в лечении дакриоцистита
Отвар измельченных цветов ромашки
Заварить в кипяченой воде несколько столовых ложек сухих цветов. Дать настоятся, профильтровать, смачивать ватный диск и приложить к пораженному глазу. Процедуру проводить два раза в сутки.
Сок каланхоэ
Сок каланхоэ обладает дезинфицирующими свойствами. Для применения каланхоэ нужно тщательно вымыть листочки и положить в холодильник на два дня. После чего измельчить и отжать сок, смешать его, в равных пропорциях с физраствором и закапывать в носовой проход.
Настойка с очанки
Можно применять растение, как внутренне, так и в качестве примочек, потому что очанка продается в виде таблеток. Растворить несколько таблеток в теплой воде, смочить ватный спонжик и протирать глазки ребенка три раза в день.
Эффективным средством для лечения дакриоцистита является:
- настой цветов календулы,
- листьев мяты,
- эвкалипта,
- душицы,
- шалфея.
Все ингредиенты смешать в равном количестве, заварить эту смесь в кипяченой воде и настаивать на протяжении двух дней. Раствор отфильтровать и использовать в качестве примочек. Такое средство имеет противовоспалительные и противомикробные действия.
Отвар коры дуба
Смешать кору дуба, чистотел и листья эвкалипта. Все залить кипятком и наставать один час, процедить и закапывать глазки 2 раза в день или делать глазные ванночки.
Лечение ребенка народными методами против дакриоцистита в ряде случаев было эффективно, но категорически запрещено заниматься самолечением. Перед применением любого отвара или настойки, обязательно проконсультируйтесь у врача-офтальмолога.
Общие сведения
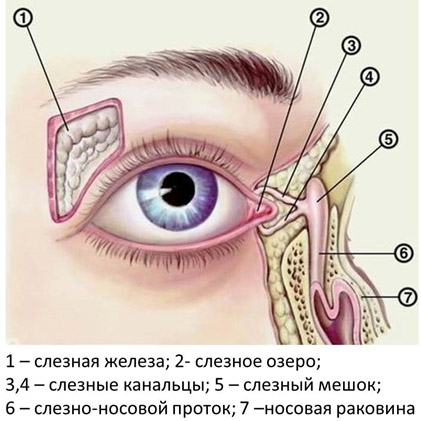
Слезный аппарат глаза включает несколько звеньев слёзную железу, которая располагается в области верхней части глазницы снаружи, и слезоотводящие пути. В железе вырабатывается слёзная жидкость и поступает в верхний свод конъюнктивы, омывая переднюю поверхность глаза. Далее слеза поступает в слезное озеро во внутреннем углу глаза, куда открываются отверстия слезных канальцев — их два, верхний и нижний. Слезные канальцы впадают в слезный мешок, переходящий в носослезный канал, открывающийся в полости носа. Таким образом слеза проходит путь от слезной железы до полости носа.
Заболевания слезных органов встречаются у трети офтальмологических больных. Распространенность воспалительных заболеваний из всего количества патологии составляет 12%. На любом уровне слезный аппарат может вовлекаться в воспалительный процесс. Воспалительные заболевания чаще всего бывают инфекционной природы и включают:
- Дакриоаденит — это воспаление слезной железы. Воспаление слезной железы чаще всего возникает как осложнение общих инфекций (скарлатина, грипп, ангина, брюшной тиф, пневмония, паротит).
- Каналикулит — воспаление слезных канальцев. Всегда возникает вторично при заболевании век, слезного мешка или конъюнктивы. Протекает в острой и хронической форме. При хроническом каналикулите поражаются либо верхний, либо нижний каналец, но часто встречается одностороннее поражение обоих канальцев сразу. Болеют чаще женщины в возрасте 50-80 лет. По последним данным состояние слезных канальцев отражается на выработке слезы и любое воспаление сказывается на количестве ее — либо в сторону увеличения, либо в сторону уменьшения.
- Дакриоцистит — воспаление слезного мешка, которое возникает при нарушении оттока слезы вследствие сужения носослезного канала. Слезная жидкость застаивается, и создаются условия для размножения бактериальной флоры. Дакриоцистит часто приобретает хроническое течение.
Патологический процесс одного звена слезного аппарата вызывает изменения в других отделах. Поэтому сочетанная патология встречается чаще, чем изолированное поражение. Несвоевременная диагностика и неадекватное лечение приводят к хронизации процесса.
Патогенез
При большом разнообразии причин воспаление протекает однотипно, какими бы возбудителями оно ни вызывалось и не зависит от локализации. Патогенез любого воспаления включает основные компоненты:
- Повреждение ткани, которое играет роль пускового фактора.
- Высвобождение и активация биологически активных веществ (медиаторы воспаления).
- Сосудистые реакции.
- Экссудация – воспалительный отек (накопление жидкости в ткани).
- Эмиграция клеток крови в очаг воспаления (нейтрофилы, эозинофилы, лимфоциты, моноциты).
Патогенез возникновения хронического воспаления еще не полностью раскрыт, но к его развитию приводит сенсибилизация организма к бактериальной флоре и ее метаболитам. На фоне сенсибилизации развивается инфекционно-аллергическое воспаление. Важным фактором, который приводит к хронизации воспалительных заболеваний глаз, является сходство микрофлоры слизистой глаз, носа и зева.
Классификация
Все воспалительные заболевания слезного аппарата делятся на:
- Инфекционные.
- Неинфекционные.
В свою очередь инфекционные бывают следующие группы возбудителей:
- Вирусные (вызываются вирусом герпеса, гриппа, кори, инфекционного мононуклеоза, эпидемического паротита).
- Бактериальные (возбудители стафилококки, пневмококки, стрептококки, микобактерии туберкулеза, гонококки).
- Грибковые.
Неинфекционные:
- Системные заболевания (заболевания крови, саркоидоз).
- Псевдоопухоли.
По течению:
- Острые.
- Хронические.
Воспаление слезного протока тоже имеет инфекционную природу — первично поражается конъюнктива или веки, а потом в воспалительный процесс вовлекаются канальцы. Канальцы могут воспаляться в результате попадания в них инородных тел или частиц косметики.

Фото воспаления слезного канала
Хроническое воспаление слезного протока чаще имеет грибковую природу. Описаны также туберкулезные и сифилитические каналикулиты. Ряд авторов связывает развитие данного заболевания с синдромом сухого глаза. Хронический каналикулит развивается при неадекватном антибактериальном лечении острой формы воспалительных заболеваний глаз.
Причины
Пусковой механизм дакриоаденита и каналикулита — инфекционный фактор:
- бактерии (стафилококк, стрептококк, пневмококк, сальмонелла);
- вирусы (герпеса, гриппа, эпидемического паротита, цитомегаловируса, аденовирус, Эпштейна–Барр);
- хронический дакриоаденит возникает при сифилисе, туберкулезе;
- хронический каналикулит часто вызывается грибами (аспергиллы, трихофитоны, пенициллы, актиномицеты), не исключается и воспаление, вызванное хламидиями, особенно при упорном течении и отсутствии эффекта от проводимого лечения.
Среди предрасполагающих факторов развития каналикулита можно назвать: сахарный диабет, наличие грибковых поражений других органов, снижение иммунного статуса, хронические заболевания носа и околоносовых пазух, конкременты в слезном канальце, пожилой возраст больных.
Симптомы
Острый дакриоаденит может одно и двусторонним. Чаще возникает у детей на фоне паротита. Возникает припухлость наружного края верхнего века, которая быстро увеличивается. Кожа века краснеет, появляется боль, усиливающаяся при моргании. Из-за отека край верхнего века опускается, а глазная щель приобретает S-образную форму.
У больного повышается температура, появляется головная боль и разбитость. Процесс быстро прогрессирует в течение 2-3 дней: нарастает боль, отек века увеличивается и глаз с трудом открывается или совсем не открывается. Под давлением отечной и увеличенной железы глаз смещается вниз и к носу, и у больного появляется двоение в глазах. Увеличиваются лимфатические околоушные узлы на стороне поражения, отек распространяется на височную область.
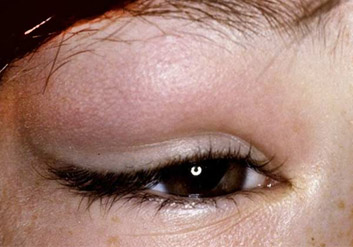
Дакриоаденит, фото
При осмотре верхнего века изнутри слизистая в зоне проекции слезной железы и верхней переходной складки гиперемированная и отечная, выглядит студенистой. Пальпация наружного края верхнего века резко болезненна. Хронический дакриоаденит протекает с невыраженными симптомами. Отмечается постоянная припухлость в области железы, возможно смещение глазного яблока.
Несмотря на то, что каналикулит вызывается разнообразной флорой, симптомы воспаления слезного канала практически одинаковы и включают слезотечение, отек и покраснение века внутреннего угла глаза, слизисто-гнойное отделяемое. При осмотре обнаруживают покраснение в области слезной точки и расширение ее. При надавливании области слезного канальца из слезной точки выходит гнойное отделяемое. При промывании слезоотводящие пути проходимы.
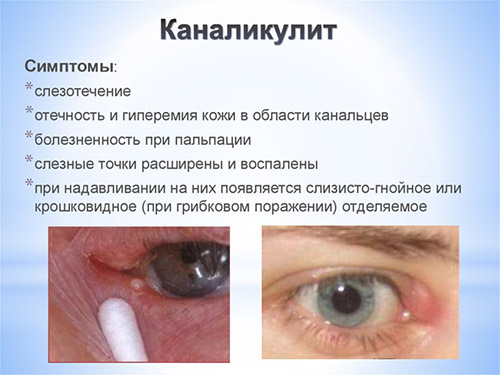
Фото симптомов воспаления слезного канала
У грудных детей скапливается гной во внутреннем углу глаза, а надавливание на точки слезных каналов болезненны.
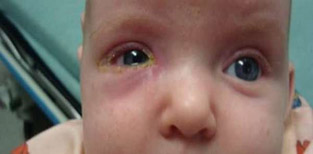
Гнойный каналикулит, фото
Пожалуй, только грибковый каналикулит несколько отличается клиническими проявлениями. Сначала возникает необильное, но постоянное слезотечение. Затем заболевание прогрессирует и появляется покраснение глазного яблока во внутреннем углу глаза. Здесь же скапливаются корочки, а больного беспокоит сильный зуд и жжение. Со временем выделения становятся вязкими и гнойными.
Анализы и диагностика
- Внешний осмотр глаза.
- УЗИ слезных канальцев и слезной железы. УЗИ высокого разрешения занимает ведущее место в диагностике. При воспалении слезной железы обнаруживают значительно увеличенную железу. При каналикулите диаметр слезных канальцев на стороне поражения расширен, а в просвете обнаруживается неоднородное содержимое.
- Рентгенография. Не имеет определяющего значения в диагностике. Иногда определяет расширение слезного канальца (особенно при каналикулитах грибковой природы).
- КТ или MPT орбит без использования контрастного вещества или с контрастированием.
- Бактериологический посев с конъюнктивы.
- Цитологическое исследование мазков-отпечатков области проекции слезного канальца проводят пациентам с хроническим каналикулитом, которые длительное время получали местное лечение без положительного эффекта.
Лечение воспаления слезного канала
Лечение у взрослых дакриоаденита заключается в устранении воспаления. С этой целью назначаются:
- Антибиотики. Они могут применяться местно (глазные капли, мази) или по показаниям — внутримышечно (цефалоспорины, аминогликозиды). При анаэробной инфекции назначают Метронидазол в таблетках.
- При вирусной и грибковой природе поражений применяют, соответственно, противовирусные или противогрибковые препараты.
- Нестероидные противовоспалительные средства. Чаше всего местно в виде капель. Эта группа препаратов хорошо устраняет боль и воспалительную реакцию.
- Кортикостероидные препараты. Их применение показано при выраженном воспалении, поскольку они эффективнее, чем нестероидные противовоспалительные средства.
- При выраженном отеке — противогистаминные препараты (противоаллергические).
При тяжелом течении лечение проводится в стационарных условиях. Местное лечение включает капли и мази с антибиотиками и кортикостероидами, промывание конъюнктивы растворами антисептиков. Капли и мази назначаются в течение 7-10 дней.
- Капли глазные с антибиотиком: Левофлоксацин, Сигницеф, Тобрекс, Флоксал, Вигамокс, Альбуцид, Левомицетин. Обычный режим назначения капель с антибиотиками — по 1-2 капли 4 и более раз в день.
- Мази с антибиотиком: Тетрациклиновая, Колбиоцин (хлорамфеникол + тетрациклин + колистиметат), Бивацин, Гентамицин. Мази закладываются за нижнее веко 3 раза в день.
- Кортикостероидные препараты и комбинации их с антибиотиками: мазь Гидрокортизон, мазь Гидрокортизон Пос, капли Макситрол (дексаметазон + полимиксин+ неомицина сульфат), капли Дексаметазон, Кортинефф, Максидекс мазь, Флуатон, Тобрадекс (тобрамицин + дексаметазон), капли Декса-Гентамицин (гентамицин + дексаметазон), мазь Гаразон (бетаметазон + гентамицин), Эубетал антибиотико (бетаметазон + хлорамфеникол + колистиметат + тетрациклин).
- Нестероидные противовоспалительные средства: капли Индоколлир, Наклоф, Дикло-Ф.
- Антисептики: капли Витабакт, Окомистин, Офтамирин.
- Противоворусные мази: Вирган гель, мазь Зовиракс, Виролекс, Виру-Мерц Серол, Оксолиновая.
- Противогрибковые мази: 1% итраконазоловая мазь, капли Миконазол (10 мг/мл), 0,25% раствор амфотерицина В (готовится из порошка), раствор Кетоконазола (готовят из таблеток).
При необходимости проводится системная терапия — антибиотики и нестероидные противовоспалительные средства вводятся внутримышечно. При выраженных болях назначаются аналгетики в инъекциях. При выраженной интоксикации внутривенно капельно первые дни вводят Гемодез, раствор Глюкозы с 2,0 г аскорбиновой кислоты. Применяют сухое тепло, УВЧ, облучение ультрафиолетовыми лучами.
Воспаление слезного канала у взрослых проводится консервативным путем, если это не калькулезный каналикулит. Содержимое канальцев удаляют надавливанием и промывают конъюнктивальную полость раствором фурацилина, перманганата калия, калия йодида, раствором борной кислоты 3-4 раза в сутки в день.
При бактериальной инфекции закапывают растворы антибиотиков (чаще всего фторхинолоны), антисептиков и сульфаниламидов, а на ночь закладывают антибактериальные мази. В течение первых дней эти процедуры проводят каждые 2-4 часа, а когда воспалительный процесс стихает — 3-5 раз в день. Курс местного лечения в зависимости от выраженности процесса колеблется от 7 до 14 дней.
При микозном поражении в глаз 3-6 раза в день закапывают раствор амфотерицина В, нистатина, мазь нистатина на ночь. Противогрибковые препараты изготовляют непосредственно перед применением.
При вирусных поражениях в глаз закапывают Офтан-ИДУ до 6-8 раз в сутки, раствор интерферона (4000 ЕД/мл), Актипол (парааминобензойная кислота) и закладывают противовирусные мази: Зовиракс, Оксолиновая. Закапывание антибактериальных, противовирусных капель и тепловые процедуры дают 100% эффективность.
Лечение калькулезного каналикулита хирургическое, но сначала проводится консервативное лечение для устранения воспаления. После удаления конкрементов механическим путем, местно применяют антибактериальные препараты, а также антигистаминные препараты внутрь (Цетиризин, L-цет, Эриус).
Больным также показано применение иммуномодулирующего препарата Актинолизат. Это фильтрат из штаммов актиномицетов, стимулирующий выработку антиактиномикотических антител и оказывающий иммуномодулирующий эффект. Препарат назначается внутримышечно 2 раза в неделю, курс 10 инъекций. Актинолизатом также можно делать промывание слезоотводящих путей.
Доктора
Лекарства
- Антибактериальные препараты (капли и мази): Тобрекс, Флоксал, Левофлоксацин, Сигницеф, Вигамокс, Альбуцид, Левомицетин, Колбиоцин, Бивацин, Гентамицин, Тетрациклиновая мазь.
- Кортикостероидные препараты и комбинации их с антибиотиками: Гидрокортизон, Гидрокортизон Пос, Макситрол, Дексаметазон, Кортинефф, мазь Максидекс, Флуатон, Тобрадекс, Декса-Гентамицин, Гаразон, Эубетал антибиотико.
- Нестероидные противовоспалительные препараты: капли в глаз Индоколлир, Наклоф, Дикло-Ф.
- Антисептики: Витабакт, Окомистин, Офтамирин.
- Противоворусные мази: Зовиракс, Виролекс, Виру-Мерц Серол, Оксолиновая, Вирган гель.
Процедуры и операции
Облучение ультрафиолетовыми лучами можно проводить в острый период. Начинают облучение с 3 биодоз, а затем через день повышают интенсивность на 1 биодозу и доводят до 5-6 биодоз.
После уменьшения острых явлений воспаления назначается:
- УВЧ.
- Магнитотерапия.
- Гелий-неоновый лазер.
Хирургическое вмешательство показано при наличии конкрементов в слезных канальцах. Пораженный слезный каналец вскрывают и делают кюретаж (удаляют его содержимое). Затем проводится противовоспалительное лечение. При неполном удалении камней из просвета канальца возникают рецидивы каналикулита после хирургического вмешательства. УЗИ контролирует результат операции и, если нужно, проводится повторное вмешательство.
Также к хирургическому вмешательству прибегают в случае абсцедирования слезной железы. Абсцесс вскрывают со стороны кожи, делая разрез вдоль края века. После вскрытия устанавливают дренажи — турунды, смоченные гипертоническим раствором. В течение 4-7 дней делают промывание раны растворами антисептиков (диоксидин, перекись водорода, фурацилин, мирамистин).
После очищения раны зону операции 3-4 раза в сутки смазывают мазями, улучшающими регенерацию: Левомеколь, Метилурациловая, Левосин. Иногда слезную железу вскрывают разрезом изнутри — через конъюнктиву и также вставляют дренаж для хорошего оттока содержимого. Антибактериальные мази и капли вводят в конъюнктивальный мешок.
Диета
Специальная диета при этих заболеваниях не разработана, и больные могут придерживаться общего стола (Диета №15) или диеты в соответствии с заболеваниями внутренних органов, если таковые имеются.
Профилактика
Учитывая то, что в большинстве случаев эти заболевания вызываются бактериальной флорой, основным методом профилактики является:
- Соблюдение личной гигиены, прежде всего, чистота рук, через которые вносятся в глаза инфекционные агенты. Выполнение этого правила обезопасит взрослых и детей от бактериальных конъюнктивитов и блефаритов, которые становятся причиной воспалительных заболеваний слезного аппарата.
- Соблюдение гигиены труда на производстве — ношение защитных очков в условиях повышенной
