Воспаление слезных протоков и желез

Воспаление слезного канала (дакриоцистит) – патологическое состояние при котором жидкость не может пройти через канал слезной железы. Иногда проток попросту засоряется. В результате этого слезы проникают в околоносовые пазухи и там застаиваются, создавая идеальные условия для развития патогенных микроорганизмов. Воспаление проходит в острой и хронической форме.
Причины появления
Дакриоцистит возникает при наличии патологий физиологического характера, а именно врожденного сужения протока (стенозе). Иногда врачи выявляют полную закупорку протока слезного канала.
Главные причины болезни:
- Травматизм глаз или околоносовой пазухи.
- Воспалительный процесс носа, который провоцирует отечность тканей, находящихся вокруг глаза.
- Инфекционный процесс вызванный бактериями и вирусами, что ведет к забиванию протока.
- Попадание инородных частиц в глаз либо работа в пыльных и задымленных помещениях. В результате канал засоряется.
- Аллергия на воздействие раздражителя.
- Снижение защитных свойств организма.
- Перегрев и переохлаждение.
- Наличие сахарного диабета.
Очень часто данная патология встречается у новорожденных малышей. Это обусловлено особенностью строения слезных протоков. Когда ребенок пребывает в околоплодных водах, слезной канал закрыт специальной мембраной, которая должна разорваться во время родов или после них. Данный процесс не происходит, если имеет место патология. Слезы собираются в канале и это провоцирует воспалительный процесс. В основном развивается у женщин. Мужчины также не исключение, но у них данная патология выявляется очень редко. Причина – отличия в строении слезного канала. Женщины пользуются косметическими средствами, большинство которых становятся причиной возникновения воспаления.
Симптомы заболевания
Слезы необходимы для нормального функционирования органов зрения. Они увлажняют роговицу глаза, защищают от механических раздражителей, выполняют антибактериальную функцию.
Иногда слезы перестают течь, это первый признак непроходимости слезного канала. Лечение – один из способов справиться с проблемой и не допустить развития каналикулита. Иногда помогает массаж слезного канала.
Главные симптомы:
- болезненные и неприятные ощущения в области глаза;
- покраснение кожного покрова вокруг глаза;
- чувство сдавливания и распирания;
- вздутие кожного покрова;
- слезотечение;
- отек;
- проблемы со зрением;
- увеличенное выделение слизи, которая плохо пахнет;
- образование гноя;
- высокая температура тела;
- интоксикация организма.
Острая стадия дакриоцистита появляется воспалительным процессом затрагивающим один глаз. При хронической стадии слезной канал отекает, глаз краснеет и увеличивается количество слез.
При подобных симптомах необходимо обратиться к врачу. Закупорка может возникнуть и на острой, и на хронической стадии. Скапливание слезной жидкости повышает вероятность возникновения инфекционных процессов.
Диагностика
Дакриоцистит выявляется без особых затруднений. На приеме врач проводит визуальную оценку глаза и пальпацию слезного мешка.
Дополнительные мероприятия:
- Тест с использованием краски. Глаз закапывается раствором с красящим веществом. Если через несколько минут в глазу появляется пигмент, то это сигнализирует о закупорке слезных каналов.
- Зондирование. Используя зонд с иглой офтальмолог внедряется в проток, что способствует его расширению и избавлению от проблемы.
- Дакриоцистография. Проведение рентгенологического исследования с введением красящего вещества. На снимке можно рассмотреть строение системы глаза и выявить проблему.
- Проходимость можно также проверить пробой Веста. В носовой ход, со стороны поражения, помещают ватный тампон. В глаз закапывают колларгол. Нормой считается состояние, когда спустя 2 минуты тампон окрасится в темный цвет. Если тампон остается чистым или закрашивается через 10 минут, это говорит о проблеме.
Лечение
Глаза — зеркало души. Когда возникает проблема с глазом, не стоит рисковать. Лечение должен назначать врач после предварительной диагностики. Метод лечения подбирается в зависимости от формы и причины патологии, которая его спровоцировала, возрастных особенностей.
Методы лечения:
- Промывка глаза антибактериальными и дезинфицирующими растворами.
- Применение специальных капель и мазей.
- Массажные процедуры и компрессы, помогающие прочистить канал.
Промывание глаз антисептическими растворами проводится несколько раз в день. Процедура проводится врачом офтальмологом в стационарных условиях.
Мази и капли, оказывающие антибактериальный эффект:
- Флоксал. Антибактериальный препарат широкого спектра воздействия. Борется с воспалительным процессом. Курс лечения составляет 10 дней, по две капли два раза в сутки.
- Дексаметазон. Капли обладающие антибактериальным эффектом. Эффективны при инфекционных процессах. Закапывать 5 раз в сутки. Необходимая дозировка и курс лечения подбираются врачом индивидуально для каждого пациента.
- Левомицетин – гормональный препарат. Применяется при аллергических реакциях и воспалениях.
- Ципрофлоксацин. Назначается при инфекциях слезного канала. Закапывается каждые три часа.
Средства имеют противопоказания и побочные эффекты. Медикаментозная терапия проводится под присмотром лечащего врача.
Если лечение не оказывает положительного эффекта, проводится бужирование – очистка слезного канала от гнойного содержимого;
Быстро справиться заболеванием можно только при своевременно начатом лечении. При негативных симптомах необходимо посетить офтальмолога.
Радикальные способы борьбы
При отсутствии положительного эффекта от медикаментозного лечения, а также если причиной является опухоль или киста – проводиться хирургическое лечение.
Оперативное вмешательство бывает:
- Эндоскопическая дакриоцисториностомия. В проток вводиться аппарат с камерой. С помощью эндоскопа совершают прокол или надрез. Создают специальный клапан, главная цель которого – дренирование. Восстановительный период составляет 7 дней. Паралельно проводиться антибиотикотерапия, для недопусщения риска развития воспалительного процесса. Главное преимущество – отсутствие видимых следов после проведения операции.
- Баллонная дакрицитопластика – вмешательство, которое ввиду своей безопасности проводится даже новорожденным. В канал вводиться проводник с резервуаром наполненным жидкостью. Позволяет добиться расширения участка, тем самым пробивая его. Процедура проводиться под местным обезболиванием. В реабилитационный период назначаются специальные капли и антибактериальные препараты.
Массаж
Подготовить руки перед проведением процедуры: вымыть, продезинфицировать либо надеть перчатки.
Схема проведения массажа:
- Надавливать на внешний уголок глаза, поворачивать палец к переносице.
- Аккуратно нажимать и массировать слезной мешок, извлекая из него гнойные массы.
- Закапать теплый раствор фурацилина и удалить отделяемое.
- Осуществлять давяще-массирующие движения по слезным каналам.
- Толчкообразные движения по носослезному мешочку с некоторым усилием для открытия канала и извлечения отделяемого.
- Закапать раствор левомицетина.
При непроходимости методику проводят до пяти раз в день.
Народные средства
После предварительного одобрения с врачом, успешно применяют народную медицину в домашних условиях.
Народные средства лечения:
- Алоэ. При воспалении хорошо закапывать свежеприготовленный сок алоэ, наполовину разбавленные с физраствором.
- Очанка. Готовить аналогично. Использовать для закапывания глаз и накладывания компрессов.
- Ромашка. Обладает антибактериальным эффектом. Необходимо взять 1 ст. л. сбора, проварить в стакане кипятка и настоять. Применять для промывания глаз.
- Чабрец. Благодаря противовоспалительным свойствам настой применяют при дакриоцистите.
- Каланхоэ. Природный антисептик. Листья срезать и два дня подержать в холодильнике. Далее добыть сок и развести в пропорции 1:1 с физраствором. Данное средство можно применять для лечения детей. Взрослым можно закапывать концентрированный сок в нос по 2 капли. Человек начинает чихать, в процессе чего слезный канал очищается от гноя.
- Листья с розы. Подходят только те цветы, которые выращены на собственном участке. Понадобится 100 гр. сбора и стакан кипятка. Проварить пять часов. Использовать в виде примочек.
- Бурда плющевидная. Столовую ложку травы заварить в стакане кипятка, проварить 15 минут. Применять для промываний и компрессов.
- Сладкий перец. Стакан из плодов сладкого перца пить каждый день. добавив чайную ложку меда.
Выводы
Профилактические меры напрямую зависят от причин непроходимости. Снизить риск распространения инфекции можно соблюдая правила личной гигиены.
Исключить растирания глаз грязными руками. Не контактировать с больными конъюнктивитом. Иметь личную декоративную косметику. Правильно пользоваться компактными линзами.
Прочтите также статью: Как делать массаж слезного канала у новорожденных: показания и техника проведения https://vse-o-zrenii.ru/polezno/massazh-sleznogo-kanala-u-novorozhdennyh.html
Закупорка слезных каналов нарушает здоровый отток слезной жидкости. Это может привести к развитию воспалительного процесса. Заболевание чаще возникает у женщин (особенно пожилого возраста). Причинами появления патологии могут являться врожденные особенности, травмы, заболевания. Симптоматика проявляется сильнее по мере развития недуга. Эффективными методами лечения воспаления слезного канала являются: применение медикаментозных препаратов, бужирование, хирургическое вмешательство.
Причины появления
Закупорка слезных протоков (дакриоцистит) — воспалительный процесс. Он затрагивает слезный канал, расположенный между перегородкой носа и внутренним уголком глаза. В результате закупорки начинают накапливаться патогенные микроорганизмы. Их активизация приводит к началу воспаления и нарушению оттока жидкости.
К причинам возникновения непроходимости слезного канала относятся:
- Врожденная патология проходимости. Недоразвитость системы при рождении проявляется в закупоривании канала слезной пробкой. Дефект может исчезнуть самостоятельно в первые месяцы жизни. Если этого не произошло, то требуется медицинское вмешательство.
- Нестандартное развитие черепа и лица (например, у пациентов с синдромом Дауна).
- Возрастные изменения. У людей пожилого возраста происходит сужение слезных каналов (стеноз), что приводит к их закупорке.
- Инфекционные заболевания и воспалительные процессы, протекающие в области органов зрения (хронические воспаления глаз, слезных каналов, носа).
- Хирургические операции, проведенные на глазах.
- Травмы. Различные повреждения лица могут затрагивать кости, находящиеся рядом со слезными каналами. Кости смещаются и мешают нормальному оттоку жидкости.
- Опухоли на лице. Образования, возникающие в носу, костях, слезном мешке, могут перекрывать канал. Это происходит, если опухоли сильно увеличиваются в размерах.
- Формирование кист и камней в дренажной системе (нарушают отток).
- Лекарственные препараты наружного применения. Некоторые глазные капли провоцируют непроходимость слезных протоков.
- Медикаменты внутреннего применения. Непроходимость возникает как побочный эффект от приема некоторых препаратов (например, Доцетаксела — лекарства, используемого при лечении рака груди и легких).
- Облучение. Если человек перенес онкологическое заболевание, во время лечения которого применялось облучение, то риск развития закупорки повышается.
Симптомы заболевания
Закупорка может произойти как в одном, так и в обоих глазах. Воспаление слезного канала у взрослых сопровождается следующими симптомами:
- повышенной слезоточивостью,
- частым возникновением конъюнктивитов,
- воспалением и отеком в уголке глаза,
- выделением слизи и/или гноя из глаза ,
- появлением следов крови в слезной жидкости,
- снижением четкости зрения.
На начальной стадии недуг проявляется слабо. Больной ощущает дискомфорт и чувство распирания в слезном мешке. Через некоторое время на фоне постоянного слезоточения возникает сильная боль и покраснение кожных покровов.
Диагностика
Для подтверждения предварительного диагноза офтальмолог осматривает пациента и назначает проведение исследований. К ним относится:
- Тест с красителем. В глаза пациенту закапывают раствор с красителем. Если в течение следующих нескольких минут наблюдается большое количество красителя в глазу, то это свидетельствует о том, что канал забит.
- Зондирование канала. С помощью тонкого инструмента проникают в слезный канал. Проблема может разрешиться после процедуры, так как канал в процессе зондирования расширяется.
- Дакриоцистография. Рентгенография слезных каналов с введением в них красящего вещества. При помощи этого метода получают изображение системы оттока глаза.
Лечение
Терапия заболевания зависит от причины, спровоцировавшей его развитие. Для борьбы с недугом применяется:
1. Антибиотикотерапия. Если болезнь вызвана инфекцией, то используют антибиотики (Ципрофлоксацин, Левомицетин, Эритромицин).
2. Бужирование. Метод лечения является более щадящим, чем оперативное вмешательство. Для проведения процедуры используют специальный зонд — буж. Его вводят через слезную точку. Приспособление устраняет препятствия механически (выполняется чистка) и расширяет каналы. Способ терапии безболезненный, но сопровождающийся неприятными ощущениями. Иногда перед проведением бужирования пациенту делают внутривенное обезболивание. Процедура длится несколько минут. В запущенных случаях может потребоваться ее повторение, оно проводится с интервалом в несколько дней. Иногда бужирование выполняется с помощью синтетических эластичных нитей или полых трубочек.
3. Глазные капли. Успешно лечат закупорку слезных протоков, применяя:
- Флоксал. Капли обладают антибактериальным действием. Активным веществом, входящим в их состав, является антибиотик офлоксацин. В нижний конъюнктивальный мешок закапывают по одной капле до четырех раз в день. Нередко применяется мазь Флоксал. Ее закладывают под нижнее веко до трех раз в сутки. Противопоказанием к лечению этим средством являются аллергические реакции.
- Гентамицин. Глазные капли-антибиотики. Применяют по одной-две капли до четырех раз в сутки. К противопоказаниям относятся: тяжелые заболевания почек, неврит слухового нерва, повышенная чувствительность к ингредиентам препарата.
- Офтальмоферон. Противовирусные глазные капли. Закапывают по одной-две капли до восьми раз за сутки в период острого воспаления, далее — до трех раз в сутки. Среди противопоказаний отмечают повышенную чувствительность на любой из компонентов препарата.
Могут назначать и другие капли для глаз (Фурацилин, Витабакт, Вигамокс, Тобрекс).
Радикальные способы борьбы
Хирургическое вмешательство назначается в запущенных случаях и если причиной того, что воспалился канал является образование опухоли. Могут выполняться операции двух видов:
- Эндоскопическая дакриоцисториностомия. Во время оперативной процедуры в слезный проток вводится гибкий эндоскоп с камерой. При помощи эндоскопа в пораженном слезном канале производится разрез. Операция доступна пациентам, у которых нет аллергических реакций на анестезиологические средства. Реабилитационный период длится до восьми дней. Для исключения возникновения воспалительных процессов в роговице, назначаются антибиотики. Преимущество эндоскопической дакриоцисториностомии заключается в том, что после ее проведения не остается видимых рубцов на коже, не повреждаются слезные каналы.
- Балонная дакриоцитопластика. Безопасное оперативное вмешательство, которое проводят даже детям до года. В слезно-носовой канал через уголок глаза вводят тонкий проводник. Он оснащен баллоном, наполненным специальной жидкостью. На месте закупорки баллон под давлением расширяет проблемный участок слезного канала, помогает его прочистить. Затем устройство извлекают из глаза. При проведении процедуры применяют местную анестезию. Пациенту, перенесшему балонную дакриоцитопластику, назначают курс антибиотиков и глазных капель.
Массаж
Массаж слезных каналов — часть комплексного лечения болезни. Врач проводит обучение пациента технике проведения массажа. После этого больной может делать его самостоятельно в домашних условиях.
При проведении массажа слезных каналов требуется соблюдать ряд правил:
- руки следует обработать специальным антисептическим раствором,
- надавить на внутренний уголок век, чтобы вышел гнойный секрет,
- убрать его с глаз ватным диском, смоченным в растворе фурацилина или отваре ромашки аптечной,
- раствор фурацилина закапать в глаз (во внутренний угол),
- провести массаж при помощи указательных пальцев: совершая толчкообразные движения пальцами, надавить на слезный мешок до шести раз,
- после окончания массажа в глаз закапать прописанные врачом антисептические капли.
В день достаточно четырех таких процедур.
Народные средства
Сок каланхоэ оказывает локальное раздражающее воздействие. Это благоприятно влияет на выведение закупоривающих пробок из слезных путей, снимает воспалительный процесс.
Для приготовления средства в домашних условиях необходимо:
- сорвать свежие листья каланхоэ,
- промыть и просушить их,
- положить в холодильник на два-три дня (чтобы концентрация полезных веществ достигла своего максимума),
- отжать из листьев сок,
- развести его с физраствором в равных пропорциях,
- набрать полученное лекарство в пипетку и закапать в нос (по десять капель в каждую ноздрю).
После проведения процедуры обычно начинается длительное чихание, стимулирующее выведение гноя.
Своевременное обращение к врачу убережет от развития возможных осложнений, возникающих при воспалении слезного канала (блефарита, конъюнктивита, кератита, эндофтальмита). В профилактических целях рекомендуется полностью вылечивать воспалительные заболевания глаз и ЛОР-органов.
Видео
Воспаление слезной железы иначе называют дакриоаденит. Это заболевание может быть вызвано как механическим, так и токсическим раздражением слизистой слезного мешка и слезных протоков. Встречаются острая и хроническая формы.
Строение слезных органов
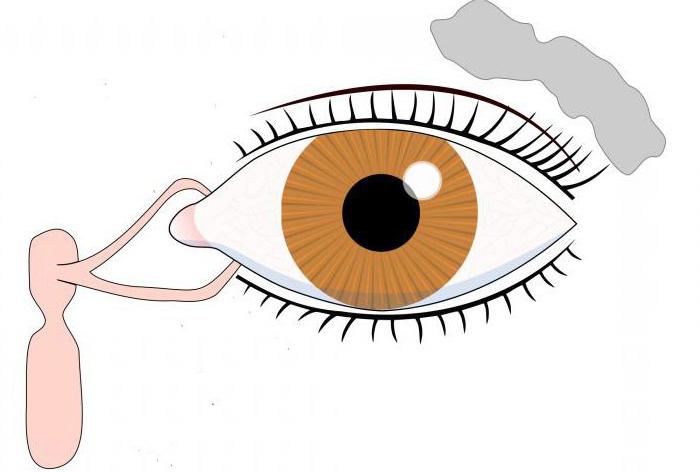
Названные органы относятся к придаточному аппарату глаза. В них входят слезные железы и слезоотводящие пути. Часть железы, которая расположена в орбите, появляется у эмбриона в возрасте восемь недель. Однако, даже спустя тридцать две недели развития, после появления на свет, слезная жидкость у новорожденного еще не выделяется, так как железа остается недоразвитой. И только через два месяца младенцы начинают плакать. Интересно, что слезоотводящие пути формируются еще раньше, на шестой неделе гестационного периода.
Слезная железа состоит из двух частей: глазничной и вековой. Глазничная часть расположена в выемке лобной кости на верхнебоковой стенке глазницы. Вторая часть железы значительно меньше, чем первая. Она расположена ниже, под сводом конъюнктивы. Части соединены выводными канальцами. По гистологической структуре, слезная железа напоминает околоушную. Кровоснабжение подходит от глазничной артерии, а иннервация – двумя из трех ветвей тройничного нерва, лицевым нервом и симпатическими волокнами из шейного сплетения. Электронные импульсы поступают в продолговатый мозг, где находится центр слезоотделения.
Для отведения слезы так же существует отдельный анатомический аппарат. Начинается он слезным ручьем, расположенным между нижним веком и глазным яблоком. Этот «ручей» впадает в слезное озеро, с которым соприкасаются верхняя и нижняя слезные точки. Рядом, в толще лобной кости, находится одноименный мешок, сообщающийся с носослезным каналом.
Функции слезного аппарата
Жидкость, выделяемая глазом, необходима для увлажнения конъюнктивы и роговицы. Преломляющая способность роговицы, ее прозрачность, гладкость и блеск в некоторой степени зависят от слоя слезной жидкости, который покрывает ее переднюю поверхность.
Кроме того, слева выполняет питательную функцию, так как роговица не имеет сосудов. Благодаря тому что влага постоянно обновляется, глаз защищен он инородных предметов, пыли и частичек грязи.
Одной из важных особенностей слез является выражение эмоций. Человек плачет не только от горя или боли, но и от радости.
Состав слезы

По химическому составу слеза похожа на плазму крови, но имеет большую концентрацию калия и хлора, а органических кислот в ней значительно меньше. Интересный факт, что в зависимости от состояния организма может меняться и состав слезы, поэтому ее можно использовать для диагностики заболеваний, в одном ряду с анализом крови.
Помимо неорганических соединений, слеза содержит углеводы и белки. Они покрыты жировой оболочкой, которая не дает им задерживаться на эпидермисе. Еще в слезной жидкости присутствуют ферменты, такие как лизоцим, который обладает антибактериальным эффектом. И, как это ни странно, плач приносит облегчение не только из-за морального катарсиса, но и из-за того что в слезах содержаться психотропные вещества, подавляющие тревогу.
За время, которое человек проводит без сна, выделяется около миллилитра слезы, а при плаче это количество увеличивается до тридцати миллилитров.
Механизм слезотечения

Слезная жидкость вырабатывается в одноименной железе. Затем, по выводным канальцам, она движется в конъюнктивальный мешок, где скапливается какое-то время. Моргание переносит слезу на роговицу, смачивая ее.
Отток жидкости осуществляется через слезный ручей (узкое пространство межу роговицей и нижним веком), впадающий в слезное озерцо (внутренний угол глаза). Оттуда через канал секрет попадает в слезный мешок и эвакуируется через верхний носовой ход.
Основу нормального слезоотделения составляют несколько факторов:
- засасывающая функция слезных точек;
- работа круговой мышцы глаза, а так же мышцы Горнера, которые создают отрицательное давление в протоках, отводящих слезу;
- наличие складок на слизистой, которые выполняют роль клапанов.
Исследование слезной железы
Вековую часть железы можно прощупать во время осмотра, либо вывернуть верхнее веко и изучить ее визуально.
Обследование функции железы и слезоотводящего аппарата начинают с канальцевой пробы. С ее помощью проверяют присасывающую функцию слезных точек, мешка и канальцев. А также проводят носовую пробу, для того чтобы выяснить проходимость носослезного канала. Как правило, одно исследование переходит в другое.
Если слезный аппарат в порядке, то одна капля трехпроцентного колларгола, закапанная в конъюнктиву, в течение пяти минут всасывается и выходит через носослезный канал. Это подтверждает окрашивание ватного тампона, расположенного в нижнем носовом ходе. В этом случае, проба считается положительной.
Пассивную проходимость проверяют при помощи зондирования слезных канальцев. Для этого зонд Боумена проводят через носослезный канал, а затем, впрыскивая жидкость в верхнюю и нижнюю слезные точки, наблюдают за ее оттоком.
Причины воспаления
В офтальмологии довольно часть встречается воспаление слезной железы. Причины патологии могут быть самые разные — как общие болезни, такие как мононуклеоз, эпидемический паротит, грипп, ангина и другие инфекции, так и местное загрязнение или нагноение рядом со слезным протоком. Путь заражения, как правило, гематогенный.
Воспаление слезной железы может иметь как острое, так и хроническое течение, когда светлые промежутки чередуются с рецидивами. Постоянная форма может возникнуть из-за онкологических заболеваний, при туберкулезе или сифилисе.
Симптомы
Почему не стоит запускать воспаление слезной железы? Фото больных с данной патологией, показывают, что игнорировать эти симптомы не так-то просто. И только человек, равнодушный к своему здоровью, может допустить развитие осложнений.
В самом начале воспаление слезной железы проявляется болью во внутреннем уголке глаза. Явственно виден местный отек и покраснение. Врач может попросить пациента посмотреть на свой нос и, подняв верхнее веко, увидеть небольшой отрезок железы. Кроме местных, существуют и общие признаки, которыми характеризуется воспаление слезной железы. Симптомы сходны с другими инфекционными заболеваниями: лихорадка, головная боль, тошнота, чувство усталости, увеличение лимфоузлов головы и шеи.
Пациенты могут жаловаться на двоение в глазах, мутность картинки или проблемы с открыванием верхнего века. При сильной реакции отекает вся половина лица, с пораженным глазом. Если оставить симптомы без внимания, то, в итоге, ситуация может усугубиться во флегмону или абсцесс.
Воспаление слезной железы у ребенка протекает так же, как и у взрослого. Единственным отличием является то, что вероятность распространения инфекции выше, чем у взрослых. Поэтому лечение детей проводиться в стационаре.
Местное лечение

В среднем, весь процесс от начала воспаления до его разрешения занимает около двух недель, но если вовремя обратиться к врачу, то можно значительно сократить это время. Опытный специалист быстро определит воспаление слезной железы. Лечение, как правило, назначают комплексное. Ведь как уже было указано в причинах заболевания, чаще всего оно — только следствие другой инфекции.
Терапию начинают с антибиотиков в виде капель или мазей, например «Ципрофлоксацина», «Моксифлоксацина» или раствора тетрациклина. Можно присоединить глюкокортикоиды, тоже в виде капель. Они снимают воспаление слезной железы. После того, как острый период пройдет, пациента направляют в кабинет физиотерапии на прогревания ультрафиолетом.
Если на месте воспаления успел сформироваться абсцесс, то его вскрывают и дренируют через носослезный канал.
Общее лечение
Иногда местных мер не достаточно, чтобы вылечить заболевание, к тому же, необходимо предотвратить распространение инфекции по организму. Для этого используют антибиотики цефалоспориновго или фторхиноловоновго ряда, которые вводят парентерально. Общие симптомы воспаления хорошо поддаются коррекции при приеме системных глюкокортикоидов.
Обычно этих мер бывает достаточно, чтобы вылечить воспаление слезной железы. Симптомы, лечение и профилактика этого заболевания не составляют значительных трудностей для врача-офтальмолога. Главное, чтобы пациент вовремя обратился за помощью.
