Воспаление сосцевидного отростка черепа
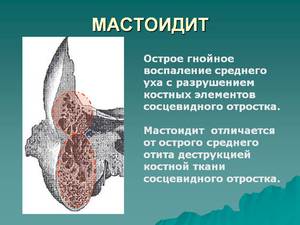
Мастоидит – это воспаление слизистой оболочки, периоста и костной ткани сосцевидного отростка. Сосцевидный отросток является частью височной кости, внутри которого содержатся заполненные воздухом ячейки. Отросток граничит с барабанной перепонкой, именно оттуда чаще всего и распространяется инфекция. Заболевание может развиться в любом возрасте, но чаще болеют дети до 7 лет и молодые люди в возрасте 20–29 лет.
 Мастоидит — воспаление сосцевидного отростка височной кости
Мастоидит — воспаление сосцевидного отростка височной кости
Причины мастоидита
Основной причиной развития болезни является попадание микроорганизмов в сосцевидный отросток. Микрофлора при мастоидите разнообразная: гемолитический и зеленящий стрептококк, золотистый стафилококк, пневмококк, кишечная палочка, синегнойная палочка. Проникновение инфекции может произойти несколькими путями:
- отогенный – инфекция распространяется из среднего уха (при среднем отите);
- гематогенный – занесение бактерий происходит с током крови из другого очага воспаления (при сепсисе);
- травматический – проникновение инфекции через костные трещины (при ударах, ушибах и переломах височной кости, огнестрельных ранениях).
К предрасполагающим факторам, которые способствуют развитию воспаления сосцевидного отростка относятся любые иммуносупрессивные состояния: частые инфекции, переохлаждения, недостаток белков и витаминов в рационе, хронические истощающие заболевания.
Формы заболевания
По причине возникновения различают первичную и вторичную формы болезни. Вторичный мастоидит встречается чаще и развивается как осложнение среднего отита. При первичной форме воспалительный процесс развивается без предшествующего отита, например, после травмы.
По характеру течения выделяют острую и хроническую форму заболевания. Острый мастоидит встречается гораздо чаще и может осложняться переходом в хроническую форму. Хронический мастоидит может развиваться и без предшествующего острого воспаления, например, при хроническом среднем отите, однако это встречается редко.
Отдельно выделяют атипичные формы болезни, возникновение которых связано с особенностями структуры сосцевидного отростка – мастоидит Бецольда, Орлеанского, Муре, Чителли, петрозит, острый зигоматицит и др.
Стадии заболевания
Выделяют в развитии воспаления при остром мастоидите две стадии – экссудативную и пролиферативную.
Экссудативная стадия
Экссудативная (начальная) стадия характеризуется поверхностными изменениями и продолжается 7–10 дней болезни. Воспаление в экссудативной стадии затрагивает только слизистую оболочку и надкостницу, кость в воспалительный процесс не вовлекается. Слизистая оболочка отекает, отверстия ячеек закрываются и их полости заполняются экссудатом. Нарушается сообщение ячеек с сосцевидной пещерой и барабанной перепонкой, что приводит к прекращению их вентиляции.
Пролиферативная стадия
Пролиферативная стадия обычно начинается на 7-10 день заболевания, но у детей может развиваться раньше, ее продолжительность составляет 2-3 недели. На второй стадии происходит образование грануляций и разрушение костной ткани. Костные перегородки расплавляются, ячейки сливаются и образуют одну большую полость, наполненную гноем.
Процесс некротизации костной ткани может затрагивать не только перегородки между ячейками, но и стенки сосцевидного отростка. Именно с этим связано развитие осложнений мастоидита – распространение инфекции на близлежащие структуры.
Симптомы мастоидита
Симптомы мастоидита чаще всего возникают через 2-3 недели после развития острого среднего отита. Начало заболевания обычно острое, первыми возникают интоксикационные симптомы:
- повышение температуры тела;
- ухудшение общего состояния;
- головная боль;
- слабость, вялость, утомляемость.
Затем появляются местные симптомы, основным из которых является боль в области сосцевидного отростка. Характеристика болевого синдрома при мастоидите:
- боль локализуется позади ушной раковины;
- иррадиирует в висок, челюсть, глазницу, может захватывать всю половину лица;
- постоянная, не усиливается при жевании;
- имеет пульсирующий характер.
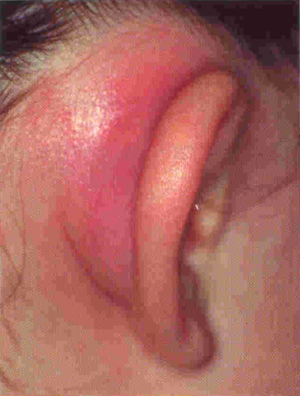
При мастоидите определяется покраснение и отечность кожи в заушной области, оттопыренность ушной раковины. При образовании субпериостального абсцесса определяется флюктуация и резкая болезненность в области сосцевидного отростка.
Кроме того, для мастоидита характерно снижение слуха, шум в ушах. В некоторых случаях возникает гноетечение из наружного слухового прохода.
Особенности протекания болезни у детей
Сосцевидный отросток окончательно развивается только к 5-6 годам жизни ребенка. У детей раннего возраста в структуре отростка выражена только пещера (антрум), поэтому заболевание имеет название антрит (воспаление пещеры).
У детей заболевание развивается достаточно часто и нередко имеет тяжелое течение. Это связано с особенностями анатомического строения этой области:
- короткие и широкие слуховые трубы;
- высокое расположение антрума;
- миксоидная ткань в среднем ухе;
- частые нарушения дыхания через нос в детском возрасте.
Все эти особенности создают предпосылки к плохой вентиляции, затруднению оттока жидкости и быстрому присоединению бактериальной флоры.
 Мастоидит у детей — не редкость
Мастоидит у детей — не редкость
Читайте также:
10 комнатных растений, очищающих воздух в помещении
Головная боль: причины возникновения и способы борьбы
Адаптируем малыша к детскому саду
Методы диагностики
Диагностика заболевания базируется на клинической картине и данных дополнительных методов исследования. При осмотре врач может выявить покраснение и отечность кожи в области сосцевидного отростка, но при вялотекущем процессе эти изменения зачастую отсутствуют. После осмотра показано проведение отоскопии, патогномоничным для мастоидита признаком является нависание задне-верхней стенки слухового прохода. Также при отоскопии выявляется гиперемия барабанной перепонки, возможно гноетечение.
Дополнительное обследование пациента при подозрении на мастоидит включает в себя общеклинические анализы, бактериологический посев отделяемого из уха, исследование слуха и рентгенологические методы.
Лечение мастоидита
Лечение мастоидита направлено на борьбу с инфекцией в сосцевидном отростке и профилактику распространения воспаления на близрасположенные структуры. Заболевание обязательно должно лечиться в условиях стационара. Лечение может проводиться с помощью консервативных и оперативных методов.
Консервативное лечение
Медикаментозное лечение заключается в приеме антибактериальных средств. В начале лечения антибиотики назначаются эмпирически, после получения результатов бактериологического посева терапию могут корректировать.
Назначаются антибиотики широкого спектра действия, препаратами первого выбора являются:
- Защищенные пенициллины: Амоксициллин/клавуланат, Тикарциллин/клавуланат.
- Цефалоспорины: Цефуроксим, Цефотаксим, Цефтриаксон и Цефоперазон.
Предпочтения отдается парентеральным формам антибиотиков.
Препаратами второго ряда являются макролиды (Кларитромицин), они назначаются в случае аллергии на бета-лактамные антибиотики или при их неэффективности. Возможно применение сразу нескольких антибиотиков, например, комбинация макролидов и цефалоспоринов.
Помимо назначения антибиотиков проводится дезинтоксикационная терапия, при тяжелом течении могут назначаться глюкокортикоиды. При развитии тромбоза синусов показано применение антикоагулянтов: Гепарин, Фраксипарин, Эноксапарин и др.
 Амоксициллин — препарат первого ряда при лечении мастоидита
Амоксициллин — препарат первого ряда при лечении мастоидита
Оперативное лечение
Если медикаментозная терапия оказывается неэффективной, показано проведение операции. Антибиотики в этом случае не отменяют. Оперативное лечение позволяет произвести отток гнойного содержимого из барабанной полости. Наименее инвазивными являются следующие методы:
- миринготомия – небольшой надрез барабанной перепонки, восстанавливающий отток гноя;
- введение тимпаностомической трубки.
При неэффективности малоинвазивных техник проводится антротомия. Также показанием к проведению антротомии является развитие осложнений. Операция заключается в удалении части кости и дренировании барабанной полости.
Осложнения и последствия
Большинство осложнений мастоидита связано с распространением инфекции на рядом расположенные анатомические структуры – среднее ухо, лабиринт внутреннего уха, лицевой нерв, грудино-ключично-сосцевидную мышцу, оболочки головного мозга, синусы твердой мозговой оболочки. В зависимости от того, куда распространилась инфекция, выделяют следующие осложнения болезни:
Кроме того, к осложнениям болезни можно отнести хронизацию процесса. Антибактериальные средства с трудом проникают в костные структуры, поэтому даже после полного курса лечения не исключены рецидивы.
Прогноз
При своевременном и адекватном лечении мастоидита прогноз благоприятный – наступает полное выздоровление. С наступлением пролиферативной стадии полное излечение уже невозможно, именно поэтому так важно обращаться за медицинской помощью при ранних признаках болезни.
Как предупредить развитие мастоидита
Профилактика вторичного мастоидита заключается в ранней диагностике и своевременном лечении отитов. Предупредить развитие мастоидита помогает также адекватное лечение ЛОР-заболеваний и восстановление носового дыхания у детей.
Имеет значение укрепление иммунной системы организма, с этой целью рекомендуется избегать переохлаждений, вести здоровый образ жизни, употреблять достаточное количество белков и витаминов.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
 Мастоидитом в медицине называют воспалительное заболевание кости сосцевидного отростка на виске и слизистой оболочки. Его возбудителями выступают те же микробы, которые провоцирую воспаление среднего уха. При первых же признаках заболевания надо обратиться к врачу.
Мастоидитом в медицине называют воспалительное заболевание кости сосцевидного отростка на виске и слизистой оболочки. Его возбудителями выступают те же микробы, которые провоцирую воспаление среднего уха. При первых же признаках заболевания надо обратиться к врачу.
Строение сосцевидного отростка
Сосцевидный отросток височной кости – это конический выступ позади уха, он состоит из нескольких соединенных полостей, которые содержат воздух и сообщаются через сосцевидную пещеру с барабанной полостью среднего уха. Пещера представляет собой самую обширную полость из всех в составе сосцевидного отростка.
К индивидуальному по строению для каждого человека сосцевидному отростку присоединяется мышца, которая делится на три составляющих:
- сосцевидную;
- грудинную;
- ключичную.
В зависимости от типа строения различают виды сосцевидных отростков:
- диплоэтический тип строения представляет собой скопление маленьких полостей, содержащих костный мозг;
- пневматическое строение отличается большими по размеру ячейками с воздухом;
- склеротический тип строения составляет слабовыраженную структуру из ячеек различного размера.
К развитию мастоидита наиболее располагает пневматическое строение, течение заболевания во многом зависит от этой характеристики.
Патогенез болезни
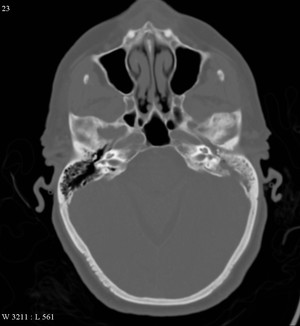 После развития и постепенного затухания отита среднего уха наблюдается развитие мастоидита. Что это такое? Мастоидит часто является осложненным последствием острого воспаления среднего уха. Иногда отомастоидит (гнойный отит) развивается после перехода инфекционного заражения из носоглотки в барабанную полость и на слизистую слухового канала. В зависимости от сложности течения правостороннего и левостороннего мастоидита различают три стадии:
После развития и постепенного затухания отита среднего уха наблюдается развитие мастоидита. Что это такое? Мастоидит часто является осложненным последствием острого воспаления среднего уха. Иногда отомастоидит (гнойный отит) развивается после перехода инфекционного заражения из носоглотки в барабанную полость и на слизистую слухового канала. В зависимости от сложности течения правостороннего и левостороннего мастоидита различают три стадии:
- Экссудативная стадия затрагивает в своем течении ячейки сосцевидного отростка в области надкостницы и слизистую оболочку, ячейки выполнены экссудатом, в воспаление оболочки утолщает ее.
- Пролиферативно-альтернативная стадия обозначает изменения, вовлекающие в воспалительный процесс костные разрастания отростка.
- Третью стадию называют деструктивной, при ней кости разрушаются остеокластами и наблюдается грануляция. Для костной ткани между ячейками наступает некроз, полости сливаются, и возникает состояние сосцевидного отростка, называемое эмпиемой. Дальнейшие разрушения ведут процесс к твердой оболочке мозга в задней или средней черепной оболочке, что чревато осложнениями внутри черепа различной сложности.
Дальнейшее разрушение и гнойное воспаление затронет височную, скуловую часть и межфасциальное шейное пространство. Гной, вырвавшийся на поверхность при деформации сосцевидной перегородки, может сформировать субпериостальный абсцесс.
Есть ряд факторов, способствующих развитию мастоидита. К ним относят:
- пневматическое строение сосцевидного отростка;
- активность и вирулентность инфекционного возбудителя;
- снижение иммунитета организма, например, при хронических недугах, таких как нефрит, диабет, панкреатит и др.;
- затрудненное выведение серы из полости среднего уха;
- запущенное состояние отита, которое может развиться из-за применения методов нетрадиционной медицины.
Симптомы заболевания
Общие показатели
Общими и местными симптомами характеризуется  мастоидит. Симптомы показывают повышение температуры, изменение лабораторных показателей крови. Эти проявления болезни ничем не отличаются от симптомов гнойного воспаления среднего уха. При возрастающей динамике производится анализ показателей на развитие воспаления в теле сосцевидного отростка.
мастоидит. Симптомы показывают повышение температуры, изменение лабораторных показателей крови. Эти проявления болезни ничем не отличаются от симптомов гнойного воспаления среднего уха. При возрастающей динамике производится анализ показателей на развитие воспаления в теле сосцевидного отростка.
Иногда после прекращения симптомов гнойного отита, через полмесяца, появляется ухудшение клинической картины и самочувствия. При этом возвращаются общие проявления болезни, может опять начать болеть ухо и выделяться гной из слухового прохода. Иногда гной может не вытекать из-за того, что отток его идет по другому пути и затрагивает другие органы оболочки мозга или шеи. В случае сильного заражения, мастоидит возникает не как следствие отита, а нарастает вместе с ним.
Увеличение температурных показателей может иметь незначительную величину, но даже субфебрильные результаты не должны остаться незамеченными после временной нормализации. В лабораторных показателях крови отмечается лейкоцитоз со сдвигом в формуле влево и повышенное СОЭ. Одновременно становится хуже общее состояние пациента, уменьшается аппетит.
Специфические симптомы
 Характерными особенностями боли является то, что она может появляться в области уха, но часто пациенты жалуются на боль в большей части головы со стороны пораженного сосцевидного отростка, которая становится сильнее ночью. Болевые ощущения усиливаются при пальпации отростка в области площадки или верхушки. Слышатся посторонние шумы в ухе или начинается глухота.
Характерными особенностями боли является то, что она может появляться в области уха, но часто пациенты жалуются на боль в большей части головы со стороны пораженного сосцевидного отростка, которая становится сильнее ночью. Болевые ощущения усиливаются при пальпации отростка в области площадки или верхушки. Слышатся посторонние шумы в ухе или начинается глухота.
Обследование пациента выявляет инфильтрацию на коже или ее гиперемию в области расположения отростка. Складка за ухом сглаживается и уменьшается, но одновременно оттопыривается вперед раковина уха. Гноетечение может быть пульсирующим, свободным, иногда появляются сгустки в форме сливки, сразу заполняющие нижний слуховой проход после очищения. Бывает, что гной выделяется через заднюю стенку наружного ушного прохода, но иногда гнойных выделений нет, если закрыт проход для них в барабанной перепонке и выделение гноя идет по другому пути.
Важным симптомом, прослеживающимся при инструментальном обследовании, является выделение уровня задней верхней стенки и нависание ее в костном отделе слухового прохода. Оно происходит из-за периостита и излишнего давления продуктов распада. Здесь же появляется фистула для прохода гноя наружу. Наблюдается инфильтрация и деформируется барабанная перепонка.
Симптомы осложненной стадии воспаления сосцевидного отростка
 На рентгене сравнивается состояние здорового и больного уха, отмечается различная степень разрушения пневматического строения сосцевидного отростка, завуалированность полостей. В дальнейшем при дегенеративном процессе деструктивной формы мастоидита на снимке, видно просветление за счет разрушения перегородок и заполнения полостей грануляциями и гноем.
На рентгене сравнивается состояние здорового и больного уха, отмечается различная степень разрушения пневматического строения сосцевидного отростка, завуалированность полостей. В дальнейшем при дегенеративном процессе деструктивной формы мастоидита на снимке, видно просветление за счет разрушения перегородок и заполнения полостей грануляциями и гноем.
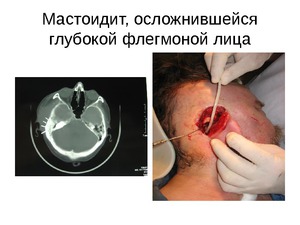
Симптомами прорыва гноя наружу сосцевидного отростка через кортикальный слой и развития субпериостального абсцесса являются еще большее сглаживание складки за ухом и оттопыривается вперед задняя часть ушной раковины. При этом наблюдается переход гнойного воспаления на скулы, пирамиду, чешую и другие области височной кости.
Если больной держит голову наклоненной в больную сторону, и при этом наблюдается припухлость тканей по всей длине от ключицы до отростка, то гной распространяется от верхушки сосцевидного отростка по межфасциальным шейным пространствам. Различаются только места прорыва в верхней части сосцевидного отростка. По клеточным каналам шейного пространства гной передвигается до средостения и наступает медиастенит. В зависимости от области распространения различат формы:
- прорыв наружной стенки отростка и растекание гноя через двубрюшную мышцу в область шеи и образование абсцесса носит название мастоидит Муре;
- распространение воспаления в область скулы называется зигоматицитом;
- развитие болезни в чешуе височной кости – сквамитом;
- поступление гноя в пирамиду кости виска называется петрозит, характеризуется частичным или полным параличом отводящего нерва.
При каждой области заболевания наблюдается гипермирование, болезненность и инфильтрация соответствующего участка кожи.
Постановка диагноза
Типичное течение заболевания не отличается сложностью диагностики, но всякий нетипичный случай требует уточнения при рассмотрении. При этом берется во внимание совокупность стандартных признаков. Для точного диагностирования используется рентген, компьютерная томография или магниторезонансная терапия. Эти методы наиболее информативны, они могут дать сведения об интенсивности заболевания, степени дегенеративного процесса.
Дифференциальное распознавание делается с фурункулом наружного уха при расположении его в части задней стенки. Симптомы фурункула в чем-то похожи на мастоидит, но существуют различия, сравнив показатели проявлений болезни, ставят правильный диагноз.
Лечение мастоидита
 Различают два способа лечения – хирургическое и консервативное. В зависимости от сложности течения болезни лечение проводится в стационаре или амбулаторным методом. Лечение по второму типу распространено для первой стадии заболевания, когда отсутствует альтерация кости и отток гноя идет через перфорацию в барабанной перепонке.
Различают два способа лечения – хирургическое и консервативное. В зависимости от сложности течения болезни лечение проводится в стационаре или амбулаторным методом. Лечение по второму типу распространено для первой стадии заболевания, когда отсутствует альтерация кости и отток гноя идет через перфорацию в барабанной перепонке.
Медикаментозное лечение
Основу лечения консервативным методом составляет прием антибиотиков по утвержденной схеме. В качестве препаратов выбирают средства обширного воздействия на различные группыы микробов и вирусов, предпочтительно бета — лактамные лекарства. Организуется свободный отток гноя из ячеек сосковидного отростка. Применяют местное орошение антибиотическими средствами, при этом следует учесть реакцию ушной флоры. Обращают внимание и на присутствие или отсутствие сопутствующих заболеваний носоглотки и пазух носа.
Терапевтическое лечение проходит под контролем врача, если при этом состояние больного не улучшается в течение суток, то следует немедленно обратиться к оперативному вмешательству. Иногда частичное улучшение состояния пациента позволяет сделать выбор в сторону консервативного лечения, значительно оптимизировав его. Но следует обратить внимание на основные симптомы, если они не проходят и на вторые сутки.
Суть операции
Вторая альтернативная стадия требует немедленной операции, тем более, если появляются признаки внутричерепных осложнений, развиваются абсцессы, осложнения в пограничных областях со средним ухом, прорыв гноя в верхушке отростка по одной из схем.
Операция заключается во вскрытии антрума и выполнении трепанации сосцевидного отростка, при этом патологические и дегенеративные ткани полностью удаляются. В некоторых случаях при операции удаляется полностью сосцевидный отросток с верхушкой. У детей раннего возраста отросток не развился, поэтому проводят антротомию.
При операции восстанавливается деструктивный процесс в полостях сосцевидного отростка с совмещенным дренированием полости вокруг барабанной перепонки. Операцию делают под наркозом, иногда взрослым применяют местную анестезию.
Течение операции

Во время антромастоидотомии осуществляют разрез кожи подкожного слоя и надкостницы, длина разреза до 3 см, при этом отступают от складки за ухом на полсантиметра. Если болезнь осложнена абсцессом, то делают разрез для стока гноя. Отодвигают мягкие ткани и открывают кортикальный слой в месте площадки отростка, ставят расширитель раны.
Костная рана ограничивается спереди обратным краем слухового канала, сверху — linea temporalis, снизу располагается верхушка отростка. Трепанация кости производится с помощью специальных фрез, стамесок или долота. Посредством таких действий вскрываются ячейки, наполненные гнойным содержимым.
После удаления пораженной кости постепенно продвигаются к пещере и вскрывают для обеспечения дренажа полости вокруг барабанной перепонки. Делают зондирование специальным инструментом для определения барабанной полости. Во время дальнейших операционных действий удаляют дегенеративно изменённые кости и гнойное содержимое. Делают это осторожно, чтобы не повредить отросток наковальни, не затронуть лицевой нерв, сигмовидный синус и полукружной канал.
По окончании манипуляций полость в кости сглаживается специальными фрезами или костными ложками. После этого рану промывают теплым антисептическим раствором, тампонируют и накладывают первичные швы. Тампон подлежит удалению через слуховой проход, а заушная рана обрабатывается открытым способом.
В периоде после операции продолжают лечение антибиотиками, назначают витаминный комплекс, восстановительные профилактические меры. Выполняется ежедневная перевязка. Заживление раны обычно наступает через три недели после операции.
