Воспаление сосудов нижних конечностей и тромбофлебит

Острое нарушение кровотока в нижних конечностях нередко встречается у курящих пациентов, больных сахарным диабетом в качестве выраженного и опасного осложнения.
Итогом без квалифицированной медицинской помощи становится гангрена, с необходимостью ампутации.
Чтобы избежать столь незавидной участи, нужно хорошо знать что такое тромбоз, насколько он опасен и к кому обращаться в случае развития проблемы.
Патологические процессы, сопряженные с окклюзией (закупоркой) сосудов нижних конечностей формируются в результате сочетания факторов. Нужно оценивать их в системе, после проведения тщательной диагностики.
Тромбы в венах ног, артериях проявляют себя по разному, что делает универсальный подход к распознаванию патологии невозможным.
Своими силами выявить заболевание не получится. При обнаружении симптомов рекомендуется отправляться к хирургу общего профиля или вызывать скорую помощь.
Обследование срочное. Счет идет на часы. При несвоевременном воздействии велик риск некроза тканей. Потребуется травматичная операция, чреватая инвалидностью.
В среднем, есть от часа до двух. Терапия экстренная. Обычно радикальная в системе с консервативной. Прогнозы зависят от конкретного случая.
Механизм образования тромбов в ногах
В основе становления процесса лежат три фактора.
- Первая причина образования тромба — нарушение нормальных реологических свойств (текучести) крови. Она становится густой, тягучей, потому гораздо медленнее двигается, приходится преодолевать значительное сопротивление, растет артериальное давление. Велика вероятность формирование сгустков уже по одному этому признаку.
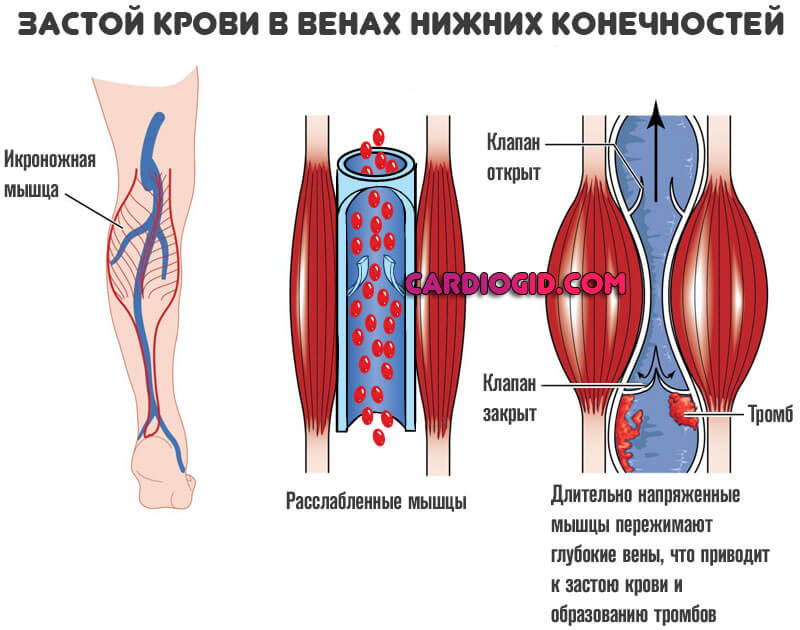
- Вторая причина — застой крови. В результате чего — вопрос другой. Возможно речь о варикозном расширении вен, длительном нахождении в одном и том же положении, иммобилизации при вынужденном постельном режиме, продолжительном стоянии (особенно рискую работники физического труда, в том числе преподаватели, повара).
- Третий момент — механическое повреждение того или иного сосуда. Не обязательно в результате травмы. Речь может идти, в том числе о проведении какого-либо диагностического мероприятия, васкулите (воспалении стенки артерии или вены).
Далеко не всегда речь идет о системе. Возможно изолированное развитие в результате отдельных факторов.
Оценке подлежат все причины разом. Выявление конкретного состояния проводится в рамках тщательной диагностики.
Основу механизма составляют указанные моменты. Дальше же процесс развивается по одной и той же типичной схеме.
Формируется сгусток, состоящий из белка и клеток крови. Он имеет различные размеры и структуру.
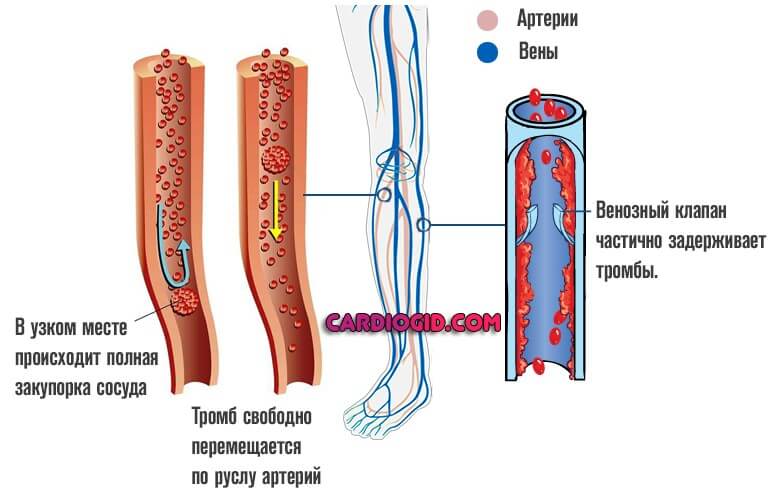
- Венозные тромбы не склонны двигаться практически никогда. Они стоят на месте, поскольку давление в этих сосудах ниже и есть клапана, которые частично их задерживают.
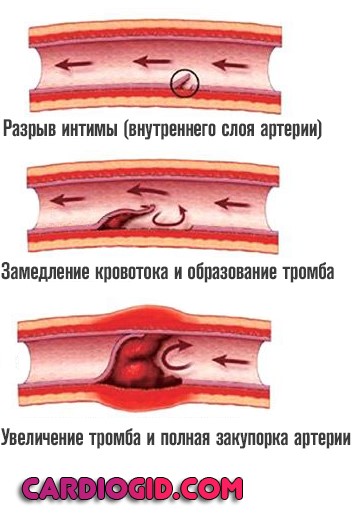
- Артериальные — перемещаются и могут закупорить русло с развитием стремительного летального исхода. Клапанов здесь нет, а давление выше.
Дальше все зависит от случая. Возможна окклюзия неодинаковой степени, в разной локализации. При минимальных размерах сгустка симптоматика скудная, есть время на оказание первой помощи, транспортировку в стационар и лечение.
Такие шансы выпадают не всегда. Чаще бывает наоборот. Стремительная закупорка и некроз тканей. Инвалидность или смерть от тяжелых осложнений.
Необходимо действовать быстро, если есть желание сохранить социальную, профессиональную активность и биологическое существование.
Симптомы венозной закупорки
Проявления определяются поражением. Называют два основных типа:
- Первый — закупорка поверхностных сосудов или тромбофлебит.
- Другая форма сопровождается нарушением работы глубоких сосудов, эта разновидность много опаснее, потому как чаще провоцирует гангрену и летальные осложнения.
Признаки тромбоза поверхностных сосудов
Клиническая картина развивается относительно быстро. На полное развертывание требуется от пары минут до часа.
Признаки тромбоза типичные и достаточно специфичные для обнаружения проблемы даже невооруженным глазом:
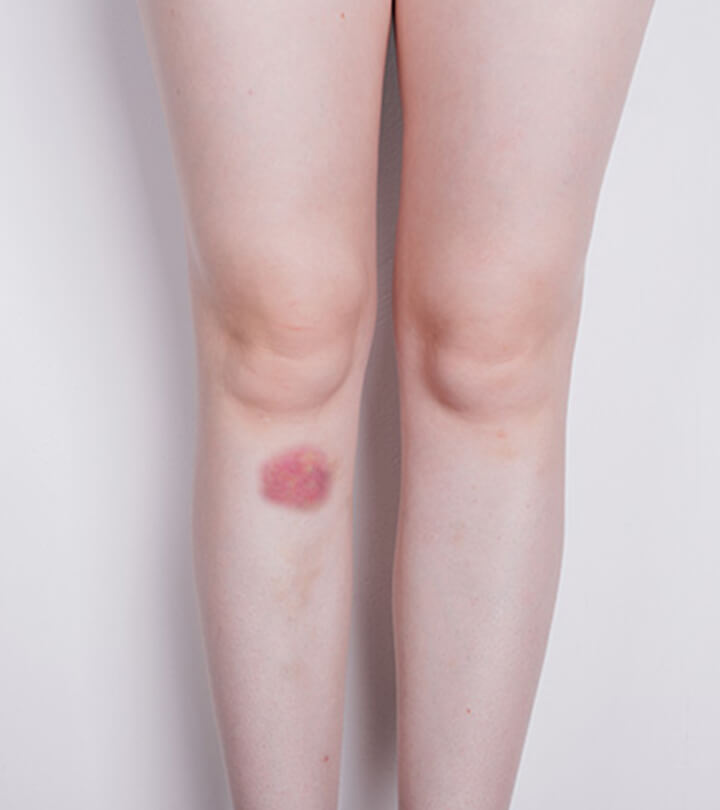
- Покраснение кожи над поверхностью вовлеченной в нарушение вены, выглядит как синяк.
- Повышение местной температуры. Гиперемия и изменение показателя термометра типичны для воспалительного процесса или закупорки сосуда.
- Выраженная болезненность. Обнаруживается при ощупывании, пальпации участка.
- Интенсивность значительная, утихает при сохранении одного и того же положения тела.
- По характеру синдром тюкающий, давящий, пульсирует в такт биению сердца.
- Ощущается распирание, что типично для сосудистой проблемы.
- Уплотнение. Обнаруживается опят же при пальпации, физикальном исследовании.
- Нарушение двигательной активности конечности. Человек не может ходить, что связано с сильным болевым синдромом.
Симптоматика развивается быстро, возможен постепенный спонтанный регресс, но это не показатель улучшения состояния. Скорее привыкание.
Вероятность осложнений составляет порядка 40%, оптимальное время для начала лечебных мероприятий — 2-3 часа. Затем начинаются необратимые изменения в тканях.
Симптомы тромбоза глубоких вен
Клиника выраженная, разворачивается также быстро как и в случае с поражением наружных сосудов.
Примерный перечень признаков такой:
- Тяжесть в конечности. Ощущается, как будто в ногу залили свинец.
- Снижение двигательной активности практически до нуля.
- Отечность. Размеры увеличиваются в полтора раза. В зависимости от тяжести, может больше. Это результат нарушение венозного оттока, застоя крови и лимфы.
- Ощущение холода. При пальпации и субъективно.
- Синюшность кожного покрова. Если для тромбоза наружных структур типично покраснение, тут все наоборот.
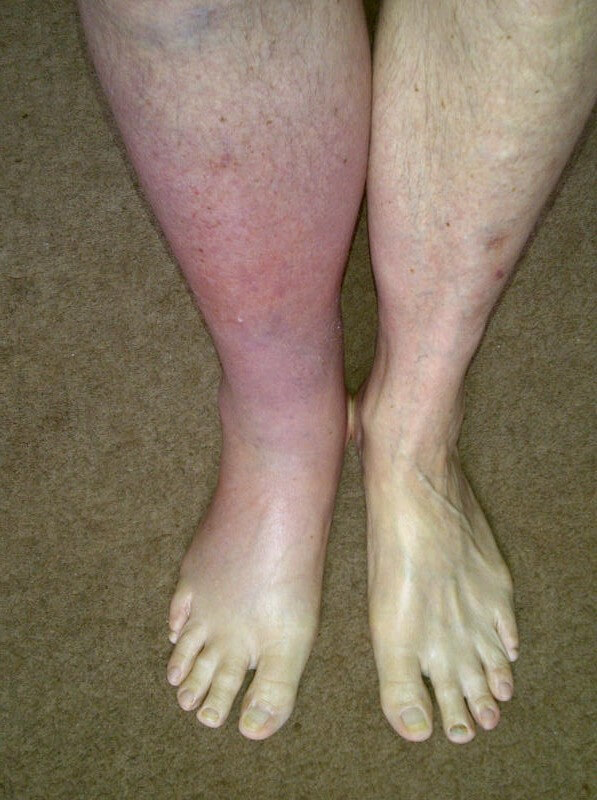
Если поражена бедренная область, клиническая картина более разнообразная:
- Сильная боль в пораженной ноге.
- Симптомы тромба в ноге сопровождаются изменением цвета: сначала кожа бледнеет, проявляется мраморный оттенок. Затем становится фиолетовой, темной.
- Выраженная отечность ноги.
- Образование волдырей, пузырей, заполненных серозным экссудатом.
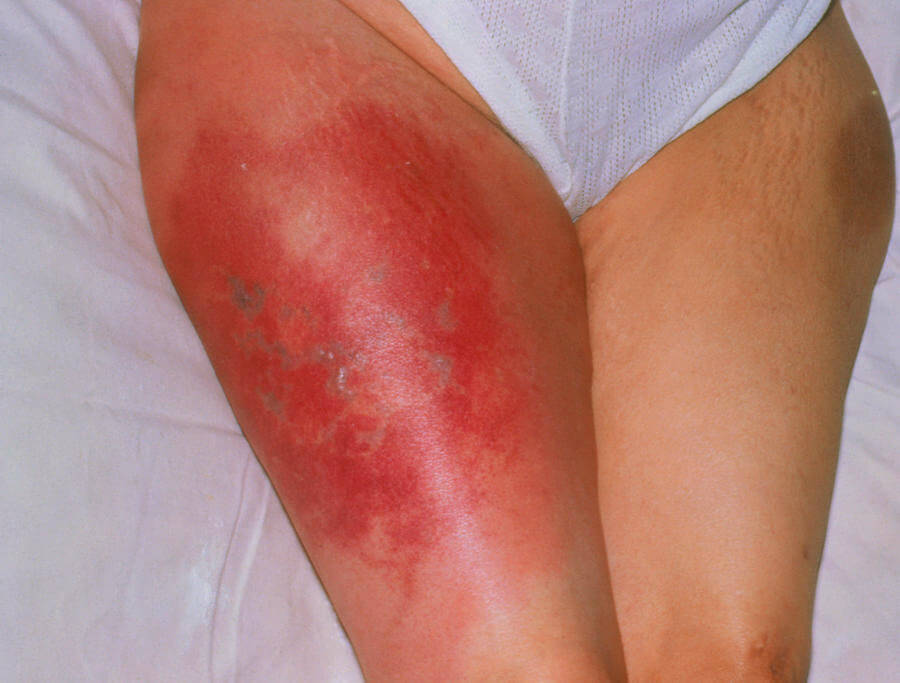
Итогом в обоих случаях оказывается гангрена. Отмирание тканей конечности.
Без операции процесс редко самоограничивается, он распространяется дальше, что приводит к массивному некрозу, сепсису, шоку и сравнительно быстрой смерти.
Типичные черты венозных поражений — локализация тромбов в изолированной среде.
Они относительно редко отрываются от места собственного образования и движутся по руслу сосуда. Такое практически невозможно. Потому генерализованные проявление не встречаются.
Признаки артериальной закупорки
Вариативность этого состояния намного выше.
Несмотря на то, что тромбы подобного происхождения встречаются несколько реже, они имеют свойство мигрировать по организму, перемещаться независимо от первичного места образования. Потому проявления со стороны ног обнаруживаться сравнительно нечасто.
Если же говорить только о них, клиническая картина будет такой:
- Выраженные сильные боли в месте поражения. Интенсивность увеличивается при надавливании, пальпации. Первые признаки тромба в ноге всегда сопряжены с болевыми ощущениями стреляющего, давящего характера.
- Типичный момент — бледность дермального слоя. Зябкость. При касании отмечается пониженная температура тела на местном уровне.
- Нарушение чувствительности. По мере прогрессирования обнаруживается и этот признак. Сначала в минимальной степени, затем все сильнее.
- Падение двигательной, функциональной активности ноги со стороны вовлечения. Сопровождается полной невозможностью опираться, ходить. При этом болевой синдром сохраняется на протяжении всего течения неотложного состояния.
- Отек. Нога выглядит одутловатой, сильно увеличенной в размерах.
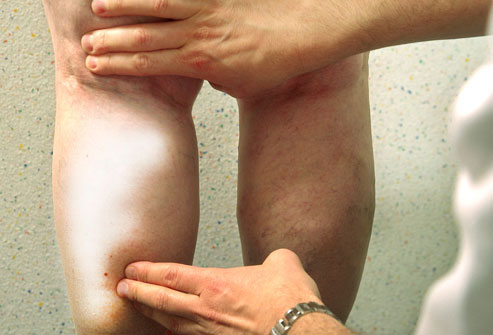
Венчает картину некроз. Отмирание тканей.
Во всех описанных случаях времени на оказание первой помощи, транспортировку пациента в хирургический стационар и проведение лечебных мероприятий в обрез. В среднем речь идет о часе-трех максимум. На все.
Признаки общей интоксикации проявляются позднее, уже после необратимых структурных изменений со стороны тканей ноги.
Это рост общей температуры тела, слабость, сонливость, тошнота, рвота, озноб, головная боль, невозможность нормально ориентироваться в пространстве. Вероятно развитие заражения крови — сепсиса.
Восстановительные мероприятия в таком случае проводится в реанимации. Шансы на благоприятный исход неопределенно малы.
Диагностика
Обследование больных проводится экстренно, в стационаре. Времени на длительные раздумья нет. Программа-минимум (необходимая) включает в себя группу мероприятий.
- Визуальная оценка пораженной конечности.
- Проведение пальпации. Играет наибольшую роль в ранней диагностике патологического процесса. В зависимости от физикальных данных, реакций пациента можно говорить о том или ином предполагаемом состоянии.
- Краткий устный опрос больного на предмет жалоб, их характера. Симптомы почти всегда одинаковые. Но некоторые нюансы, вроде локализации, момента начала неприятного ощущения, могут косвенно указать на суть отклонения.
- Допплерография сосудов нижних конечностей. В сомнительных случаях, особенно при предполагаемом тромбозе глубоких вен невозможно обнаружить расстройство с помощью одной только пальпации.
Требуются точные инструментальные данные. Именно их и предоставляет допплерография. Она исследует состояние в динамике: скорость, интенсивность кровотока.
- В срочном порядке проводится МРТ или ангиография (первая методика не требует особой подготовки, потому предпочтение по возможности отдают ей). Необходима визуализация тканей.
И если допплерография — это УЗИ и основные показатели касаются функциональной составляющей: скорости и качества кровотока, то томография показывает анатомические особенности, в статике. Информация подобного рода оценивается в системе.
Обычно на этом заканчивают и начинают срочное лечение. По окончании начальных мероприятий можно подробнее выяснить происхождение патологического процесса.
Первые же предположения касаются варикозной болезни (если имеет место поражение вен, в том числе и глубоких) и атеросклероз.
Определить тромб в ноге нетрудно, куда сложнее разобраться с тактикой лечения и сделать это максимально быстро.
- В первом случае патологический процесс, закупорка сосудов сгустками имеет характер позднего осложнения.
- Во второй названной ситуации рискуют курильщики, люди, злоупотребляющие животными жирами, особенно при наличии обменных нарушений.
Потому в обязательном порядке исследуются лабораторные показатели: концентрация липопротеидов низкой и высокой плотности, уровень гормонов щитовидной железы, надпочечников, гипофиза.
Обязательно исключение сахарного диабета, потому как, если пропустить это опасное эндокринное заболевание не будет никакого смысла в терапии.
Лечение в зависимости от вида тромбоза
Способы восстановления зависят от характера патологического процесса.
Поражение глубоких вен требует первичного оперативного лечения, если других возможностей для помощи нет. Но сначала пробуют устранить проблему консервативным путем.
Какие препараты назначают:
- Тромболитики для растворения сгустка. Урокиназа, Стрептокиназа. Обладают выраженным эффектом. Но создают массу «побочек».
- Антиагреганты. Гепарин и его производные или аналоги. В рамках срочной помощи. Для продолжительного использования категорически не годятся.
- Средства, восстанавливающие кровообращение. Реополиглюкин и другие.
- Парентеральное введение растворов для восстановления текучести крови. Внутривенно.
Следом все зависит от результатов. При отсутствии проводят механическое удаление тромбов оперативным путем, практикуется открытая или эндоваскулярная тромбэктомия.
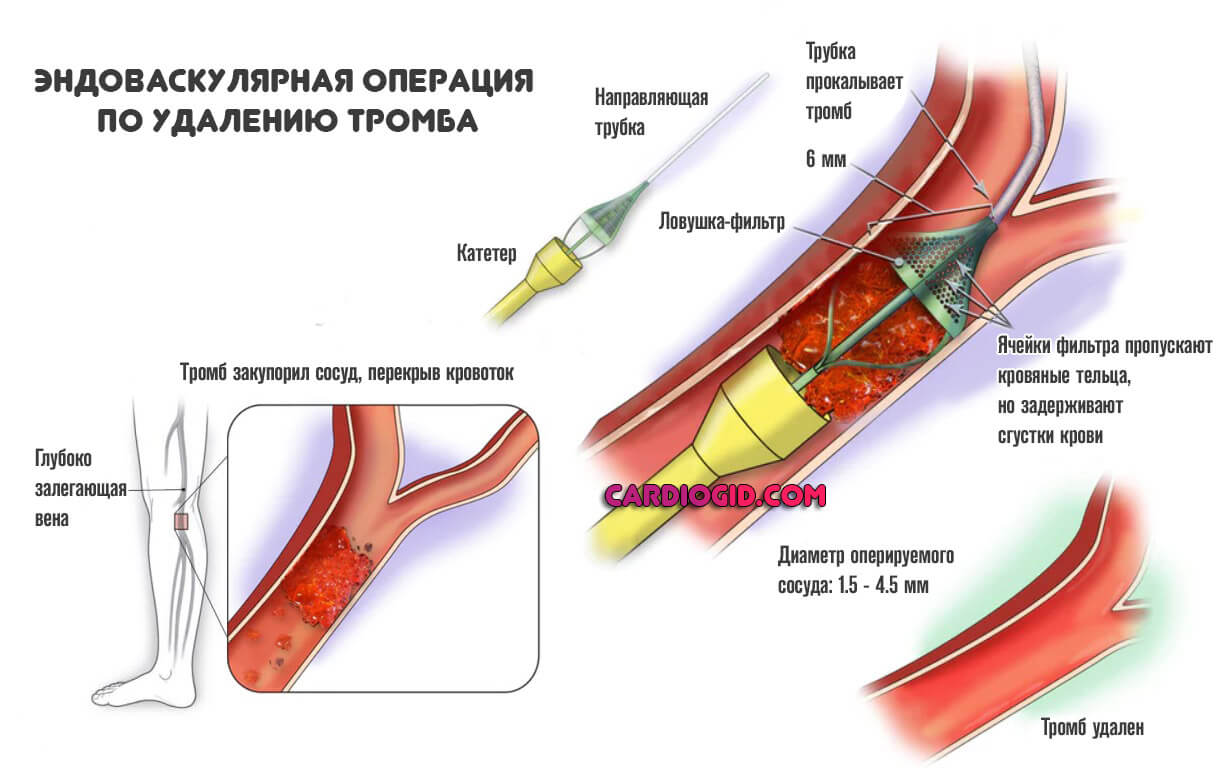
В ряде случаев практикуют установку кава-фильтра, который будет останавливать сгустки, но эта методика редкая.
Поражение наружных вен или тромбофлебит требует примерно тех же мер. Отличаются только дозировки препаратов.
В целом, это состояние имеет несколько лучшие прогнозы и меньше вероятности осложнений.
Среди препаратов:
- Противовоспалительные нестероидного происхождения. Кеторолак, Нимесулид, Найз.
- Средства на основе Гепарина.
- Флеботоники. Детралекс, Венарус, Троксерутин и аналоги. Используются для восстановления нормального венозно-лимфатического оттока.
- Возможно ношение компрессионного трикотажа. Операция также крайняя мера.
Что касается поражения артерий ног, то основной методикой считается как раз хирургическая коррекция. В большинстве случаев только она и имеет смысл.
Все прочие методики назначаются уже позже в качестве вспомогательных. Например, использование того же Гепарина и его аналогов.
Во всех без исключения случаев патологический процесс требует дополнительного лечения первичного состояния, которое обуславливает тромбоз. Будь это атеросклероз, диабет и прочие проблемы.
Без устранения первопричины не имеет смысла что-либо предпринимать. Это краткосрочная мера. Очень скоро случится то же самое.
Если есть такая возможность, нужно нормализовать состояние. Отказаться от курения, спиртного, придерживаться приемлемой физической активности.
Внимание:
Вопреки представлениям, тромбоз не предполагает длительного постельного режима, скорее наоборот. Как только пациент ощущает возможность передвигаться, нужно это делать.
Восстанавливается кровоток, метаболические процессы, что положительно влияет на реабилитацию.
Удаление тромба из вены в ноге или артерии требует некоторого восстановительного периода. Общая длительность составляет 2-3 недели.
Прогноз
Зависит от момента начала терапии. В большинстве своем пациенты могут рассчитывать на положительные результаты.
Выживаемость составляет 95%, шансы на сохранение полной трудоспособности и тотальное излечение на ранних этапах терапии, если восстановление начало менее 2-х часов от старта состояния, также определяются на уровне 90-98%.
По мере прогрессирования расстройства вероятность хорошего исхода куда ниже и падает пропорционально проведенным в бездействии часам.
Артериальные поражения почти всегда имеют худшие перспективы, потому как могут проникнуть в легочную, коронарные артерии и спровоцировать внезапную смерть.
Тромб выглядит как сгусток крови разных размеров, исход из его формы и диаметра можно говорить о той или иной степени риска. Но в данном случае имеет место огромная доля случайного.
Более точные перспективы может описать лечащий врач.
Возможные последствия
Среди вероятных осложнений чаще прочих встречаются такие:
- Инсульт. В результате отрыва тромба и закупорки сосудов головного мозга.
- Инфаркт. Если задействованы коронарные артерии. Суть того и другого патологических процессов заключается в отмирании тканей. Нервных и мышечных соответственно. Исход во многих случаях смертельный.
- Гангрена. Массивная гибель клеток конечности. Особенно характерна для закупорки вен ног.
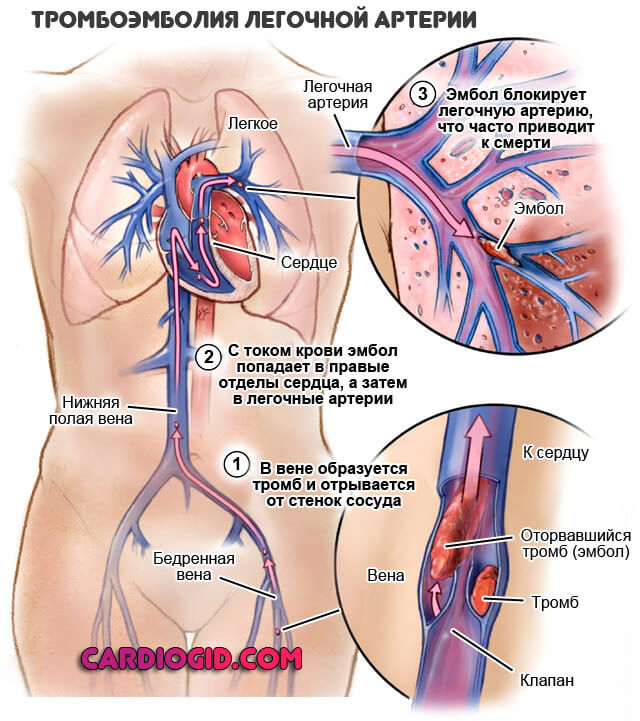
- Тромбоэмболия легочной артерии. Практически мгновенно приводит к летальному исходу без возможности восстановления.
- Сепсис, шок при несвоевременной помощи не фоне некроза конечностей.
Итогом оказывается инвалидность или гибель человека. В зависимости от развившихся последствий.
В заключение
Тромбы в ноге образуются в результате влияния того или иного стороннего заболевания, состояния. Из ниоткуда проблема не берется, это практически невозможно.
Факторы становления требуют коррекции в первую очередь, наравне с симптомами патологического процесса.
При начальных же признаках рекомендуется обращаться в больницу, вызвать скорую помощь. От скорости начала лечения зависит прогноз и вероятность сохранения жизни, ее качества.
Тромбофлебит нижних конечностей – это заболевание вен нижних конечностей воспалительного характера, сопровождающееся образованием в их просвете тромбов. В общей структуре заболеваемости тромбофлебитом на долю этой локализации патологии приходится примерно 80-90%, т. е. подавляющее большинство случаев.
 Тромбофлебит нижних конечностей – это воспаление венозных стенок ног с образованием в просвете воспаленной вены тромбов
Тромбофлебит нижних конечностей – это воспаление венозных стенок ног с образованием в просвете воспаленной вены тромбов
Причины и факторы риска
Патогенез тромбофлебита нижних конечностей достаточно сложен. В нем одновременно принимает участие несколько факторов:
- повышение вязкости и свертывания крови;
- замедление венозного кровотока;
- повреждение клапанного аппарата или стенки вены;
- присоединение инфекции.
Наиболее опасен тромбофлебит глубоких вен нижних конечностей. Это связано с особенностями формирующегося здесь тромба. Резкое замедление тока крови в системе пораженной вены в сочетании с повышенной свертываемостью крови становится причиной формирования красного тромба, состоящего из эритроцитов, незначительного числа тромбоцитов и нитей фибрина. Тромб одной стороной прикрепляется к венозной стенке, в то время как его второй конец свободно плавает в просвете сосуда. При прогрессировании патологического процесса тромб может достигать значительной длины (20–25 см). Его головка в большинстве случаев зафиксирована возле венозного клапана, а хвост заполняет практически всю ветвь вены. Такой тромб называется флотирующим, т. е. плавающим.
В первые несколько суток от момента начала образования тромба его головка плохо фиксируется к стенке вены, поэтому существует высокий риск его отрыва, что, в свою очередь, может привести к развитию тромбоэмболии легочной артерии или ее крупных ветвей.
Через 5-6 дней от начала тромбообразования в пораженной вене начинается воспалительный процесс, который способствует лучшей адгезии кровяного сгустка к венозной стенке и снижению риска тромбоэмболических (вызванных отрывом тромба) осложнений.
При отсутствии адекватного лечения в 20% случаев заболевание заканчивается развитием тромбоэмболии легочной артерии, которая становится причиной летального исхода у 15-20% пациентов.
Предрасполагающими факторами к развитию тромбофлебита нижних конечностей являются:
- варикозное расширение вен нижних конечностей;
- венозный стаз, обусловленный длительным постельным режимом, опухолями малого таза, беременностью, излишней массой тела;
- местная или системная бактериальная инфекция;
- послеродовой период;
- прием пероральных контрацептивов (в этом случае особенно повышается риск у курящих женщин);
- злокачественные новообразования (рак поджелудочной железы, желудка, легких);
- синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром);
- посттромбофлебитическая болезнь;
- травмы;
- хронические заболевания сердечно-сосудистой системы;
- состояние после аборта или иного хирургического вмешательства;
- длительная катетеризация вен;
- системные заболевания.
Формы заболевания
Тромбофлебит нижних конечностей в зависимости от активности воспалительного процесса подразделяется на острый, подострый и хронический. Хроническая форма заболевания протекает с периодически сменяющимися стадиями ремиссии и обострения, поэтому ее обычно называют хроническим рецидивирующим тромбофлебитом нижних конечностей.
В зависимости от локализации патологического процесса выделяют тромбофлебит поверхностных и глубоких вен нижних конечностей.
 Тромбофлебит вен нижних конечностей бывает поверхностный и глубокий
Тромбофлебит вен нижних конечностей бывает поверхностный и глубокий
Признаки тромбофлебита нижних конечностей
Клиническая картина тромбофлебита нижних конечностей во многом определяется формой заболевания.
Острый тромбофлебит поверхностных вен нижних конечностей возникает внезапно. У пациента резко повышается температура тела до 38-39 °С, что сопровождается сильным ознобом (сотрясающий озноб). При пальпации пораженная вена прощупывается как болезненный тяж. Кожные покровы над ним нередко гиперемированы. Подкожная клетчатка может быть уплотненной, что объясняется формированием инфильтрата. Паховые лимфатические узлы на стороне поражения увеличиваются.
Симптомы тромбофлебита нижних конечностей в подострой форме менее выражены. Заболевание обычно протекает при нормальной температуре тела (у некоторых пациентов в первые дни может отмечаться незначительная лихорадка до 38 °С). Общее состояние страдает мало. При ходьбе возникают умеренно выраженные болезненные ощущения, но местных признаков активного воспалительного процесса нет.
 Острый тромбофлебит нижний конечностей сопровождается повышением температуры и отеком кожных покровов
Острый тромбофлебит нижний конечностей сопровождается повышением температуры и отеком кожных покровов
Рецидивирующая хроническая форма тромбофлебита поверхностных вен нижних конечностей характеризуется обострением ранее возникшего воспалительного процесса или втягиванием в него новых участков венозного русла, т. е. имеет признаки, схожие с острым или подострым течением. В период ремиссии симптоматика отсутствует.
При хроническом рецидивирующем тромбофлебите нижних конечностей необходимо ежеквартально проводить превентивное лечение заболевания, направленное на предотвращение возникновения обострений.
Тромбофлебит глубоких вен нижних конечностей у половины пациентов протекает бессимптомно. Заболевание диагностируется, как правило, ретроспективно уже после развития тромбоэмболических осложнений, чаще всего тромбоэмболии легочной артерии.
У остальных 50% пациентов признаками заболевания являются:
- чувство тяжести в ногах;
- стойкий отек голени или всей пораженной нижней конечности;
- распирающие боли в области икроножной мышцы;
- повышение температуры тела до 39-40 °С (при острой форме тромбофлебита нижних конечностей);
- симптом Пратта (глянцевая кожа над очагом поражения, на которой отчетливо виден рисунок подкожной венозной сети);
- симптом Пайра (боль распространяется по внутренней поверхности бедра, голени и стопы);
- симптом Хоманса (тыльное сгибание стопы сопровождается возникновением боли в икроножной мышце);
- симптом Лювенберга (сдавление голени манжетой от тонометра при создании давления 80–100 мм ртутного столба приводит к возникновению болевых ощущений, хотя в норме они должны появляться при давлении свыше150–180 мм ртутного столба);
- пораженная конечность на ощупь холоднее, чем здоровая.
Читайте также:
11 основных причин отечности ног
Тромбоз глубоких вен: 8 симптомов, сигнализирующих об опасности
5 причин заняться скандинавской ходьбой
Диагностика
Диагностика тромбофлебита поверхностных вен нижних конечностей не представляет сложностей и осуществляется на основании данных характерной клинической картины заболевания, объективного осмотра пациента и результатов лабораторных анализов (в крови отмечается увеличение протромбинового индекса, лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ).
Тромбофлебит поверхностных вен нижних конечностей дифференцируют с лимфангитом и рожистым воспалением.
Наиболее точным диагностическим методом тромбофлебита глубоких вен нижних конечностей является дистальная восходящая флебография. Рентгенконтрастное вещество водят инъекционным путем в одну из подкожных вен стопы ниже уровня жгута, сдавливающего лодыжку, что позволяет перенаправить его в систему глубоких вен, после чего проводят рентгенографию.
 Дистальная восходящая флебография – наиболее точный метод диагностики тромбофлебита
Дистальная восходящая флебография – наиболее точный метод диагностики тромбофлебита
Также в диагностике этой формы заболевания применяют следующие методы инструментальной диагностики:
- допплеровское ультразвуковое исследование;
- импедансная плетизмография;
- сканирование с использованием фибриногена, меченного изотопом йода 125.
В общей структуре заболеваемости тромбофлебитом на долю нижних конечностей приходится примерно 80-90%, т. е. подавляющее большинство случаев.
Тромбофлебит глубоких вен нижних конечностей необходимо дифференцировать с целым рядом других заболеваний и, прежде всего, с целлюлитом (воспалением подкожной клетчатки), разрывом синовиальной кисты (кисты Бейкера), лимфатическим отеком (лимфедемой), сдавлением вены извне увеличенными лимфатическими узлами или опухолью, разрывом или растяжением мышц.
Лечение тромбофлебита нижних конечностей
Лечение тромбофлебита нижних конечностей может быть хирургическим или консервативным.
Консервативная терапия начинается с обеспечения пациенту постельного режима на 7-10 суток. Пораженную конечность бинтуют эластичными бинтами, что позволяет снизить риск отрыва тромба и развития тромбоэмболических осложнений и придают ей возвышенное положение. Длительное сохранение постельного режима неоправданно. Как только воспаление начнет стихать, двигательный режим пациента следует постепенно расширять. Физическая активность и мышечные сокращения улучшают отток крови по глубоким венам, снижают риск образования новых тромбов.
Местно применяют компрессы с мазью Вишневского, полуспиртовые или масляные компрессы, а также мази и гели с гепарином.
 В качестве местной терапии тромбофлебита применяются компрессы с мазью Вишневского
В качестве местной терапии тромбофлебита применяются компрессы с мазью Вишневского
С противовоспалительной целью назначают нестероидные противовоспалительные средства. При высокой температуре тела или развитии гнойного тромбофлебита нижних конечностей применяют антибиотики широкого спектра действия.
Фибринолитические препараты могут использоваться только на самых ранних стадиях заболевания, которые обычно остаются не диагностированными. В дальнейшем попытки тромболиза могут привести к фрагментации тромба и развитию тромбоэмболии легочной артерии. Поэтому проведение тромболитической терапии у пациентов без установленных кава-фильтров противопоказано.
В схеме консервативного лечения тромбофлебита нижних конечностей немалая роль отводится антикоагулянтным препаратам, которые уменьшают время свертывания крови и тем самым снижают риск образования тромбов. Если у пациента имеются противопоказания к назначению антикоагулянтов (открытая форма туберкулеза, язвенная болезнь желудка и двенадцатиперстной кишки, свежие раны, геморрагические диатезы), то в этом случае возможно проведение гирудотерапии (лечения пиявками).
Для улучшения состояния венозной стенки у пациентов с тромбофлебитом нижних конечностей применяют венотонизирующие средства.
При образовании флотирующего тромба, сопровождающегося высоким риском развития тромбоэмболических осложнений, показано проведение хирургического вмешательства, целью которого является установка кава-фильтра в нижнюю полую вену на уровне ниже почечных вен.
При гнойном тромбофлебите поверхностных вен нижних конечностей выполняют операцию Троянова – Тренделенбурга.
 Гнойный тромбофлебит вен нижних конечностей – показание к хирургическому вмешательству
Гнойный тромбофлебит вен нижних конечностей – показание к хирургическому вмешательству
После стихания острых воспалительных явлений пациентов с тромбофлебитом нижних конечностей направляют на санаторно-курортное лечение (показана аппаратная физиотерапия, радоновые или сероводородные ванны).
Диета при тромбофлебите нижних конечностей
Правильно организованное питание создает необходимые предпосылки для улучшения состояния пациентов, сокращает сроки реабилитации, снижает риск рецидивов. Диета при тромбофлебите нижних конечностей должна обеспечивать:
- укрепление венозной стенки;
- улучшение реологических свойств крови;
- нормализацию массы тела пациента.
Пациентам необходимо тщательно соблюдать водный режим. В течение суток следует выпивать не менее двух литров жидкости. Особенно важно контролировать объем потребляемой жидкости в жаркую погоду, так как обильное потоотделение может стать причиной сгущения крови.
 При тромбофлебите важно пить не менее 2 литров воды в сутки, чтобы избежать сгущения крови
При тромбофлебите важно пить не менее 2 литров воды в сутки, чтобы избежать сгущения крови
В рационе пациентов с тромбофлебитом нижних конечностей в достаточном количестве должны быть включены свежие овощи и фрукты, которые обеспечивают организм витаминами и микроэлементами, что необходимо для улучшения тонуса венозной стенки.
Диета при тромбофлебите нижних конечностей включает в себя следующие продукты:
- растительные масла холодного отжима (желательно ежедневно для заправки салатов использовать льняное масло);
- бахчевые культуры (арбуз, дыня, тыква);
- имбирь, корица;
- лук, чеснок, листовые овощи;
- какао, шоколад;
- все виды фруктов, ягоды;
- жирные сорта морской рыбы.
Особенно полезны при тромбофлебите нижних конечностей вишня и малина. Они содержат природное противовоспалительное вещество – салициловую кислоту, которая не только снижает активность воспалительного процесса, но и оказывает некоторое антикоагулянтное действие.
Возможные последствия и осложнения
Осложнениями тромбофлебита нижних конечностей могут стать:
- тромбоэмболия легочной артерии;
- стрептококковый лимфангит;
- белая болевая флегмазия (связана со спазмом идущей рядом с тромбированной веной артерии);
- синяя болевая флегмазия (развивается в пораженной конечности при практически полной блокировке венозного оттока крови);
- гнойное расплавление тромба, что может привести к формированию абсцесса, флегмоны, а в тяжелых случаях стать причиной сепсиса.
Прогноз
Прогноз при тромбофлебите нижних конечностей серьезен. При отсутствии адекватного лечения в 20% случаев заболевание заканчивается развитием тромбоэмболии легочной артерии, которая становится причиной летального исхода у 15-20% пациентов. В тоже время своевременное назначение антикоагулянтной терапии позволяет снизить смертность более чем в 10 раз.
Полезны при тромбофлебите нижних конечностей вишня и малина. Они содержат природное противовоспалительное вещество – салициловую кислоту, которая снижает активность воспалительного процесса и оказывает некоторое антикоагулянтное действие.
Профилактика
Профилактика развития тромбофлебита нижних конечностей должна включать следующие мероприятия:
- своевременное выявление и активное лечение заболеваний вен нижних конечностей;
- санация очагов хронической инфекции в организме пациента;
- ранняя активизация пациентов в послеоперационном периоде;
- активный образ жизни;
- правильное питание;
- соблюдение водного режима;
- обязательное ношение компрессионного трикотажа при варикозной болезни вен нижних конечностей.
При хроническом рецидивирующем тромбофлебите нижних конечностей необходимо ежеквартально проводить превентивное лечение заболевания, направленное на предотвращение возникновения обострений. Оно должно включать в себя назначение флебопротекторов и физиотерапевтические процедуры (лазерную, магнитную терапию).
Видео с YouTube по теме статьи:
Информация является обобщенной
