Воспаление стопы при поперечном плоскостопии
 Поперечное плоскостопие – это вид уплощенной стопы, при котором она имеет полное соприкосновение с полом из-за ее опущенного поперечного свода. Длина стопы уменьшается по причине разошедшихся в форме веера плюсневых костей, а также смещенного наружу большого пальца ноги. Нормальное анатомическое строение стопы — с изгибами (сводами), что позволяет амортизировать любые нагрузки и не испытывать ортопедических проблем.
Поперечное плоскостопие – это вид уплощенной стопы, при котором она имеет полное соприкосновение с полом из-за ее опущенного поперечного свода. Длина стопы уменьшается по причине разошедшихся в форме веера плюсневых костей, а также смещенного наружу большого пальца ноги. Нормальное анатомическое строение стопы — с изгибами (сводами), что позволяет амортизировать любые нагрузки и не испытывать ортопедических проблем.
Заболевание свойственно людям, передвигающимся или стоящим на ногах в течение длительного времени. Первые испытывают большую нагрузку на нижние конечности, что не под силу выдержать связкам. Вторые, наоборот, не имеют нагрузки, оттого связки ослабевают. Такие примеры встречаются в более чем 80% случаев. Редко плоскостопие возникает вследствие перенесенной травмы – перелома костей стоп. Иногда на развитие патологии влияет рахит, характеризующийся ослабленным состоянием костной ткани.
Женщины чаще мужчин имеют поперечное плоскостопие, встречающееся в половине всех случаев обратившихся за медицинской помощью. Бывает, что поперечное плоскостопие регистрируется у подростков и маленьких детей. Плоскостопие поперечного вида имеет обыкновение проявляться к 37-40 годам. Симптоматическая картина, способы лечения доподлинно известны, поэтому ранняя диагностика заболевания способствует полному выздоровлению.
Разновидности плоскостопия
Согласно расположению продольного и поперечного сводов, различают три типа патологии:
- Плоскостопие поперечное. Для него характерен пониженный поперечный свод: укороченная эта часть стопы и ее увеличенный передний отдел.
- Плоскостопие продольное. В данном случае понижен продольный изгиб, длина стопы, наоборот, увеличена. Такой вид заболевания часто проявляется у молодых людей 15-26 лет.
- Плоскостопие комбинированное (продольно-поперечное). Этот вид патологии имеет серьезные последствия по причине ускоренного износа опорно-двигательного аппарата, провоцирует процесс деформации осанки, развитие патологий позвоночного столба:
- остеохондроза;
- радикулита;
- межпозвоночной грыжи.

Суставы также испытывают дегенеративные изменения, воспаления: артроз, остеоартрит, коксартроз.
Возможные осложнения
Негативные последствия плоскостопия имеют связь с:
- нарушенной координацией движения;
- хромотой, возникшей в результате неспособности венозных сосудов в мышцах икр нижних конечностей полноценно функционировать;
- развитием варикозного заболевания;
- формированием так называемой пяточной шпоры;
- дисфункцией сердца и его системы.
При варикозе с плоскостопием больные, имеющие диабет, предрасположенные к патологиям сердца, рискуют «заполучить» язвы трофические на ступнях и голенях, в малом тазу. Ткани становятся патологически отечными.
Причины развития заболевания
Среди причин, провоцирующих развитие плоскостопия, называются следующие:
- Неблагоприятная наследственность. Патология в этом случае врожденная и имеет название «аристократическая стопа». Возникновение заболевания возможно из-за слабых мышц арочного свода. Этот вид недуга не доставляет человеку хлопот, если он придерживается ЗОЖ, носит удобную обувь.
- Аномалии мышечного и связочного аппарата стопы. Даже небольшое нарушение в расположении фаланг пальцев из-за неправильного развития мышц или связок способно привести к их веерообразному расположению. «Расползание» приводит к поперечному плоскостопию.
- Лишний вес. Стопа уплощается по причине чрезмерного давления большого веса на мышечно-связочный аппарат.
- Превышенная нагрузка на стопы в результате профессиональной деятельности. «Стоячая» работа учителей, парикмахеров, лекторов и других людей разбалансирует стопы, развивая плоскостопие (приобретенное).
- Травмирование. Именно с травмами связано возникновение «мужского» плоскостопия. Они чаще женщин подвержены переломам костей, вывихам, растяжениям мышц, связок и другим проблемам.
- Не комфортная обувь. Неправильные колодка, гигиена стоп, ходьба на высоких каблуках «помогают» развиться плоскостопию. Туфли с высоким каблуком вынуждают своих хозяек менять положение тела так, что весь его вес переносится на переднюю область стоп. Этим вызывается деформация костей, она развивается со временем.
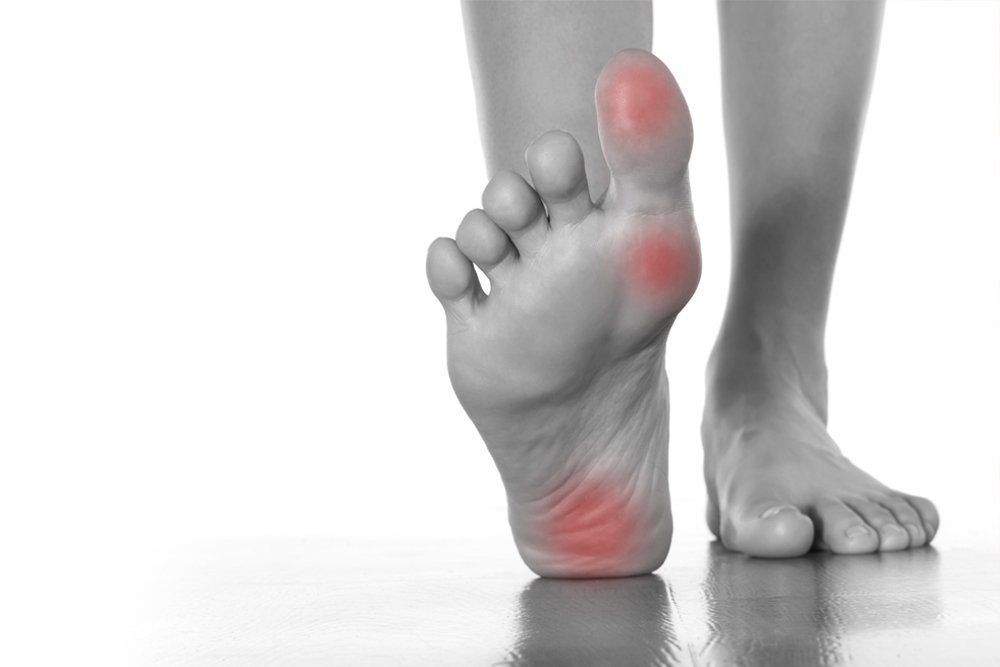
Внешние признаки развивающегося плоскостопия
Определить наличие плоскостопия «на глаз» довольно просто. Сильная его форма видоизменяет стопу, образуя «косточку»: происходит искривление большого пальца, и он помещается над вторым. Деформация касается и среднего пальца, страдающего от чрезвычайной нагрузки.
Проверить, есть ли плоскостопие, можно очень легким способом, сделав отпечаток на сухой поверхности пола мокрыми стопами (при помощи воды или жирного крема). Нормально, когда отпечатывается внешняя часть ступней. Если вся стопа «отразилась», то можно судить о наличии плоскостопия. Симптоматика заболевания заключается в следующих признаках:
- боли и усталости ног (к вечеру ощущения усиливаются);
- отеках нижних конечностей;
- ощущении тесной обуви;
- более сильном износе внутренней стороны подошв любой обуви;
- боли в поясничной области;
- меняющихся осанке, походке;
- развитии косолапости;
- появлении пяточных шпор;
- сильной боли в суставах колен (в случае запущенной формы недуга);
- искривленном позвоночнике;
- невозможности держать равновесие, приседать;
- увеличении длины и ширины стопы на последней стадии патологии;
- багрово-синем цвете стопы (из-за затрудненного кровообращения).
| Косолапость при поперечном плоскостопии |
 |
Основные симптомы патологии касаются:
- процесса сглаживания поперечного изгиба стопы, ведущего к деформированию пальцев ног;
- кожных огрубелостей, появляющихся на ступнях;
- молоткообразных пальцев стопы;
- болей, возникающих в верхней части стопы.
| Характерные натоптыши при развивающемся плоскостопии |
 |
Плоскостопие поперечное имеет также один из главных симптомов – деформацию большого пальца стопы, называемую вальгусной. Медицина определяет этот вид патологии бурситом. Его вызывает постоянное механическое раздражение.
| Вальгусная деформация |
 |
Степени заболевания
Патология различается по врожденному и приобретенному типам, а также по следующим степеням:
- Слабовыраженной. При ней большой палец отклоняется максимально на 19 градусов. У пациента наблюдается незначительный отек, сам он ощущает слабость в ногах.
- Умеренно-выраженной. Угол отклонения пальца может равняться 40 градусам. Больной с трудом передвигается, а боли в ногах становятся интенсивнее.
- Сильно выраженной. Палец отклоняется более чем на 35 градусов. Стопы деформированы, пациентом ощущаются боли в поясничной области, нижних конечностях. Передвижение осуществляется с большим трудом.

Дети и взрослые не имеют различий в симптоматике заболевания, но постановка диагноза – точного и окончательного – дело специалиста. Коррекционная терапия, ее методы зависят от причин, процесса развития плоскостопия. Их определит только врач, поэтому ставить самому себе диагнозы, осуществлять лечебные мероприятия чревато отягощением течения болезни.
Диагностика
Первым этапом диагностики является осмотр больного. Врач-ортопед обращает внимание на сглаженную выемку в области подошвы, измененное расположение пальцев, отечность. Собирая анамнез, расспрашивает пациента об ощущениях боли в ногах, наследственных факторах, заболеваний сердца, ревматических патологиях. Далее специалист назначает ряд диагностических мероприятий, заключающихся в:
- геометрическом и топографическом изучении подошвы (подометрии, плантографии);
- рентгенографическом снимке, помогающем определить степень тяжести заболевания, деформирования (вальгусного);
- проведении КТ, МРТ с целью оценки пораженной мягкой ткани.
Пациент направляется на дополнительное обследование к хирургу-флебологу, невропатологу, так как поперечное плоскостопие в своем развитии оказывает патологическое влияние на волокна нервной системы и сосуды, находящиеся в непосредственной близости.
Методики лечения поперечного плоскостопия
«Помолодевший» в последнее время недуг заставляет людей в возрасте 23-56 лет идти за помощью к врачам с жалобами на выросшую «кость» на ступне, боль, отеки и слабость в ногах. Каждый пациент имеет определенные тяжесть и степень заболевания, сопутствующие симптомы, поэтому подбор курса лечения осуществляется в индивидуальном порядке.
Терапевтическая коррекция
Она проводится на начальной стадии патологического процесса, использует специальные приспособления медицинского назначения. Например, коррекция с помощью валиков проводится для воспаленного плюснефалангового сустава. Приспособления кладутся между большим и вторым пальцами, закрепляются сбоку. Таким образом первому пальцу помогают вернуться в его анатомическое положение.
Применение специальных стелек для восстановления физиологического изгиба стопы снижает нагрузку на голеностопный сустав, позвоночный столб, остановить прогрессирование заболевания.
В постоперационный период, в совокупности с тяжелой формой протекания заболевания, с целью поддержания стопы назначается ношение ортопедической обуви.
| Приспособления для терапевтической коррекции |
 |
Медикаментозная терапия
Терапевтические мероприятия, призванные снять воспаление, боль в суставах и мышцах, направлены на прием НПВС – нестероидных противоспалительных средств. В их основе «Индоментацин», «Керотолак», «Диклофенак». Мучительные боли, явно выраженное воспаление требуют внутримышечного/внутривенного введения лекарств.
ЛФК и физиотерапия
Эти методы выступают в качестве вспомогательных к основному лечению. Используются при первых двух степенях поперечного плоскостопия, реабилитационных мероприятий в период после проведенной операции.
Физиотерапию назначают при воспалительном процессе, используя процедуры:
- грязевых ванн;
- электрофореза;
- УВЧ.
Лечебная физкультура помогает укреплять мышцы, связочный аппарат для поддержки стоп в естественном состоянии, предотвратить прогрессирование патологии.
Лечение хирургическим способом
Анатомия стопы эффективно восстанавливается при помощи оперативного вмешательства. Операция осуществляется с целью перераспределения сухожилий и мышечных тяг, отвечающих за положения I и II пальцев стопы. В некоторых случаях, перед смещением их в нужное место, костный фрагмент частично удаляется.
| Хирургия при бурсите |
 |
Народная медицина
Средства нетрадиционной медицины не могут полностью избавить от плоскостопия, но способны успокаивать боль, облегчать состояние больного, приостановить прогрессирование патологии.
Используются компрессы с утеплением из толстой ткани, прикладываемые к ногам. Например, один из них использует листочки полыни.
С целью устранения болевых ощущений используют раствор, содержащий аспирин (в количестве двух таблеток), сок лимона, йод (3%-ный). Применяется в виде компрессионной повязки.
Хорошо помогают солевые ванночки (лучше — с морской солью). Готовится теплая вода, ноги следует держать в ней 30 минут, затем тщательно их вытереть и смазать кремом.
Контрастные ванночки, применяемые с настоями трав – шалфеем, мятой, дубовой корой – показали свою результативность и эффективность.
Действенную помощь оказывают упражнения, специально разработанные для страдающих плоскостопием. Они способны укрепить мышцы стопы и предупредить прогресс плоскостопия:
- Ежедневная ходьба босыми ногами по различным мелким круглым предметам на протяжении четверти часа: бусинкам, пуговицам, камешкам.
- Тренировка в захвате пальцами ног разбросанных на полу мелких предметов: карандашей, батареек, деталей конструктора «Лего» и пр. Можно захватывать и расстеленный кусочек ткани.
- Ходьба на носочках и внешних сторонах стоп. Стараться делать 40-45 шагов.
- Сидя на стуле, поставить босые ноги на счеты (бухгалтерские). Катать стопы по косточкам счет в течение 10-12 минут. Также можно катать резиновый мяч, бутылку из пластика, наполненную теплой водой.
- Делать ритмичные сгибательные и разгибательные упражнения ступнями.
Профилактика
Поперечное плоскостопие – неприятное и опасное заболевание – возможно предупредить. Профилактикой надо заниматься с детства, правильно подбирая обувь для детей. Во взрослой жизни этому правилу надо также уделять пристальное внимание. Высокие каблуки, так любимые женщинами, не рекомендованы для постоянного ношения. Впрочем, как и обувь совсем без каблуков. Самая приемлемая их высота 3-3,5 см.
К профилактическим мерам также относятся:
- Коррекция лишнего веса.
- Избегание чрезмерной нагрузки на нижние конечности.
- Ходьба босыми ногами по специальному коврику для массажа стоп, траве, земле, речному песку, круглым камням и пр.
Приведенные примеры упражнений не должны стать основополагающими в лечении плоскостопия. Комплексный подход к терапевтическим мерам, консультация специалиста, следование правилам реабилитации помогут избавиться от плоскостопия и решить все проблемы, связанные с этим заболеванием.
Поперечное плоскостопие не является приговором. Оперативный способ избавляет от патологии навсегда, консервативный – приостанавливает развитие заболевания. Соблюдение рекомендаций врача позволяет вести обычный образ жизни, не испытывая дискомфорта.
Поперечное плоскостопие является очень распространенной патологией, диагностируемой у пациентов различного возраста и пола. При таком заболевании происходит изменение нормальной формы стопы: ее поперечный свод опускается, вместо того чтобы быть дугообразным. Такая деформация сопровождается вееровидным расхождением плюсневых костей и отклонением первого пальца стопы кнаружи, что в свою очередь становится причиной некоторого уменьшения длины подошвы. Патологические изменения вызывают дискомфорт и боль, а при отсутствии адекватной терапии могут провоцировать возникновение различных осложнений.
Врачи о причинах поперечного плоскостопия

Медики уверены, что в подавляющем большинстве случаев поперечное плоскостопие объясняется слабостью мышц, которые расположены в голени и стопе. Чуть реже недуг возникает из-за перенесенных травм (переломов) косточек в стопе или же на фоне их ослабления, вызванного различными патологиями (рахитом и пр.). При недостаточной развитости мышц или же связок вес больного неправильно распределяется на стопы, из-за этого косточки и фаланги, расположенные в них, подвергаются избыточной нагрузке. Ступня поэтому раздвигается, становясь сплюснутой.
Существует ряд факторов, способствующих возникновению поперечного плоскостопия:
- индивидуальная предрасположенность к ослабеванию мышц и связок (передается по наследству);
- грубые патологии нервной системы (включая детский церебральный паралич);
- недостаточно правильный обмен веществ, из-за которого костно-мышечная система испытывает нехватку питательных элементов;
- перенесенный в раннем возрасте рахит;
- наличие в анамнезе серьезных повреждений нижних конечностей (в особенности области ниже колен), что приводит к вынужденному шаговому нарушению и неправильному распределению веса;
- привычка носить модельную обувь, особенно с высоким каблуком;
- систематические нагрузки на область нижних конечностей (избыточный вес, частое поднятие тяжестей, частые беременности).
Еще поперечное плоскостопие бывает врожденным, в таком случае его причиной считаются пороки развития ступней на этапе внутриутробного развития.
Боль — основной симптом поперечного плоскостопия

На начальном этапе развития поперечное плоскостопие может никак не нарушать жизнь пациента. Но при отсутствии адекватной терапии патологические процессы вызывают ряд неприятных симптомов. Поначалу больной сталкивается с ощущением тяжести в стопе, оно появляется после продолжительного стояния или хождения, также его провоцируют физические нагрузки. Со временем такой дискомфорт становится более выраженным. Иногда пациенты указывают точное место, где локализуется боль — область, где соединяется первый и второй палец.
При прогрессировании болезни дискомфорт начинает появляться постоянно, вне зависимости от нагрузок и от времени дня. Наблюдается заметная отечность пальцев и ступни, иногда она переходит и на щиколотки. Выраженность такого симптома может быть различной, иногда отек практически не заметен. Уплощение свода стопы вызывает выраженную боль в икроножных мышцах, они становятся как бы каменными. На стопе больного формируются натоптыши — твердые и сухие мозоли. Они локализуются в участках, которые подвергаются максимальным нагрузкам. В основном, натоптыши возникают на пятках, внешних поверхностях стоп, на пальчиках, а также на их подушечках. Прогрессирующее плоскостопие приводит к увеличению ширины ноги, по этой причине больной перестает носить привычную обувь — она становится для него просто некомфортной и слишком узкой. Попытки ходить в модельных туфлях вызывают сильнейший дискомфорт и боль.
Классическим проявлением поперечного плоскостопия считается возникновение вальгусной деформации большого пальца стопы. Такое состояние также называют «косточкой» или «шишкой» на ноге.
Методы коррекции поперечного плоскостопия. Упражнения для мышц стопы

На сегодняшний день поперечное плоскостопие диагностируется у пациентов достаточно молодого возраста. На начальном этапе развития болезни справиться с ней можно при помощи методов консервативной терапии.
Врач рекомендует пациентам принимать меры по коррекции свода стопы, выполнять ежедневные упражнения для мышц и использовать приспособления для коррекции деформации. Неплохой эффект дают методики физиотерапевтического лечения. При отсутствии нужного результата или при выраженном нарушении не обойтись без проведения операции.
Укрепляем свод стопы
Для профилактики и коррекции поперечного плоскостопия крайне важно как можно чаще прогуливаться босиком, лучше всего по различным типам поверхностей — по земле, траве, камушкам и песку. Такие прогулки способствуют укреплению мышц.
Упражнения для мышц стоп
Избавиться от не запущенного поперечного плоскостопия можно систематически выполняя специальные упражнения для мышц:
- сидя на стуле нужно неторопливо сгибать и разгибать пальчики на стопах;
- следует поднимать с пола маленькие предметы, к примеру, ручку или батарейку;
- нужно разложить по полу небольшой отрез ткани и скомкать его, используя лишь пальцы ног, далее следует также аккуратно расправить ткань пальцами;
- необходимо подняться на цыпочки и походить так, далее нужно прогуляться на наружной стороне стопы, сгибая пальцы;
- нужно совершать сгибания и последующие разгибания стоп;
- отличный эффект дает сжимание стопами резинового мячика;
- также стоит совершать скольжения стопами по поверхности пола в разные стороны;
- необходимо катать по поверхности пола палочку или скалку, напрягая мышцы стоп.
Упражнения для мышц необходимо выполнять каждый день, лучше всего по нескольку раз на день. Каждое из приведенных упражнений следует повторять несколько раз.
Корректирующие приспособления
Терапия поперечного плоскостопия часто включает в себя применение особенных медицинских приспособлений. Так, для восстановления естественного (правильного) изгиба стоп применяют специальные ортопедические стельки. Их вкладывают в обувь и используют ежедневно, что позволяет снизить нагрузку на голеностопный сустав. Ношение стелек также положительно сказывается на состоянии позвоночника. Такое нехитрое приспособление очень удобно и на самом деле предупреждает прогрессирование заболевания.
Кроме того, врач может подобрать пациенту прочие ортопедические приспособления: пелоты-фиксаторы, корригирующие бандажи, бурсопротекторы и пр. Их обычно применяют ежедневно или даже на протяжении всех суток (в том числе и во время ночного отдыха).
Лекарственное лечение
Медикаменты при поперечном плоскостопии используют для устранения воспаления и нейтрализации болезненных ощущений. При этом врачи обычно выписывают своим пациентам лекарства, относящиеся к группе нестероидных противовоспалительных средств. Они могут иметь в своей основе диклофенак, индометацин или же прочие компоненты с похожим действием. Такие лекарства могут использоваться в гелевой форме, еще их можно приобрести в виде таблеток либо драже. Выраженные боли и сильное воспаление купируются при помощи инъекций.
Физиотерапевтическое лечение
Методы физиотерапевтического лечения используют в качестве дополнения к основной терапии. Они могут применяться на начальных стадиях поперечного плоскостопия или же для полноценного восстановления после перенесенного оперативного вмешательства.
Так, воспаление обычно купируют при помощи проведения грязевых ванн, УВЧ (ультравысокочастотной терапии) и электрофореза. Целесообразность выполнения таких процедур определяется исключительно лечащим врачом.
Операция по лечению поперечного плоскостопия
На сегодняшний день существует несколько методов оперативной коррекции поперечного плоскостопия. Они отличаются по своей травматичности и подбираются в зависимости от клинической картины и индивидуальных особенностей пациента. Хирургам под силу справиться с ортопедическим заболеванием и нормализовать положение большого пальца стопы. Во время оперативного вмешательства медики могут рассекать сухожилия, смещая их положение, перераспределять мышечные тяги и даже удалять фрагменты костей. Современные методы хирургии обеспечивают быстрое восстановление после таких вмешательств.
Таким образом, поперечное плоскостопие — это очень распространенная проблема, которая достаточно успешно поддается коррекции при своевременном обращении за докторской помощью.

