Воспаление толстого кишечника лечение

Такое заболевание как воспаление толстого кишечника встречается достаточно часто и называется колитом. Признаки воспаления вышележащих отделов (тонкого кишечника) называется энтеритом, который проявляется профузным жидким стулом, нарушением всасывания и болями в животе. А колит имеет свои специфические признаки. По каким жалобам можно заподозрить колит?
Толстый кишечник у человека состоит из слепой, восходящей, поперечной, ободочной, нисходящей, сигмовидной и прямой кишки. Структура стенок толстого кишечника совсем другая, чем у тонкого. Это связано с его функциями, среди которых главнейшими являются:
- образование и выведение каловых масс;
- завершение всасывания воды и солей;
- окончательное расщепление белков;
- синтез витаминов с помощью нормальной микрофлоры кишечника (в основном витамина К и группы В).
Таким образом, окончательная эвакуация, всасывание и образование витаминов являются главными функциями толстой кишки. Также лимфатические фолликулы толстого кишечника принимают активное участие в формирование иммунных реакций. Воспаление толстого кишечника, в отличие от тонкого, имеет разные симптомы, которые зависят от локализации процесса, поскольку кишечное содержимое различается в правой и левой его части. В том случае, если поражаются правые отделы толстого кишечника (слепая и восходящая кишка), то будут преобладать следующие признаки:
- жидкий и частый стул;
- боли в правой половине живота, ощущение дискомфорта, урчание;
- вздутие живота.
Если имеет место поражение нижнего отдела (сигмоидит, дистальный трансверзит, проктосигмоидит), то симптомы напоминают течение дизентерии:
- возникают ложные позывы на дефекацию;
- наблюдается слизь, иногда кровь в кале;
- акт дефекации часто сопровождается болью внизу живота;
- могут возникать тенезмы – так называются ложные позывы к дефекации, когда мучительное чувство не приносит никакого облегчения, кроме капли крови или слизи;
- наличие запоров, которые иногда чередуются с поносом.
Отдаленными нарушениями при хроническом и длительно текущем процессе являются похудение, трофические нарушения (ломкость волос, ногтей), землистый цвет сухой кожи. Все это – признаки авитаминоза, появляющиеся после угнетения нормальной микрофлоры кишечника.  Воспаление толстой кишки может возникать как по причине инфекции (например, амебной или бактериальной дизентерии), так и по другим причинам. Среди причин неинфекционного генеза чаще всего встречаются колиты, связанные с лечением антибиотиками и уничтожением нормальной микрофлоры кишечника. Однако существуют особые виды заболевания, которые относятся к поражениям системной природы либо вызываются особым возбудителем:
Воспаление толстой кишки может возникать как по причине инфекции (например, амебной или бактериальной дизентерии), так и по другим причинам. Среди причин неинфекционного генеза чаще всего встречаются колиты, связанные с лечением антибиотиками и уничтожением нормальной микрофлоры кишечника. Однако существуют особые виды заболевания, которые относятся к поражениям системной природы либо вызываются особым возбудителем:
- Неспецифический язвенный колит (НЯК). Это заболевание до сих пор имеет неясную природу. Называют наследственные, вирусные факторы, иммунные нарушения и другие причины. Проявляется частым жидким стулом с примесью крови и слизи, повышением температуры и другими признаками.
- Псевдомембранозный колит – его вызывает одна из разновидностей клостридий, которая не нуждается в кислороде. Как правило, заболевание возникает после мощной антибактериальной терапии серьезных инфекций. После массивной гибели нормальной микрофлоры кишечника, ее место занимают Clostridium difficile. Заболевание протекает с поносом, высокой температурой, выраженной интоксикацией и воспалительными изменениями в периферической крови.
Принципы лечения колита
Лечение колита всегда должно учитывать возможность существования выраженного дисбактериоза кишечника. Поэтому всегда нужно проводить анализ кала на дисбактериоз, чтобы выявить патогенную флору, которая могла появиться и заместить собой нормальную. Классическая схема лечения колита состоит из следующих шагов:
- Диета. Рацион больного должен содержать как можно меньше клетчатки, поскольку активная перистальтика может ранить воспаленную стенку кишечника, пища должна быть легкоусвояемой. Запрещается острая пища, наличие приправ, крепкий алкоголь.
- При инфекционном колите (дизентерии) обязательно применение антибактериальных или противопротозойных лекарственных препаратов. При выраженных симптомах колита с тенезмами, вызванных дизентерией, противопоказаны препараты, содержащие лоперамид.
- Обязательно применение эубиотиков (пробиотиков), нормализующих состав кишечной микрофлоры. Применяются «Хилак – Форте» как донор среды, а затем – препараты «Бактисубтил», «Бифидумбактерин» или «Линекс».
- При болях и спазмах применяются миотропные спазмолитики (Но-шпа).
- При колите противопоказано курение, поскольку проглоченная слюна, пропитанная никотином, оказывает вредное действие даже через много дней после выкуренной сигареты.
- Прием комбинированных поливитаминных препаратов, например, B1 и B6.
- Показан прием различных слабительных препаратов при запорах.
- Для терапии неспецифического язвенного колита применяются препараты, которые нормализуют выработку слизи. К ним относятся, например, производные сульфосалазина.
Лечение острого колита, вызванного дизентерией, обычно всегда протекает удачно, хотя в случае выраженной интоксикации или при угрозе язвенного поражения и даже перфорации этих язв (при амебной дизентерии) необходимо проводить лечение в инфекционном стационаре, под контролем бактериальных посевов и после определения чувствительности возбудителей к антибиотикам. В случае хронического колита главным в лечении является диета, применение бактериальных препаратов и борьба с запорами.
Добавить комментарий
Колит — это воспаление толстого кишечника, которое сопровождается неприятными и даже болезненными симптомами для человека. Если вовремя не диагностировать это заболевание пока оно находится в острой форме, то потом воспалительный процесс может перейти в хроническую форму и давать знать о себе время от времени.

Причины
Вызвать воспаление кишечника может множество причин. Они могут быть достаточно незначительными и быстро пройти не вызвав осложнений, а могут и быть источником серьезной патологии кишечного тракта.
Причины, вызывающие воспаление толстой кишки, следующие:
- наследственная предрасположенность;
- не соблюдение рационального питания, частые переедания и ночные перекусы;
- вредные привычки, такие как курение или частое употребление спиртного;

- ослабленный иммунитет, особенно после перенесенного вирусного заболевания;
- малоподвижный образ жизни, особенно у людей с сидячей работой;
- длительный курс лечения антибиотиками;
- вирусные инфекции, которые влияют на кишечный тракт (ротавирус);
- заражение кишечника лямблиями;

- глистные инвазии (аскаридоз, описторхоз, стронгилоидоз);
- атеросклероз сосудов, происходит слабое кровообращение в стенках кишечника, вплоть до отмирания клеток — их некротизация;
- язва толстого кишечника;
- онкологические заболевания толстой кишки;
- аутоиммунные болезни, когда иммунитет начинает вырабатывать антитела против здоровых клеток слизистой кишечника;
- нервные напряжения, стрессы, постоянная усталость;

- дисбактериоз кишечника как следствие перенесенного отравления, или по другим причинам;
- бактериальные инфекции кишечника (сальмонеллез, шигелез).
Воспалительные заболевания кишечника могут протекать остро, а могут приобрести хронический характер.
Поэтому если вы подозреваете, что у вас инфекция в толстом кишечнике или у вас на лицо все признаки воспаления кишечного тракта, то немедленно обратитесь к врачу за лечением, чтобы вылечить причину ваших болей, а не самостоятельно купировать симптомы народными средствами.
Симптомы
Воспаленная толстая кишка не будет о себе молчать, особенно если воспаление слизистой стало реакцией на развитие болезни. Поэтому человек вряд ли будет чувствовать себя хорошо, а скорее отметит у себя такие симптомы: 
- боль в животе без четкой локализации;
- боль в области анального отверстия или прямой кишки;
- боль может усиливаться при дефекации;
- ложные позывы к дефекации, увеличение частоты позывов;
- изменение цвета стула и его запаха, кал становится зловонным;
- поносы или запоры, также они могут быть поочередными;
- наблюдаются примеси слизи, гноя или даже крови в кале;
- вместо кала может выходить одна слизь;
- урчание и вздутие живота;
- метеоризм;
- потеря аппетита и веса;
- иногда наблюдаются явления интоксикации — тошнота, рвота, обезвоживание;
- повышение температуры тела;
- общее недомогание и слабость;
- снижение работоспособности.
Если человек отмечает у себя несколько этих симптомов или даже все, то это симптомы воспаления толстого кишечника, и чтобы успешно восстановить слизистую от повреждений, нужно обратиться к гастроэнтерологу или проктологу для получения лечения, а также проведения комплексной диагностики.
Виды колитов
Воспаления толстого кишечника бывают различными в зависимости от того, какие причины их вызвали, и какая часть кишечника поражена. Поэтому колит это сборное понятие, а выделяют такие его виды:
Неспецифическая форма язвенного колита. Имеет наследственный характер возникновения и имеет следующие признаки:
- болит левая часть живота;
- постоянные запоры;
- гнойные и кровянистые выделения из прямой кишки;
- небольшой подъем температуры, но длительный;
- наличие осложнений в виде перфорации стенок кишечника, кровотечений, перитонита.

Спастический колит возникает в связи с неправильной иннервацией стенок кишечника. Происходит это из частных нервных перенапряжений — стенки кишечника начинают сильно сжиматься в такой момент, из-за спазма возникает боль и побочные симптомы колита:
- вздутие живота;
- запор и метеоризм;
- иногда диарея.
Псевдомембранозный колит. Толстый кишечник воспаляется после приёма антибиотиков, когда нарушена микрофлора — полезных бактерий значительно меньше, чем условно-патогенных. Из-за этого у больного появляется диарея, кал имеет примеси крови и слизи, тенезмы, признаки интоксикации, слабость, тахикардия.
Энтероколит — болезнь, при которой поражается не только толстый кишечник, но еще и слизистая желудка. Имеет такие симптомы:
- вздутие живота;
- спазма кишечника вызывают боли;
- сильная диарея;
- появляется белый налет на языке.

Ишемическое воспаление кишечника происходит вследствие недостаточного насыщения кровью клеток стенок толстой кишки. Это может привести к некрозу определенного участка кишечника и вызвать симптомы рвоты, тошноты, поноса, боли в животе, кровотечения из анального отверстия и даже привести к перитониту.
Диагностировать вид колита и сказать, по какой причине возникло воспаление кишечника, может только врач.
Начинать лечение самостоятельно не рекомендуется, так как это может навредить слизистой кишечника (если при дисбактериозе начать принимать антибиотики) и спрятать истинную болезнь, устранив поверхностные симптомы.
Одна из главных причин запора или диареи- неправильное питание. Поэтому для улучшения работы кишечника нужно каждый день пить простое …
Подробнее…
Диагностика
Отправляясь на прием к гастроэнтерологу, будьте готовы сдать такие анализы как общий анализ крови и мочи, копрограмму, бактериальный посев кала, пройти УЗИ или КТ брюшной полости, ректороманоскопию, колоноскопию, возможно анализы на гормоны. Изучив их результаты, врач расскажет, чем лечить конкретно вашу форму воспаления кишечника.
В домашних условиях лучше не использовать народные средства лечения колита или предварительно посоветоваться с врачом, о возможности дополнения ими традиционного лечения.

При воспаленном кишечнике врач назначит такие препараты:
- Для снятия боли спазмолитики или анальгетики.
- При вирусах и инфекциях кишечного тракта противовирусные препараты или антибиотики.
- Противоглистное лекарство от кишечных паразитов.
- Сорбенты для снятия симптомов отравления.
- Антигистаминные препараты для того, чтобы расслабить стенки толстого кишечника.
- При дисбактериозе отказ от антибиотиков и прием пробиотиков и пребиотиков.
- При сильной интоксикации назначают солевые растворы и питьевой режим.
- Ферменты для восполнения их недостатка.
- Крепительные или наоборот слабительные препараты.
- Седативные средства при спастическом колите.
- В редких случаях глюкокортикостероиды.
По показаниям врач может назначить хирургическое вмешательство для устранения опухоли или при подозрении на перитонит.
Помимо медикаментов больному важно соблюдать диету — стол № 4.

Исключить все, что может раздражать кишечные стенки: острое, соленое, перченое, горячее и холодное, жаренное, алкоголь, фрукты и овощи, маринады и соленья, все кислое и сладкое, бобовые, молоко. Есть разрешается проваренную или пропаренную пищу, желательно тертую, чуть теплее комнатной температуры.

Врач может прописать делать клизму с отварами трав, что бы успокоить слизистую кишечника и доставить лекарства прямо по назначению.
Без рекомендаций клизму делать не стоит, чтобы не травмировать воспаленные участки.
Больному с воспалением кишечного тракта нельзя все время сидеть, а также много лежать. Небольшие разминки и зарядки ускорят перистальтику, и избавят от застойных процессов. Поэтому спокойная ходьба, вставание с кровати за тем, что нужно больному самому, утренняя зарядка будут только ему полезны. Не лишней будет физиотерапия, а также массажи.

Профилактика
Воспаление кишечника вызывает массу неприятных симптомов. Курс лечения длительный и утомительный, а иногда и дорогостоящий. Так зачем испытывать все прелести колита на себе, если можно проводить небольшую профилактику.
А именно, стоит отказаться от вредных привычек, вести активный образ жизни, следить за своим питанием и не переедать, посещать гастроэнтеролога раз в год для профилактического медосмотра, выявленные болезни лечить сразу же, не дожидаясь осложнений.
При хроническом воспалении кишечника следует постоянно наблюдаться у врача и придерживаться диеты. Если соблюдать простые требования, то боли в животе перестанут быть вашей постоянной проблемой, а станут всего лишь неприятным воспоминанием.
Из-за чего возникает колит кишечника
Главной причиной острого состояния являются различные патогенные бактерии, стафилококки или стрептококки. Слизистая оболочка кишечника чувствительна, и может воспалиться в результате:
- Пищевого отравления.
- Аллергической реакции.
- Воздействия некоторых медикаментов.
- Тяжелого инфекционного заболевания.
Хроническая форма возникает в результате отсутствия или неэффективного лечения острого колита. Чаще всего хроническое воспаление сохраняется из-за низкого иммунитета. Поддерживать патологию может наличие в организме других патологических очагов в соседних с кишечником органах.
Другие распространенные причины хронического колита:
- Глистная инвазия.
- Заболевания органов малого таза у женщин.
- Бесконтрольное употребление антибиотиков.
- Алкоголизм.
- Хронический дисбактериоз.
- Злоупотребление пряностями, острой пищей.
- Врожденные дефекты кишечника.
К провоцирующим болезнь факторам врачи относят однообразное питание, употребление тяжелой пищи.
У детей колит — это частое явление. Причина заключается в том, что защитный барьер внешней оболочки кишечника еще недостаточно сформирован. В результате орган не может справиться с различными патогенными микроорганизмами и возникает воспалительный процесс.
В зрелом возрасте могут встречаться ишемические колиты. Они формируются из-за нарушения нормального кровообращения в брыжеечных артериях (сосуд, с помощью которого кишечник прикрепляется к брюшине). Это опасное состояние, которое требует срочной медицинской помощи.
Классификация заболевания
В зависимости от того, какие отделы кишечника затронул очаг воспаления выделяют:
- тифлит;
- трансверзит;
- сигмоидит;
- панколит;
- проктит.
Наиболее распространенной формой является панколит. Он затрагивает весь толстый кишечник.
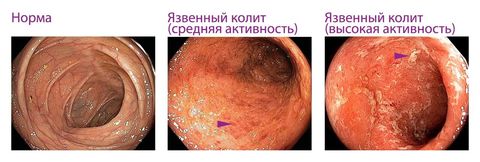
По причине возникновения выделяют:
- инфекционный;
- лекарственный или токсический;
- ишемический — характерен для пациентов после 55-60 лет;
- радиационный или лучевой;
- язвенный — самый распространенный вид.
Патология может протекать с образованием эрозий, язв, некроза и кровоизлияний. Так проявляется катаральный и эрозивно-язвенный колит.
Основные признаки колита
Симптоматика различается в зависимости от вида заболевания. Острый колит характеризуется резким началом. Человек жалуется на следующие проявления:
- диарею;
- обширную боль в животе;
- рвоту;
- метеоризм;
- режущие или жгучие боли в области прямой кишки;
- лихорадочное состояние.
Кал при колите обычно с кровью или слизью. Из-за частой рвоты возникают симптомы обезвоживания: слабость, гипотония, бледность кожи, жажда.
Хроническое воспаление имеет вялотекущее течение. Проявления слабо выражены. Характерны периоды обострения и затишья. О наличие воспаление в толстом кишечнике могут сказать следующие признаки:
- нарушение стула;
- ноющие боли, преимущественно сбоку и внизу живота;
- характерно усиление дискомфорта после еды или при активных движениях;
- постоянное вздутие;
- отрыжка;
- неприятный привкус во рту;
- изжога.
Отличительным признаком является то, что тепловые процедуры (грелка, ванна, грязевые процедуры) приводят к усилению интенсивности болей. У 80% пациентов с таким диагнозом отмечается снижение аппетита.
Какие могут быть осложнения
Без соответствующего и своевременного лечения воспаление на слизистой оболочке может привести к функциональным нарушениям. Самыми распространенными являются:
- возникновение рубца, который приводит к сужению просвета толстого кишечника;
- внутреннее кровотечение;
- некроз тканей, что влечет развитие перитонита;
- нетравматическое прободение или разрыв кишечника;
- острая непроходимость из-за образования спаек.
Эти состояния представляют угрозу для жизни человека. Важно при первых проявлениях болезни обратиться к врачу.
Диагностика патологии
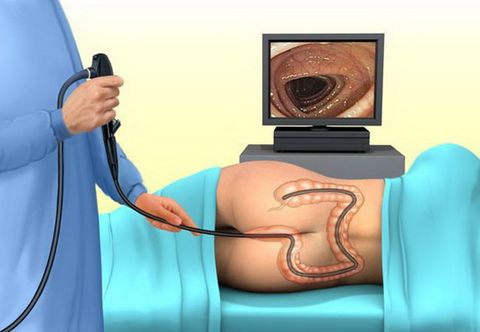
Поставить правильный диагноз может только врач-гастроэнтеролог. Для этого обязательным является назначение копрологического исследования. Оно включает химическое, микроскопическое и бактериологическое изучение кала в лаборатории. Также проводят тест на реакцию Грегерсена. Этот анализ направлен на обнаружение крови в кале.
Врач также направляет на следующие инструментальные исследования:
- Рентген брюшной полости.
- Эндоскопию кишечника (колоноскопию).
- Ирригоскопию — рентген с введение контраста в толстую кишку. Позволяет точно обнаружить воспалительный процесс и границы его распространения.
Обязательно следует исключить такие заболевания, как полипоз и онкопатологию кишечника. Настораживающим признаком является кровь во время и после дефекации. Это состояние требует комплексного и тщательного исследования. Рекомендуется консультация врачей смежных специальностей.
Как лечить колит кишечника
В период обострения, а также при тяжелом течении острого колита человека необходимо госпитализировать. Лечение амбулаторно проводится только после снятия острых проявлений, и отсутствия осложнений.
Терапия направлена не только на борьбу с воспалением, а также на снижение чувствительности слизистой оболочки кишечника. На первом этапе усилия врачей сконцентрированы на устранении признаков обезвоживания и нормализации работы всех отделов кишечника.
При хроническом течении важным методом лечения является соблюдение специальной лечебной диеты.
Диетотерапия

Питание корректируется на любой стадии болезни. В острой фазе необходимо помочь кишечнику, поэтому из рациона исключаются вся тяжелая, трудно усвояемая пища. В список запрещенных продуктов входят:
- копчености;
- сахар, сладости;
- мясо, включая бульоны;
- бобовые;
- соль, уксус;
- овощи, фрукты;
- все продукты, которые направлены на улучшение перистальтики кишечника.
Количество соли в день должно не превышать 8—10 грамм. Блюда нужно подавать в тушеном, вареном или протертом виде. Разрешается приготовление на пару, без добавления жира. Питание должно быть частым, небольшими порциями. Ограничений в приеме воды нет.
В период обострения следует максимально щадить ЖКТ. Для этого нужно строго соблюдать все рекомендации лечащего врача. В среднем специальная диета назначается на 3—5 дней. Этого достаточно для снятия острых симптомов.
Консервативное лечение
При неэффективности лечебного питания, а также при выявлении сопутствующих заболеваний ЖКТ необходим курс антибактериальных препаратов.
Доза и продолжительность курса подбирается врачом индивидуально. Цель антибиотиков уменьшить количество патогенных микроорганизмов. При усилении дисбактериоза проводится восстановление микрофлоры при помощи пробиотиков и пребиотиков.
При согласовании с врачом, в качестве дополнительного лечения могут использоваться лечебные растительные сборы. Они помогают справиться с воспалением, уменьшить боль и справиться с диареей.
При обнаружении в анализах глистов и простейших, рекомендуется курс противопаразитарной терапии. Иногда целесообразно применение сорбентов и кишечных антисептиков.
Воспалительный процесс в нижних отделах кишечника хорошо купируется при помощи местного противовоспалительного лечения. С этой целью назначаются анальные свечи и микроклизмы. Они помогают не только отрегулировать моторную функцию кишечника, но и оказывают местное обезболивающее и бактерицидное действие.
Если пациент жалуется на запоры, показаны слабительные препараты, свечи или клизмы. Для улучшения местных иммунных сил могут назначаться витамины, иммуностимулирующие препараты.
Оперативный метод лечения
Операция рекомендуется только в исключительных случаях, когда существует риск для жизни человека. К ним относятся все осложнения колита — развитие перитонита, разрыв кишечника, внутреннее кровотечение.
Относительными показаниями к оперативному лечению может стать частичная непроходимость кишечника или отсутствие положительной динамики при проведении медикаментозной терапии.
Часто оперативное вмешательство проводится при запущенном язвенном колите. Для этого проводится колопроктэктомия — радикальное удаление толстой кишки.
Кишечный колит: прогноз и профилактика
При своевременном обращении за медицинской помощью и соблюдение предписанной диеты и лечения прогноз благоприятный. После снятия острого периода полностью восстанавливается работоспособность и улучшается самочувствие.
Но для увеличения продолжительности периода ремиссии человеку с колитом нужно правильно питаться на протяжении всей жизни. Исключено долгое голодание или соблюдение жестких диет. Следует забыть про перекусы на бегу, фастфуд, а также жирную, острую и копченую пищу.
Также необходимо вовремя пролечивать все заболевания ЖКТ. Женщинам важно посещать ежегодно гинеколога, чтобы выявить на начальной стадии воспалительные заболевания в органах малого таза.
Рекомендовано проходить санаторно-курортное лечение в оздоровительных учреждениях, которые специализируются на патологиях ЖКТ.
Повышайте иммунитет, исключите вредные привычки. Старайтесь избегать длительных стрессов. Если вы подозреваете у себя колит, лечение должен назначать только гастроэнтеролог после тщательного обследования.
