Воспаление тощей кишки еюнит

Еюнит – полиэтиологическое заболевание тощей кишки, которое характеризуется развитием воспалительно-дистрофических процессов, атрофией слизистой оболочки, нарушением всасывательной и пищеварительной функций.
Как самостоятельное заболевание еюнит встречается крайне редко и вызывает трудности в диагностике. Обычно воспаление тощей кишки сочетается с поражением подвздошной и двенадцатиперстной кишок, что входит в общее понятие «энтерит».
Классификация
По этиологии
1. Первичные:
-
 инфекционные;
инфекционные; - токсические;
- паразитарные;
- аллергические;
- медикаментозные;
- лучевые;
- алиментарные;
- постоперационные;
- врожденные аномалии кишечника и ферментопатии;
- при недостаточности дуоденального сосочка.
2. Вторичные (возникают на фоне других заболеваний).
По характеру морфологических изменений
- без атрофии;
- с умеренной частичной атрофией ворсин;
- с субтотальной атрофией ворсин.
По клиническому течению
Применительно к хроническому еюниту:
- легкое течение;
- среднетяжелое течение;
- тяжелое течение.
Симптомы
Симптомы острого и хронического еюнита сильно отличаются. Если при острой форме заболевания преобладают кишечные проявления, интоксикационный синдром, явления обезвоживания, то при хронической на первый план выходят общие симптомы, обусловленные нарушением всасывания с развитием белковой, поливитаминной недостаточности.
Острое течение
-
 повышение температуры (вплоть до 38-39 °С);
повышение температуры (вплоть до 38-39 °С); - общая слабость, недомогание, боль в мышцах, суставах, костях;
- тошнота, рвота;
- диарея (стул обильный, водянистый, до 15 раз в сутки);
- спастическая боль в верхней части живота;
- симптомы дегидратации (сухость во рту, снижение тургора кожи, при тяжелом обезвоживании – судороги, кома).
Хроническое течение
- расстройство стула (характерно выделение большого количества кала, частота стула 1-3 раза в день);
- стеаторея (кал глинистый, кашицеобразный, плохо смывается);
- боль в области пупка, обычно неинтенсивная;
- метеоризм;
- функциональный демпинг-синдром (после употребления продуктов, богатых углеводами, появляются тахикардия, тремор рук, потливость);
- общая слабость, недомогание;
- отсутствие аппетита;
- ухудшение памяти;
- головокружение, головная боль;
- изменение кожи (сухость, шелушение, пигментные пятна, снижение тургора и эластичности, бледный или сероватый цвет);
-
 ломкость ногтей, койлонихии;
ломкость ногтей, койлонихии; - выпадение волос;
- отпечатки зубов на языке, малиновый язык;
- похудение;
- атрофия мышц, снижение мышечной силы;
- судороги в конечностях;
- остеопороз;
- повышенная кровоточивость (частые носовые кровотечения, кровоточивость десен);
- «заеды» в уголках рта;
- парестезии.
Причины
-
 Кишечные инфекции. Кишечные инфекции чаще всего становятся причиной острого воспаления тощей кишки. Главенствующая роль принадлежит ротавирусам, энтеровирусам, сальмонелле, кампилобактериям. В некоторых случаях, после перенесенной острой кишечной инфекции, еюнит переходит в хроническую форму. Хронизации процесса может способствовать глистная инвазия (лямблиоз, аскаридоз, стронгилоидоз).
Кишечные инфекции. Кишечные инфекции чаще всего становятся причиной острого воспаления тощей кишки. Главенствующая роль принадлежит ротавирусам, энтеровирусам, сальмонелле, кампилобактериям. В некоторых случаях, после перенесенной острой кишечной инфекции, еюнит переходит в хроническую форму. Хронизации процесса может способствовать глистная инвазия (лямблиоз, аскаридоз, стронгилоидоз). - Алиментарный фактор. Погрешности в питании сами по себе не являются причиной еюнита, однако они предрасполагают к возникновению заболевания. Развитию еюнита способствуют преобладание в рационе высокоуглеводистой пищи, злоупотребление острыми приправами, питание всухомятку.
- Злоупотребление алкоголем. Токсическое действие алкоголя на слизистую оболочку вызывает функциональные нарушения, тем самым ведет к развитию хронического еюнита.
- Пищевая аллергия. Наиболее аллергенными считаются коровье молоко, орехи, рыба, шоколад.
- Воздействие некоторых лекарств и токсинов. Токсическое действие на тонкий кишечник оказывают ртуть, фосфор, свинец, мышьяк, цинк. Развитию хронического еюнита способствует длительное лечение нестероидными противовоспалительными препаратами, цитостатиками, глюкокортикостероидами.
- Ионизирующее излучение. Лучевой энтерит, в большинстве случаев, развивается во время лучевой терапии при злокачественных заболеваниях органов малого таза и брюшной полости.
- Недостаточность большого дуоденального сосочка. Из-за недостаточности сосочка 12-перстной кишки желчь постоянное вытекает в кишечник, что способствует развитию еюнита.
-
 Перенесенные операции на органах желудочно-кишечного тракта. В развитии еюнита наибольшее значение имеют операции на желудке (резекция, ваготомия, наложение гастростомы).
Перенесенные операции на органах желудочно-кишечного тракта. В развитии еюнита наибольшее значение имеют операции на желудке (резекция, ваготомия, наложение гастростомы). - Ишемия стенки тонкой кишки. Хроническая ишемия нарушает способность слизистой оболочки к регенерации и способствует возникновению дистрофических изменений в тощей кишке.
- Сопутствующая патология. Вторичный еюнит может развиваться на фоне других заболеваний ЖКТ (при гастродуоденальных язвах, гепатитах, циррозе печени, болезнях билиарного тракта, поджелудочной железы), при тяжелой почечной недостаточности с развитием уремии; при экземе; псориазе; эндокринной патологии (сахарный диабет, тиреотоксикоз); системных заболеваниях соединительной ткани; сердечно-сосудистых заболеваниях; иммунодефицитах.
Диагностика
Диагностический минимум при еюните включает:
-
 Общеклинические анализы крови и мочи.
Общеклинические анализы крови и мочи. - Биохимический анализ крови: уровень общего белка и отдельных его фракций, электролитов, глюкозы, билирубина, печеночных ферментов, мочевины, креатина, общего холестерина, триглицеридов
- Копрологическое исследование (анализ кала).
- Бактериологический анализ кала.
- Специализированные тесты для оценки всасывательной способности кишечника (Д-ксилозный, водородный тесты, тест с мечеными липидами, альбумином).
- Определение активности ферментов в содержимом 12-перстной кишки.
- Рентгенологическое исследование желудка и кишечника.
- ФГДС, колоноскопия.
- УЗИ органов брюшной полости.
- Биопсия тощей кишки.
Полное исследование тонкого кишечника можно провести с помощью капсульной эндоскопии. Это относительно новая методика, и она не входит в перечень обязательных мероприятий. Позволяет выявить патологию, недоступную для других способов диагностики.
Лечение
Диета
При еюните рекомендовано придерживаться диеты №4 по Певзнеру, в зависимости от активности воспалительного процесса и фазы заболевания применяются модификации основной диеты (4а, 4б, 4в).

Лечебное питание предусматривает ограничение в рационе жиров и углеводов, химических и механических раздражителей слизистой. Питание дробное, 5- 6 раз в день. Блюда подаются в вареном виде или приготовленные на пару.
| Рекомендуемые блюда | Нерекомендуемые блюда |
|
|
Препараты
- Средства для регидратации:
- растворы для пероральной регидратации (Регидрон, Нормогидрон, Гастролит);
- растворы для внутривенного введения (физиологический раствор, 5% раствор глюкозы).
- Антибактериальная терапия. Показания для назначения антибиотиков очень ограничены. Применяются они лишь при некоторых инфекциях, в особенности при микробной контаминации тонкой кишки. Препарат выбирается только после определения возбудителя инфекции.
- Вяжущие и обволакивающие средства (Де-нол, Вентрисол). Препараты этой группы формируют защитную пленку на слизистой оболочке и уменьшают воспаление.
- Энтеросорбенты (Смекта, активированный уголь, Полифепан). Применяются при остром и обострениях хронического еюнита, сопровождающихся выраженным интоксикационным синдромом.
- Спазмолитики (Мебеверин, Дюспаталин, Спазмомен). Назначаются при выраженном болевом синдроме.
- Противодиарейные препараты (Лоперамид, Имодиум). Применяются при нарушении моторики кишечника, обострениях еюнитов, однако при кишечных инфекциях от них следует отказаться.
- Ферментные препараты (Фестал, Панзинорм, Мезим, Креон, Панкреатин). Применяются для улучшения функции пищеварения и всасывания.

Народные средства
-
 для нормализации кишечной микрофлоры применяют соки и отвары из черники, шиповника, малины, земляники, клюквы;
для нормализации кишечной микрофлоры применяют соки и отвары из черники, шиповника, малины, земляники, клюквы; - спазмолитическим, обезболивающим действием обладают настои и отвары ромашки, зверобоя, мяты, календулы, тысячелистника, шалфея;
- вяжущий, антидиарейный и противовоспалительный эффекты оказывают отвары и настои зверобоя, плодов ольхи и черемухи, коры дуба.
Прогноз для жизни и профилактика
Прогноз для жизни при еюните благоприятный, тяжелые нарушения всасывания развиваются крайне редко.
Меры профилактики сводятся к коррекции питания, отказу от алкоголя, рациональному использованию лекарственных препаратов, своевременной диагностике и лечению сопутствующих заболеваний.
Еюнит – это острый или хронический воспалительный процесс в тощей кишке, который сопровождается нарушением переваривания и всасывания пищи, моторики данного отдела кишечника, его заселением патогенными микроорганизмами, вторичными иммунными и метаболическими нарушениями. Основными признаками являются диарея, боль в животе, энтеральная недостаточность, интоксикация. Диагностика основана на характерной клинической картине, данных бактериологического и иммунологического обследования, а также гистологической оценке биоптатов слизистой тощей кишки. Лечение направлено на регидратацию, коррекцию микробиоценоза кишечника, при инфекционной природе еюнита требуется антибактериальная терапия.
Общие сведения
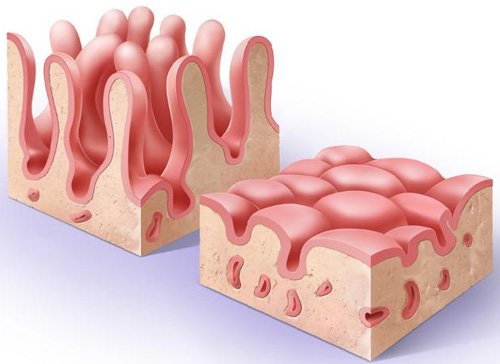
Еюнит – патологическое состояние, характеризующееся воспалительным процессом в тощей кишке с поражением ворсинчатого аппарата и нарушением пищеварительных функций данного отдела кишечника. Довольно редко встречается как самостоятельное заболевание, обычно сочетается с воспалением других отделов кишечника (дуоденитом, илеитом).
Гистологическая картина при данной патологии отличается отеком и укорочением ворсинок, сглаженностью клеток эпителия и их последующей атрофией на фоне умеренных признаков воспаления. В клинической гастроэнтерологии постановка диагноза «еюнит» весьма затруднительна, поскольку не существует значимых диагностических признаков, позволяющих отличить данное заболевание от интестинальных энзимопатий (лактазной недостаточности, целиакии). Именно поэтому часто возникают диагностические ошибки.
Еюнит
Причины еюнита
Рассматривая причины патологии, следует четко разделить острую и хроническую форму заболевания. Острый еюнит – это в подавляющем большинстве случаев инфекционная патология, возникающая вследствие пищевых отравлений. Обычно такая форма еюнита сочетается с гастритом, дуоденитом и сопровождается выраженной диареей, лихорадкой, интоксикационным синдромом. Наиболее частые возбудители – группа тифо-паратифозных микроорганизмов, сальмонеллы, холерный вибрион и другие.
Реже острый еюнит возникает при отравлениях грибами, некоторыми видами варенья из косточковых культур, употреблении слишком грубой пищи, большого количества приправ, а также крепких алкогольных напитков. Воспаление тощей кишки может быть одним из проявлений аллергической реакции организма на поступающие в желудочно-кишечный тракт вещества (продукты или фармакопрепараты).
Хронический еюнит рассматривают как заболевание с множественными этиологическими механизмами. Основная роль в его развитии отводится алиментарным факторам, систематическому отравлению свинцом или фосфором (может быть на производстве), нарушениям иммунной системы, инфекциям и действию ионизирующего излучения. Особенностью данной формы заболевания является заселение бактериями тощей кишки, которая в норме стерильна. Однако патогенное действие такая флора оказывает исключительно при наличии местных и общих предпосылок. Повреждать ворсинчатый аппарат тощей кишки может длительный прием таких препаратов, как антибиотики, противовоспалительные и химиотерапевтические средства.
К редким формам кишечной патологии, сопровождающейся признаками воспаления тощей кишки, относится болезнь Уиппла. Это заболевание характеризуется выраженной диареей и резким снижением веса на фоне лимфоаденопатии, поражения суставов и кожной сыпи различного типа. Считается, что причины данного заболевания кроются в иммунологических нарушениях в сочетании с попаданием в ЖКТ инфекционных агентов (бактероидов, коринебактерий, гемолитических стрептококков).
Патогенез
В основе патогенеза еюнита лежит повреждение барьерных механизмов слизистой оболочки, в результате чего снижается активность ферментативных систем, участвующих в заключительных этапах расщепления поступающих в кишечник нутриентов (белков, жиров и углеводов). Повышается осмотическое давление содержимого кишечника, развивается гиперэкссудация жидкости в его просвет.
Симптомы еюнита
Клиническая картина острой и хронической формы существенно отличается. Острый еюнит всегда начинается с бурной симптоматики: обильной диареи, тошноты, рвоты, часто имеет место гипертермия. Частота стула может достигать пятнадцати раз в сутки. Пациент ощущает выраженную общую слабость. При значительной потере жидкости возникают характерные симптомы дегидратации: сухость кожи и слизистых, снижение тургора тканей. В тяжелых случаях возможны судороги, нарушение сознания, а также ДВС-синдром. Часто пациентов беспокоят боли в верхних отделах живота, отсутствие аппетита. Такое течение может осложниться сосудистой недостаточностью.
Клиническая картина хронического процесса характеризуется сочетанием местного и общего кишечных синдромов. Местные энтеральные проявления еюнита обусловлены поражением ворсинчатого аппарата с нарушением пристеночного и полостного пищеварения, бродильными и гнилостными процессами. Типичными местными признаками являются диарея до пяти раз в сутки с полифекалией; испражнения кашицеобразные, пенистые, за счет нередуцированного билирубина имеют зеленоватый оттенок. Также характерна стеаторея (большое количество жира в каловых массах), креаторея (непереваренные мышечные волокна).
Общие клинические признаки вызваны поступлением в системный кровоток из тощей кишки большого количества токсинов вследствие значительного повышения проницаемости слизистой и развития дисбактериоза. Из-за нарушенного переваривания пищи и всасывания питательных веществ (мальабсорбции) развивается энтеральная недостаточность – снижается усвоение белков, углеводов и жиров, микроэлементов, витаминов.
Хронический еюнит сопровождается болевым синдромом. Боль чаще локализуется в околопупочной области, верхних отделах живота, имеет тупой или ноющий характер. Пациентов беспокоит сильное вздутие живота, интенсивное урчание, после которого боль на некоторое время уменьшается.
Диагностика
Несмотря на то, что еюнит имеет выраженную клиническую симптоматику, постановка такого диагноза обычно затруднительна. В первую очередь, связано это с тем, что изолированное поражение тощей кишки встречается крайне редко. Во-вторых, трудности верификации вызваны тем, что для исключения энзимопатий, имеющих сходную клинику, и определения состояния слизистой тощего отдела кишечника обязательно требуется гистологическое исследование стенки кишки.
Консультация гастроэнтеролога, а в случае острой патологии — инфекциониста позволяет выявить характерные для еюнита симптомы и жалобы. При объективном обследовании пациента специалист может обнаружить сухость кожных покровов, языка, снижение тургора кожи. При пальпации живота определяется болезненность в верхних отделах, выраженное урчание. Специфическими признаками еюнита являются симптомы Погреса (болезненность при глубокой пальпации живота левее и выше пупка) и Штернберга (боль при прощупывании области брыжейки тощей кишки).
Для определения этиологии еюнита в случае острого процесса проводится бактериологическое исследование каловых и рвотных масс, иммунологические методы, выявляющие антитела к специфическим возбудителям. В общем анализе крови изменения определяются редко: возможен незначительный нейтрофильный лейкоцитоз, а при тяжелом обезвоживании – признаки гемоконцентрации (уменьшения количества жидкой части крови относительно форменных элементов).
Для окончательной постановки диагноза требуется проведение биопсии слизистой оболочки тощей кишки. Забор участка слизистой выполняется в ходе эзофагогастродуоденоскопии – эндоскоп может быть введен и в начальные отделы тонкого кишечника. В биоптате на фоне умеренных воспалительных изменений определяется уплощение эпителия с выраженной отечностью и укорочением ворсинок.
Лечение еюнита
Лечение пациентов с острым процессом проводится в условиях инфекционного отделения, при хронической форме – амбулаторно или в отделении гастроэнтерологии. Основа терапии – проведение регидратационных мероприятий, диетотерапия (легкая хорошо усваиваемая пища с исключением острых, экстрактивных блюд), при инфекционной этиологии требуется антибиотикотерапия.
Регидратация начинается с использования специальных оральных растворов, причем пациент должен выпивать жидкость в количестве, превышающем потери примерно в полтора раза. Улучшение общего самочувствия, уменьшение жажды являются признаками достаточной регидратации. В тяжелых случаях растворы вводятся парентерально.
В случае бактериальной природы еюнита назначается лечение антибиотиками. С целью уменьшения процессов гниения и брожения, ускорения выведения токсинов обязательно применяются энтеросорбенты. Для нормализации моторики тонкого кишечника и уменьшения болевого синдрома при еюните используются селективные спазмолитики (отилония бромид, мебеверин и другие). Лечение также должно обязательно включать пребиотики и пробиотики, нормализующие микрофлору кишечника.
Прогноз и профилактика
Прогноз определяется формой патологии. Хронический еюнит обычно хорошо поддается терапии, крайне редко развивается синдром нарушения всасывания средней и тяжелой степени. При острой форме прогноз зависит от этиологии, степени дегидратации и своевременности оказания специализированной помощи.
Профилактика заключается в соблюдении норм личной гигиены, рациональном питании с исключением химически и механически агрессивных блюд. Категорически нельзя бесконтрольно принимать лекарственные препараты, которые могут повреждать стенку кишечника и другие органы. При остром еюните важна общественная профилактика: пациент в период заболевания должен использовать индивидуальную посуду и полотенца, а лица, работающие в пищевой промышленности, должны быть отстранены до полного выздоровления и бактериологического подтверждения отсутствия носительства инфекционных агентов.
