Воспаление в лонных костях
 | Ренат К.м.н., doctorren@mail.ru |
Остеомиелит лобковых костей после
урологических операций возникает
редко, и, как следствие, изучен мало.
Но, тем не менее, большинство урологов
хотя бы раз за свою карьеру
сталкивались с такой проблемой,
иногда даже не подозревая этого.
В литературе можно встретить два часто
употребляемых термина: остеит и остеомиелит
лобковых костей. Многие скажут, что это
синонимы и окажутся неправы.
Остеит лонных костей – это неинфекционное
воспаление симфиза без четкой этиологии.
Остеомиелит лонных костей –
инфекционное воспаление костной ткани.
В литературных источниках болезнь может
фигурировать под разными названиями:
инфекционный остеит лонных костей, остеомиелит лонных костей, септический
артрит лонного сочленения, что порой
вносит путаницу.
По обобщенным данным, остеомиелит
развивается в 0,3–3,5 % случаев (Millin, 1949,
Stachler, 1959). Из-за редкой встречаемости
данная проблема достаточно скромно
освещена в российской и международной
литературе. Малая осведомленность врачей
затрудняет своевременную диагностику
и правильное лечение пациентов с таким
заболеванием. А отсутствие своевременного
лечения может привести к костной
деструкции с нестабильностью таза, что
требует хирургического вмешательства,
в некоторых случаях возникает сепсис.
Дифференциальный диагноз между остеитом
и остеомиелитом может быть затруднителен.
Самая распространенная жалоба в обоих
случаях – боль при нагрузке в тазу различной
локализации, иногда псевдорадикулярная.
Клиническая картина
Как правило, пациенты и с остеитом,
и с остеомиелитом лонных костей жалуются
на боль в надлобковой области, локальную
или иррадиирующую в паховую область. Они
наклоняются вперед при стоянии
или при ходьбе, так как прямые либо
приводящие мышцы живота спазмированы.
В начале заболевания болевые ощущения
усиливаются при нагрузке и уменьшаются
в покое, но впоследствии болевой симптом
носит перманентный характер. При остеите
боль остается на низком уровне, но при остеомиелите постепенно возрастет. На ранних
стадиях болевые ощущения одинаковые.
Этиология и патогенез
Этиология остеита лобковых костей достоверно неизвестна. Она часто бывает связана
с чрезмерными нагрузками на опорно-двигательный аппарат, ревматоидным артритом,
урологическими или гинекологическими
манипуляциями, травмами, беременностью
и родами. Систематические исследования
редки, так как большинство публикаций
носят обзорный характер, или сообщают
о клиническом случае. Остеомиелит лонных костей, как правило, развивается после таких
урологических операций, как простатэктомия, аденомэктомия, трансуретральная
резекция предстательной железы, после
операций по устранению недержания мочи
у женщин. Непредвиденные ситуации
во время операции, к примеру, обширное
кровотечение, мешающее приданию капсуле
должной герметичности, увеличивают риск
развития болезни. Однако в этой
закономерности встречаются исключения.
Combs в 1998 г. описал бактериальный
остеомиелит лонных костей у штангиста
без инвазивной травмы, хотя с большей
долей вероятности у спортсмена можно
было ожидать остеит лонных костей.
Из этого примера видно, что анамнез
заболевания не может автоматически
ответить на вопрос о дифференциальном
диагнозе.

Остеомиелит лонных костей (а), очаг деструкции левой лобковой кости (б)
Сравнение особенностей остеомиелита и остеита лобковых костей
| Признак | Остеомиелит лонных костей | Остеит лонных костей |
| Основная особенность | Инфекционный | Воспалительный |
| Рост бактериальной флоры | Положительно | Отрицательно |
| Лечение | Антибиотики, НПВС, покой, оперативное лечение при осложнениях | Покой, НПВС, стероиды |
| Причины | Оперативные вмешательства на тазовых органах, роды, заболевания органов брюшной полости | Травма, оперативные вмешательства на тазовых органах, роды, перегрузки опорно-двигательного аппарата |
| Клинические проявления | «Утиная» походка, боль в надлобковой области, болезненное отведение бедра, лихорадка | «Утиная» походка, боль в надлобковой области, болезненное отведение бедра, лихорадка |
| Диагностика | Рентгенография, МРТ, КТ, остеосцинтиграфия | Рентгенография, МРТ, КТ, остеосцинтиграфия |
Патогенез остеомиелита неизвестен.
Многие авторы предполагают гематогенную
диссеминацию после абдоминальных,
урологических или гинекологических
операций. Местное распространение
инфекции также не исключается. Однако
попытки воспроизвести остеомиелит
на собаках путем введения бактериальной
суспензии в лобковые кости оказались
безуспешными. У диабетиков и пациентов
с иммунодефицитом риск развития
остеомиелита более высокий.
Диагностика
Правильная постановка диагноза зачастую
затягивается. Коксартроз, остеохондроз,
цистит, простатит, паховая грыжа, спазм
приводящих мышц – это лишь часть
заболеваний, которые перебирает уролог,
перед тем как прийти к истине. Правильный
алгоритм действия врача, к которому
обратился пациент с характерными симптомами, заключается в направлении больного
на УЗИ органов малого таза, а также на рентгенологическое исследование. На ранних
стадиях остеита и остеомиелита рентгенография ничем не примечательна, но при
продолжительном процессе появляются
различия. При остеите отмечаются размытость
контуров костей и очаги деминерализации,
периостит. Остеомиелит возникает в одной
из ветвей с последующим разрушением
костной ткани.
Параллельно с этим проводится лабораторная
диагностика. Некоторую информацию
способен дать общий анализ крови. При
остеите лобковых костей уровень С-реактивного белка, скорость оседания эритроцитов,
количество лейкоцитов нормальные или
незначительно повышены. При остеомиелите
эти параметры, как правило, повышены. Также
рекомендуется определять ревматоидный фактор и другие показатели воспаления.
Биохимический анализ крови остается
без изменений.
Остеосцинтиграфия и МРТ более чувствительны,
чем обычная рентгенография, особенно если
болезнь находится на ранней стадии. Трехфазное сканирование костей очень полезно
в дифференциальной диагностике остеита
и остеомиелита. Увеличение поглощения
во всех трех фазах характерно для остеомиелита
лонных костей, в то время как для остеита –
только в первой и отсроченной фазе. В самых
ранних стадиях остеомиелита процесс может
затрагивать только одну сторону.
Порой бывают необходимы агрессивные
диагностические исследования. Биопсия
выполняется, если диагноз после неинвазивных
диагностических процедур и лабораторной
диагностики остается неясным. Биопсия
под УЗИ-контролем симфизиального
пространства и костной ткани является
стандартной процедурой. Образцы ткани
используют для культивирования даже
на фоне антибактериальной терапии, а также
для гистологического исследования.
Наиболее частым возбудителем является
S. aureus, реже встречаются Pseudomonasa
eruginosa, Escherichia coli, анаэробная
микрофлора, Salmonella species, Streptococcus
species и Brucellas pecies. В частности, в Москве распространенным
возбудителем является синегнойная палочка.
При остеите лонных костей по данным
гистологического з аключения отмечаются
умеренные признаки воспаления (плазматические клетки и лимфоциты). В тяжелых
случаях наличествуют полиморфноядерные
лейкоциты. В острый период остеомиелита
гистологичес кие особенности включают:
грануляционную ткань, области некрозов
с образованием секвестров. При хроническом
течении остеомиелита лонных костей
отмечаются аналогичные изменения, однако
также присутствует снижение васкуляризации
и увеличение склеротиче ских изменений.
Лечение
Лечение остеомиелита основано на внутривенном введении антибиотиков согласно
микробному пейзажу, выявленному при
посеве, и антибиотикограмме. Если, несмотря
на специфическое лечение антибиотиками,
отмечается прогрессирование заболевания –
выполняют хирургическую обработку раны
с удалением секвестров и имплантацией
гранул с антибиотиками. После лечения
назначаются контрольные визуализирующие
исследования.
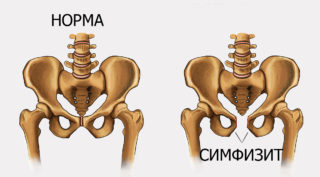
Смыкание тазовых костей в передней части тела образует лонное сочленение. Оно формируется сращиванием парной лобковой кости с помощью хрящевидного диска – лобкового симфиза. Полусуставное сочленение укреплено прочными связками, имеет весьма ограниченную подвижность.
Появление стреляющих болей в лобковой области, отдающих в спину и живот, обуславливается развитием патологических изменений в виде размягчения, расхождения и даже разрыва лонного сочленения. Сдвиг и усиленная подвижность лобковых костей в сопровождении болевых ощущений именуется симфизиолизом. Патология часто сопровождается воспалительным процессом в окружающих тканях – симфизитом, что является традиционным названием заболевания.
Причинные факторы и классификация заболевания
 Наиболее часто пусковым механизмом развития дисфункций лонного сочленения у женщин является беременность и родовой процесс. Выраженность патологии имеет разную степень и находится в зависимости от общего состояния, строения тазовых костей, размера плода. Основным причинным фактором неприятной симптоматики у беременных является выработка организмом гормона релаксина, вызывающего чрезмерную подвижность тазовых сочленений. Кроме этого симфизиолиз формируется под воздействием других провоцирующих факторов:
Наиболее часто пусковым механизмом развития дисфункций лонного сочленения у женщин является беременность и родовой процесс. Выраженность патологии имеет разную степень и находится в зависимости от общего состояния, строения тазовых костей, размера плода. Основным причинным фактором неприятной симптоматики у беременных является выработка организмом гормона релаксина, вызывающего чрезмерную подвижность тазовых сочленений. Кроме этого симфизиолиз формируется под воздействием других провоцирующих факторов:
- Врожденная патология соединительных тканей. Люди с такой особенностью еще в детстве страдают частыми вывихами, суставной гипермобильностью. Беременная женщина с диагнозом тканевой дисплазии имеет более острые дискомфортные ощущения в области симфиза.
- Недостаток кальция. При дефиците микроэлемента усиливается риск переломов в период беременности.
- Почечные патологии. При активном выделении с мочой минеральных веществ и белковых соединений происходит интенсивное размягчение симфиза.
- Пережитое повреждение тазовой области и многократные роды.
Классификация
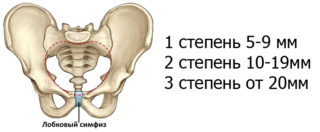 Чтобы систематизировать формы симфизилиоза, сформировавшегося в период беременности, разработана классификация по трем степеням тяжести патологии. Она основана на взаимосвязи ширины раздвижения лонной кости с симптоматической картиной поражения:
Чтобы систематизировать формы симфизилиоза, сформировавшегося в период беременности, разработана классификация по трем степеням тяжести патологии. Она основана на взаимосвязи ширины раздвижения лонной кости с симптоматической картиной поражения:
- расхождение от 5 до 9 мм соответствует I степени;
- от 1 до 1,9 см – II степени;
- более 2-х см – III степени.
Каждый случай требует индивидуального лечебного подхода. Терапия при легкой степени заболевания будет иметь существенные отличия от тактики лечения более серьезных форм.
Симптоматика заболевания
Основное проявление симфизита – болевые ощущения от легкого дискомфорта до нестерпимых болей с локализацией в зоне лобка.
В случаях развития первой стадии заболевания жалобы от женщин поступают редко. Расхождение лонной кости определяется с помощью пальпации и подробного анамнеза. Окончательная постановка диагноза происходит после УЗИ и рентгена.
 Усиление болевых ощущений в области лона, отдающее в спину на крестцовое сочленение, возникающие трудности при ходьбе свидетельствуют о сдвиге лобковой кости II степени. При тяжелых поражениях симптоматика заболевания выражена более ярко.
Усиление болевых ощущений в области лона, отдающее в спину на крестцовое сочленение, возникающие трудности при ходьбе свидетельствуют о сдвиге лобковой кости II степени. При тяжелых поражениях симптоматика заболевания выражена более ярко.
Беременной женщине следует обязательно проконсультироваться с врачом в случаях:
- нарушений ночного отдыха от болевых прострелов;
- возникновения при передвижениях болей и щелкающих звуков в тазобедренных суставах;
- усиления боли при давлении на лонную кость;
- появления серьезных трудностей с поднятием ног и хождением по лестничным пролетам;
- появления отеков и тяжести внизу живота.
Симфизиолиз и его симптомы в каждой стадии имеют свои особенности, но определение степени тяжести заболевания – прерогатива врача.
Диагностические мероприятия
При посещении гинекологической консультации врач после визуального осмотра выпишет направления на диагностические процедуры. Всем женщинам рекомендуется проведение:
- ультразвукового исследования лонной кости с целью определения величины расширения лобкового симфиза;
- рентгенографии тазовых костей: данный метод чаще назначается после рождения ребенка при признаках симфизного разрыва, женщинам в положении иногда назначают процедуру рентгенпельвиометрии – измерения тазового объема;
- МРТ, КТ для контроля эффективности лечебного процесса и выявления других патологий.
Дифференциальная диагностика
При возникновении сомнений в точности диагноза специалист проведет дифференциальную диагностику с назначением дополнительных обследований для исключения других причин лобковых болей.
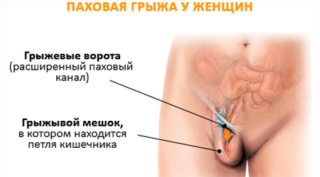 Воспаление лобковой кости у женщины могут вызвать:
Воспаление лобковой кости у женщины могут вызвать:
- артрит;
- остеомелит;
- паховая грыжа.
Остеомиелит лобковой кости у женщин обнаруживается достаточно редко, вызывается стафилококковой инфекцией. Симптомы остеомиелита лобковой кости схожи с проявлениями с симфизиолиза и выражаются в припухлости и болезненности лобка, увеличении температурных показателей. Такие же поражения тазовых костей вызывают инфекции сифилиса и туберкулеза.
Грыжа над лобковой костью у женщин диагностируется еще реже, т. к. считается заболеванием мужчин. Однако после родовой деятельности появляется и у слабого пола. Ее проявление провоцирует физическая нагрузка. Женщина испытывает болевые и дискомфортные ощущения.
Артрит лобковой кости становится причиной сильных болей, локализующихся в паховой области. Формирование патологии связано с разрушением симфиза. Большие физические нагрузки провоцируют деструкцию его структуры и образование остеофитов с развитием воспалительного процесса. Симптомы артрита лобковой кости проявляются постоянной резкой болью, отдающей в бедро и колено, ограничением двигательной функции.
Все перечисленные заболевания сопровождаются отечностью лобковой зоны, но вызвать сильный локальный отек лобковой кости может травмирование паховой зоны, которое отдается резкой болью, температурными скачками и развитием кровоподтека. Кроме этого, образование локальной припухлости может быть обыкновенным жировиком (липомой), спровоцированным нарушением гормонального баланса в период беременности. Жировое новообразование безболезненно, его перерождение в злокачественную стадию может произойти в результате длительного травмирующего воздействия.
Способы лечения
Небольшой сдвиг и воспаление лобковой кости у женщины – явления характерные для периода беременности. Они не требуют особого лечения и проходят в течение года после родов. При симфизиолизе II, III степени необходима квалифицированная помощь медиков.
Лечение при беременности
Дородовый бандаж-корсет
Для облегчения симптоматики заболевания следует придерживаться несложных правил:
- ограничить продолжительность пеших прогулок и путешествий по лестничным маршам;
- стараться равномерно распределять вес в стоячем и сидячем положении;
- употреблять продукты с богатым содержанием кальция (в последнем триместре микроэлемент не рекомендуется);
- контролировать вес — лишние килограммы провоцируют усиление болевых ощущений;
- носить дородовый тазовый бандаж при симфизите, он уменьшит давление и болевые ощущения.
Процесс лечения должен проходить с контролем гинеколога и специалиста ортопеда-травматолога.
Послеродовая терапия
Лечение послеродового симфизиолиза имеет целью:
- снизить болевые ощущения;
- исключить провоцирующие факторы;
- исправить патологию лонной кости.
Для обезболивания рекомендуется применение:
- «Кеторола»;
- «Баралгина»;
- «Но-шпы»;
- «Парацетамола».
Применять препараты следует с осторожностью, особенно при грудном вскармливании.
Для исключения возможных осложнений, в зависимости от тяжести патологии, рекомендуется значительно снизить повседневную загруженность и придерживаться полупостельного режима. Это необходимо для покоя лонного сочленения.
Для восстановления симфизита потребуется послеродовый бандаж, ношение которого уменьшит межкостный промежуток. При тяжелой патологии возможно применение костылей или трости. В дополнение назначаются физиотерапевтические процедуры массажа, электрофореза и курса индивидуальных упражнений.
Профилактика патологий лобковой кости
 Специальной профилактики симфизиолиза нет, но соблюдение простых правил значительно снизит риск его возникновения:
Специальной профилактики симфизиолиза нет, но соблюдение простых правил значительно снизит риск его возникновения:
- придерживаться правильного питания: употреблять пищу, обогащенную полезными микроэлементами и витаминами;
- своевременно посещать гинекологический кабинет;
- больше гулять и ходить в дородовом бандаже;
- делать лечебную гимнастику;
- выбрать рациональную методику родов, оценив противопоказания к естественному процессу.
При появлении болей в тазовой и лобковой зоне не нужно делать попыток самостоятельной диагностики, следует незамедлительно проконсультироваться со специалистами – гинекологом, хирургом, ортопедом-травматологом.
Беременность – это особое состояние женщины, при котором все органы и ткани претерпевают изменения. Не является исключением и опорно-двигательный аппарат будущей мамы. Очень ощутимые перемены происходят в костях таза, которые образуют «канал» для рождения малыша.
Как устроен женский таз?
Таз — это замкнутое кольцо, состоящее из тазовых костей, крестца и копчика. Тазовые кости, в свою очередь, состоят из лонных, седалищных и подвздошных костей. Женский таз, помимо поддержки внутренних органов, обладает очень важной функцией: проведение ребенка при родах. В связи с этим все связки и хрящи таза имеют особенность: они «размягчаются». Лонное сочленение, где находится хрящ, также становится более подвижным и мягким под действием особого гормона – релаксина. Это позволяет немного подстроить размеры таза к окружности головки малыша.
Что такое симфизит?
Дословно симфизит при беременности– это воспаление лонного сочленения. Оно встречается не так уж часто. В период ожидания малыша правильнее употреблять термин «симфизиопатия».
- Он означает излишнее размягчение хряща, увеличение расстояния между костями более 0,5см.
- У небеременной женщины расстояние между лонными костями составляет примерно 0,2 см.
- В возрасте 18-20 лет оно может быть несколько увеличено (до 0,6см), затем постепенно уменьшается.
Если в момент родов лонные кости все же расходятся, порой с разрывом симфиза, это называют симфизиолизом. Порой в месте их расхождения начинается воспалительный процесс. Эти и есть симфизит.
Симптомы симфизита во время беременности
Процесс излишнего расхождения лонного сочленения, а тем более – воспаление симфиза, всегда обнаруживают себя следующими симптомами:
- Боль в районе лобка стреляющего или тянущего характера
- Усиление боли при физической активности, особенно при отведении бедра в сторону
- Распространение боли до спины, бедра или живота
- Боль в области лонного сочленения при пальпации
- Боль при половом акте
- Изменение походки («утиная», «вразвалочку»)
- Ослабление или исчезновение боли в покое
- Возможны нарушения дефекации
Необходимо помнить, что неинтенсивные болевые ощущения в лобке — норма при беременности, такое бывает у 50% женщин. Растяжение связок и размягчение симфиза приводят к некоторому дискомфорту, особенно в последние недели перед родами. В таких случаях будущим мамам надо просто набраться терпения. Лишь появление сильных, нестерпимых болей, а также потеря объема движений и нарушение сна считаются симптомами симфизита при беременности.
Причины симфизиопатии
Далеко не у всех беременных возникают выраженные изменения в лобковом симфизе и боли. К этому предрасполагают определенные факторы.
- Наследственность
Считается, что риск расхождения симфиза больше, если у ближайших родственниц во время беременности были подобные проблемы
- Особенности соединительной ткани
Врожденная слабость связок и соединительной ткани в целом — это довольно спорный вопрос в медицине. Такое состояние диагностируется гораздо чаще, чем есть на самом деле. У детей с этой особенностью чаще возникают вывихи и подвывихи, могут быть проблемы с клапанами сердца, опущение почек и других органов, гипермобильность суставов. При беременности женщины с дисплазией соединительной ткани могут испытывать больший дискомфорт в районе связок.
- Кальциевая недостаточность и дефицит витамина Д
Часто, хотя далеко не во всех случаях, именно недостаток кальция ведет к излишнему размягчению симфиза. На этот фактор могут указывать ломкость волос, расслаивание ногтей, переломы у беременных.
- Заболевания почек
Считается, что болезни почек (например, пиелонефрит), приводят к усиленному выведению белка и минералов из организма вместе с мочой. Это способствует более интенсивному размягчению и расхождению симфиза.
- Травмы таза в прошлом
- Многократные роды
Степени симфизиопатии
В зависимости от расстояния, на которое разошлись лонные кости, симфизиопатии бывают трех степеней:
- 1 степень – от 0,5 до 0,9 см
- 2 степень — от 1 до 2 см
- 3 степень — свыше 2 см
Это расстояние определяют с помощью УЗИ. Кроме того, врач при пальпации может обнаружить размягчение хряща и нестабильность тазовых костей.
Влияние симфизита на беременность и роды
Сама по себе симфизиопатия на беременность не влияет. Она лишь ухудшает самочувствие будущей мамы. Но излишнее растяжение лонного сочленения при беременности может настолько его истончить, что в родах произойдет разрыв хряща (симфизиолиз).
Это неприятная травма, которая приводит к потере трудоспособности на несколько месяцев. Риск разрыва сочленения увеличивается, если таз женщины узкий, а ребенок крупный (более 4 кг). Поэтому часто врачи рекомендуют кесарево сечение при симфизиопатии 2 и 3 степени, а также при выраженных болях и крупном плоде. Это снижает травматизм матери в разы.
Как проявляется разрыв симфиза?
Симфизиолиз дает о себе знать перед родами, во время родов или сразу после них. Родильница не может поднять ноги, самостоятельно встать с кровати (только боком), совершить подъем по ступеням, а порой – вообще двигать конечностями в нужном объеме. Любая физическая активность причиняет боль.
Чем опасен разрыв симфиза?
Симфизиопатия, хоть и доставляет массу неудобств, не угрожает здоровью и жизни. А вот разрыв лонного сочленения при родах – это уже травма, перелом таза.
- Если кости разошлись на 2 см, то такой перелом стабилен и редко вызывает осложнения.
- А если расстояние между краями разорвавшегося симфиза составляет 5 см и более – это прямая опасность для здоровья.
Края костей могут повреждать мочеиспускательный канал, мочевой пузырь, клитор. В районе суставов могут возникать кровоизлияния, что приведет впоследствии к артритам. Поэтому такие разрывы нужно лечить путем хирургического вмешательства. К счастью, подобные случаи бывают очень редко.
Пример из практики: В родильное отделение поступила молодая (26 лет) повторнородящая женщина с жалобами на потуги. Из анамнеза известно, что роды 2-ые, в срок, начались около 5 часов назад. Воды отошли час назад в машине скорой помощи. При проведении акушерского исследования выявлено: открытие шейки матки почти полное, головка прижата ко входу в малый таз, стреловидный шов в правом косом размере, малый родничок слева кпереди. Через час родился живой доношенный мальчик без видимых пороков развития. Но только на следующий день мы с коллегой на обходе обнаружили у родильницы утиную походку и выявили жалобы на боли в области лобка. После консультации хирурга был вынесен диагноз: расхождение лонного сочленения. Ребенок на 5 сутки был выписан домой под присмотр отца и бабушек, а женщина переведена в отделение гинекологии, где и провела 1,5 месяца в лежачем состоянии и согнутыми и разведенными в коленях ногами. Трудно сказать, что привело к подобному состоянию, при своевременной диагностике (УЗИ) при расхождении лонного сочленения показано кесарево сечение и таких последствий можно было избежать. Выписана родильница была с выздоровлением после проведения рентгенологического обследования (врач акушер-гинеколог Анна Созинова).
Диагностика
При появлении жалоб на боли и припухлость в области лобка, а также затруднение движений, всем беременным женщинам показано обследование.
- Ультразвуковое исследование
УЗИ лонного сочленения позволяет оценить расстояние между костями лона, а также увидеть косвенные признаки воспаления. Но зачастую при небольшом расхождении женщина испытывает нестерпимые боли. И наоборот, при большом расстоянии между костями жалобы бывают минимальные. Таким образом, в заключении УЗИ будет указана лишь величина расхождения лонного симфиза. А окончательный диагноз будет учитывать еще и выраженность симптомов.
- Рентгенография костей таза
Этот метод применяют чаще всего после родов для диагностики разрыва симфиза и контроля лечения. Беременным женщинам рентгенпельвиометрию (измерение таза) проводят несколько реже. Она позволяет дополнительно оценить соответствие размеров головки плода и окружностей таза.
- КТ и МРТ
Более точные методы используют после родов. Это помогает проконтролировать эффективность лечения, а также выявить другие патологии в районе таза.
Дифференциальный диагноз
Нередко боль, похожую на ощущения при симфизите, вызывают совершенно другие состояния. Поэтому крайне важно сообщить своему гинекологу о появлении болей. Врач проведет осмотр и назначит дополнительные обследования. Другие причины болей в лобке:
Ишиас (ишиалгия)
Это болезненность в районе седалищного нерва. Неприятные ощущения могут распространяться от паха и копчика по ноге до голени. Этот симптом может быть признаком таких заболеваний, как артриты, артрозы, опухоли малого таза и повреждения мышц.
Люмбаго
Это остро возникшая боль в спине, связанная с патологией позвоночника (остеохондроз, межпозвонковая грыжа). Болезненные ощущения могут отдавать в ногу, пах, живот, часто приводят к расстройствам мочеиспускания и дефекации.
Инфекции половых и мочевыводящих путей
Это еще одна причина болей в районе лобка. Циститы, вызванные кишечной палочкой или половыми инфекциями, часто проявляются жжением, резью и покалыванием в паху. Учитывая, что во время беременности склонность к циститам возрастает, при появлении подобных болей нужно обследоваться на инфекции.
Остеомиелит и другие заболевания костей (туберкулезные поражения)
Они встречаются довольно редко. Но их нельзя сбрасывать со счетов. Особого внимания требуют женщины с туберкулезом в анамнезе или перенесшие травмы таза.
Для исключения или подтверждения вышеперечисленных диагнозов достаточно провести УЗИ, рентген, а также сдать мазки и посевы на инфекции. Подробнее об остеомиелите.
Лечение симфизита
Симфизиопатия (размягчение лонного сочленения) — это явление, характерное только для беременности. Поэтому спустя 4-6 месяцев после родов все симптомы обычно исчезают. Иногда боль в области лобка может сохраняться до 1 года. Медицинская помощь в таких ситуациях не требуется. Если произошел симфизиолиз (разрыв лонного симфиза), то лечение будет зависеть от его степени.
Лечение симфизиопатии при беременности
Облегчить симптомы расхождения симфиза можно, придерживаясь простых рекомендаций:
- Ограничение длительности ходьбы, сидения на одном месте и подъемов по лестнице
- Равномерное распределение веса тела при неподвижной позе (стоя, сидя)
- Употребление в пищу продуктов, насыщенных кальцием. В некоторых случаях врач может прописать препараты кальция. Прием добавок должен быть под контролем специалиста, так как избыток этого микроэлемента может навредить плоду, особенно в 3 триместре. В последние недели перед родами прием кальция не рекомендуется.
- Контроль массы тела. Лишний вес усиливает нагрузку на суставы и связки, провоцируя болевые ощущения.
- Ношение дородового бандажа с 25-28 недели беременности. Специальная поддержка живота снижает давление на симфиз, уменьшает боль.
Лечение симфизита при беременности контролируется акушером-гинекологом и ортопедом-травматологом. Часто необходима консультация физиотерапевта и невролога.
Упражнения, облегчающие боль:
Поза кошки — стоя на коленях и локтях, нужно выпрямить спину и плечи. Затем выгнать спину дугой, одновременно опуская голову вниз, напрягая мышцы живота. Повторить эти действия несколько раз.
Поднятие таза — в положении лежа на спине нужно согнуть ноги в коленях. Затем медленно поднять таз, зафиксировать в верхней точке и опустить. Повторить упражнение несколько раз.
Упражнения Кегеля — упражнения, имитирующие задержку и освобождение струи мочи, укрепляют мышц тазового дна. Это может несколько уменьшить нестабильность таза и снять нагрузку с лонных костей.
Все физические упражнения можно выполнять, если они не вызывают усиление болей, и если нет медицинских противопоказаний.
Лечение симфизиолиза после родов
- Обезболивание
Обычно для снятия болевого синдрома используют вещества из группы нестероидных противовоспалительных средств (НПВС). Это всем известные парацетамол, ибупрофен и другие обезболивающие препараты. Применять их нужно только в случае сильных болей, так как бесконтрольный и длительный прием НПВС ведет к образованию язв желудка и нарушениям функции печени. Кроме того, необходима консультация врача при кормлении грудью ребенка. Далеко не все обезболивающие препараты безопасны для малыша.
- Щадящий режим
При несильном расхождении костей порой достаточно снижения физической нагрузки с использованием тростей и других специальных средств.
- Бандажи
Ношение бандажа, захватывающего вертелы бедренных костей, позволяет уменьшить боль и снизить риск дальнейшего расхождения. Это ускоряет срастание симфиза.
- Физиотерапия
Некоторые виды физиотерапии (например, магнитотерапия) применяют для ускорения зарастания симфиза. Этот метод помогает лишь в совокупности с постельным режимом и фиксацией тазовых костей.
- Постельный режим
При тяжелой степени расхождения и разрыве симфиза показан строгий постельный режим. Для ускорения срастания используют специальный гамак с подвешенными крест-накрест грузиками. Это устройство сводит лонные кости вместе.
- Лечение управляемым тазовым поясом
Для усиления эффекта гамака используют специальный тазовый пояс. Он имеет несколько ремней, за которые цепляются грузики. С их помощью регулируется натяжение той или иной части пояса, что способствует быстрому срастанию разрыва.
- Оперативное лечение застарелых разрывов
Если по каким-то причинам лечение симфизита не проводилось, а застарелый разрыв напоминает о себе болью и ограничением движений, то прибегают к операции. В ходе хирургического вмешательства используют стержни и пластические материалы для восстановления целостности таза.
Профилактики симфизита
Предотвратить появление симфизиопатии нельзя, так как нет точно установленных причин этого состояния. Но при выполнении следующих рекомендаций можно снизить риск разрыва симфиза и избежать длительного лечения.
- Тщательное планирование беременности (обследование на инфекции, патологию щитовидной железы)
- Полноценное питание в период планирования и на протяжении всей беременности и лактации
- Прием дополнительных препаратов при необходимости (кальций, железо, препараты йода)
- УЗИ плода в 3 триместре с целью определения предполагаемого веса ребенка
- Контроль за уровнем глюкозы при сахарном диабете (так как это заболевание сопровождается рождением крупных детей с массой более 4,5 кг)
- Необходимо сообщать врачу обо всех травмах, переломах и проблемах при предыдущих родах
- Обращение к специалисту при появлении болей в районе лобка, припухлостей и ограничении движений
- Консультация со специалистом по методу родоразрешения (в некоторых ситуациях кесарево сечение позволяет избежать тяжелых травм таза).
