Воспаление в районе ключицы
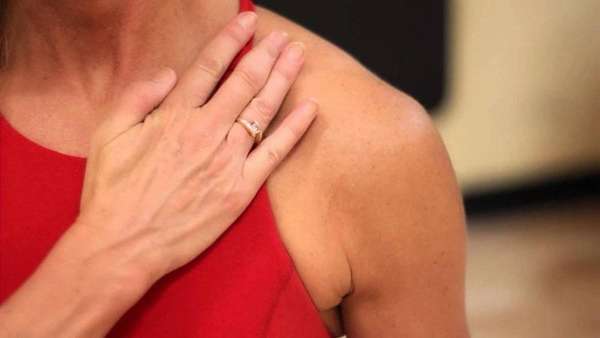
По сосудам лимфатической системы через лимфоузлы протекает жидкость (синоним: пасока). Этот орган её очищает от «загрязнений» – аллергенов, обезвреженных иммунитетом болезнетворных агентов, прочего «мусора», собранного из близлежащих тканей. Затем чистая лимфа оттекает назад, а «отходы» выбрасываются в кровь, для дальнейшего вывода. Воспаление надключичных лимфоузлов (причин много) говорит о наличии инфекции в шее, голове, верхней части туловища.
Почему возникает локализованный лимфаденит
Увеличение органа в 90–95% случаев напрямую зависит от инфицирования организма каким-либо патогенным возбудителем. С возрастом воспаление органа над ключицей возникает чаще вследствие рака, чем по другим причинам.
Ближе к шее, справа и слева в надключичных ямках, расположены одноименные узлы, которые входят в шейную группу. Они несут ту же барьерно-фильтрационную (очистительную) функцию, что и остальные органы лимфатической системы. При нормальной деятельности эндокринных желез, иммунной и лимфатической защите – у взрослых узлы на шее и рядом с ключицей никогда не пальпируются.
Причины воспаления лимфоузла
Независимо от локализации (места расположения) барьерно-фильтрационного органа, при первых симптомах – увеличение размеров или припухлость, покраснение, боль – следует обязательно проконсультироваться у доктора. Это ЛОР, терапевт, маммолог и эндокринолог, поскольку надключичный орган расположен рядом с такими зонами, и, скорее всего, причины болезни в одной из них. Специалист может направить к иммунологу, аллергологу, онкологу и другим врачам.
Острые патологии
Лейкемия, лимфома, СПИД, онко, сифилис, туберкулёз и другие смертельно опасные заболевания вызывают генерализованное увеличение лимфоузлов во всём теле либо локализованное. Биопсия, цитологическое исследование – окончательные анализы, после которых пациенту подтвердят отсутствие рака, если у докторов было подозрение онкопатологии.
При одностороннем воспалении надключичного узла специалисты предполагают и раковую опухоль, которая, возможно, образовалась в груди или ЖКТ (желудочно-кишечный тракт), а к фильтрующему органу дошли её метастазы.
Симптомы воспаления лимфоузла справа или слева:
- искривление мышечной линии шеи или плеча (асимметрия);
- припухлость овальной или круглой формы;
- краснота, жар кожи с поражённой стороны;
- болевые ощущения при движении шеи, плеча, глотании, надавливании на узел;
- признаки простуды (температура, недомогание, прочее).
К ним присоединяются (или предшествуют) признаки основной болезни, вызвавшей воспаление узла. Вышеописанные симптомы могут быть острого характера либо слабовыраженными. Это зависит от стадии развития лимфаденита (давности). Рак и СПИД протекают бессимптомно.
Хронические болезни
Болезни хронического характера, возникшие в связи с инфицированием бактерией либо грибком, также не вызывает острых симптомов воспаления узла, меняется только размер, нередко появляется дискомфорт в его области.
Частые причины лимфаденита (воспаление узла) на шее:
- ОРВИ, простуда, грипп;
- ангина и прочие болезни горла, щитовидки (гипертиреоз);
- инфекции в дыхательных путях;
- патологии в животе, грудной клетке или молочных железах;
- болезни в суставах и тканях туловища, плеча, предплечья;
- укус, царапина, порез и так далее, рядом с его месторасположением;
- аллергия;
- опухоли.
Вследствие злокачественных новообразований, узел может поразить меланома, нейробластома, семинома, саркома Капоши.
Признаки опухоли:
- лимфоузел не болит при пальпации;
- на ощупь он эластичный.
Среди оставшихся 5–10% случаев обращений с воспалением лимфоузлов на шее считается переохлаждение (резкий перепад внешних температур), сквозняки. А также: снижение иммунитета (вследствие длительной или хронической болезни), нервный срыв, перенапряжение ЦНС либо стрессовая ситуация, авитаминоз, анемия, аллергия на лекарство.
Иные причины:
- нарушение обменных механизмов;
- алкоголизм либо чрезмерное потребление спиртного.
Лечение назначают только в конце обследования, сопоставления образа жизни пациента с возможными внешними, внутренними факторами, спровоцировавшими патологию. К врачу желательно обратиться в самом начале воспалительного процесса, пока лимфаденит на шее не стал прогрессировать. Тогда есть шанс выздороветь в течение 7–14 дней.
Кроме травматических, инфекционных и онкологических заболеваний, виновником увеличения лимфоузла бывает реакция иммунной системы на внедрение в организм антигена. То есть: её защита «вырабатывает» другие пропорции клеток (макрофаги, лимфоциты) для борьбы с чужеродным агентом. Это означает, что первые симптомы любого заболевания – всего лишь несущественное увеличение одного или нескольких узлов.
Региональный лимфаденит в результате царапины кожи над ключицей больной кошкой, проявляется через 2 недели после инкубационного периода.
При диагностике требуется ПЦР-анализ и проба для посева патологического возбудителя – баканализ.
Гнойный процесс
Симптомы лимфаденита при инфекции:
- увеличено несколько лимфоузлов из группы;
- при пальпации он (они) мягкие, не спаянные;
- нет внешних изменений кожи (обычный оттенок и плотность).
Лечение занимает около 14–28 дней. Если нет тенденции к уменьшению его размеров, пациенту делают биопсию, гистологическое исследование.
Симптомы острого (гнойного) лимфаденита:
- узел быстро увеличивается;
- резко поднимается общая температура;
- кожа в области поражения красная, рыхлая, болезненная.
Следующим этапом прогрессирования патологии считается воспаление прилегающих к узлу тканей. Затем начинается абсцесс с образованием свищей. Имея такие симптомы, пациента сразу госпитализируют в хирургическое отделение, лечение длиться более 3 недель.
При воспалении даже одного лимфоузла, доктор обязательно пропальпирует все их места расположения. Ведь причины увеличения органа в одном месте, ещё не означает, что они находятся в смежных участках тела. Лечение (тактика, длительность) будет зависеть от найденной болезни или другого фактора.
Воспаление лимфоузла у ребёнка
Увеличение фильтрующего органа в организме детей врач диагностирует как болезнь только при дополнительных симптомах и причинах. До 5-летнего возраста у малышей лимфоузлы часто бывают крупнее, чем 0,5 мм. Это обусловлено адаптацией организма к окружающей среде в первые годы их жизни.
Причины увеличения надключичных узлов у детей:
- вследствие вакцинации;
- инфекционные болезни (вирусные, бактериальные);
- аллергия (реакция на паразитов, грибки, подобные агенты);
- травма (повреждение целостности кожи в области ключицы);
- ушиб лимфатического органа (случайный удар в его зону);
- укол нестерильным инструментом;
- царапина кошки (носителя инфекции);
- другие факторы.
В случае припухлости, увеличения или иного изменения лимфоузлов у ребёнка в любом месте – следует показать педиатру, чтобы своевременно диагностировать болезнь. Дети могут заразиться корью, краснухой, свинкой (паротит) от людей, а инфицированный клещ – передаст болезнь Лайма. Без лабораторных исследований и медицинского оборудования (УЗИ, флюорограф, и так далее), причины просто не найти, а, значит, – сложно назначить адекватное лечение.
Кратко о терапии
Надключичный лимфоузел обрабатывает жидкость (пасоку), текущую из тканей на голове, шее, в верхних отделах лёгких. Такое строение лимфосистемы облегчает врачу первичный поиск причины воспаления. Он целенаправленно назначает диагностику конкретно указанных зон.
Лечение пациент проходит сразу, как только нашли причины, лежащие в этой части организма. К ним относится вирусное или бактериальное инфицирование ЛОР-органов, пневмония, бронхит, нарушение функционирования щитовидной железы и прочие патологии.
Медикаментозное лечение:
- противовоспалительные лекарства;
- антибактериальные препараты, включая антибиотики;
- обезболивающие;
- иммуномодулирующие или его стимулирующие;
- поливитамины.
Рекомендовано соблюдать постельный режим, выпивать достаточное количество воды, соков, травяных отваров (30–45 мл жидкости на каждый килограмм веса человека). Фитотерапию начинают с согласия врача, поскольку растительное сырьё может противоречить аптечным средствам. При срочном хирургическом вмешательстве лечение будет проходить по иной методике.
Когда взрослый выздоровел, у него отсутствуют все симптомы, кроме большого размера лимфоузла (0,5–1,5 см), это считается нормой. Такая величина должна постепенно уменьшаться. Однако надо наблюдать, не растут ли другие узелки.
Заключение
Воспаление расположенного на шее, голове, рядом с ключицами (над ними и/или снизу), лимфоузла очень опасно для жизни. Если упустить момент и не начать своевременное обследование, лечение – лимфаденит даст осложнение в виде нагноения, флегмоны, абсцесса или сепсиса (бактериемии). Человек, игнорируя симптомы и отказываясь от похода к врачу, может дать время для разрастания и метастазирования раковой опухоли, в случае наличия подобной патологии.
Боли в ключице доставляют дискомфорт и ограничивают привычную подвижность. Они могут возникнуть из-за травмы или быть признаком патологии внутренних органов и систем.
В данной статье рассмотрим причины боли в ключице, что делать, если она болит при вдохе, а также возможные болезни ключицы, их лечение и профилактику.
Причины
Причинами боли могут стать такие обстоятельства, как:
- травмы,
- заболевания позвоночника и суставов,
- патологии внутренних органов,
- опухоли.
Травму ключицы можно распознать по острой боли, возникающей сразу после происшествия. Она усиливается при попытке пошевелиться, на месте травмы появляется отек, образуется гематома и ограничивается подвижность руки.
Ключица может сдвинуться со своего анатомического места и давить на прилегающие ткани: нервы, сосуды. Это состояние называют синдромом торакального выхода. Его могут спровоцировать такие факторы, как плохая осанка, травма, ожирение, слабость мышц, тяжелый физический труд.

Синдром можно определить по таким признакам:
- ощущение слабости или онемения в руке,
- прощупывание болезненной шишки под ключицей,
- боль в подключичной области,
- отек,
- боль, отдающая в шею, плечо.
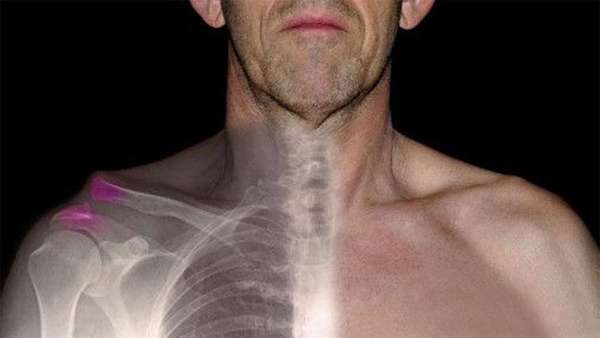
При травме акромиально-ключичного сустава редко происходит перелом или повреждение ключицы, но она вызывает боль под ключицей слева и справа, отек (как на фото) припухлости в области шеи над ключицей, смещение ключицы и появление выступа над плечом, опухоль и боль в районе ключицы при подъеме руки.
Небольшие переломы на конце ключицы, подходящему к плечу, вызывают формирование дефекта, называемого «плечом штангиста» или остеолиз дистального конца ключицы.
В случае проблем со сращением кости возникают боли и отеки, больной испытывает боль при движении рукой поперек тела, трудности и боль при подъеме предметов выше своей головы.
Болевые ощущения между ключицами могут быть связаны со смещением ключичных суставов, которое происходит с внутреннего или внешнего конца кости. Чаще встречаются вывихи с внешней стороны (акромиальный конец). Боль проявляется и усиливается при надавливании на выпирающий конец кости.
Вывихи с внутренней стороны (грудинно-ключичное сочленение) распознаются по отеку и появлению деформации. При вывихе вперед происходит выпячивание ключицы, при вывихе назад – западание.
Плечелопаточный периартрит возникает в результате спортивных травм, при повреждении плеча у представителей профессий с повышенной нагрузкой на данную область (маляры, токари, техники), при возрастных изменениях и нарушении обмена веществ.
От полученной травмы в плечевом суставе развивается воспаление, ограничивается подвижность конечности, при этом беспокоит ноющая боль, усиливающаяся при движении. Может появиться припухлость.
Важно! Заболевания позвоночника и суставов связаны с воспалительными или дегенеративными процессами.
Остеоартрит поражает соединительную ткань суставов и вызывает воспалительную реакцию. Болевой синдром развивается медленно и по нарастающей, постепенно приводя к ограничению подвижности сустава и его разрушению.
Остеохондроз, межпозвоночная грыжа, спондилоартроз и прочие дегенеративные патологии защемляют нервные корешки, отчего возникает болевые ощущения.
Боль в ключице, переходящая в шею, может отдавать в плечо, руку или спину.
Заболевание можно распознать по таким признакам:
- онемение и покалывание, жжение и «ползание мурашек» по коже,
- частичная потеря чувствительности и мышечная слабость в пораженной зоне,
- нарушение сухожильных рефлексов,
- скованность движений.
Остеомиелит — инфекционное поражение костей, при котором наблюдаются воспаление и отек над ключицей, тошнота, повышение температуры, лихорадка, повышение температуры мягких тканей в области воспаления, очаги гноя. Он возникает в результате попадания инфекции (пневмония, сепсис), после открытых переломов, вторичного заражения от ран, расположенных рядом.
Почему болит левая ключица? Невралгия ребер или плечевого сплетения сопровождается болью с левой стороны в области ключицы. Она усиливается при дыхании, при этом больной жалуется на боль в сердце и учащенное сердцебиение.
Уплотнение на ключице — что это? Миозит, или воспаление мышц, прилегающих к данной кости, тоже может стать источником боли. Он появляется после переохлаждения, перенесенных инфекций или системных заболеваний. В воспаленной мышце появляется плотность и напряженность, при движении ощущаются тянущие дискомфортные ощущения.
Боль спереди и увеличение ключицы у ребенка возникает из-за травмы или лейкоза. При лейкозе происходит давление воспаленных грудных лимфатических узлов на кость с одной или двух сторон.
Заболевания внутренних органов печени, желчного пузыря, желудка, поджелудочной железы, сердца также сопровождаются болями, отдающими в левую ключицу.
Методы диагностики
Если при осмотре пациента не установлен диагноз, назначается дополнительное обследование. Это необходимо для исключения потенциально возможных патологий и выявления источника боли.
При травмах, дегенеративных процессах, подозрении на повреждение кости делается рентгеновский снимок.
Анализ крови проводится для оценки воспалительного процесса, выявление его возбудителя и контроля лечения.
Магнитно-резонансная и компьютерная томография используются, если необходимо детальное обследование причин заболевания, исследование области прилежащих тканей, состояния нервных корешков, кровеносных сосудов.
Когда обращаться к врачу
Не стоит откладывать визит к врачу при:
- получении травмы,
- длительных болях, не проходящих более трех суток,
- повышении температуры в сочетании с болями в пораженной области,
- острой боли, ограничивающей подвижность конечности или тела,
- появлении припухлости или отека в ключичной зоне.
Симптоматическое лечение
Исход заболевания и лечения зависят от точности диагностики и эффективности терапии. Для купирования болевого синдрома применяют нестероидные противовоспалительные средства (НПВС), витамины группы В, миорелаксанты, физиотерапию, массаж, мануальную терапию.
Хирургическое лечение проводится при тяжелых травмах и патологиях опорно-двигательного аппарата, не поддающихся консервативным методам лечения.
При травмах (переломах) для иммобилизации используются фиксирующие повязки, бандажи и ключичные корсеты:
- гипсовая повязка,
- повязка Дезо (при переломах без смещения у детей до трех лет),
- повязка Вельпо,
- косыночная,
- кольца Дельбе,
- восьмиобразная повязка или детский фиксатор ключицы,
- Сейра,
- овал Титовой,
- корсет.
Медикаменты
НПВС широко применяются для обезболивания, купирования воспалительного процесса. Они снимают отеки и уменьшают температуру («Ибупрофен» , «Нимесулид», «Диклофенак»). Препараты принимаются строго по схеме, назначенной врачом, определенную продолжительность времени.
Важно! Бесконтрольное использование и злоупотребление может привести к появлению неблагоприятных побочных эффектов, сказывающихся на состоянии внутренних органов (печень, почки).
Миорелаксанты оказывают седативное воздействие и эффективно снимают сильный длительный болевой синдром, а также расслабляют спазмированные мышцы («Сирдалуд», «Баклофен», «Мидокалм»).
Для восстановления и улучшения кровообращения назначают сосудистые препараты («Трентал», «Пентоксифиллин», «Курантил»).
Для питания тканей, укрепления нервной системы, сердечной мышцы, костной и хрящевой ткани позвоночника, суставов и костей врач может назначить витаминно-минеральные комплексы («Нейромультивит», «Кальцемин», «Мильгамма») и хондропротекторы («Террафлекс», «Артра», «Дона»).
Народные средства
Народные средства лечения можно использовать как вспомогательный способ. Перед их применением необходимо проконсультироваться с врачом на наличие противопоказаний.
- Для лечения переломов на ключичную зону накладывают лепешку из глины в виде аппликации.
- Для обезболивания и снятия воспаления больную область растирают пихтовым маслом.
- Ванны из трав и с морской солью. Для общего укрепления в ванну можно добавлять лекарственные травы: шалфей, ромашка, зверобой.
- Компресс из картофеля. Очищенный картофель натирают на терке и прикладывают как компресс к пораженному месту.
Физиотерапия
Физиолечение применяется для ускорения процессов заживления. Распространены такие методы, как ультразвук, лазер, магнитотерапия, электрофорез, фонофорез, парафиновые аппликации.
С их помощью достигается улучшение кровообращения и обменных процессов в клетках, а также лучшее проникновение лекарственных препаратов в ткани. Уменьшается отечность и болевой синдром.
Массаж
В зависимости от тяжести заболевания, больному в период ремиссии назначается курс массажа. Если ключица пострадала от перелома, массаж начинают с расположенных рядом неповрежденных тканей.
После срастания костей проводится более интенсивное воздействие, ускоряющее кровоток и восстанавливающее метаболизм в мышцах.
Важно! Для восстановления подвижности и активности после курса лечения необходимы физические тренировки и лечебные упражнения. Они назначаются врачом по лечебной физкультуре или непосредственно лечащим врачом. Виды упражнений и продолжительность тренировки определяется индивидуально, в зависимости от состояния пациента и его возможностей.
Тренировки начинаются с минимальной нагрузки: разработки пальцев и кисти руки, локтевого сустава, затем — разработка руки до полного восстановления объема движений.
При выполнении упражнений необходимо:
- совершать движения медленно и плавно,
- начинать с минимального количества повторений, постепенно увеличивая кратность,
- при дискомфортных или болевых ощущениях прекратить выполнение упражнения и перейти к следующему,
- постепенно увеличивать нагрузку.
Методы профилактики
Для профилактики появления рассматриваемых болей рекомендуется:
- избегать травмирующих ситуаций, резких движений, выбирать спортивную нагрузку, соответствующую возрасту и физическим возможностям организма,
- употреблять витамины и сбалансированное питание для укрепления костной и мышечной ткани,
- стараться сохранять правильную осанку,
- избегать переохлаждений,
- своевременно обращаться к врачу.
Заключение
Боль в ключице может быть связана с различными повреждениями в организме: травмами, заболеваниями внутренних органов, позвоночника и суставов. Болевые ощущения вызываются непосредственно повреждением ключичной кости или боль передается от других зон в организме. Боль в правой или левой ключице, отдающая в шею, челюсть, руку, грудину связана со множеством заболеваний.
Высокоточные методы диагностики и вовремя назначенное лечение позволяют решить проблему, а курс реабилитации и профилактики — предупредить развитие патологического процесса.
