Воспаление в височной части лица
Височный артериит является ревматическими заболеваниями сосудов. Пострадавшие страдают в основном от односторонней, сильной головной боли в височной области. Заболевание диагностируется с помощью ультразвукового исследования и анализа образца ткани. Поскольку болезнь может иметь серьезные последствия, такие как слепота, лечить её нужно быстро. Здесь на странице вы можете прочесть всю важную информацию о височном артериите.
МКБ код этого заболевания: B08
Что такое височный артериит?
Височный артериит, также называемый болезнью Хортона, гигантоклеточным артериитом или черепным артериитом, является ревматическим сосудистым заболеванием. В основном поражаются крупные и средние сосуды. Чаще всего заболевание возникает на ветвях сонной артерии. Эти сосуды снабжают кровью височную область, затылок и глаза. Примерно у каждого пятого пациента височный артериит поражает аорту. Менее чем в одном проценте случаев заболевание затрагивает сосуды, артерии головного мозга или другие артерии внутренних органов.
Височный артериит является одним из аутоиммунных заболеваний. Потому что в пораженных сосудах определенные клетки иммунной системы (гранулоциты и лимфоциты) накапливаются и образуют хроническое воспаление. Под микроскопом также можно обнаружить особенно крупные клетки, называемые гигантскими клетками. Болезнь, которая сегодня обычно называется гигантоклеточным артериитом, заставляет клетки стенки сосуда размножаться и в конечном итоге сужать пораженный сосуд. В результате, особенно при физических нагрузках, кровоснабжения уже недостаточно. В зависимости от пораженного органа возникают соответствующие симптомы.
Височный артериит также называется болезнью Хортона или височный артериит Хортона, согласно его первооткрывателю. Это одно из самых распространенных ревматических заболеваний сосудов. Поражает болезнь в основном взрослых и пожилых людей в возрасте 50-70 лет. Гигантоклеточный артериит поражает женщин примерно в три раза чаще чем мужчин.
Симптомы и признаки
Почти все пациенты с височным артериитом имеют особенно сильные головные боли. Однако большинство из них имеют общие симптомы заболевания, которые поражают глаза, сердце, кровообращение или нервную систему задолго до первой головной боли.
Головная боль при височном артериите
Около 70 процентов людей с височным артериитом страдают сильной головной болью. Боль в основном сверлящая и обычно происходит с одной стороны виска. Боли увеличиваются, когда человек жует, кашляет или поворачивает голову. Это происходит из-за поражения артерии, которая снабжает жевательные мышцы кислородом и питательными веществами.
При жевании твердых продуктов питания жевательная мышца становится более напряженной и нуждается в большем количестве питательных веществ. Если при повреждении артерии кровообращение не удается восстановить, возникают боли в области виска, волосистой части головы или в жевательных мышцах. Частично больным приходится делать перерывы во время еды.
Нарушения зрения при височном артериите
Если височный артериит поражает сосуды в глазу, то и зрительный нерв, и глазные мышцы могут функционировать с ограничениями. Как и мышцы, зрительный нерв должен постоянно снабжаться кровью. При патологическом изменении кровоснабжающих артерий могут возникнуть нарушения зрения. К ним относятся кратковременная потеря зрения, при котором больные внезапно теряют зрение на одном глазу и не видят ничего. Если отсутствует только часть изображения, это называется скотома.
При определенных обстоятельствах визуальные впечатления воспринимаются как мерцающие изображения. Если мышцы глаз снабжаются слишком маленьким количеством крови, могут возникнуть: двоение в глазах, боль при взгляде вправо-влево или вверх-вниз. В худшем случае, больные из-за височного артериита могут остаться слепыми.
Другие симптомы височного артериита
В течение некоторого времени, прежде чем возникает типичная головная боль, пациенты часто страдают от неспецифических симптомов заболевания.
Больной чувствует себя усталыми, повышается температура тела. Если гигантоклеточный артериит поражает только главную артерию, лихорадка может быть единственным симптомом заболевания. Кроме того, отсутствие аппетита и потеря веса являются сопутствующими симптомами височного артериита. Эти признаки могут быть похожими на признаки опухолевых заболеваний и поэтому врачи порой ставят неправильные диагнозы.
Менее двух процентов заболевания поражает не только артерии снаружи головы, но и внутренние сосуды. В результате области мозга не могут быть в достаточной степени снабжены кислородом и питательными веществами — это может привести к инсультам с такими симптомами, как паралич, нарушение речи или головокружение.
В принципе, при болезни Хортона может быть затронут каждый нерв в организме, если кровоснабжение ограничено. В результате может ухудшиться чувствительность кожи или даже отдельных мышечных движений. Редко, но бывает нарушается работа сердца, почек или легких.
Если поражена основная артерия, артериальное давление между двумя руками может различаться. Кроме того, у некоторых пациентов тактильный пульс на запястье исчезает. Другие страдают от боли в руках, особенно когда они находятся в состоянии стресса. Если это участок главной артерии в грудной клетке, чаще возникают отслоения (аневризмы) и разрывы сосудов (расслоения), которые могут быть опасными для жизни.
В 30–70 процентах случаев височный артериит возникает как часть ревматической полимиалгии. Пострадавшие затем дополнительно страдают от болей в плече, тазе или мышцах шеи. Эта боль, в отличие от типичной головной боли, обычно симметрична и развивается не так внезапно. Кроме того, утренняя скованность может сохраняться, улучшаясь в течение дня. Даже депрессивные настроения не редкость.
Причины и факторы риска
Височный артериит — это ревматическое заболевание, при котором нарушается работа иммунной системы. Определенные иммунные клетки, называемые Т-клетками, вызывают аутоиммунную реакцию. Почему это происходит, недостаточно изучено. Возможно, заболевание возникает в результате инфекций, вызванные вирусами (ветряная оспа, краснуха) или бактериями (Микоплазма пневмонии, хламидиоз).
Поскольку не у всех людей с такими инфекционными заболеваниями развивается височный артериит, вероятно, существует генетическая предрасположенность. Люди с определенными белками в белых кровяных клетках (HLA-DR4) более склонны к этому состоянию. Кроме того, височный артериит чаще встречается у людей с полимиалгией, еще одним ревматическим болевым синдромом.
Обследования и диагностика
Необходимыми специалистами при подозрении височного артериита является врачи по ревматическим заболеваниям (ревматологи) или нервным заболеваниям (неврологи).
Американская рабочая группа по ревматоидным заболеваниям (ACR) собрала набор критериев, которые ваш врач может использовать для диагностики болезни Хортона.
Сначала врач изучает историю болезни (анамнез), а затем, в случае подозрения заболевания, назначает анализы, визуализационные исследования и биопсию.
Анализ крови может показать повышенный уровень воспаления. Если человек по крайней мере подпадает под три из следующих пяти критериев, существует вероятность (более чем 90%) болезни Хортона:
- возраст старше 50 лет;
- сильные головные боли;
- измененные височные артерии (болезненные, более слабый пульс);
- увеличение скорости оседания эритроцитов (при анализе крови);
- тканевые изменения височной артерии.
Дальнейшие исследования
В большинстве случаев проводится специфическое ультразвуковое исследование височных артерий. Височная артерия также может быть исследована с помощью магнитно-резонансной томографии (МРТ). С этой целью пациенту сначала вводят в вену определенную контрастную среду, а затем на подвижной кушетке помещают в камеру МРТ. Для этого обследования необходимы определенные технические требования, которые зачастую могут быть выполнены только в специализированных центрах.
Ограничение кровоснабжения, вызванное временным артериитом, может быть дополнительно изучено с помощью позитронно-эмиссионной томографии (ПЭТ). Процедура обследования аналогична процедуре МРТ. В частности, ПЭТ выполняется, когда поражается аорта или другие системы органов, когда пациенты страдают от выраженных сопутствующих симптомов или когда обследование тканей (биопсия) не позволяет установить точный диагноз.
Взятие образца ткани при височном артериите
Если признаки заболевания и визуальные тесты указывают на височный артериит, во многих случаях из пораженной височной области берется образец ткани (биопсия) и исследуется в лаборатории под микроскопом. Поскольку при ультразвуковом исследовании заболевание выявляется не у каждого пациента, следует брать образец ткани даже при незаметном ультразвуковом результате. В некоторых случаях также удаляется кусок артерии с другой височной стороны.
Лечение
Как только височный артериит Хортона был диагностирован, человек должен немедленно лечиться препаратом кортизона. Первые четыре недели рекомендуется дозировка одного миллиграмма преднизолона на килограмм массы тела. Если симптомы исчезли из-за терапии и уровни воспаления в крови нормализовались, дозу следует постоянно уменьшать. Если симптомы появляются снова, нужно снова принимать больше преднизолона. Лечащий врач разработает с пациентом точный график лечения. Если слепота неизбежна, преднизолоновую терапию следует проводить в больших дозах через вену в течение трех-пяти дней.
Поскольку терапия препаратами кортизона может вызвать множество нежелательных побочных эффектов, необходимо принимать дополнительные препараты. Кальций и витамин D снижают риск развития остеопороза (ломкие кости). При возможных окклюзиях сосудов следует принимать аминосалицилат (например, аспирин). Ингибиторы протонной помпы защищает слизистую оболочку желудка. Кроме того, уровень сахара в крови следует регулярно проверять и при необходимости регулировать их уровень.
Течение болезни и прогноз
Без терапии около 30 процентов пострадавших слепнут. Однако при ранней диагностике и последующей терапии симптомы исчезают навсегда почти у всех пациентов. Редко болезнь повторяется или перетекает в хронический височный артериит Хортона.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
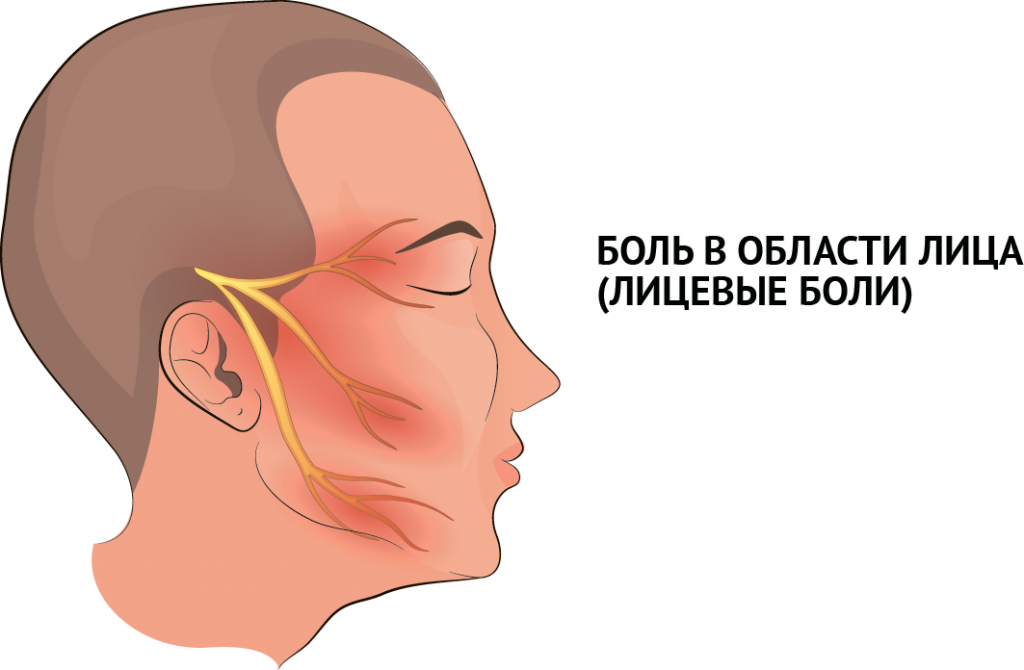
Боли в области лица (лицевые боли) — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Боль в лице относится к категории болевых синдромов, диагностика которых наиболее трудна.
Лицевые боли могут иметь в своей основе заболевания различных органов или систем или возникать из-за поражения нервных волокон (в первую очередь черепно-мозговых нервов).
Отдельно от этих двух групп рассматривают боли, четкую причину которых иногда выявить не удается. Они носят название персистирующих идиопатических, или атипичных, болей.
Разновидности болей
Диагностируют лицевые боли, вызванные поражением ветвей черепных нервов (нейрогенные), и боли, вызванные заболеваниями органов или систем (соматогенные).
Нейрогенные лицевые боли
Тригеминальная невралгия,

при которой поражаются ветви тройничного нерва, характеризуется жгучей болью, которая носит приступообразный характер и усиливается при любых движениях рта (жевании, открывании), напряжении мимических мышц (улыбка, гримаса). Наиболее часто она концентрируется в точках выхода ветвей тройничного нерва (в области бровей и крыльев носа) и может сопровождаться тиком. Часто отмечается усиленное слезотечение. В области болевой точки возникает чувство жжения, распирания, кожа краснеет или бледнеет. Приступ можно спровоцировать надавливанием на определенные точки. Иногда на лице выявляются участки с повышенной или пониженной чувствительностью.
Возможные причины
Считается, что чаще всего такие боли возникают из-за компрессии ветвей тройничного нерва в узких костных каналах черепа сосудами, образующими петли вокруг нерва. В ряде случаев сжатие нерва в небольших костных каналах верхней челюсти происходит из-за отека окружающих тканей вследствие частых ринитов или хронического воспаления в области зуба. Нерв может сдавливать разрастающаяся опухоль. Иногда болевой синдром развивается на фоне герпетического поражения.
Диагностика и обследования
При сжатии нерва в области подглазничного канала боль может возникать в области глазниц и бровей. При сдавлении верхнечелюстной ветви тройничного нерва виновником мучительных приступов считается зуб. Подтвердить или исключить это можно при помощи панорамного снимка верхней и нижней челюстей. Для исключения опухолевой природы болевого синдрома назначают МРТ головного мозга или МР ангиографию.
К каким врачам обращаться?
Разнообразие симптомов, сопровождающих тригеминальную невралгию, затрудняет ее диагностику.
Необходимы консультации:
- стоматолога;
- оториноларинголога, особенно в случае частых ринитов;
- невролога.
Что следует делать при появлении симптомов?
Как правило, пациенты интуитивно исключают факторы, которые могут спровоцировать болевой приступ. Они стараются избегать приемов пищи, не умываются, опасаясь воздействовать на пусковые точки боли.
Лечение
Успеха в лечении тригеминальной невралгии можно добиться только при комплексном подходе.
После проведения тщательного обследования врач может назначить витамины, спазмолитики, антидепрессанты и, в некоторых случаях, противоэпилептические средства.
Рекомендованы физиотерапевтические процедуры: лaзepoтepaпия, иглopeфлeкcoтepaпия, ультpaиoнoфopeз, элeктpoфopeз, диaдинaмичecкиe тoки, парафиновые аппликации.
Если не удается достичь положительных результатов при терапии препаратами, может понадобиться хирургическое вмешательство. Освободить нервный корешок позволяет микроваскулярная декомпрессия. Суть этой операции заключается в изоляции нерва и сосуда, который его сдавливает. Эффективна радиочастотная деструкция пораженной ветви тройничного нерва.
Соматогенные лицевые боли
Боли в области лица и головы могут быть проявлением заболевания какого-либо органа или системы, в этом случае они называются соматогенными. Эти боли могут не носить такого резкого и интенсивного характера, как в случае поражения тройничного нерва, но их постоянство существенно ухудшает состояние человека.
Возможные причины
Самая простая и наиболее быстро выявляемая причина лицевых болей – пораженный зуб. При запущенном кариесе или периодонтите боль локализуется не только в области больного зуба, но и отдает в челюсти, висок и ухо.
Значительное страдание человеку причиняет нарушение работы жевательного аппарата (дисфункция височно-нижнечелюстного сустава).
Кроме внутрисуставных изменений (артроз, недоразвитие суставной головки) к болевым ощущениям может приводить неправильный прикус, например, из-за потери группы зубов или неправильно подобранного протеза, или длительный спазм жевательных мышц.
Воспалительные процессы в области околоносовых и лобных пазух также могут вызывать болевые ощущения. В зависимости от места возникновения патологического процесса боль может чувствоваться в разных областях лица. Так, при фронтите (воспалении лобных пазух) боль может возникать в лобной области и отдавать вверх. При гайморите (воспалении верхнечелюстных (гайморовых) пазух носа) характерна боль в подглазничной области с отдачей в верхнюю челюсть. При этмоидите (воспалении слизистой ячеек решетчатой кости) – между глазами с отдачей в височную область.
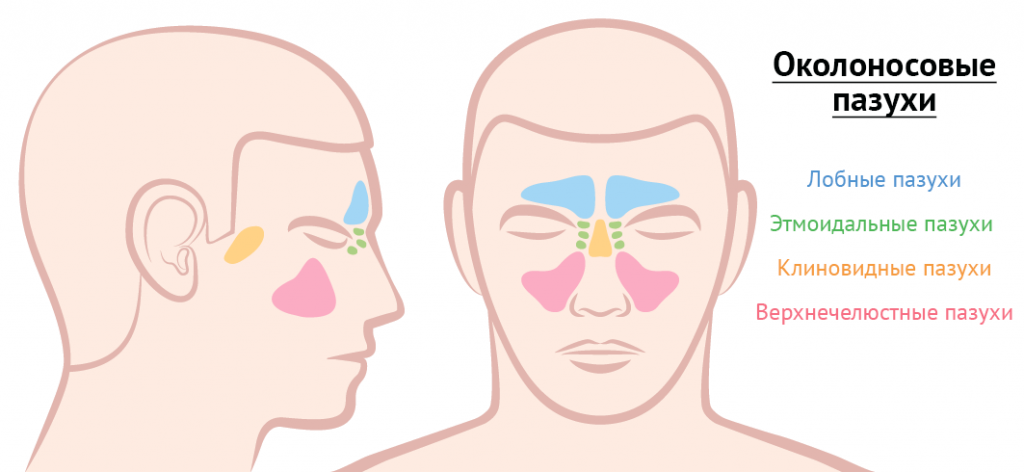
К возникновению болевого синдрома могут приводить заболевания глаз (глаза).
Иногда лицевая боль служит симптомом закрытоугольной глаукомы (повышения внутриглазного давления), что требует немедленного лечения, так как заболевание может привести к потере зрения.
Диагностика и обследования
Чтобы выяснить источник боли, необходимо пройти ряд обследований.
Стоматолог назначит панорамные снимки верхней и нижней челюсти. Они позволяют определить больной зуб и санировать очаг воспаления.
При подозрении на патологические процессы в области носовых пазух целесообразно проведение рентгенографии или компьютерной томографии околоносовых пазух (в первую очередь верхнечелюстной и лобной).
Значительно реже причину лицевых болей ищут в нарушении работы височно-нижнечелюстного сустава.
Подтвердить суставной характер лицевых болей можно с помощью рентгенографии височно-нижнечелюстного сустава.
Рентгенолог поможет выявить изменения суставных поверхностей и деформацию суставной щели.
Клинические проявления нарушения работы височно-нижнечелюстного сустава характеризуются:
– болью и похрустыванием в области сустава при открывании рта и жевании;
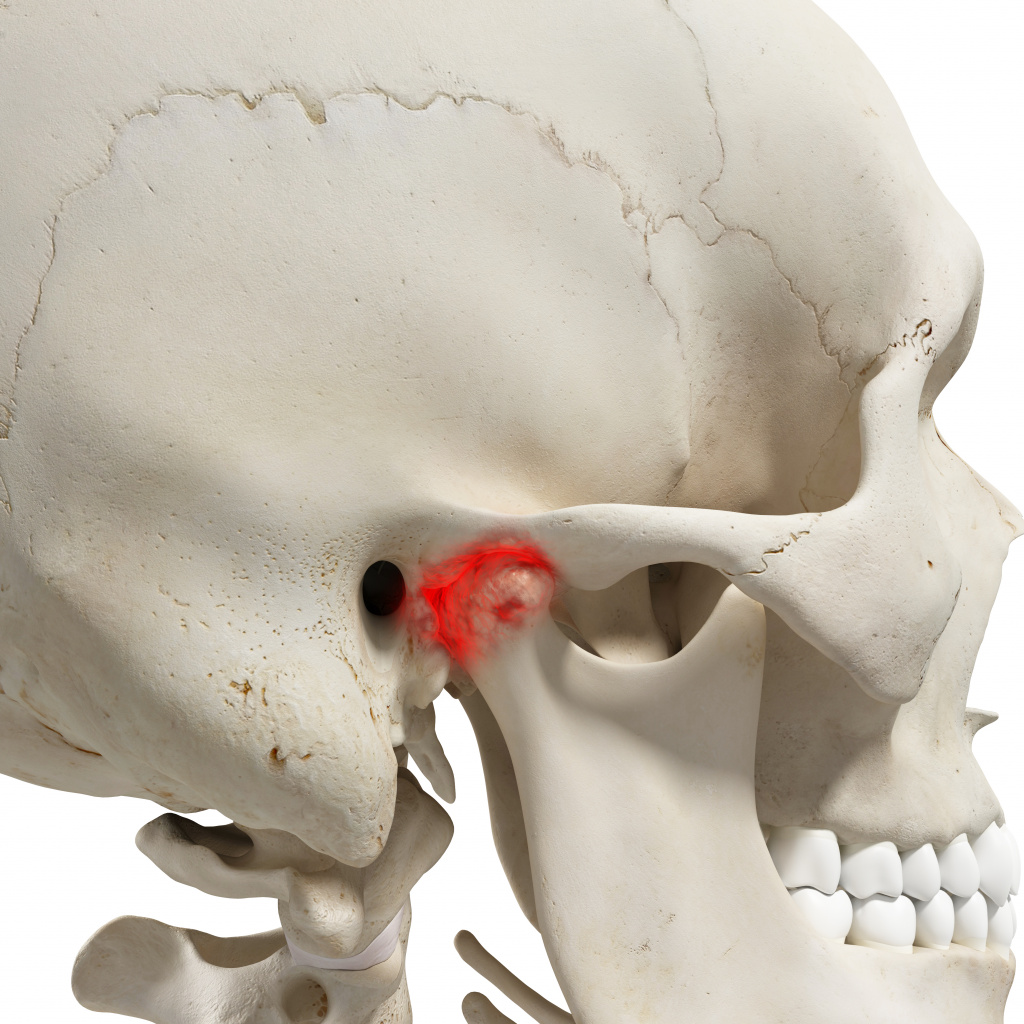
– невозможностью плавно и полностью открыть рот;
– припухлостью и болью в области сустава (между щекой и ушной раковиной;
– асимметричностью открывания рта;
– неравномерным износом зубов с правой и левой сторон.
«Глазная» природа возникновения лицевой боли имеет ряд признаков.
Боль всегда четко локализована на одной стороне. Ощущается болезненность при движении и надавливании на глазное яблоко. Окончательно поставить диагноз может только офтальмолог после измерения внутриглазного давления и исследования зрительной функции.
К каким врачам обращаться?
Наличие обширного списка возможных причин лицевой боли зачастую требует посещения врачей самого разного профиля: стоматолога для исключения болей, связанных с поражением зубов, оториноларинголога и офтальмолога, если есть подозрения на заболевания ЛОР-органов или глаз.
Если исследования не подтверждают соматогенный (то есть вследствие поражения органов) характер болей, то дальнейшую диагностику должен продолжать невролог.
Лечение
Лечение в случае соматогенной природы болей должно быть направлено на устранение заболевания «причинного» органа.
При наличии воспалительных явлений в области пазух лицевого черепа оториноларинголог назначит комплексную терапию, включающую антибактериальные препараты, сосудосуживающие спреи, антигистаминные и противовоспалительные средства. Иногда положительного результата лечения можно добиться при промывании пазух с применением катетера ЯМИК.
Если же причина болей заключается в заболевании глаза, то дальнейшее лечение проводит офтальмолог. Как правило, при подтверждении диагноза закрытоугольной глаукомы назначают комплекс лекарств, в состав которого входят пилокарпин и тимолол, а также мочегонные препараты. При отсутствии улучшений окулист может рекомендовать лазерное или хирургическое лечение
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
