Воспаление вокруг пальца руки

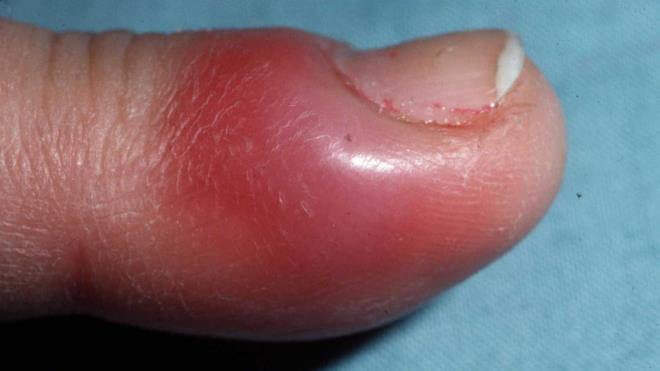
Панариций — инфекционное воспаление мягких тканей пальцев рук и ног. Это весьма распространенная и при этом опасная болезнь. Возникает в результате гнойного процесса, который может возникнуть даже после небольшой травмы, если в ранку попадает инфекция.
Панариций является сложной патологией. В зависимости от тяжести процесса, его лечение длится от двух недель до нескольких месяцев.
Это заболевание невозможно качественно вылечить в домашних условиях. При отсутствии квалифицированной медицинской помощи воспаление продолжит быстро прогрессировать и поражать ткани кисти. А это чревато развитием гангрены, флегмоны предплечья, остеомиелита и тяжелых деформаций пальцев. Вовремя не вылеченные абсцессы часто дают рецидив.
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце — например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично — она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях — появляется изматывающая боль. Если панариций не лечат — инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:
- Околоногтевая форма или паронихий. Болезненный процесс захватывает край ногтевой пластины, переходит на околоногтевой валик. Причина возникновения такого панариция — микротравмы примыкающих к ногтю тканей, почти незаметные порезы — например, в результате непрофессионально сделанного маникюра.
- Подкожный панариций. Нагноение образуется с обратной стороны травмы, в подкожном гнойном пузыре накапливается экссудат, часто — с кровянистыми примесями. Примечательно, что такой нарыв не болит, человека может беспокоить только незначительное жжение. Кожа вокруг панариция краснеет. Если подкожный пузырь увеличивается в объеме — это значит, что болезнь прогрессирует. Именно эта форма заболевания легче других поддается лечению. Но в силу особенностей строения мягких тканей воспаление быстро распространяется на суставы и сухожилия.
- Подногтевой панариций. Очаг воспаления находится под ногтевой пластиной, в мягких тканях. Инфекцию можно занести при травме ногтя или занозе.
- Костный панариций. В этом случае воспаляется костная ткань пальца. Такое воспаление может возникнуть после глубоких травм и переломов.
- Суставная форма или гнойный артрит. Поражается сустав между фалангами, пальцы приобретают веретенообразную форму и любое движение становится болезненным.
- Комбинированная суставно-костная форма. Воспаление захватывает не только сустав, но и кость.
- Сухожильная форма. Самый сложный и болезненный вид панариция. Кроме кости и сустава воспаление перекидывается на сухожилия, пораженный участок опухает и из-за сильной боли становиться практически невозможно двигать пальцами и конечностью.

Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения. Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Симптомы панариция
Как будет протекать заболевание — зависит от возбудителя, типа воспаления и характера поражений тканей. Однако общие черты у разных типов панариция всё же есть. К ним относятся:
- отечность пальцев на тыльной стороне кисти;
- покраснение и чувство натяжения кожи;
- ограниченность движений, неловкость, скованность;
- неприятные ощущения или боль: от покалывания до резких пульсаций (в зависимости от глубины поражения).
При тяжелой форме панариция пациент будет страдать от высокой температуры, интоксикации, слабости.
Если возбудителем воспаления является стафилококк — яркой клинической картины с болью и повышением температуры может и не быть. В этом опасность такого панариция: при наличии стафилококка процессы распада развиваются очень быстро и развивается некротический очаг. Поэтому будьте внимательны — сильный отек кисти, сопровождающийся слабостью, сонливостью и отсутствием аппетита может свидетельствовать о разрушительной деятельности стафилококка. Срочно обратитесь к врачу!.
В случае, если внутри панариция работает анаэробная флора, рука будет не только отечной, но и багровой или даже синюшной. При этом типе поражения омертвение тканей тоже развивается очень быстро.
Стадии заболевания
Начальная стадия заболевания носит название серозно-инфильтративная. Спустя 2-3 дня после начала поражения она переходит в гнойно-некротическую стадию.
Для серозно-инфильтративной стадии характерны:
- умеренная боль;
- обострение неприятных ощущений, когда кисть опущена вниз;
- покраснение тыльной стороны кисти;
- отек пальцев и кисти;
- пораженный палец с трудом сгибается;
- температура тела колеблется в пределах 37-37,5 градусов;
- удовлетворительное самочувствие.
Когда заболевание переходит в гнойно-некротическую стадию, симптомы выражены ярко:
- пульсирующие или дергающие боли в пораженном пальце;
- пациент вынужден держать кисть приподнятой вверх;
- в центре покрасневших участков кожи просматриваются более бледные пятна;
- вены кисти расширены;
- лихорадка, общая интоксикация;
- в анализе крови высокий показатель СОЭ, повышено число лейкоцитов.
Факторы риска
Воспалительный процесс возникает, если в ранку попадают патогенные микроорганизмы. Ими могут быть:
- золотистый стафилококк;
- бета-гемолитический стрептококк;
- энтероккок;
- кишечная или синегнойная палочка;
- грибковая инфекция.
Нередко причиной воспаления становится комбинация нескольких видов аэробных и анаэробных микроорганизмов.
Открыть ворота инфекции люди могут в силу невнимательности или дурных привычек. Например, к микротравмам может привести привычка грызть ногти или срывать заусенцы, проведение маникюра у недостаточно добросовестного специалиста.
Факторы, при которых нужно быть предельно осторожными и беречь пальцы от микротравм:
- грибковая инфекция:
- дерматоз, осложненный бактериальной и грибковой микрофлорой;
- поражение ногтей в результате псориаза или экземы;
- сахарный диабет (особенно его декомпенсированная форма);
- поражение артерий и вен — оно приводит к нарушению микроциркуляции крови и нарушению трофики тканей;
- прием иммунодепрессанты или глюкокортикоиды;
- пожилой возраст, авитаминозы, истощение. гипопротеинемия;
- частый контакт с едкими химикатами;
- частое пребывание в условиях высокой влажности;
- работа связана с воздействием вибрации;
- синдром Рейно.
Диагностика панариция
Установить диагноз могут травматолог, ортопед и инфекционист. После осмотра и сбора данных анамнеза врач назначит:
- клинический анализ мочи;
- клинический анализ крови;
- бактериологический посев с пораженного участка:
- рентгенография.
Чтобы уточнить форму и локализацию воспаления, врач аккуратно пропальпирует больное место пуговчатым зондом.
Поскольку суставной панариций выявить сложнее — может возникнуть необходимость сделать сравнительные рентгенограммы одноименного пальца на правой и левой руках. По результатам обследования врач примет решение как лечить панариций.
Лечение панариция

Если пациент своевременно обратился за медицинской помощью, панариций может быть успешно вылечен при помощи консервативных методов лечения: местного и системного применения антибиотиков, анальгетиков, УВЧ терапии, электрофореза. Главное — обеспечить рассасывание инфильтрата.
На этой стадии лечения эффективны дополнительные процедуры: ванночки с солевым раствором или компрессы на место воспаления, применение ихтиоловой мази или мази Вишневского. В зависимости от площади поражения можно использовать мази и лосьоны с антибиотиками, антисептики, аппликации с димексидом.
Чтобы снять боль, вам предложат нестероидные противовоспалительные препараты.
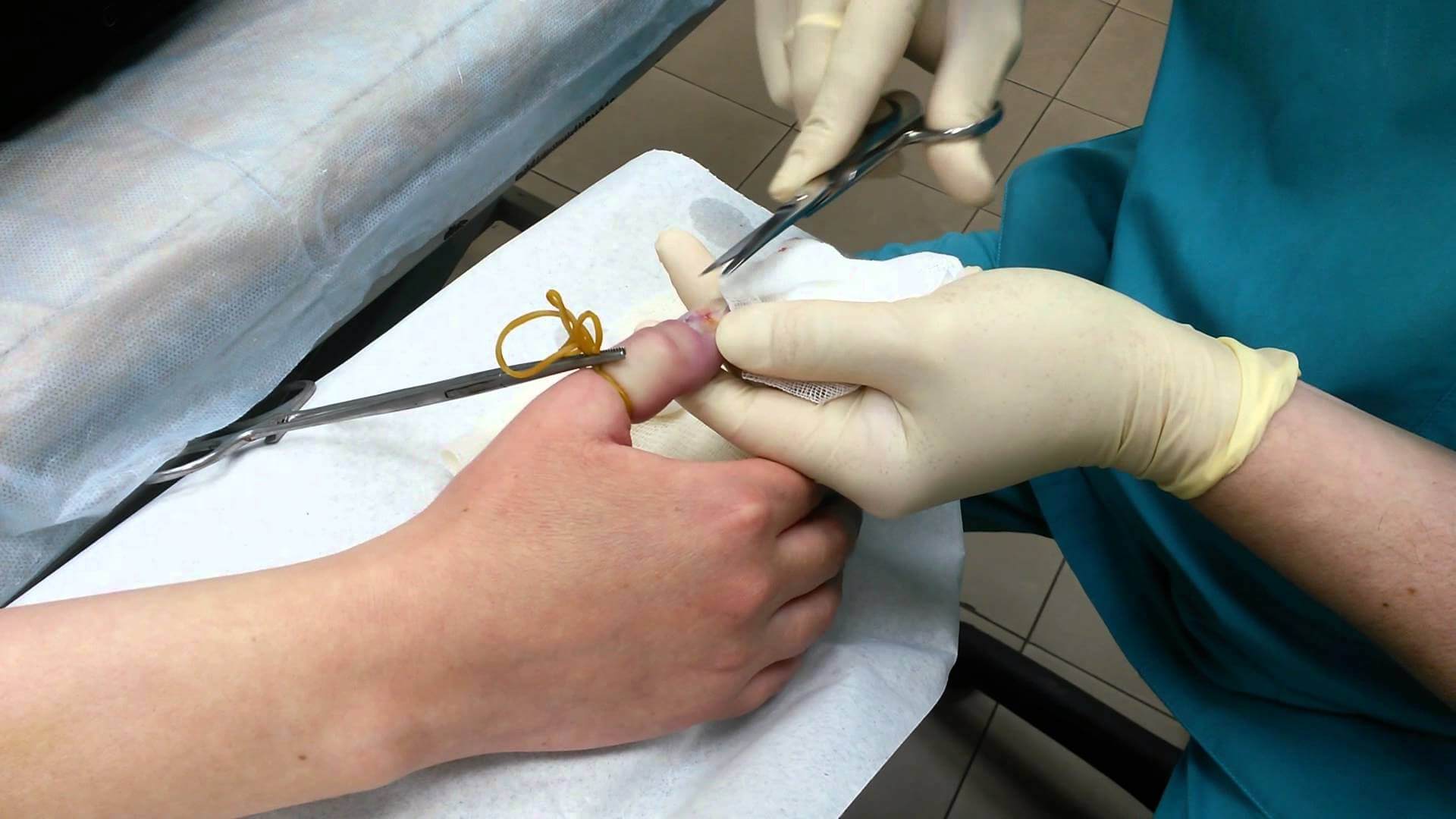
В случае, если воспаление переросло в гнойно-некротическое, наболевшую полость необходимо своевременно вскрыть, дренировать и промывать антисептическими растворами. На время интенсивного лечения на палец будет наложена повязка и лонгета. Скорее всего, врач назначит курс антибактериальных препаратов — в зависимости от результатов анализа на чувствительность к тому или другому виду антибиотиков.
Профилактика
Появление панариция предупредить не сложно. Для этого важно соблюдать следующие правила:
- при работе надевать защитные перчатки;
- соблюдать технику безопасности на работе и в быту;
- незамедлительно обрабатывать антисептиками любые повреждения кожи — в том числе уколы заноз и заусенцы;
- заклеивать травмированные участки защитным пластырем.
- следить, чтобы инструменты для маникюра были стерильны;
- избегать длительного воздействия воды — она ослабляет защитные качества кожи.
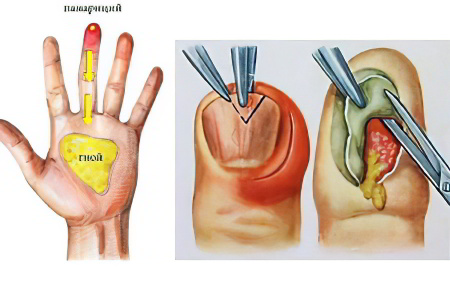
По статистике, панариций является причиной обращения к доктору 20-30% пациентов (от общей массы больных). Это заболевание сопровождается острым воспалением пальцев на руках или ногах, со стороны ладоней или со стороны подошвы. Также в патологический процесс вовлекаются околоногтевые пространства.
Панариций часто приводит к развитию гнойного процесса. Если вовремя не начать лечение, может развиться флегмона. Хотя чаще всего диагностируется поверхностная форма болезни.
Содержание:
- Что такое панариций?
- Причины появления панариция
- Классификация
- Стадии поражения
- Симптомы панариция
- Диагностика
- Лечение панариция
- Осложнения
- Профилактика панариция
Что такое панариций?
Панариций – это гнойное воспаление пальцев рук или ног. Спровоцировать его развитие способны разнообразные травмы, даже незначительное повреждение кожи. Через повреждения внутрь проникает инфекция и вызывает острое воспаление.
Отличительной характеристикой панариция является то, что развивается он быстро. Патологический процесс распространяется не только на мягкие ткани, но и на костные структуры. Это опасно для здоровья костной системы в целом.
Причины появления панариция

Главная причина панариция – это инфекция, которая проникает в мягкие ткани больного. Входными воротами для нее могут стать микроскопические травмы кожи, порезы, проколы, ожоги, ссадины, занозы. Иногда даже сильный расчес или укус насекомого становится причиной воспаления.
К нагноению приводит микробная флора, а именно:
Стафилококки.
Стрептококки.
Гонококки.
Энтерококки.
Иногда наблюдается смешанная инфекция. Кроме того, нельзя исключать герпетическую и грибковую природу панариция.
Панариций – это заразное заболевание. Риск инфицирования возрастает, если у больного прорывает гнойник. В таком случае категорически запрещено пользоваться одними и теми же маникюрными принадлежностями, полотенцами и предметами быта.
Факторы риска по развитию панариция:
Некачественная обработка полученных ран.
Использование маникюрных принадлежностей, которые не прошли стерилизацию.
Неправильное обрезание ногтевых пластин.
Ношение обуви, которая не подходит по размеру и плохо вентилируется.
Мацерации кожи.
Сахарный диабет.
Дефицит витаминов.
Иммунодефицитные состояния.
Нарушения микроциркуляции крови в пальцах рук или ног. Причиной могут стать постоянные вибрации, переохлаждение конечностей, влияние на организм токсических веществ, например, негашеной извести, минеральных масел или металлов.
Некоторые хронические заболевания: аллергический дерматит, псориаз, красная системная волчанка и другие патологии кожи.
Классификация

Панариций может быть гнойным или серозным. В зависимости от того, какие ткани были вовлечены в патологический процесс и где именно сосредоточено воспаление, различают следующие формы болезни:
Поверхностный панариций:
Кожная форма. По сравнению с другими разновидностями болезни, она отличается самым легким течением. Гнойный процесс сосредоточен в эпидермисе.
Паронихия или околоногтевой панариций. Воспаление сосредоточено рядом с ногтевым валиком. Основной причиной воспаления является маникюр, который проводили с нарушением техники.
Глубокий панариций:
Оставлять без лечения глубокий панариций нельзя. Если вовремя не предпринять меры, то воспаление распространится на пальцы, кисть и предплечье. У больного разовьется пандактилит. Запущенная форма болезни может стать причиной ампутации конечности.
Подкожный панариций. Гной скапливается в подкожной клетчатке с ладонной стороны пальцев рук.
Костный панариций. В патологический процесс вовлекаются костные структуры.
Подногтевой панариций. Гной будет скапливаться под ногтем.
Суставной панариций. Воспаление распространяется на суставы пальцев рук.
Сухожильный панариций. Поражены сухожилия конечностей.
Пандактилит. Развивается заболевание при распространении гнойного процесса на все ткани конечности. Это самая тяжелая форма болезни, которая может стать причиной потери пальцев или даже руки.

Стадии поражения
Существуют 3 стадии развития болезни:
Первая стадия. Инфекция проникает в мягкие ткани пальца. В этот период симптомы заболевания могут отсутствовать.
Вторая стадия – инфильтрация. У человека нарастает отек, появляются боли, кожа в области поражения краснеет, становится горячей на ощупь.
Третья стадия – абсцесс. Гной расплавляет ткани инфильтрата, приводя к формированию специфической полости – абсцесса.
Справиться с панарицием без помощи хирурга можно в том, случае, если болезнь находится на 1 или 2 стадии развития. При формировании абсцесса показана операция.
Симптомы панариция
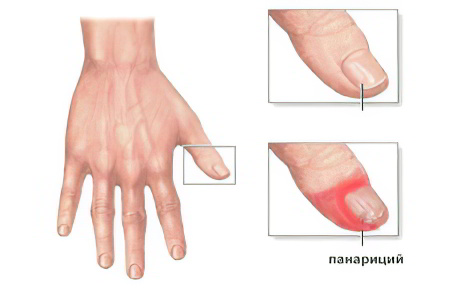
Симптомы панариция делятся на общие и местные. Их интенсивность зависит от глубины поражения тканей, от типа возбудителя и от состояния иммунной системы человека.
Общие симптомы панариция:
Интоксикация организма: головная боль, учащенное сердцебиение, слабость, снижение работоспособности.
Повышение температуры тела.
Лихорадка.
Местные симптомы панариция:
Боль.
Гиперемия тканей.
Отек в области поражения.
Местное повышение температуры.
Гной может просвечивать сквозь натянутую кожу. При прорыве дермы он выходит наружу.
Не всегда панариций проявляется незначительным повышением температуры тела. Иногда она сразу достигает отметки в 40 °C. Медлить с обращением к специалисту нельзя. Панариций только на первый взгляд кажется несерьезным заболеванием. На самом деле воспаление грозит тяжелыми последствиями для здоровья.
Симптомы панариция могут отличаться в зависимости от разновидности болезни:
Кожный панариций приводит к формированию гнойного пузыря на пальце. Кожа краснеет, ощущается пульсация.
Околоногтевой панариций сопровождается отечностью тканей. Они становятся горячими на ощупь. По мере прогрессирования воспаления, околоногтевого валика формируется гнойный очаг. Человека начинают беспокоить сильные боли.
Подкожная форма болезни встречается чаще остальных. Кожа в области поражения краснеет, становится горячей на ощупь. Боль пульсирующая, усиливается при прикосновении.
Подногтевой панариций сопровождается скоплением гноя под ногтем. Его можно рассмотреть сквозь пластину. Палец отекает, им трудно двигать. Возможно значительное ухудшение общего самочувствия, повышение температуры тела до высоких отметок.
Костный панариций. У больного повышается температура тела, появляются сильные боли. Присутствуют все симптомы интоксикации организма.
Суставной панариций. Патология сопровождается симптомами, характерными для костной формы болезни, но дополняется трудностями в сгибании суставов.
Сухожильный панариций. Человек жалуется на острые боли. Они усиливаются при попытке пошевелить пальцами. Рука отекает, симптомы интоксикации организма выражены ярко.
Пандактилит. У больного наблюдается тяжелейшая интоксикация, развивается гнойный подмышечный лимфаденит. Такое состояние опасно развитием сепсиса.
Диагностика
Трудностей с постановкой диагноза врачи не испытывают. Для того чтобы определить панариций, достаточно внешнего осмотра пациента. Для определения инфекционной флоры, которая спровоцировала воспаление, осуществляют забор жидкости из пустулы.
Для лечения панариция пациенту потребуется обратиться и к терапевту, и к хирургу. Врач общей практики осматривает больного, выставляет диагноз и дает направление к узкому специалисту. Он, в свою очередь, оценивает глубину поражения тканей. В зависимости от этого, пациенту может быть назначено консервативное лечение, либо операция.
Если врач не может визуализировать пустулы с гноем, то он использует пуговчатый зонд. С его помощью определяется место максимальной болезненности и глубина воспаления.
Если есть подозрение, что у пациента развивается панариций суставов или сухожилий, то его направляют на рентген. Для уточнения степени тяжести болезни может потребоваться общий анализ крови с определением лейкоцитарной формулы и СОЭ.
Лечение панариция
Терапия зависит от стадии развития болезни, а также от ее разновидности. Справиться с патологией консервативными методами можно на ранних этапах.
Консервативное лечение
Антибиотики: Амоксиклав, Цефтриаксон, Джозамицин.
Антибактериальные препараты используют, в том числе, при вскрытии гнойного очага. Также их могут назначить больным, которые обходятся без хирургического лечения.
Противовоспалительные препараты: Нимесулид.
Противогрибковые средства: Флуконазол, Микодерил.
Жаропонижающие: Эффералган.
Повязки с мазями, способствующими выздоровлению: мазь Вишневского, Левомеколь, Диоксидиновая мазь.
Ихтиоловую мазь для лечения панариция не применяют. Она считается неэффективным средством, если только воспаление не было вызвано вирусом герпеса.
Лечебные ванночки. В них разводят перманганат калия, солевой раствор. Можно воспользоваться травяными отварами.
Примочки с Димексидом.
Физиотерапия: УВЧ, ионофорез, облучение ультрафиолетом. Такие процедуры помогают уменьшить воспаление, улучшить питание пораженных тканей, снять отек, купировать боль.
Категорически запрещено самостоятельно вскрывать нарыв. Это может привести к попаданию гноя в клетчатку, из-за чего разовьется флегмона. Повышается риск возникновения сепсиса.
Иногда даже глубокий панариций можно вылечить с помощью консервативных методов. Для этого нужно вовремя обращаться к доктору.
Хирургическое лечение

Оперативное вмешательство – это наиболее действенный метод лечения панариция. Для проведения процедуры чаще всего обходятся местной анестезией. Если воспаление распространилось на суставы или кости, то требуется общий наркоз.
Дальнейшие этапы лечения:
Врач выполняет разрез и удаляет гной, вместе с отмершими тканями.
Пораженную полость санируют с применением антисептиков.
В рану вставляют дренаж для оттока гноя.
Поверх раны накладывают повязку.
Если возникает необходимость, врач может ампутировать фалангу или весь палец.
После операции пациенту назначают обезболивающие препараты, антибиотики. Рану регулярно перевязывают и обрабатывают Фурацилином или Бетадином. Для скорейшего восстановления тканей показано физиотерапевтическое лечение.
Осложнения

К осложнениям панариция относятся:
Заражение крови. При этом формируются гнойные очаги в других внутренних органах, развивается ДВС-синдром. Сепсис часто заканчивается гибелью больного.
Гнойный тендовагинит с поражением синовиальных сумок кистей и предплечья. К этому осложнению чаще всего приводит панариций, сосредоточенный на I или V пальце руки.
Флегмона кисти.
Остеомиелит пястных и запястных костей.
Тромбоз сосудов с некрозом тканей, перифлебит и тромбофлебит конечностей.
Гнойный лимфаденит. Иногда именно лимфаденит и общая интоксикация организма становятся первыми симптомами панариция.
Контрактуры пальцев. Это осложнение развивается на фоне суставной или сухожильной формы болезни.
Профилактика панариция
Чтобы не допустить развития панариция, нужно соблюдать следующие профилактические мероприятия:
Следить за чистотой рук. Однако слишком часто мыть из не стоит так как пересушенная кожа легко травмируется, на ней появляются микротрещины. Они могут стать входными воротами для инфекции.
Использовать перчатки во время работы с землей, во время уборки. Если их нет, то руки нужно обработать защитным кремом. После завершения трудовой деятельности, их моют и смазывают жирным кремом.
Соблюдать правила безопасности во время работы с режущими инструментами. Особенно когда высок риск проникновения инфекции в рану, например, во время чистки картошки, либо при разделке рыбы.
Использование собственных маникюрных принадлежностей. Во время обработки ногтей нужно стараться не травмировать кожу и мягкие ткани. Кутикулу не следует обрезать, ее достаточно отодвинуть.
Видео: Елена Малышева в передаче Жить Здорово «Нагноение на пальце»
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Наши авторы
