Воспаление желчного пузыря симптомы видео

Холецистит – это воспаление желчного пузыря. Сопровождается нарушением работы желчевыводящей системы и выраженным застоем желчи. Статистически составляет 10-12% случаев среди заболеваний органов пищеварительной системы и чаще всего проявляется у лиц женского пола в возрасте после 40 лет.
Диагностикой и лечением этого заболевания занимается гастроэнтеролог.
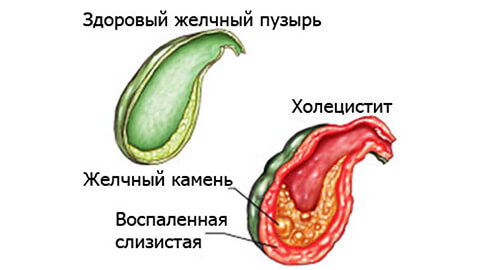
Холецистит – что это за болезнь?
Если желчь длительное время лишена естественного оттока, она застаивается и воздействует на эпителий внутренних стенок, нарушая его барьерную функцию. В результате патогенные микроорганизмы легко проникают в полость органа, начинают активно размножаться и вырабатывать токсины, которые вызывают местное повышение уровня гистаминов. Возникает воспалительный процесс с отеком и болевым синдромом. Повышенная активность лейкоцитов в зоне поражения приводит к появлению гнойных и даже гангренозных изменений в тканях, которые в отсутствии лечения распространяются на более глубокие слои желчного пузыря и прилегающие органы.
Причины заболевания
Основная причина патологии – инфекционное поражение и нарушение оттока желчи. В роли патогенного возбудителя выступают стафилококк, стрептококк, кишечная палочка, вирусы гепатита, лямблии и даже круглые черви. Они проникают в область желчного пузыря через кровь и лимфу, провоцируя воспаление.
Нарушения желчного оттока могут вызвать:
- желчнокаменная болезнь (у взрослых сопровождает холецистит в 80-95% случаев);
- дискинезия желчевыводящих путей – ослабление эвакуаторной функции желчного пузыря;
- дислипидемии (нарушения жирового обмена);
- аномалии строения и различные новообразования, которые затрудняют дренаж желчи – кисты, опухоли, рубцы, сужения и искривления протоков;
- дисфункция клапанов;
- дисхолия – изменение состава желчи с увеличением ее вязкости;
- злоупотребление алкоголем и курением — провоцируют спазм и дискинезию ЖВП;
- гормональные изменения — снижают тонус гладкой мускулатуры.
Среди факторов воспаления отдельно стоит упомянуть аллергические реакции и хронические заболевания пищеварительной и эндокринной систем – диабет, гастрит, панкреатит. В частности, панкреатобилиарный рефлюкс – заброс ферментов поджелудочной железы в желчный пузырь – провоцирует развитие ферментативного холецистита.
Симптомы заболевания проявляются на фоне психологических нагрузок, неправильного питания, гиподинамии.
Внимание! В мегаполисах развитых стран диагноз «холецистит» имеет тенденцию к омоложению. Это вызвано нездоровым образом жизни и высоким уровнем постоянного стресса среди работающего населения.
Виды холецистита, их симптомы и признаки
Общий симптомокомплекс при холецистите представлен набором характерных синдромов:
- болевой – боль локализована в правом подреберье, может быть острого или ноющего характера;
- диспептический – тошнота, рвота, плотный налет на языке, отрыжка, метеоризм, нарушения стула;
- воспалительно-интоксикационный – повышение температуры от субфебрильной до 39 С, лихорадка, озноб, усиленное потоотделение;
- аллергический синдром в виде зуда и кожных высыпаний – характерен для паразитарных форм холецистита;
- астено-вегетативный – слабость, подавленность, раздражительность, бессонница;
- желтушный – механическая желтуха с изменением цвета кожных и слизистых покровов, глазных склер.
Упомянутые синдромы холецистита зависят от формы, типа и стадии заболевания.
Классификация холецистита
По активности проявления холецистит может быть:
- острый – с ярким течением и выраженной симптоматикой; характерна высокая интоксикация с приступообразным болевым синдромом;
- хронический – вялотекущий, с мягким проявлением симптомов (температура может отсутствовать, боль легкая, ноющая, тошнота не выражена, рвоты нет).
По наличию конкрементов:
- калькулезный – с камнями в полости желчного пузыря; встречается в 90% случаев заболевания; часто провоцирует обострения с желтушным синдромом, коликами, интоксикацией;
- некалькулезный – бескаменный холецистит; объединяет примерно 10% случаев; характерен в основном для молодежи.
По проявлению патологического процесса:
- катаральный – легкое течение с благоприятным прогнозом;
- флегмонозный и гнойный – острый воспалительный процесс с высоким риском осложнений;
- гангренозный – выраженные деструктивные изменения с некрозом тканей;
- смешанный.
Внимание! Холецистит имеет сходную клиническую картину с аппендицитом, панкреатитом, язвенной болезнью, пиелонефритом и рядом других заболеваний, поэтому самостоятельная диагностика и лечение недопустимы и очень опасны!
Осложнения холецистита:
- холангит – воспаление желчных протоков;
- дуоденит – воспаление двенадцатиперстной кишки;
- реактивный гепатит;
- эмпиема желчного пузыря – скопление гноя в полости органа;
- лимфаденит – воспаление прилегающих лимфоузлов;
- разрыв пузыря;
- появление свищей и гангренозных участков;
- перитонит — воспаление брюшины.
Как проходит диагностика
Обследование включает визуальный осмотр со сбором анамнеза и вынесением предварительного диагноза, а также комплекс лабораторно-инструментальных методик для получения более полной картины состояния.
Лабораторные методики:
- общий анализ мочи;
- общий анализ крови для выявления воспаления – уровень лейкоцитов и нейтрофилов, СОЭ;
- биохимический анализ крови – уровень билирубина, щелочной фосфатазы, АСТ, АЛТ и др.;
- биохимическое исследование желчи – содержание белков, иммуноглобулинов, билирубина, пищеварительных ферментов;
- бакпосев желчи с определением инфекционного возбудителя;
- микроскопия желчи – проверяют наличие микролитов, кристаллов билирубина и холестерина, клеток эпителия и коричневых пленок, лейкоцитов, слизи;
- анализ на сахар, липидограмма, тест на уровень панкреатической амилазы выявляют сопутствующие заболевания – сахарный диабет, панкреатит, липидемии и пр.;
- иммуноферментный анализ (ИФА) на антитела к паразитам (лямблиям, гельминтам);
- копрограмма.
Инструментальные методики используют для уточнения диагноза и в качестве вспомогательных мер при лабораторных исследованиях:
- УЗИ определяет размеры пузыря, наличие деформаций и конкрементов в протоках и полости;
- ЭКГ – для дифференциальной диагностики с инфарктом миокарда;
- эзофагогастродуоденоскопия – для исключения патологий в верхних отделах ЖКТ;
- холецистография (рентген желчного пузыря) и гепатобилисцинтиграфия (радиоизотопное исследование) выявляют мельчайшие конкременты и незначительные пороки желчевыводящих путей;
- КТ или МРТ с контрастом – выявляют изменения мягких тканей;
- панкреатохолангиография – для оценки состояния поджелудочной железы;
- дуоденальное зондирование – для забора пищеварительных соков, желчи.
Список методик может изменяться и дополняться. В тяжелых случаях, когда неинвазивные методы обследования не дают полной картины, используют лапароскопическую диагностику.
Холецистит: лечение острой и хронической формы
Терапия заболевания имеет 4 основных направления:
- Устранение или ослабление симптомов;
- Воздействие на причину заболевания;
- Восстановительная терапия органа;
- Коррекция образа жизни для профилактики рецидивов.
В этих целях применяют медикаментозное лечение, физиотерапию, диетическое питание, хирургические методы лечения.
Важно! При острой форме заболевания в первые дни назначают щадящее голодание с внутривенным питанием организма. Это позволяет разгрузить гепатобилиарную систему.
Медикаментозная терапия включает следующие классы препаратов:
- антибиотики;
- спазмолитики;
- обезболивающие средства;
- НПВС для ликвидации воспалительного процесса;
- пищеварительные ферменты;
- желчегонные средства;
- пре- и пробиотики;
- прокинетики – для восстановления естественной эвакуаторной функции желчного пузыря и его протоков.
Препараты назначают в комплексе, с поправками на общее состояние пациента. Если диагностирован хронический холецистит, терапия антибиотиками проводится только в стадии обострения.
Физиотерапию используют при выходе из острой формы, в основном при лечении некалькулезной патологии. Назначают:
- УВЧ;
- амплипульс;
- диатермию;
- индуктотермию;
- микроволновую терапию;
- озокеритовые аппликации;
- ЛФК.
В период ремиссии большое внимание уделяют курортно-санаторному лечению с применением щелочных минеральных вод.
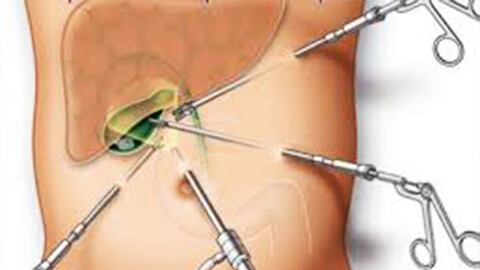
Хирургическое лечение панкреатита используют на стадии обострения при наличии выраженных деструктивных изменений или обширного гнойного процесса. Холецистостомию (дренирование) применяют для откачивания инфицированной желчи, чаще всего ее проводят методом лапароскопии. Холецистэктомию (удаление желчного пузыря) проводят открытым способом или с использованием лапароскопа.
Диетическое питание для каждого пациента разрабатывают индивидуально. Основой служит диета №5 по Певзнеру. Основные правила:
- Продукты перед употреблением измельчают.
- Из рациона удаляют раздражающие ингредиенты: острое, специи, соленья и маринады, растения с высоким содержанием эфирных масел (репа, редька, чеснок, мята, мелисса), чай, кофе, газировку.
- Избегают жареной пищи и животных жиров, включая жирные сорта мяса, сливочное масло, жирный творог и сливки, сало, копчености, ливер, колбасы; при калькулезном холецистите исключают яичные желтки и ограничивают количество растительных масел – их желчегонное действие может спровоцировать приступ колики.
- Стараются ограничить содержание бродильных продуктов – бобовых, капусты, свежих фруктов, сладостей.
Питание должно быть дробным, не менее 5-6 раз в день с потреблением большого количества чистой негазированной воды – 1,5-2 литра.
Боль в животе и подреберной области может быть обусловлена воспалительным заболеванием пищеварительной системы. По характеру и локализации болевых ощущений врач может предположить, какое патологическое состояние вызывает подобный симптом. Частой причиной приступообразной боли в правом подреберье является поражение печени или желчного пузыря. При этом неприятное ощущение может распространяться в область правой руки и лопатки. Инструментальные и лабораторные исследования помогают уточнить тип заболевания.
Холецистит является распространенной причиной неприятных ощущений в правом подреберье. Обычно этот симптом сочетается с разнообразными расстройствами пищеварения, вроде диареи или вздутия живота. В большинстве случаев такое заболевание диагностируется у мужчин и женщин в возрасте от 40 до 60 лет. Главной причиной воспалительных процессов является желчнокаменная болезнь, однако возможны и другие варианты этиологии. В качестве лечения назначаются препараты для подавления инфекционного процесса и воспаления, однако при осложненном течении недуга пациенту может потребоваться оперативное вмешательство.
Подробнее о болезни
Холецистит представляет собой воспалительный процесс в желчном пузыре, в большинстве случаев обусловленный обструкцией протоков органа конкрементами. Из-за нарушения оттока желчи и размножения патогенной микрофлоры в тканях органа может возникать инфекция. Несмотря на то, что бактерии обнаруживаются в содержимом органа в 50-75% случаев, инфекция также может быть лишь следствием нарушения функций органа. К наиболее распространенным симптомам болезни врачи относят боли в правой подреберной области, тошноту, рвоту и жидкий стул. При длительном нарушении оттока желчи возможно возникновение желтухи.
Холецистит, не связанный с желчнокаменной болезнью и обструкцией протоков, встречается гораздо реже. Такое патологическое состояние может быть обусловлено оперативными вмешательствами, травмами, истощением и другими негативными факторами. Согласно эпидемиологическим данным, такой недуг чаще всего диагностируется у женщин. При несвоевременном лечении возможно развитие хронического воспаления органа.
Причины возникновения
 Как уже было сказано, главной причиной холецистита является нарушение оттока желчи из органа. Желчь, вырабатываемая печенью, депонируется в желчном пузыре и выводится в кишечник через специальные протоки для поддержания пищеварения. Закупорка протоков обычно возникает из-за конкрементов, однако возможны и другие причины. Патогенная микрофлора может проникать в орган через кровь, лимфатические структуры и двенадцатиперстную кишку.
Как уже было сказано, главной причиной холецистита является нарушение оттока желчи из органа. Желчь, вырабатываемая печенью, депонируется в желчном пузыре и выводится в кишечник через специальные протоки для поддержания пищеварения. Закупорка протоков обычно возникает из-за конкрементов, однако возможны и другие причины. Патогенная микрофлора может проникать в орган через кровь, лимфатические структуры и двенадцатиперстную кишку.
Основные причины
- Образование камней в просвете органа и его выводных протоках. Конкременты могут формироваться из-за застоя желчи, нарушения обменных процессов и других причин. Крупные камни обтурируют протоки и раздражают слизистые оболочки, из-за чего и начинается воспалительный процесс. Закупорить проток может даже один крупный конкремент.
- Онкологические заболевания. Доброкачественная или злокачественная опухоль может нарушать эвакуацию желчи из протоков органа.
- Дискинезия желчного пузыря и его протоков. Мышечные оболочки органа способствуют выведению желчи в кишечник, однако из-за нарушения тонуса и сократительной активности тканей может возникать застой жидкости.
- Врожденные анатомические дефекты органа, нарушающие эвакуацию желчи.
- Патологии кровеносных сосудов. Недостаточное кровоснабжение органа может быть причиной воспаления.
- Дисфункция клапанов, регулирующих выведение желчи из органа и его протоков.
Причину болезни сложно определить по ее клиническим проявлениям, поэтому диагностика включает визуальные обследования органов.
Факторы риска
Помимо основных причин формирования болезни, необходимо учитывать факторы риска. Это определенные признаки и нарушения, создающие предрасположенность к воспалительному процессу в желчном пузыре. Обычно те или иные факторы риска связаны с образом жизни и индивидуальным анамнезом пациента.
Возможные факторы риска
- Метаболические заболевания. (В частности, сахарный диабет может быть причиной сосудистых нарушений, вызывающих воспаление);
- ожирение или быстрая потеря веса;
- неправильная диета, приводящая к развитию желчнокаменной болезни;
- бактериальные инфекции других органов, способные распространяться через кровь и лимфу;
- воспалительные и инфекционные патологии кишечника;
- астеническое телосложение и женский пол;
- хирургические вмешательства в области печени, травмы;
- длительное парентеральное питание;
- вирусные инфекции у пациентов, страдающих от приобретенного иммунодефицита;
- сердечно-сосудистые расстройства.
Пациент может самостоятельно устранить многие формы предрасположенности к болезни. Профилактика холецистита в первую очередь должна быть направлена на изменение диеты, уменьшение массы тела и лечение первичных патологий пищеварительной системы.
Формы болезни
Классификация холецистита предполагает обозначение разных форм заболевания в зависимости от причины возникновения воспалительного процесса и особенностей клинической картины.
Основные формы
- Острый калькулезный холецистит – воспаление желчного пузыря, обусловленное обструкцией протоков конкрементами. Постепенное сгущение желчи неблагоприятно влияет на внутренние оболочки органа. Из кишечника в орган могут проникать кишечные палочки, стрептококки и клостридии, вызывающие инфекцию. Воспалительный процесс может распространяться на диафрагму, из-за чего у пациентов возникает боль в правом плече.
- Хронический холецистит, возникающий после эпизодов острого воспаления. Симптомы сохраняются, однако болевые ощущения менее выражены. Без лечения такая форма патологии может осложняться перфорацией стенок органа, гангреной и образованием свищей. Возможны обострения.
- Холецистит, не связанный с образованием камней. Такая болезнь развивается при травмах, неудачных хирургических вмешательствах, химиотерапии. Симптоматика напоминает острый холецистит. Желтушность кожных покровов присутствует в большинстве случаев. Эта форма болезни характеризуется наибольшим процентом летальных исходов.
Определение конкретной формы патологии помогает врачам подбирать эффективное лечение.
Симптомы и признаки
Симптоматическая картина зависит от формы болезни, возраста пациента и сопутствующих патологий. В большинстве случаев пациенты жалуются на боль и расстройство пищеварения. При длительном застое желчи могут возникать более тяжелые симптомы.
Возможные признаки болезни:
- приступообразная боль в правой и центральной части живота;
- боль в правом подреберье распространяется в правую руку, плечо или спину;
- напряженность брюшных мышц;
- тошнота и рвота;
- снижение аппетита;
- пожелтение кожных покровов и слизистых оболочек;
- слабость и усталость;
- метеоризм;
- запор или жидкий стул;
- увеличение температуры тела;
- общее недомогание.
Опасные осложнения холецистита могут вызвать другие симптомы. Так, при появлении острой боли в правом подреберье и стойкой лихорадки необходимо как можно скорее обратиться к врачу.
Диагностика
При подозрении на воспалительный или инфекционный процесс в органах брюшной полости необходимо обратиться к гастроэнтерологу. Во время приема врач расспросит пациента о жалобах и соберет анамнестическую информацию для обнаружения факторов риска холецистита или другой болезни. Общий осмотр поможет специалисту обнаружить первичные симптомы недуга, вроде пожелтения кожных покровов или болезненности в точке проекции желчного пузыря на брюшную стенку. Для уточнения диагноза врачу потребуются результаты инструментальных и лабораторных исследований.
Назначаемые тесты
- Анализ крови. Биохимические и клеточные изменения могут указывать на инфекционный процесс: увеличение количества лейкоцитов, высокая скорость оседания эритроцитов. Также оценивается концентрация печеночных ферментов.
- Ультразвуковая визуализация. Обследование органа с помощью высокочастотных звуковых волн позволяет врачу оценить толщину стенок органа, сократительную функцию и проходимость протоков. С помощью УЗИ сразу могут быть обнаружены конкременты.
- Дуоденальное зондирование для получения образцов желчи. В лаборатории проводится микробиологическое исследование жидкости для обнаружения инфекционных агентов.
- Компьютерная томография – высокоточное визуальное исследование, позволяющее выявить даже незначительные изменения в органе.
После запроса результата тестов врач может сразу приступить к лечению или назначить дополнительные обследования.
Лечение
При остром холецистите пациента госпитализируют для проведения экстренной терапии и врачебного наблюдения. Назначения зависят от этиологии воспалительного процесса и сопутствующих заболеваний. К основным лечебным задачам можно отнести ликвидацию инфекции, облегчение воспалительного процесса и восстановление проходимости желчевыводящих путей. В большинстве случаев достаточно медикаментозных назначений и специальной диеты, однако при тяжелом течении болезни пациенту может потребоваться оперативное вмешательство.
Основные методы лечения
- Внутривенное введение или пероральный прием противомикробных препаратов. Врач может назначить антибиотики широкого спектра действия или специфические препараты, подобранные по результатам лабораторных тестов.
- Лечебная диета. В первые сутки может потребоваться полное воздержание от приема пищи, однако в дальнейшем возможно дробное питание, не нагружающее пищеварительную систему.
- Назначение обезболивающих средств и спазмолитиков для облегчения симптоматики болезни.
- Удаление конкрементов желчного пузыря и его протоков с помощью эндоскопической техники.
- Лапароскопическая или открытая холецистэктомия: при желтухе, некрозе, перфорации и других осложнениях гастроэнтеролог может назначать удаление желчного пузыря.
Назначенную лечебную диету необходимо соблюдать и после устранения воспалительного процесса. Методы народного лечения можно использовать только после консультации с врачом.
НАШИ ПРОГРАММЫ
Мы разработали для Вас специальные годовые программы наблюдения за здоровьем.
Услуги каждого пакета ориентированы на поддержание здоровья и профилактику болезней.
Годовые медицинские программы для детей
Детские годовые программы НИАРМЕДИК созданы для того, чтобы помочь родителям вырастить здорового ребенка! Программы разработаны для детей разного возраста и гарантируют качественную медицинскую помощь без очереди.
Подробнее
Годовые медицинские программы для взрослых
Взрослые годовые программы «С заботой о себе» разработаны для тех, кто ответственно подходит к своему здоровью. Программы включают: консультации терапевта, а также самых востребованных врачей-специалистов.
Подробнее
Программа ведения беременности
Сеть клиник НИАРМЕДИК предлагает будущей маме программу ведения беременности «Жду тебя, малыш!». Программа разработана с учетом передовых международных стандартов здравоохранения.
Подробнее
Осложнения и прогноз
При остром холецистите пациенту обязательно требуется своевременное хирургическое или терапевтическое лечение, поскольку опасные осложнения могут развиваться быстро.
Наиболее частые осложнения
- Распространенная инфекция. При разрыве стенок органа патогенная микрофлора может проникать в другие части брюшной полости и вызывать обширный воспалительный процесс. Такое негативное последствие холецистита может привести к смерти пациента.
- Гангрена желчного пузыря – разрушение тканей органа с последующим проникновением содержимого в брюшную полость. Желчный перитонит нередко диагностируется у взрослых пациентов, страдающих от сахарного диабета и хронического воспаления желчевыводящих протоков.
- Перфорация желчного пузыря с последующим распространением инфекции. Бактерии могут вызывать воспаление поджелудочной железы, плевры и даже легочной ткани.
При своевременном лечении холецистит характеризуется благоприятным прогнозом. У большинства пациентов симптомы исчезают уже через несколько дней после устранения воспалительного процесса. Хирургическое вмешательство требуется в 30% случаев. Перфорация желчного пузыря и другие осложнения становятся причиной летального исхода в 10-15% случаев.
Таким образом, холецистит является распространенной патологией, характеризующейся воспалением желчного пузыря. Очень важно своевременно выявить заболевание и пройти необходимое лечение, поскольку осложнения этого недуга могут привести к летальному исходу.
