Воспаление желчных протоков симптомы лечение

Воспалительный процесс в желчных протоках называют холангитом. Провоцируют заболевание инфекции, поступающие с кровью и лимфой из кишечника или желчного пузыря. Он бывает острым или хроническим, сложен в диагностике и выборе методов лечения. Болезнь возникает самостоятельно либо становится осложнением панкреатита, гепатита, а также камней в желчном пузыре.
Причины возникновения холангита
Не существует специальной бактерии, из-за которой возникает заболевание. Среди самых распространенных инфекций, вызывающих воспаление вне- или внутрипеченочных протоков, выделяют:
- кишечную палочку;
- стафилококки;
- энтерококки;
- неклостридиальную анаэробную инфекцию;
- бледную спирохету;
- палочку брюшного тифа.
Болезнетворные бактерии способны попадать в протоки печени восходящим путем, их источником становятся двенадцатиперстная кишка, кровь воротной вены, лимфа.
Встречается паразитарный холангит. Его вызывают различные глисты: аскарида, лямблии, печеночные сосальщики и т.д. При вирусном гепатите поражаются клетки печени и желчные протоки.
Ключевая предпосылка для возникновения холангита – непроходимость желчевыводящих протоков, провоцирующая застой желчи. Первопричинами становятся следующие заболевания:
- Холедохолитиаз. Первый симптом – закупорка желчевыводящих протоков камнями.
- Холецистит. Хроническое воспаление стенок желчного пузыря, из-за которого сужается просвет протоков зарубцевавшейся тканью.
- Постхолецистэктомический синдром. Перестройка желчевыводящей системы, происходящая после оперативного вмешательства.
- Кистоз. Невоспалительное заболевание, спровоцированное скоплениями слизи в желчевыводящих путях.
- Стеноз дуоденального соска. Возникает из-за травматичного прохождения камней по протокам.
- Холестаз. Затруднение выделения желчи, происходящее вследствие дискинезии протоков.
Повреждение стенок желчевыводящих путей приводит к воспалению, причины которого могут иметь механическую, биологическую, паразитарную, дистрофическую природу. Во избежание развития холангита следует не пропускать плановые осмотры у лечащего врача. Его рекомендации должны выполняться неукоснительно.
Симптомы холангита
Заболевание развивается по-разному в зависимости от возраста пациента. У взрослых в острой стадии почти отсутствуют другие симптомы, кроме боли в правом подреберье. Если медицинская помощь вовремя не оказана, воспаление развивается быстро, переходя в гнойную стадию. Велика опасность общего сепсиса.
В детском возрасте холангит крайне редко встречается в острой форме. Воспаление развивается на фоне вторичной стрептококковой инфекции. Симптомы смазаны. Требуется дифференциальная диагностика, после чего составляется индивидуальная программа лечения.
Острый холангит проявляется следующими симптомами:
- ноющая боль в правом подреберье, отдающая в правое плечо или лопатку;
- высокая температура, озноб, потливость;
- тошнота с рвотными позывами;
- пожелтение кожных покровов и склер, зуд.
Отсутствие лечения приводит к переходу острой формы в хроническую. Происходит это с различной скоростью, в зависимости от возраста, общего состояния здоровья, сопутствующих заболеваний. Хронический холангит имеет признаки:
- Упадок сил, снижение работоспособности, слабость.
- Покрасневшая кожа, особенно на ладонях, ощущение зуда.
- Высокая температура без симптомов простуды.
- Ногтевые фаланги пальцев на руках утолщаются.
Дети, заболевшие холангитом, теряют в весе из-за непрекращающейся тошноты. Ребенок отказывается от еды. Поскольку размножение микроорганизмов в желчевыводящих путях протекает очень активно, воспаление быстро переходит в гнойный абсцесс в желчных протоках. Внешне это проявляется в анемичности. Кожа бледнеет, белки глаз приобретают устойчивый желтушный оттенок. Появляются жалобы на головную боль.
Классификация форм и видов холангита
В процессе диагностики врачу необходимо выяснить, о какой именно форме и типе заболевания идет речь в каждом конкретном случае. Только тогда возможно правильно подобрать метод лечения, а также дать индивидуальные рекомендации пациенту по восстановительной терапии и профилактике.
Острый холангит
Речь идет не о специфической разновидности заболевания, а о скорости его развития. Типичные признаки холангита наряду с общим тяжелым состоянием пациента возникают в течение всего 1-2 суток. Боль, высокая температура, слабость, рвота – эти симптомы требуют немедленного реагирования. Пациенту вызывают скорую, после чего происходит госпитализация.
Острое воспаление редко охватывает только протоки желчного пузыря, поэтому проводится комплексная диагностика для установления точной картины заболевания. Промедление крайне опасно, так как грозит пациенту сепсисом.
Существует молниеносная («фульминантная») форма заболевания. Характерные клинические симптомы холангита появляются очень быстро, а от времени их начальных проявлений до сепсиса проходит всего несколько часов. Летальность превышает 90% случаев даже при оказании пациенту немедленной помощи в условиях стационара.
Хронический холангит
Сложно диагностируемая форма заболевания. Долгие годы может протекать скрытно, без особых симптомов. Возникает самостоятельно, но ее первопричиной может быть острый холангит, лечение которого не дало ожидаемого результата. Сложность терапии заключается в том, что клиническая картина нечеткая. Пациенты жалуются лишь на жидкий стул, а также периодические боли в животе в правом подреберье. Требуются стандартная диагностика и длительное наблюдение, по итогам которого врач подбирает схему лечения.
Одна из хронических форм заболевания – первичный билиарный холангит. Относится к аутоиммунным патологиям, проявляющимся в виде прогрессирующего, но негнойного воспаления внутрипеченочных желчных протоков. На этом фоне формируется фиброз, а вслед за ним – цирроз печени. В группе риска женщины 30-65 лет, у мужчин билиарный холангит встречается значительно ниже.
Склерозирующий тип
Хронический холангит, проявляющийся в нарушении оттока желчи. Пищеварительный фермент застаивается, что приводит к постепенному и разрастающемуся разрушению клеток печени. Типичное последствие – печеночная недостаточность. Патологический процесс часто не имеет специфических симптомов. По мере ухудшения состояния у пациента появляются:
- боль справа в животе;
- пожелтение кожи;
- зуд;
- апатия;
- потеря массы тела.
Частота заболевания не превышает 1-4 случаев на 100 тыс. населения по официальной статистике, но реальный показатель может быть выше, так как у многих пациентов оно протекает бессимптомно. В 80% случаев такое воспаление желчных протоков сопровождается другими хроническими заболеваниями органов пищеварительного тракта.
Гнойный тип болезни
Воспаление желчных протоков, протекающее в острой гнойной форме. Первопричина: полная блокировка оттока желчи. У пациента гнойный холангит сопровождается симптомами: стремительно развивающаяся желтуха с покраснением кожи, озноб, боль. Если проходимость протоков не восстановить, гнойный холангит приводит к билиарному сепсису.
В 100% случаев при отсутствии лечения болезнь завершается летальным исходом. Гнойный холангит вызывают конкременты в холедохе как осложнение при желчнокаменной болезни. В группе риска люди старшего возраста. Часто патологию вызывают травмы печени, опухоли, а также паразитарная инвазия.
Гнойный холангит имеет характерные симптомы, вписывающиеся в триаду Шарко: желтуха, боль в правом подреберье, высокая температура.
Холецистохолангит
Хронический воспалительный процесс, охватывающий желчный пузырь и проходы. В него вовлекаются паренхимы печени. Если у пациента с хроническим холангитом есть подозрение на холецистохолангит, то симптомы следующие: сильная боль в животе, интоксикационный синдром, уплотнение паренхимы печени, печеночная недостаточность.
Возбудителями являются патогенные микроорганизмы. К ним относят кишечную палочку, стафилококки и другие. Встречается вместе с вирусным гепатитом, а также микозами. Пути инфицирования: двенадцатиперстная кишка, лимфа, кровь. Необходимое условие: нарушение оттока желчи. Симптомы заболевания – не только воспаление желчных протоков, но и температура, слабость, пожелтение кожи, боль, на которые могут накладываться признаки сопутствующих заболеваний желудочно-кишечного тракта.
Диагностика
Для постановки диагноза требуется проведение лабораторных и инструментальных исследований. В большинстве случаев все необходимое имеется в любой многопрофильной поликлинике. Если же оснащения на месте недостаточно, пациента перенаправляют в соседний населенный пункт в соответствующее медучреждение.
Лабораторная диагностика
Для выявления симптомов холангита и назначения лечения необходимо провести исследование мочи и крови пациента. Для этого врач после осмотра и опроса больного выписывает направления на следующие лабораторные анализы:
- Клинический анализ крови. Отслеживаются количественные показатели СОЭ, нейтрофилов и лейкоцитов.
- Общий анализ мочи. В норме в нем отсутствует билирубин.
- Биохимический анализ крови.
- Иммунологический анализ сыворотки крови при подозрении на склерозирующую форму.
Этих исследований достаточно для того, чтобы установить, что это – холангит, либо иное заболевание. Дополнительно назначают анализ кала на выявление глистной инвазии. Если показатели далеки от нормы, следующим этапом проводятся инструментальные исследования. Для них выписывают соответствующие направления.
Инструментальные обследования
Сегодня у врачей есть выбор, каким методам диагностики отдать предпочтение, так как их достаточно много. В зависимости от того, как именно оснащено данное медучреждение, будет назначено соответствующее обследование:
- Магнитно-резонансная холангиопанкреатография (МРХПГ). Пациенту в кровь вводят контрастное вещество, после чего выполняют снимки на аппарате МРТ. Процедура занимает не более получаса, а для больного наименее травматична.
- Исследования на УЗИ. Этот метод диагностики холангита достаточно точен, безболезнен, но уступает МРХПГ степенью детализации. Самые мелкие протоки рассмотреть почти невозможно.
- Эндоскопическая ретроградная панкреато-холангиография (ЭРХПГ). Выполняется при помощи фиброгастродуоденоскопа, который пациенту вводят перорально до конечного отдела холедоха, который заполняют контрастным веществом. Методика достаточно травматична, хотя до недавнего времени являлась основной.
- Чрескожная чреспеченочная холангиография (сокращенно ЧЧХ). С помощью иглы под контролем УЗИ прокалывают кожу и печень, чтобы ввести контрастное вещество в желчные протоки. Травматичная методика, используемая все реже.
Самые точные результаты и объективную картину состояния печени, желчного пузыря и паренхимы дает МРХПГ, поэтому именно этой методике отдают предпочтение в частных клиниках, а также крупных лечебных учреждениях здравоохранения.
Методы лечения холангита
Выбор терапии зависит от состояния пациента, симптомов, а также данных диагностических исследований. При острой и многих хронических формах болезни выполняется госпитализация. Лечение холангита – сложный многоэтапный процесс, включающий оказание неотложной помощи, при необходимости оперативное вмешательство, а также длительную восстановительную терапию.
Медикаментозная терапия
Входит в состав консервативного лечения. Цель – освободить желчевыводящие протоки, снять воспаление. Преимущественный состав лекарственных средств – антибиотики, которые принимают не менее 10 дней. Точный подбор препаратов выполняют после посева желчи. Дополнительно пациенту требуется:
- Восстановить реологические свойства крови. Для этого вводят Реополиглюкин или Пентоксифиллин.
- Повысить показатели центральной гемодинамики. Могут использовать плазму, кардиотонические средства, электролитные растворы и т.д.
- Устранить интоксикацию. Вводят инфузионные растворы, выполняют форсированный диурез.
- Восстановить клетки печени. Подбирают витаминный комплекс, а также назначают Эссенциале.
Для снятия болевых симптомов прописывают анальгетики, а для улучшения пищеварения – ферментные препараты.
Физиотерапевтическое лечение
Неотъемлемая часть консервативного лечения и восстановительной терапии. Лечащий врач индивидуально назначает процедуры – диатермию, УВЧ, парафиновые или озокеритовые аппликации на область печени, лечебную физкультуру, санаторно-курортное лечение.
Хорошие результаты показало пребывание в специализированных санаториях Кавказских Минеральных Вод, а также в Трускавце.
После завершения восстановительной терапии требуется на протяжении нескольких лет для закрепления результата строго придерживаться предписанной гастроэнтерологом диеты.
Хирургическое вмешательство
Оперативное лечение показано при симптомах нарушения оттока желчи, если проведенные до этого консервативные методы не дали должного результата. Предпочтение отдается эндоскопической хирургии как наименее травматичной для пациента. С ее помощью удается выполнить дренирование желчных протоков, удалить имеющиеся камни и конкременты. Кровопотеря при такой операции минимальна, а восстановительный период сокращается до минимума. А цена операции на данный момент приблизилась к традиционной лапаротомии. К полостным операциям прибегают, только если имеет место гнойный холангит.
Народная медицина
При хронических формах холангита у взрослых лечение под контролем врача может включать применение травяных сборов, устраняющих типичные симптомы застоя желчи. Рецептов довольно много, все они относятся к желчегонным.
| Тысячелистник, календула, спорыш в равных пропорциях | 2 ст. л. смеси настаивают 1 час в 0,5 л кипятка (в термосе). Отфильтрованный настой пьют 3 раза в сутки за 20 мин. до еды на протяжении 30 дней. |
| Мята, вахта трехлистная, кориандр, бессмертник | Помогает снять болевой синдром, улучшить отток желчи, стимулирует работу печени. Смесь в равных пропорциях в количестве 1 ст. л. заваривают 200 мл кипятка и настаивают 1 час. Процеженный настой принимают по 2 ст. л. натощак за 20 мин. до еды на протяжении 3 недель. |
| Пижма | 1 ст. л. сухой травы с цветками настаивают в 200 мл кипятка в течение 1 часа. Выпивают по 1 ст. л. перед едой. Средство улучшает отток желчи и оказывает антисептическое воздействие на воспаленные протоки. |
Строго не рекомендуется принимать стимулирующие выделение желчи средства без консультации с лечащим врачом. Ошибочно подобранный сбор может ухудшить состояние.
Диета и питание при холангите
При обострении симптомов болезни показан голод. В первые 1-2 дня допускается пить только чистую воду. После снятия острого синдрома назначают диету с приемом пищи 5-6 раз в день маленькими порциями с максимальным интервалом между трапезами – 4 ч. Нельзя пить и есть холодное, а также жареное. Можно употреблять лишь отварные и приготовленные на пару продукты.
В меню большую часть блюд составляют супы на вторичном бульоне, а также не овощных отварах. Мясо, рыбу можно, но только в отварном виде. Крупы, хлеб (лишь черствый), макароны – можно, но понемногу. Запрещены бобовые, лук, чеснок, а также очень кислые фрукты и ягоды. Допустимая суточная норма потребления сахара – 70 г для взрослого или вдвое меньше для детей.
Соки необходимо разбавлять водой в пропорции 1:2. Чай пьют только слабой заварки с добавлением молока. При приготовлении компотов сахар заменяют на мед. Полностью отказываются от употребления консервов, колбас, грибов, острых специй, горчицы, перца, хрена, шоколада, мороженого, кофе, какао.
Для поддержания моторики кишечника показаны умеренная физическая нагрузка, прогулки на свежем воздухе. Важно следить за тем, чтобы не было запоров.
Профилактика и прогноз
Врач поможет пациенту во всем, что относится к тому, как лечить холангит. Но профилактика – это преимущественно работа над собой. В нее входят: отказ от вредных привычек, соблюдение диеты, лечебная физкультура.
Ежегодно необходимо проходить осмотры у лечащего врача, выполнять назначенные предписания, сдавать анализы.
Прогноз в большей части случаев благоприятный, так как большая часть летальных случаев приходятся на гнойный холангит, когда пациенту не была оказана помощь. Однако успех лечения во многом зависит от возраста больного, предшествующего анамнеза, а также развития осложнений.
Видео
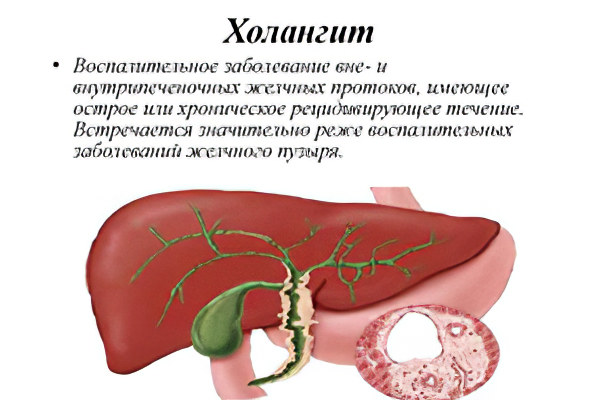
Холангит – это воспаление желчных протоков. Спровоцировать его могут различные факторы, но при этом заболевании всегда наблюдается застой желчи. Иногда патология проявляется острыми симптомами и приводит к развитию серьезных осложнений. Проявления болезни зависят от ее формы и стадии развития.
Лечением холангита должен заниматься врач после проведения тщательной диагностики. Терапия преимущественно медикаментозная. Чаще всего от холангита страдают женщины. В группе риска находятся люди пожилого возраста (50-60 лет). У детей воспаление желчных протоков диагностируется редко.
Содержание:
- Что такое холангит
- Виды и формы заболевания
- Причины возникновения
- Симптомы холангита
- Диагностика
- К какому врачу обратиться?
- Лечение холангита
- Диета в острый период холангита
- Осложнения и последствия
- Прогноз и профилактика
Что такое холангит?
Холангит является патологией, сопровождающейся нарушением в работе печени и воспалением желчных протоков. При заболевании происходит застой желчи. Вызвано это может быть различными причинами. Нередко болезнь развивается на фоне бактериальной инфекции.
При холангите страдает функция ЖКТ в целом. У больного может быть диагностирован гепатит, гастродуоденит, панкреатит, желчнокаменная болезнь, холецистит.
Виды и формы заболевания
В зависимости от причины нарушения, различают следующие формы холангита:
Бактериальный.
Вирусный.
Паразитарный.
Аутоиммунный.
Онкологический.
В зависимости от особенностей течения болезни, выделяют следующие ее разновидности:
Острый холангит. Нарушение имеет яркую клиническую картину. Самочувствие больного значительно ухудшается.
Хронический холангит. Заболевание то обостряется, то случается его ремиссия. Когда острая фаза минует, человек не будет испытывать каких-либо симптомов нарушения.
Острая форма холангита
Острый холангит имеет инфекционную природу. Развивается нарушение неожиданно для самого больного. Желчные протоки воспаляются, в них начинает скапливаться желчь. Иногда происходит полная закупорка путей. Если заболевание имеет легкое течение, то есть возможность справиться с ним медикаментозными методами. К операции прибегают в том случае, когда развиваются осложнения.
Острый холангит протекает в разных формах, среди которых:
Катаральный холангит. Такое поражение желчных протоков считается самым легким. Слизистая оболочка желчных путей краснеет и отекает. Симптомы нарушения у больного выражены слабо, лечение отсутствует. Поэтому именно катаральный холангит нередко приобретает хроническое течение.
Дифтерический холангит. Слизистая оболочка желчных путей покрывается язвами, на которых образуется пленка. Под ними участки некроза начинают быстро разрастаться. Нередко дифтерический холангит с желчных путей переходит на печень.
Гнойный холангит. В желчных протоках начинает скапливаться гной. Воспаление быстро прогрессирует, распространяется на расположенные рядом ткани и органы.
Некротический холангит. Желчные пути подвергаются некрозу, так как в них проникают ферменты, вырабатываемые поджелудочной железой. Именно они начинают разъедать протоки изнутри. Эта форма холангита является наиболее опасной, так как может стать причиной воспаления брюшины или печени.
Хроническая форма холангита
Если рассматривать холангит в общей структуре заболеваний гепатобилиарной системы, то диагностируется он не часто. Воспаление желчных протоков преимущественно является вторичным нарушением, которое возникает на фоне других патологий органов ЖКТ. Особую опасность в этом плане представляет поражение желчного пузыря и печени. У 1/3 пациентов холангит является следствием удаления желчного пузыря.
Холангит может иметь различное течение:
Латентная форма. При этом симптомы патологии полностью отсутствуют.
Рецидивирующая форма. Заболевание то обостряется, то затихает.
Септическая форма. В протоках скапливается гной. Заболевание имеет тяжелое течение и может стать причиной гибели больного.
Абсцедирующая форма. В желчевыводящих путях формируются участки абсцесса, заполненные гнойными массами.
Отдельно нужно выделить такую форму болезни, как первичный склерозирующий холангит. При этом нарушении воспаление имеет неинфекционный характер. По мере прогрессирования патологии желчные пути сужаются, отток желчи нарушается. На терминальной стадии болезни они полностью зарастают, у больного развивается цирроз печени.
Склеротический холангит относится к тяжелым патологиям. Полностью избавиться от болезни невозможно. За 10 лет у таких пациентов формируются необратимые изменения в печени.
Виды холангита в зависимости от места сосредоточения воспалительного процесса:
Холедохит. Воспаление общего желчного протока, который называется холедох.
Ангиохолит. Воспаление мелких желчных протоков.
Папиллит. Воспаление фатерова сосочка. Он располагается в том месте, где общий желчный проток впадает в 12-перстную кишку.
Тотальное воспаление системы желчевыводящих путей.
Причины возникновения
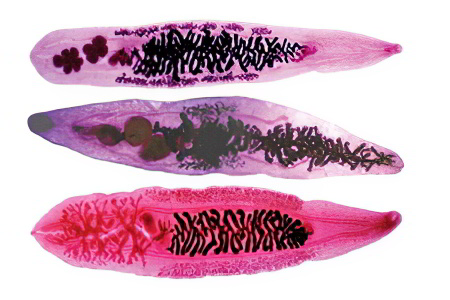
Основной причиной развития холангита считается инфекционный процесс. Самым частым возбудителей инфекции является кишечная палочка, протей и энтерококк. Если у больного развивается гнойное воспаление, то при проведении анализа желчи в ней высеивается сразу несколько представителей инфекционной флоры. Такой анализ имеет немаловажное значение, так как по его результатам удастся подобрать оптимальное лечение.
Инфекция может попасть в желчные протоки несколькими путями:
Восходящий. Бактерии поднимаются в желчевыводящие пути из 12-перстной кишки по слизистым оболочкам.
По крови, через воротную вену.
По лимфатическим сосудам. Источником распространения инфекции может являться поджелудочная железа, кишечник и желчный пузырь.
Иногда желчные пути воспаляются из-за попадания в них ферментов поджелудочной железы. Они имеют агрессивное действие, поэтому стенки протоков разъедаются, случается их некроз. В таком случае специалисты указывают на асептическое воспаление.
Склерозирующий холангит – это аутоиммунная патология. При ней собственные клетки иммунной системы начинают продуцировать антитела, разрушающие ткани желчных протоков.
Симптомы холангита
Диагностировать холангит не просто, так как у каждого пациента эта болезнь имеет разное течение и дает разнообразные симптомы. Часто воспаление желчных протоков можно спутать с другими заболеваниями. В ряде случаев холангит вовсе ничем себя не проявляет. Тем не менее, есть определенные признаки, позволяющие заподозрить поражение желчных протоков.
Различную симптоматику дает острый, хронический и склерозирующий холангит.
При остром холангите

Симптомы острого холангита:
Боль сосредотачивается в груди с правой стороны. Она отдает в живот, в плечо и в лопатку.
Температура тела повышается до 40 °C, больного знобит.
Человека тошнит и рвет.
Артериальное давление резко снижается.
Усиливается слабость.
Возникает кожный зуд.
Дерма и слизистые оболочки приобретают желтый окрас.
Сознание затуманивается.
Есть вероятность развития печеночной комы.
При хроническом холангите
Хронический холангит сопровождается такими симптомами, как:
Слабая боль. Она может быть интенсивной только в том случае, когда в желчном пузыре имеются камни.
Кожный зуд.
Давящее или распирающее чувство в правом подреберье.
Слабость.
Повышение температуры тела. Происходят ее скачки время от времени.
Повышенная утомляемость.
Гиперемия ладоней, утолщение пальцев.
При склерозирующем холангите
Склерозирующий холангит:
Боль в правом подреберье и в животе (преимущественно в его верхней части).
Диарея.
Кожный зуд и пожелтение кожных покровов.
Повышение температуры тела до 38 °C.
Диагностика

Чтобы диагностировать холангит, потребуется не только анализ имеющихся симптомов, но и инструментальное, а также лабораторное обследование.
Первичные диагностические процедуры:
Опрос больного.
Изучение анамнеза пациента.
Осмотр кожи и слизистых оболочек, пальпация брюшной стенки, области правого подреберья.
Сбор лабораторных данных:
Анализ крови (общий и биохимический). У больных с холангитом будет увеличен уровень билирубина, трансаминаз и щелочной фосфатазы.
Бактериальный посев желчи. Ее забор осуществляют при проведении дуоденального зондирования.
Микроскопия кала. Это исследование позволит исключить заражение паразитами.
К инструментальным методам обследования относят:
Ультразвуковое исследование органов брюшной полости.
Компьютерная томография.
Ультрасонография желчных протоков.
Холецистография.
Электронная холеграфия.
МРПХГ. Этот метод позволяет диагностировать обструкцию желчных путей.
Холангит дает схожую симптоматику с различными заболеваниями.
Поэтому необходимо проводить дифференциальную диагностику с такими нарушениями, как:
Желчнокаменная болезнь.
Некалькулезный холецистит.
Вирусный гепатит.
Первичный билиарный цирроз.
Эмпиема плевры.
Пневмония с поражением правого легкого.
К какому врачу обратиться?
Лечением холангита занимается гастроэнтеролог. Также человеку может потребоваться помощь диетолога, физиотерапевта, хирурга. Во время прохождения обследования необходимо будет посетить эндоскописта и УЗИ-диагноста.
Лечение холангита
Пациента с холангитом госпитализируют. Он должен находиться под постоянным контролем специалистов, так как в любой момент ему может потребоваться помощь хирурга. Терапия зависит от тяжести патологического процесса.
Основные задачи, которые встают перед врачом:
Купирование воспаления.
Снятие интоксикации с организма.
Разгрузка желчных путей.
Консервативное лечение холангита
Консервативная схема лечения базируется на следующих пунктах:
Соблюдение постельного режима.
Лечебное голодание. Диета должна быть максимально облегченной. Больной должен получать супы-пюре, пюрированные овощи, мясо в виде фарша, кисломолочные напитки и пр.
Антибиотики и препараты для избавления организма от паразитов.
Препараты для купирования воспаления.
Спазмолитики для устранения болей.
Инфузонная терапия проводится для снятия интоксикации с организма. Больному вводят электролиты, белки, солевые препараты, глюкозу, форменные элементы крови.
Гепатопротекторы призваны защитить клетки печени от разрушения.
Плазмаферез. Процедуру очищения крови проводят при выраженной интоксикации организма.
Медикаментозное лечение холангита
Больному с холангитом назначают антибиотики широкого спектра действия. Их подбирают в индивидуальном порядке. Продолжительность лечения составляет 14 дней. Чаще всего назначают такие лекарственные средства, как:
Метронидазол. Больному назначают по 1 таблетке 2-3 раза в день (иногда дозу увеличивают до 4-5 таблеток в день). Возможные побочные эффекты: тошнота, рвота, головокружение, слабость, появление металлического привкуса во рту. Запрещено использовать Метронидазол для лечения беременных и кормящих женщин, а также пациентов с индивидуальной непереносимостью лекарственного средства.
Тетрациклин. Взрослым назначают по 200-250 мг в сутки. Детям дозу рассчитывают по 20-25 мг на кг веса. Запрещено назначать препарат кормящим и беременным женщинам, пациентам с заболеванием почек и печени. К побочным эффектам от проводимого лечения относят: дисбактериоз, появление пигментированных участков на коже, аллергические реакции, воспаление слизистых оболочек.
Левомицетин. Препарат назначают по ?-1 таблетке 3-4 раза в день. Суточная доза не должна быть более 2 г. Запрещено принимать препарат при псориазе, экземе, беременности, лактации и при гиперчувствительности к его компонентам. Во время лечения могут развиваться такие побочные эффекты, как: повышение температуры тела, аллергические реакции, рвота, тошнота, анемия.
Кроме антибиотиков, используют обезболивающие препараты, спазмолитики, средства для устранения паразитов из организма.
Это могут быть такие медикаменты, как:
Дротаверин. Препарат устраняет боль, улучшает общее самочувствие пациента. Его назначают по 1-2 таблетки 2-3 раза в день. Препарат принимают так долго, как это необходимо. Его не рекомендуют к приему беременным женщинам, пациентам с почечной и печеночной недостаточностью. Во время лечения могут развиваться такие побочные эффекты, как: тошнота, рвота, головные боли, тахикардия.
Меверин. Это препарат с выраженным обезболивающим эффектом, действует он в течение 12 часов. Принимать нужно по 1 капсуле за 20 минут до еды. Противопоказания к лечению Меверином: возраст младше 15 лет, беременность, гиперчувствительность к компонентам препарата. Побочные эффекты у препарата отсутствуют. Производят его на Украине.
Немозол. Это противопаразитарное средство. Его принимают по 400 мг однократно. Противопоказания к лечению Немозолом: беременность, кормление грудью, возраст младше 2 лет. Во время лечения могут развиваться такие побочные эффекты, как: рвота, тошнота, головокружение, ухудшение функции ЖКТ и мочевыделительной системы.
Гептрал. Этот препарат позволяет защищать печень, которая при холангите часто страдает. В сутки назначают по 1-2 таблетки однократно. Запрещено принимать препарат при индивидуальной непереносимости его компонентов. Во время лечения могут развиваться такие побочные эффекты, как: боль в животе, боль в грудной клетке.
Урсосан. Этот препарат позволяет избавиться от зуда и снизить токсичное влияние на организм желчных кислот. Дозу рассчитают исходя из массы тела, по 15-20 мг на кг веса. Максимальная суточная дозировка приравнивается к 1200 мг. Нельзя назначать Урсосан беременным и кормящим женщинам, а также пациентам с повышенной чувствительностью к урсодезоксихолевой кислоте. Во время лечения могут развиваться такие побочные эффекты, как: тошнота, рвота, кожный зуд.
Рифампицин. Препарат позволяет справиться с кожным зудом, он повышает активность печеночных ферментов. Суточная доза составляет 10 мг/кг массы тела. Запрещено назначать препарат кормящим матерям, женщинам в положении и детям.
Физиотерапия
Когда острую стадию холангита удастся преодолеть, пациента направляют на физиотерапевтическое лечение.
Ему могут быть назначены такие процедуры, как:
УВЧ. На организм воздействуют электромагнитными полями.
Диатермия. Лечение переменными токами.
Электрофорез. На организм воздействуют электрическими импульсами.
Индуктометрия. Лечение высокочастотными магнитными полями.
Грязевые аппликации. Лечение теплыми грязями.
Микроволновая терапия. На организм оказывают влияние электромагнитными полями.
Озонокеритотерапия. На тело человека оказывают влияние нагретым озокеритом. Это вещество на основе нефти.
Парафинотерапия.
Прием минеральных ванн.
Хирургическое лечение холангита
Если возникает необходимость, то больного готовят к операции.
Это могут быть такие процедуры, как:
Эндоскопическая папиллосфинктеротомия. В ходе проведения процедуры рассекают фатеров сосочек, который был сужен.
Удаление камней из желчных путей с использованием эндоскопа.
Стентирование холедоха с использованием эндоскопического оборудования. В желчный проток вводят специальное устройство, которое не дает ему сужаться.
Чрескожное транспеченочное дренирование желчных путей. Желчь выводят наружу, для чего устанавливают прямой дренаж.
Врачи отдают предпочтение малоинвазивным методикам с применением эндоскопа. Такая процедура позволяет провести все необходимые манипуляции, не выполняя больших разрезов на брюшной полости. Использование эндоскопа дает возможность избежать массивной кровопотери и быстро восстановиться больному после операции. Однако при развитии гнойного осложнения показано полостное вмешательство.
Диета в острый период холангита

При остром течении холангита пациента переводят на лечебный стол под номером 5А. При хроническом воспалении нужно придерживаться стола №5.
Диета №5. предполагает соблюдение следующих рекомендаций:
Кушать нужно 5 раз в день, малыми порциями.
Перед сном от еды отказываются. Возможен только легкий перекус.
Под запретом острые и пряные блюда, чеснок, хрен, редька. .
Суточная калорийность составляет 3500 ккал, где на белки приходится 100 г, на жиры 100 г, на углеводы 400 г.
В меню должны присутствовать такие продукты, как: гречка, творог, овсянка, маложирное мясо и рыба.
После улучшения самочувствия можно добавить в меню овощные и молочные супы, печеные и свежие овощи, подсушенный хлеб.
Подробнее: Диета №5: таблица продуктов, меню, принципы диеты
Диета №5А предполагает соблюдение следующих правил:
Можно употреблять в пищу любые к?
