Воспаление женских органов в картинках
 На сегодняшний день женские болезни диагностируются практически у всех девушек, перешагнувших через жизненный рубеж в 25 лет. Такое распространение женские гинекологические болезни получили в связи с уменьшением возраста, в котором начинается активная половая жизнь. Определённую роль сыграли и средства женской гигиены. Практически все виды женских болезней тесным образом связаны с изменением образа жизни современной девушки. Гиподинамия, употребление в пищу большого количества углеводных и жирных блюд – все это является непосредственной причиной их появления. В большинстве случаев народное лечение женских болезней, начатое на ранних стадиях, позволяет сохранить репродуктивную функцию и восстановить здоровье. О том, как проводится лечение женских болезней народными средствами – читайте в этой статье. Тут представлены самые распространенные проблемы со здоровьем представительниц прекрасного пола и рецепты настоек.
На сегодняшний день женские болезни диагностируются практически у всех девушек, перешагнувших через жизненный рубеж в 25 лет. Такое распространение женские гинекологические болезни получили в связи с уменьшением возраста, в котором начинается активная половая жизнь. Определённую роль сыграли и средства женской гигиены. Практически все виды женских болезней тесным образом связаны с изменением образа жизни современной девушки. Гиподинамия, употребление в пищу большого количества углеводных и жирных блюд – все это является непосредственной причиной их появления. В большинстве случаев народное лечение женских болезней, начатое на ранних стадиях, позволяет сохранить репродуктивную функцию и восстановить здоровье. О том, как проводится лечение женских болезней народными средствами – читайте в этой статье. Тут представлены самые распространенные проблемы со здоровьем представительниц прекрасного пола и рецепты настоек.
Женские гормональные заболевания
Климакс — это переходный период от половой зрелости к пожилому возрасту. У дам эта распространенная женская болезнь проявляется нарушением периодичности менструального цикла в возрасте 45—54 лет, чаще около 47 лет, и продолжается в среднем 15—18 месяцев. Более чем у половины женщин климакс проходит гладко и не сопровождается какими-либо болезненными явлениями. Женские гормональные заболевания на фоне климакса могут приводить к различным проблемам.
У мужчин климакс наступает обычно между 50 и 60 годами. Он менее выражен, но более продолжителен.
Мастит – распространенная болезнь женской груди
Мастит (грудница) — это болезнь женской груди в виде воспаления молочной железы, причиной которого обычно является проникновение бактериальной инфекции через травмированный сосок (возникает при трещинах, чаще всего при кормлении грудью). Внезапно появляются распирающие боли в молочной железе, она набухает, в одном месте становится плотной, тугой, резко болезненной. Кожа краснеет, лоснится. Повышается температура, иногда возникает сильный озноб. Если не принять срочных мер, на месте уплотнения возникает размягчение, которое свидетельствует о том, что образовался гнойник. В этом случае необходима срочная операция.
Мастопатия — это боль или болезненное набухание в одной или обеих молочных железах, усиливающиеся в дни менструации и в последние дни предменструального периода.
Молочница и другие болезни наружных женских органов
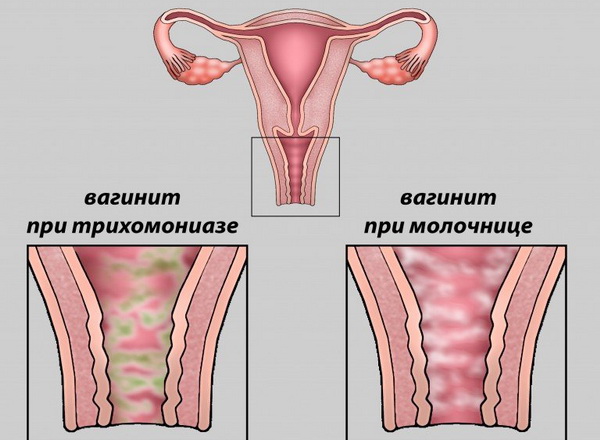
Грибковый (микотический) кольпит, как болезнь женских органов, возникает от внедрения во влагалище различных грибков, чаще всего дрожжевого. Симптомы женской болезни молочницы — зуд и жжение во влагалище, гнойные выделения. Трихомонадный кольпит вызывается мочеполовым болезнетворным микробом трихомонадой и характеризуется обильными гнойными, пенистыми выделениями из влагалища, сопровождающимися жжением и зудом вульвы.
Кольпит (вагинит) — это болезнь наружных женских органов в виде воспаления слизистой оболочки влагалища, которое может быть вызвано какой-либо инфекцией, нарушением личной гигиены, неправильным питанием женщины или передаваться половым путем.
Посмотрите эти женские болезни на фото, где показаны типичные симптомы:
Женские заболевания матки и её шейки
Миома — это доброкачественная опухоль из мышечной ткани. Такое заболевание женской матки, как миома, развивающаяся из гладких мышц (матки, желудка, кишечника, кожи), называется лейкомиомой. Обычно миома наряду с мышечными волокнами поражает и соединительную ткань, и опухоль приобретает вид фибромиомы.
Наиболее часто наблюдаются миомы (фибромиомы) матки. Опухоли чаще множественные, представляющие собой отдельные узлы различной величины и формы. Встречаются опухоли весом в несколько килограммов. В зависимости от преобладания мышечной или соединительной ткани различают миому, фибромиому и фиброму матки.
Фибромиома развивается вследствие присутствия женских болезней матки, связанных с гормональными нарушениями, сниженной функцией яичников. Наиболее часто образуется у женщин после 30 лет.
Женские болезни и миома матки могут вызывать длительные кровотечения с последующей анемией, сдавливанием мочевого пузыря, кровеносных сосудов и нервов малого таза. Рост опухоли продолжается до прекращения менструальной функции, что происходит обычно в 50—55 лет. При выявлении опухоли женщина должна находиться под наблюдением врача и проходить осмотры 3—4 раза в год. Такая женская болезнь, как эндометриоз, является сопутствующим миоме состоянием и обычно диагностируется одновременно с опухолью.
Быстрый рост опухоли, большие ее размеры, кровотечения, не поддающиеся консервативному лечению, являются показателями для хирургического вмешательства.

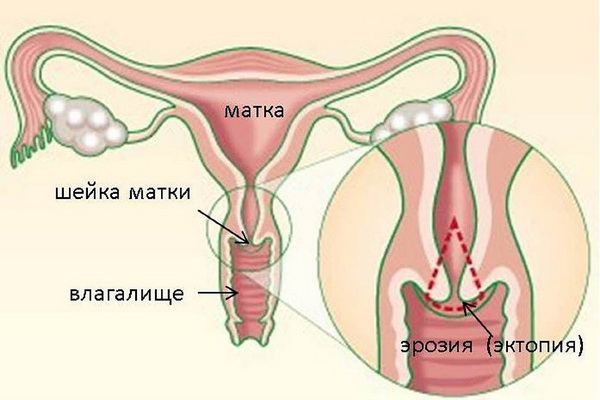
Эрозия шейки матки — это дефект эпителия, покрывающего влагалищную часть шейки матки. Женские заболевания шейки матки возникают у тех представительниц прекрасного пола, которые пренебрегают контрацепцией и делают аборты.
Лечение травами женских болезней
Правильно проводимое лечение травами женских болезней приводит к выздоровлению и восстановлению репродуктивной функции.
Настойка корней кровохлебки лекарственной.
20 г корней кровохлебки настаивают 7—10 дней в 100 мл 70%-ного спирта, фильтруют и хранят в темной посуде. Принимают по 30-50 капель 3-4 раза в день. Применяют при обильной менструации, желудочных, геморроидальных, маточных кровотечениях, кровохарканье у больных туберкулезом легких.
Настойка грушанки круглолистной.
50 г листьев и стеблей грушанки заливают 0,5 л водки, настаивают 2 недели в темном месте, отфильтровывают и хранят в бутылке из темного стекла. Принимают по 30—40 капель 3 раза в день.
Применяется при воспалении придатков, бесплодии, непроходимости труб, воспалительных заболеваниях матки.
Экстракт крапивы двудомной.
Собранные во время цветения и высушенные молодые листья и верхушки многолетнего травянистого растения крапивы двудомной содержат витамины, минеральные соли, дубильные и другие вещества. Измельченные сухие листья и стебли используют в качестве сырья для приготовления экстракта (в соотношении сырья и 70°-ного спирта 1:1).
Применяют внутрь в качестве кровоостанавливающего средства при легочных, почечных, кишечных и маточных кровотечениях по 25-30 капель 3 раза в день за 30 мин до еды.
Используют в виде примочек (1 столовая ложка экстракта на стакан воды) и ванночек при кожных заболеваниях, ожогах и незаживающих ранах.
Трава от женских болезней
Какая еще трава от женских болезней может использоваться – рассказано далее на странице.
Настойка цветков ландыша.
 Цветками ландыша заполняют на 2/3 полулитровую бутылку и почти доверху заливают ее спиртом. Настаивают в течение 15 дней в темном месте. Готовую настойку процеживают и принимают по 10 капель, смешанных с водой, 3 раза в день через 20 мин после еды при состояниях волнения, необъяснимой тревоги и депрессии в период климакса.
Цветками ландыша заполняют на 2/3 полулитровую бутылку и почти доверху заливают ее спиртом. Настаивают в течение 15 дней в темном месте. Готовую настойку процеживают и принимают по 10 капель, смешанных с водой, 3 раза в день через 20 мин после еды при состояниях волнения, необъяснимой тревоги и депрессии в период климакса.
Экстракт калины обыкновенной.
Препарат готовят из крупного порошка коры калины на 50°-ном спирте в соотношении сырья и спирта 1:10. Это прозрачная жидкость красно-бурого цвета, своеобразного запаха и горького вкуса.
Принимают по 20—40 капель 2—3 раза в день за полчаса до еды. Хранят в прохладном, защищенном от света месте. Срок годности — до 4 лет.
Применяют как кровоостанавливающее средство в послеродовой период, при носовом и легочном кровотечениях, при туберкулезе, а также для полосканий при ангине и заболеваниях полости рта.
Настойка травы донника белого.
100 г сухой травы измельчают и заливают 0,5 л водки, настаивают в течение 14 дней. Готовую настойку процеживают и принимают внутрь по 10-15 капель 3 раза в день до еды, запивая водой, при эндометриозе (образование ткани, сходной со слизистой оболочкой матки, в других областях таза), бесплодии и нарушении гормонального фона.
Средство для лечения от болезней женских органов
 Лечение при болезнях женских органов следует проводить только под постоянным контролем со стороны врача гинеколога. Народные средство от женских болезней может быть только вспомогательным в составе комплексной фармакологический терапии. Экстракт травы горца перечного.
Лечение при болезнях женских органов следует проводить только под постоянным контролем со стороны врача гинеколога. Народные средство от женских болезней может быть только вспомогательным в составе комплексной фармакологический терапии. Экстракт травы горца перечного.
Экстракт травы горца перечного — прозрачная жидкость темно-бурого цвета и горьковато-вяжущего вкуса. Получают настаиванием измельченного сырья на 70°-ном спирте при соотношении сухого сырья и спирта 1:1.
В качестве сырья для препарата используется наземная часть растения — трава водяного перца (горца перечного), заготовленная во время бутонизации и цветения (в июле-августе).
Препараты травы (настой, отвар, экстракт) обладают кровоостанавливающим действием и находят применение при геморроидальных и маточных послеродовых кровотечениях, при кровохарканье, кровотечениях из мелких сосудов мочевого пузыря, желудка, кишечника.
Наружно препараты применяются для лечения трудно-заживающих ран, полосканий горла при ангине, при воспалении полости рта. Свежую истолченную траву прикладывают вместо горчичников.
Спиртовой экстракт (1:5) принимают по 30-40 капель 3—4 раза в день. Срок хранения в прохладном темном месте до 2 лет.
Лечение грибковых заболеваний женских органов
 Женские грибковые заболевания проявляются в виде молочницы, сопровождающейся сильным зудом. Для лечения грибковых заболеваний женских органов могут использоваться настойки продуктов пчеловодства и мази с календулой.
Женские грибковые заболевания проявляются в виде молочницы, сопровождающейся сильным зудом. Для лечения грибковых заболеваний женских органов могут использоваться настойки продуктов пчеловодства и мази с календулой.
Настойка прополиса.
В стеклянной посуде готовят 3%-ный спиртовой раствор прополиса. При кольпите и эрозии шейки матки полученным спиртовым раствором обильно смачивают ватные тампоны и ежедневно (1 раз в сутки) закладывают их во влагалище. Через 8—12 ч тампон вынимают.
Курс лечения при бактериальных, грибковых и трихомонадных воспалениях влагалища, а также при эрозиях шейки матки — в среднем 7-10 дней.
Мазь с настойкой прополиса и календулы.
15 мл 20%-ной настойки прополиса и 15 мл настойки календулы смешивают с 60 г ланолина, чтобы получилась гомогенная мазь.
При лечении грибковых заболеваний сначала удаляют секрет, затем во влагалище вводят тампон с мазью. Удаляют его через 10-12 ч за привязанную к нему нитку. Вводят тампон 1 раз в сутки. Курс лечения — 14—18 дней.
Проблема инфекции влагалища возникает у многих женщин, особенно в детородном периоде. Появление симптомов заболевания всегда является фактором для развития тревожного состояния. Однако, часть женщин ещё больше боится обращаться к врачу для проведения соответствующей диагностики и ищет подсказки у подруг, в интернет-ресурсах, литературе и т.д. Но результат такой «помощи» всегда плачевный – осложнения и хронические воспаления.
Узнайте, чем опасны инфекции влагалища, как их лечить и предотвратить.
Инфекции влагалища – что это?
Инфекции влагалища – это группа заболеваний, связанных с течением инфекционного воспаления во влагалище.
Источник инфекции влагалища – практически любой тип микроорганизмов – бактерии, грибы и простейшие одноклеточные микроорганизмы. Иногда происходит заражение несколькими возбудителями одновременно.
Развитие инфекции в половых путях приводит:
- к развитию неприятных симптомов – жжение, зуд, нехарактерные выделения из влагалища;
- к ухудшению качества жизни – отсутствие полового влечения, болезненные половые отношения;
- к появлению осложнений, при отсутствии или неправильном лечении инфекции влагалища.
Инфекции влагалища очень часто имеют повторяющийся характер. Сопровождающие их симптомы можно облегчить при помощи правильной интимной гигиены, однако лечение причины инфекции влагалища всегда требует врачебной консультации и проведения диагностики.
Общие симптомы инфекции влагалища
К общим симптомам инфекции влагалища относятся:
- зуд;
- жжение;
- раздражение;
- выделения из влагалища;
- неприятные ощущения во время полового акта;
- неприятный запах из половых органов.
Симптомы бактериальных протозойных и грибковых инфекций влагалища
Грибковые, бактериальные или смешанные инфекции приводят к появлению неприятных симптомов, таких как зуд, жжение или выделения. Нужно подчеркнуть, что это общие симптомы для всех половых инфекций, поэтому самостоятельно определить заболевания невозможно. Правильная диагностика требует консультации гинеколога, который выполнит необходимые анализы и назначит эффективное лечение.
- Бактериальная инфекция влагалища. В случае бактериальной инфекции влагалища наиболее частые симптомы – выделения из влагалища с очень характерным рыбным запахом, бело-серого цвета. Могут сопровождаться зудом.
- Грибковая инфекция влагалища. Схожие, но не идентичные симптомы развиваются при грибковых инфекциях влагалища (кандидозы). Они значительно чаще сопровождается сильным жжением и зудом влагалища и наружных половых органов. При кандидозе выделения из влагалища становятся молочно-белого цвета и имеют плотную творожистую консистенцию, напоминающую мягкий сыр или творог.
- Протозойная инфекция влагалища. Протозойные инфекции влагалища, вызванные простейшими микроорганизмами (трихомониаз или микоплазмоз), могут демонстрировать очень широкий спектр недомоганий, от незначительных до очень серьезных. У женщины, например, появляются: желтовато-зеленые, пенистые выделения из влагалища со зловонным запахом, кровянистые выделения из влагалища и кровотечения, особенно после полового акта, воспаление бартолиновой железы (бартолинит).
Грибковые инфекции влагалища
Диагностика инфекции влагалища
Из-за очень похожей клинической картины всех инфекций влагалища, женщина не в состоянии самостоятельно правильно определить тип возбудителя инфекции. Поэтому некоторые пациентки начинают лечиться чем придется. Болезнь за это время запускается, поражает соседние органы, возникают осложнения и хронические состояния.
Важно понимать, что симптомы, схожие с инфекционными, такие как кровотечения после полового акта, выделения из влагалища и даже зуд могут развиваться также при некоторых онкологических заболеваниях, в том числе при раке шейки матки. И если женщина не обращает внимания на первые сигналы заболевания, это может иметь очень серьезные последствия для здоровья.
Диагностика типа инфекции влагалища требует детального физического обследования женщины на гинекологическом кресле, проведения бактериологического, микроскопического анализа выделений из влагалища, цитологического исследования, а также исследования крови и мочи. Только расширенная диагностика, позволяет выявить источник инфекции влагалища, а от этого зависит подбор лекарственных препаратов врачом.
Обязательно при любых симптомах половых инфекций к гинекологу должны пойти женщины, планирующие, находящиеся или подозревающие у себя беременность. Инфекции половых органов значительно повышают риск появления изменений у плода, часто необратимых.
Диагностика и лечение при необходимости обязательно должна проводиться у партнера женщины.
Лечение инфекции влагалища
Лечение причины инфекции влагалища должно проводиться врачом-гинекологом. Иногда требуется консультация дерматолога-венеролога и врача общей практики.
Терапевтическая тактика зависит от правильного выявления возбудителя инфекции влагалища, на основании этого гинеколог подбирает подходящие лекарства.
- При кандидозах влагалища применяются противогрибковые препараты.
- При бактериальных – противомикробные, в зависимости от возбудителя – антибиотики, противопротозойные препараты местного (суппозитории, вагинальные таблетки, кремы, капсулы) и системного (таблетки, инъекции) действия.
Гинеколог в обязательном порядке включает в схему лечения инфекции влагалища гинекологические пробиотики для восстановления физиологической бактериальной флоры влагалища и достижения нужного уровня pH влагалища. Это делается после того, как возбудитель уничтожен.
Инфекции влагалища
Осложнения инфекции влагалища
Прогноз излечения при большинстве инфекций влагалища, как правило, хороший. Но для этого важно, чтобы лечение заболевания началось как можно раньше и под контролем опытного гинеколога. При этом нужно понимать, что упорно рецидивирующие инфекции влагалища требуют расширения диагностики и возможной смены медикаментозных препаратов.
Отсутствие лечения инфекции в некоторых случаях может привести к очень серьезным осложнениям, в том числе:
- эрозии шейки матки;
- воспалению органов малого таза;
- воспалению бартолиновых желез;
- воспалению маточных труб;
- бесплодию;
- осложнениям в ходе беременности.
Как предотвратить развитие инфекции влагалища
Самостоятельно определить возбудителя инфекции влагалища невозможно, поставить правильный диагноз и назначить лечение может только гинеколог. А вот предупредить развитие инфекции можно, соблюдая ряд простейших правил. Обратите внимание на следующие моменты:
- Нижнее белье. Рекомендуется ношение нижнего белья из натурального материала, преимущественно хлопчатобумажного. Нужно избегать тканей, в производстве которых используются в основном искусственные волокна.
- Диета. Очень важно соблюдать правильный режим питания, используя в ежедневном рационе продукты с низким содержанием декстринов и других легко усваиваемых углеводов, сахаров и дрожжей.
- Средства для подмывания. Хорошие результаты для профилактики инфекции влагалища приносит использование препаратов для интимной гигиены с нейтральным рH. Нормальная кислотность обеспечивает развитие и поддержание благоприятной бактериальной флоры.
- Гигиенические средства. Женщине с хроническими инфекциями влагалища следует отказаться от тампонов в пользу прокладок. Гигиенические прокладки необходимо часто менять, чтобы свести к минимуму риск развития бактерий на их поверхности.
- Половые контакты. Важна профилактика инфекции влагалища во время интимных отношений. Минимум проблем гарантирует сожительство с одним постоянным партнером или использование презервативов. Презервативы снижают риск развития инфекций влагалища из группы ИППП (хламидиоз, трихомониаз, кандидоз и т. д.).
- Спринцевание и мытье. Не рекомендуется осуществлять спринцевания влагалища для поддержания чистоты или избавления от возможных бактерий, поскольку эта процедура нарушает естественную бактериальную флору. Нежелательно также частое и длительное купание в ванне, лучше чаще принимать душ.
Благоприятная среда обитания возбудителей инфекции – общественные раздевалки, бассейны, спа и сауны. Конечно, посещать их можно, однако, следует соблюдать особую осторожность и правила гигиены. Например, можно сидеть только на своем полотенце, для вытирания нужно использовать второе. Также обязательно всегда вытирать насухо наружные половые органы.
Поделиться ссылкой:
Одна из самых распространенных причин обращения к гинекологу — кольпит. Кольпит или вагинит — это воспаление слизистой влагалища и вульвы. Заболевание может иметь инфекционное и неинфекционное происхождение и обнаруживается у девочек и женщин в любом возрасте.
Прием гинеколога — 1000 руб. Комплексное УЗИ малого таза — 1000 руб. Мазок — 350 руб. Консультация по результатам диагностики (по желанию) — 500 руб.
Причины кольпита
Если у малышей и подростков главная причина заболевания — факторы неинфекционного характера, то у взрослых женщин пусковой механизм кольпита — патогенные микроорганизмы, попавшие на слизистую оболочку влагалища, например, после незащищённого полового акта.

Но нельзя утверждать, что кольпит бывает только у женщин, вступающих в сексуальные отношения с мужчиной без презерватива, который защищает от вирусов, грибков и инфекций. Основная причина кольпита — это изменение состава влагалищной микрофлоры, где в норме должны преобладать молочнокислые микроорганизмы, защищающие от проникновения болезнетворных бактерий.
Флора может изменить биологический состав под влиянием следующих факторов:
- стресс и депрессия (они провоцируют снижение иммунитета);
- эндокринные нарушения (проблемы со щитовидкой, надпочечниками);
- неправильно подобранные антибиотики (или долгий курс лечения) — антибиотики уничтожают все без разбора;
- изменения в рационе питания (во время отдыха в экзотической стране);
- инфекции (стафилококки, пневмококки), ЗППП (ИППП), генитальный герпес, ВПЧ;
- травмы слизистой поверхности влагалища (во время гинекологического осмотра, использования секс-игрушек);
- смена климата (поездка зимой в жаркие страны);
- несоблюдение норм гигиены;
- беспорядочные половые контакты;
- менопауза;
- дисфункция яичников.
Какими бы ни были причины кольпита, заболевание причиняет массу неудобств женщине и дает серьезные осложнения, поэтому требует обязательного лечения.
Симптомы кольпита
Каждая вторая женщина, пришедшая на приём к гинекологу, сталкивалась хоть раз в жизни с проявлением кольпита. Для него характерны следующие симптомы:
- во влагалище ощущается жжение и зуд, жжение может быть и при мочеиспускании;
- возникают легкий или нестерпимый зуд;
- выделения характеризуются гнойными вкраплениями, творожистой консистенцией;
- во время полового акта ощущается трение, жжение и боль в половых органах;
- мочеиспускание проходит болезненно;
- болит низ живота.
Присутствовать могут все признаки кольпита одновременно или 2-3 симптома. Все зависит от степени развития заболевания.
При осмотре в гинекологическом кресле при кольпите врач отмечает следующее:
- гиперемию — покраснение из-за наполненности кровью слизистых поверхностей;
- отёк стенок влагалища;
- петехии — мелкая сыпь в виде точечных кровоизлияний;
- пигментация (изменение цвета) эпителиального (кожного) покрова;
- естественный уровень кислотности 3.8-4.2 рН увеличен до 6.
Иногда кольпит в лёгкой форме проходит сам собой в течение нескольких дней. Многие женщины не придают значения болезненным ощущениям во влагалище, жжению при мочеиспускании. Тем более, для кольпита не характерна высокая температура, даже в острой форме. В этом кроется опасность болезни — она легко перерастает в хроническую форму, создавая благоприятные условия для заражения патогенной микрофлорой и развитием серьёзного воспаления внутренних женских органов.

Виды кольпита
В зависимости от характера проявления и типа возбудителя кольпит делится на виды:
По интенсивности протекания: острый, подострый, хронический. В остром периоде кольпит может дать максимум проявлений — именно в этот период нужно немедленно обратиться к хорошему гинекологу. При хроническом кольпите симптомы смазаны и обостряются на короткое время.
Согласно типу возбудителя:
- Специфический. Он вызван патогенными возбудителями, которые не могут находиться на стенках влагалища здоровой женщины. Как раз этот тип кольпита возникает при заражении от полового партнера.
- Неспецифический. Его провоцируют условно-патогенные микроорганизмы, существующие в количестве не более 10% в организме здоровой женщины. Под влиянием неблагоприятных факторов (ослабление иммунитета, стресс) условно-патогенные бактерии становятся болезнетворными, провоцируя воспаление стенок влагалища.
Относительно возраста пациентки:
- Детский. Он сочетается в детском возрасте с вульвитом (воспалением наружных половых губ), и характерен для девочек младше 10 лет, которые часто болеют респираторно-вирусными инфекциями и принимают антибиотики. Все это сказывается на иммунитете, что и приводит к кольпиту.
- Репродуктивного возраста. Нередко возникает по причине неграмотной личной гигиены, когда бактерии из желудочно-кишечного тракта попадают на стенки влагалища. Это возможно при неправильном подмывании, длительном ношении прокладок, анальном сексе. Также кольпиту способствуют ежедневные прокладки с различными ароматами, синтетические колготки и агрессивные средства гигиены.
- В климактерическом периоде. У женщин в климаксе падает выработка гормона эстрадиола, который поддерживает оптимальный уровень кислотности 3.8-4.2 рН. Толщина стенок слизистой становится тоньше, молочнокислые бактерии уступают место болезнетворной флоре.
Возбудители кольпита
Специфический кольпит возникает на фоне заражения ИППП, один из симптомов которых — воспаление влагалищной стенки. Основные возбудители — гонококки, трихомонады, хламидии, бледная трепонема (возбудитель сифилиса), палочка Коха, микоплазма и уреаплазма. Не редкость, когда обнаруживается сразу несколько видов патогенных бактерий — сложное инфицирование половой системы, гарантированно приводящее к бесплодию.
К неспицифическим возбудителям кольпита относят условно-патогенную микрофлору, которая в обязательном порядке присутствует и у здоровой женщины. Граница между нормой и опасным содержанием в составе микрофлоры условных патогенов — 10% по отношению к «хорошим» бактериям.
Условные патогены моментально становятся опасными возбудителями под влиянием следующих факторов:
- Несоблюдение норм гигиены (особенно это характерно для девочек, которые из оздоровительных лагерей нередко приезжают с кольпитом);
- Ношение синтетического нижнего белья, облегающих брюк и леггинсов, не допускающего воздух к половым органам. Сырость, тепло и отсутствие кислорода — идеальная среда для развития кольпита;
- Пользование ежедневными прокладками (они имеют различные ароматизаторы, которые на самом деле агрессивно воздействуют на микрофлору и перекрывают доступ кислорода);
- Занесение кокков из анального отверстия во влагалище;
- Стресс, которые ослабевает естественные защитные силы организма, длительное лечение антибиотиками, частые простуды и ОРВИ, отравление продуктами питания, поносы, диеты, провоцирующие нехватку витаминов и клетчатки;
- Аборты, ослабляющие всю систему и резко меняющие гормональный фон;
- Сахарный диабет — при этом заболевании меняется метаболизм в клетках, снижается иммунитет, изменяется кислотность слизистых.
У зрелых женщин, достигших климакса, нередко встречается атрофический кольпит, вызванный возрастным истончением слизистой поверхности. Во время интимной близости у них не выделяется смазка, вследствие чего половой акт становится болезненным. Помочь ситуации сможет только гормонозамещающая терапия.
Чем опасен кольпит
Сам по себе кольпит не опасен, хотя доставляет массу неприятных ощущений, гораздо опаснее его осложнения, приводящие к серьёзным проблемам со здоровьем. Многие женщины ждут, что болезнь пройдёт сам собой, отказываясь от лечения, в итоге кольпит становится хроническим.
Среди возможных последствий кольпита следует выделить:
- Хроническая форма заболевания опасна рецидивами, которые значительно ухудшают качество жизни женщины. Постоянное жжение, боль при половом акте, молочница и другие сюрпризы становятся серьезной помехой в личной жизни.
- Кольпит при недостаточном лечении переходит в цистит и уретрит, эрозию шейки матки, эндометрит (воспаление верхнего слоя матки).
- Хронические кольпиты специфического характера приводят к женскому бесплодию или внематочной беременности.
- У маленьких девочек возникают синехии (сращивание половых губ).
- На стенках влагалища появляются ранки, через которые в организм попадает инфекция.
- Невозможность проводить операции на половых органах. При инфицировании, если не отложить операцию, возможно даже заражение крови.
Диагностика кольпита
Диагностика заключается в двух видах обследования:
- Визуальный осмотр. Врач осматривает наружные половые органы, исследует влагалище, определяет вид выделений. Также с помощью зеркал, расширителя и кольпоскопа исследуется внутренняя поверхность влагалища. Проводится взятие мазков на микрофлору.
- Лабораторно-клиническое исследование мазков. Под микроскопом проводится изучение микрофлоры с целью выявления болезнетворных бактерий, грибков и вирусов. Бактериологический посев помогает определить чувствительность микрофлоры к антибиотикам. Дополнительно берётся мазок на цитологию.
- Если есть подозрение на более серьёзное заболевание, пациент сдаёт анализ крови на RW, ВИЧ, а также посев на гонококк. В случае обнаружения ИППП женщина проходит кольпоскопию.
Как лечится кольпит
Лечение специфического и неспецифического кольпита отличается. При неспецифическом кольпите в первую очередь устраняют причины, провоцирующие болезнь. Женщине рекомендуют носить бельё из натуральных тканей, отказаться от спринцевания, принимать иммуностимуляторы. Когда причина кольпита будет установлена, устраняется сама болезнетворная микрофлора, провоцирующая воспаление. Для этого используются влагалищные антисептики Мирамистин, Диоксидин, Нитрофурал.
Дополнительно назначают вагинальные свечи, содержащие антибиотики.
Лекарство | Активные компоненты |
Бетадин | Повидон-йод, убивающий бактерии и грибки |
хлоргексидин | Diklyukonat |
метранидазол | 5-нитроимидазол, препятствует синтезу белка в клетке вируса, вызывая её гибель |
Dalacin | Klindamitsin |
Гайномакс | Иоконазол+тинидазол, нарушают внутриклеточный обмен веществ |
натамицин | Натамицин, тормозит синтез белка внутри клетки вируса |
Вагикаль | Салициловая кислота |
Лечение проводится комплексное, сочетающее несколько видов антибиотиков. Если у женщины обнаружен кольпит, лечение проходит также её половой партнёр.
Лечение специфического кольпита: лекарства
При лечении специфического кольпита устраняется в первую очередь половая инфекция, вызвавшая воспаление стенок влагалища.
Заболевание | Лекарственный препарат |
Gardenelëz | Гиналгин (метродиназол+хлорхиналдол), Клион-Д (метродиназол+миконазол нитрата), Тержинан (мератин-комби+микожинакс) |
Трихомониаз | Свечи Метронидазол, Фазижин, Трихомонацид, Нео-Пенотран |
Дрожжевые грибки | Свечи Нистатин, Натамицин, Пимафукорт, Клотримазол, Канестен |
Генитальный герпес | Крема Ацикловир, мазь Бонафтон, аэрозоль Эпиген, интерфероны Полудан, Виферон, Гепон, противовирусные препараты мазь мегосин, Алпизарин |
Затем женщина восстанавливает естественную микрофлору с помощью препаратов Бифидумбактерин, Бификол, Вагилак, Лактобактерин. Чтобы усилить иммунитет, пациентке рекомендуют пропить курс витаминов Мультитабс, Витрус, Центрум, Рибофлавина, аскорбиновой кислоты.
Маленьким девочкам сложнее вылечить кольпит вследствие низких защитных способностей влагалища. Детям рекомендуют ванночки с антисептиками, специальные присыпки, мази.
Эффективна при лечении кольпита и физиотерапия. При острой стадии заболевания пациенту рекомендуют:
- Воздействие высокочастотным электромагнитным полем с мощностью тока 20-30 Вт по 10 минут ежедневно на протяжении 5-8 дней. Процедура снимает воспаление, уничтожает болезнетворные бактерии, ускоряет заживление тканей.
- Ультрафиолетовое излучение, курс из 6 сеансов 2 раза в день
При хронической стадии врачи применяют:
- Цинк-электрофорез по Келлату силой тока 10 мА по 10 минут 1 раз в неделю на протяжении 6-8 недель;
- Сантиметроволновая терапия, которая проникает в ткани на глубину до 4 см;
- Лазерное облучение вульвы по 5-10 минут каждый день на протяжении 10 дней;
- Ультрафонофорез (воздействие лекарственным препаратом под током).
Где вылечить кольпит в СПБ, цены
Лечение кольпита — сложный и длительный процесс (не путайте с залечиванием и временным снятием симптомов, что обычно делают неопытные или недобросовесные врачи), поэтому обращаться с такой проблемой нужно к гинекологам с высшей категорией. Такие специалисты есть в клинике Дина в Санкт-Петербурге.
Здесь можно сдать все анализы на кольпит, пройти кольпоскопию, УЗИ малого таза и другие важные процедуры. При этом лечение кольпита обойдется совсем недорого. Например, прием у лучшего гинеколога стоит 1000 руб., а консультация по результатам анализов будет стоить всего 500 руб. Комплексное УЗИ органов малого таза на новом аппарате в нашем медцентре обойдется всего 1000 руб. Стоимость анализа мазка на флору — 350 — 400 руб.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
