Воспаление жирового подвеска толстой кишки
Термин «жировой некроз» означает очаговые омертвения жировой ткани вследствие действия различных факторов. Некроз жировой ткани встречается в области поджелудочной железы, в забрюшинной жировой ткани, среди жира сальника, брыжеек, в жировой клетчатке средостения, жировом покрове эпикарда, жировом слое под париетальной плеврой, в подкожной жировой клетчатке и в костном мозгу.
Анатомическое строение подвесок в сигмовидной кишке, предполагает их заворот и развитие воспаления и некроза. Причиной заворота подвеска может быть спаивание их с париетальной брюшиной или другими органам. Многие обследования пожилых людей, страдающих запорами, позволили сделать вывод, что у них сигмовидная кишка увеличена в размерах и поэтому жировые подвески прижимаются к передней брюшной стенке.
Мышцы передней брюшной стенки вследствие гипотрофичных изменений имеют в наиболее уязвимых местах грыжи, жировые подвески свободного края сигмовидной кишки попадают в углубление или ямку париетальной брюшины, воспаляются и припаиваются к ней. В последующем может развиться некроз.
Различают несколько видов жирового некроза
· Ферментный жировой некроз является следствием острого панкреатита и повреждения поджелудочной железы, образуется при выходе панкреатических ферментов из протоков в окружающие ткани. Панкреатическая липаза расщепляет триглицериды в жировых клетках на глицерин и жирные кислоты, которые в свою очередь взаимодействуют с плазменными ионами кальция, образу мыла кальция. В жировой ткани появляются белые, плотные бляшки и узелки. Если липаза попадает в кровоток, то жировой некроз может быть выявлен во многих участках организма.
· Неферментный жировой некроз диагностируется в молочной железе, подкожной жировой ткани и в брюшной полости, его называют травматическим жировым некрозом. Он вызывает повышение количества макрофагов с пенистой цитоплазмой, нейтрофилов и лимфоцитов. Может происходить процесс образования соединительной ткани (фиброзирование), часто его принимают за процесс формирования опухоли.
Известно, что жировой некроз не преобразовывается в злокачественную опухоль, но может симулировать её . Жировой некроз молочной железы возникает в результате травмы, вследствие чего повреждаются мелкие сосуды, теряется снабжение кровью. Данная патология может возникать при проведении лучевой терапии, при стремительной потере веса.
Заболевание может протекать безболезненно или с ощущением боли при пальпации. Для него характерно увеличение лимфатических узлов и образование ямочек на коже. Лечение заключается в удалении очага жирового некроза методом секторальной резекции.
Воспалительное заболевание или некроз подкожной жировой ткани встречается главным образом у новорожденных.
На сегодняшний день причины не выяснены. Основная локализация патологии наблюдается на ягодицах, бедрах, спине, верхних отделах рук и на лице. Образованию данного процесса предшествует плотный отек кожи. Некроз в этом случае может быть очаговым или распространенным. Определяется он наличием болезненных узлов цвета кожи или красноватых с багровым оттенком и неправильной формы.
На участках поражений может произойти произвольная нейтрализация патологических явлений, от которых не остается следов. Если в зоне поражения некрозом образуются соли кальция, то жидкое содержимое выходит наружу, и тогда могут образоваться небольшие рубцы. В редких случаях возможны следующие симптомы: снижение артериального давления, истощение, рвота и лихорадочные состояния.
Анализы констатируют повышение концентрации кальция в плазме крови и аномально повышенный уровень липидов. Жировой некроз у детей развивается в результате родовой травмы, асфиксии, влияния низких температур или снижения внутренней температуры тела. При исследовании очень важны гистологические изменения, выраженные утолщением фиброзных перегородок, отложением кристаллов внутри жировых клеток и гранулематозных клеточных инфильтратах.
Заболевание носит спонтанный характер, поэтому лечение не требуется, не желательно проводить аспирацию с помощью иглы из флюктуирующих кожных элементов, это может вызвать инфицирование, и тогда возможны непредвиденные осложнения. Существует также диссеминированный некроз жировой ткани, когда некротизируется жировая ткань вокруг суставов.
При этом всегда повышается температура тела, развивается артрит, и разрушаются суставы. Диссеминированный некроз жировой ткани возникает тоже от того, что в кровь или лимфу попадают ферменты поджелудочной железы. Уровень летальных исходов при таком виде некроза жировой ткани весьма высок, всегда нужно помнить, что о любых симптомах плохого самочувствия Вы должны сообщать своему лечащему врачу. Только вовремя оказанная медицинская помощь способствует сохранению здоровья.
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Наши авторы
Аппендажит — это редкий доброкачественный самоотрганиченный процесс воспалительной или ишемической этиологии в подвеске сальника. Данный процесс может быть как первичным (спонтанным) так и вторичным, данная статья посвящена первичному аппендажиту подвесок сальника.
Клиническая картина
Сальниковые подвески представляют собой небольшие жировые отростки, располагающиеся вдоль поверхности толстой кишки. В результате перекрута или венозного тромбоза в одном из них может развиться воспалительный процесс, проявляющийся резкой болью в одной из областей живота (наиболее часто — в правой или левой подвздошных областях). Иногда возникают тошнота и рвота. Симптомы могут симулировать аппендицит, холецистит или дивертикулит. Температура тела и результаты лабораторных исследований обычно нормальные. Аппендажит обычно диагностируется случайно, при компьютерной томографии, проводимой для исключения более серьёзной патологии. Чаще всего воспалительный процесс локализуется в области слепой или сигмовидной кишок.
Патология
Аппендажит представляет собой слабовыраженное воспаление одного из многочисленных отростков сальника, которые в количестве 50-100 штук располагаются вдоль толстого кишечника. В основе патогенеза лежит перекрут крупного отростка или спонтанный тромбоз отводящей вены приводящие к ишемии с последующим некрозом.
Диагностика
Ультразвуковое исследование
УЗИ выполняемое в указываемом пациентом месте максимального напряжения брюшной стенки может выявить округлое, не поддающееся компрессии, гиперэхогенное образование, окруженное невыраженной тонкой гипоэхогенной линией. Как правило 2-4 см в диаметре. Типичен локальный невыраженный масс-эффект без признаков утолщения стенки кишечника или асцита.
Компьютерная томография
- овоидное образование жировой плотности прилежащее к толстой кишке, как правило 1.5-3.5 см в диаметре
- окруженное кольцевидной зоной повышенной плотности, толщиной 1-3 мм
- тяжистость окружающей клетчатки за счет воспаления, утолщение прилежащей брюшины
- центральное включение повышенной плотности (представленное тромбированной сосудистой ножкой)
- минимальное утолщение стенки прилежащей толстой кишки, не всегда присутствует, и гораздо менее выраженное чем воспалительные изменения жировой клетчатки
- аппендажит классически локализуется в передних отделах сигмовидной или нисходящей толстой кишки, но в целом может локализоваться в любом месте по ходу толстого кишечника
- может кальцинироваться
Магнитно-резонансная томография
- T1: часто визуализируется в виде округлого образования в высоким МР сигналом, который однако несколько ниже МР сигнала от неизмененной жировой ткани, с тяжистостью за счет воспаления, окруженного кольцевидной зоной гипоинтенсивного МР сигнала толщиной 2-3 мм
- T2: часто визуализируется в виде образования с повышенным МР сигналом на программах с жироподавлением, окруженного кольцевидной зоной гиперинтенсивного МР сигнала толщиной 2-3 мм с тяжистостью; центральная вена имеет низкую интенсивность МР сигнала
- T1 с парамагнетиками: характеризуется выраженным кольцевидным контрастным усилением
Лечение
Аппендажит не требует хирургического вмешательства, так как является самоотграничивающимся процессом, приводящим к отшнуровке и обызвествлению сальникового подвеска с формированием так называемых «свободного тела». Для купирования болевых ощущений могут применяться анальгетики; болевой синдром регрессирует в течение недели.
Осложнения
В редких случаях могут наблюдаться осложнения аппендажита в виде кишечной инвагинации, абсцедирования, перитонита, кишечной непроходимости, нарушения пассажа мочи.
Дифференциальный диагноз
- острый аппендицит
- дивертикулит
- мезентериальный панникулит
- опухоль сальника
- инфаркт сальника
- ближе к восходящей толстой кишке, размерами более 3 см
Литература
- Аппендажит Смотр.
Mohammad Taghi Niknejad and A.Prof Frank Gaillard et al. Epiploic appendagitis. radiopaedia.org
Методы обследования аппендажита (воспаления сальниковых привесков ободочной кишки)
а) Терминология:
1. Сокращения:
• Аппендажит (epiploic appendagitis — ЕА)
2. Синонимы:
• Appendicitis epiploicae
3. Определения:
• Первичным аппендажитом называется ишемический инфаркт сальникового привеска вследствие его перекрута или спонтанного тромбоза центральной дренирующей вены
• Вторичный аппендажит провоцируется воспалением соседних структур
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Содержащая жировую клетчатку овоидная структура, фиксированная к стенке ободочной кишки и окруженная исчерченной жировой клетчаткой брыжейки
• Локализация:
о Ректосигмоидное соединение (57%)
о Илеоцекальная зона (26%)
о Восходящая ободочная кишка (9%)
о Поперечная ободочная кишка (6%)
о Нисходящая ободочная кишка (2%)
• Морфология:
о Сальниковые привески представляют собой мелкие (длина 0,5-5 см, толщина 1-2 см), содержащие жировую клетчатку выпячивания брюшины, локализующиеся на свободной (противоположной брыжеечной) поверхности ободочной кишки
о При остром аппендажите сальниковый привесок становится отечным, его средний диаметр увеличивается до 1,5-3,5 см
2. УЗИ при аппендажите:
• Серошкальное исследование:
о Фиксированное к ободочной кишке несжимаемое гиперэхогенное образование овальной формы в зоне максимальной болезненности
о Гиперэхогенный ободок воспаленной висцеральной брюшины (93%)
о Может содержать центральный гипоэхогенный участок-зону геморрагических изменений
о Прилегающая стенка кишки не изменена или наблюдается ее минимальное утолщение, создающее эффект наличия объемного образования
• Цветовая допплерография:
о Кровоток по центральным сосудам отсутствует (важный дифференциальный признак от вторичного аппендажита)
• УЗИ с контрастным усилением:
о В артериальную фазу наблюдается высококонтрастный периферический ободок
о Центральные неконтрастируемые гипоэхогенные участки

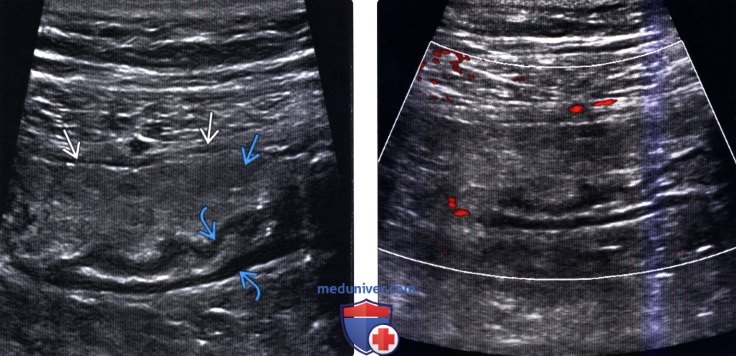
(Левый) При УЗИ в черно-белом режиме определяется четко отграниченное эхогенное образование с гипоэхогенным ободком утолщенной висцеральной брюшины и нечеткими гипоэхоген-ными очагами в центре. Обратите внимание на отсутствие изменений гипоэхогенных слоев, представляющих собой собственную мышечную оболочку сигмовидной кишки.
(Правый) При цветовой допплерографии отмечается отсутствие сосудистой сети образования.
3. КТ при аппендажите:
• КТ с контрастным усилением:
о Овоидное образование одинаковой плотности с околоободочной жировой клетчаткой размерами <5 см, фиксированное к свободной (противоположной брыжеечной) поверхности кишечной стенки
о Оказывает местный эффект объемного образования на прилегающую стенку кишки
о Симптом центральной точки: центральный очаге повышенным коэффициентом ослабления, представляющий собой центральный застойный или тромбированный сосуд и/или зону центрально кровоизлияния
о Симптом пояска с высоким коэффициентом ослабления: окружающий овоидное образование ободок повышенной плотности шириною 2-3 мм, представляющий собой воспаленную висцеральную брюшину
о Воспалительные изменения окружающих тканей: исчерчен-ность жировой клетчатки, утолщение париетальной брюшины и легкое локальное утолщение прилегающей кишечной стенки
4. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о При подозрении о диагнозе на основании клинической картины предпочтительным методом визуализации, особенно у детей, является прицельное ультразвуковое исследование высокого разрешения:
— В неотложной ситуации, когда диагноз на основании клинической картины установить не удается, часто выполняют КТ
о КТ выполняется при неясной УЗ-картине
о КТ способствует дифференцировке от других патологических состояний и диагностике осложнений
• Рекомендации по методике проведения исследования:
о Прицельное ультразвуковое исследование высокого разрешения в точке максимальной болезненности: следует искать несжимаемое бессосудистое гиперэхогенное овальное образование с гипоэхогенным ободком
о Стандартная КТ с контрастным усилением в портальную венозную фазу
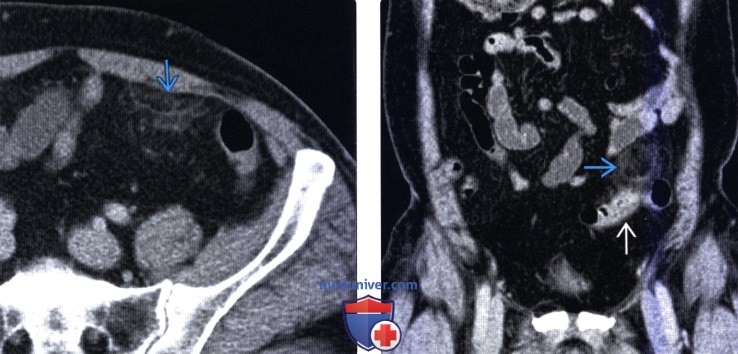
(Левый) У этого же пациента при КТ с контрастным усилением на аксиальной томограмме определяется типичная рентгенологическая картина аппендажита с исчерченностью окружающей жировой клетчатки. Обратите внимание на отсутствие изменений прилегающей сигмовидной кишки.
(Правый) При мульти планарной реконструкции в соответствующей корональной плоскости определяется воспаленный сальниковый при весок; видна его тесная связь с неизмененной прилегающей сигмовидной кишкой.
в) Дифференциальная диагностика аппендажита:
1. Сегментарный инфаркт сальника:
• Очаговый инфаркт большого сальника вследствие перекрута, травмы или окклюзии центральной вены
• Поражение локализуется в центре сальника, преимущественно в правом верхнем квадранте
• Более крупное очаговое образование (средний диаметр: 7 см)
• Отсутствие ободка с высоким коэффициентом ослабления
• Может наблюдаться симптом центральной точки
• Может встречаться и среди детей (15%)
2. Аппендицит:
• Выявление измененного несжимаемого воспаленного червеобразного отростка с утолщенной контрастной стенкой
• ± кальцинированный аппендиколит
• Перицекальное воспаление
• При допплерографии — признаки усиления кровотока
3. Дивертикулит:
• Может наблюдаться вторичное воспаление сальниковых привесков
• Большая протяженность утолщения стенки ободочной кишки
• Чаще формируется абсцесс
• Может вызывать толстокишечную непроходимость
• Большинство пациентов относятся к старшей возрастной группе (>50лет)
• Чаще наблюдается лейкоцитоз
4. Склерозирующий мезентерит:
• Деформация и утолщение корня брыжейки тонкой кишки
• Изменения не достигают стенки ободочной кишки
• Симптом жирового кольца: пересекающие брыжейку сосуды окружены кольцом сохранной жировой клетчатки
• Точечные кальцинаты (редко) и небольшие размеры (обычно <5 мм) соседних лимфоузлов
5. Первичные опухоли и метастазы в брыжейке ободочной кишки:
• Множественные нечетко отграниченные очаги:
о Обычно наблюдаются гипоэхогенные новообразования
• Сосредотачиваются на сальнике, могут фиксироваться к вентральной поверхности ободочной кишки
• В анамнезе имеются данные о первичной опухоли, при манифестации острые боли в животе отсутствуют
6. Воспалительные заболевания таза:
• Обычно развиваются у женщин детородного возраста
• Двусторонние тубоовариальные образования
• Может наблюдаться реактивное воспаление околотонкокишечной и околоободочной жировой клетчатки
• Обычно сопровождается системной симптоматикой
• Связаны с наличием внутриматочного контрацептивного средства
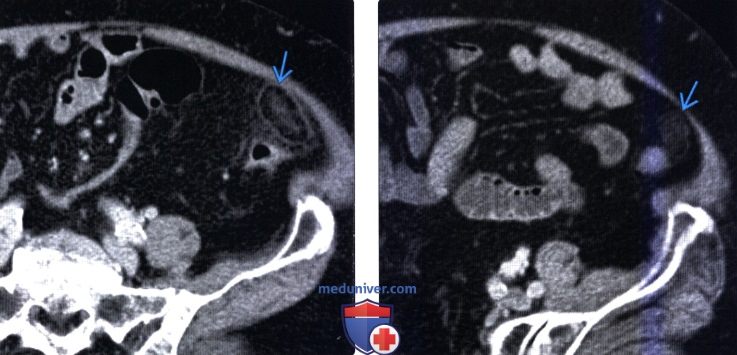
(Левый) У пациента с подозрением на дивертикулит при КТ с контрастным усилением определяется образование, содержащее жировую клетчатку, периферия образования характеризуется повышенным коэффициентом ослабления (симптом кольца), в центре визуализируется линейный участок повышенной плотности (эквивалент симптома центральной точки в проекции еп face). Обратите внимание на исчерченность окружающей жировой клетчатки.
(Правый) Этот же пациент. Контрольное КТ с контрастным усилением восемь месяцев спустя. Отмечается улучшение, но рентгенологические изменения все еще сохраняются. Этот случай иллюстрирует медленное разрешение рентгенологических изменений при аппендажите.
г) Патология:
1. Общая характеристика:
• Этиология:
о Перекруг сальникового привеска по его длинной оси, вызывающий нарушение кровоснабжения и впоследствии венозный тромбоз
о Спонтанный тромбоз центральной вены, приводящий к некрозу (также возможен)
2. Макроскопические и хирургические особенности:
• Острый инфаркт с воспалением, некрозом жировой клетчатки, сосудистым тромбозом и кровоизлиянием в ткань
• Во время операции перекруг наблюдается редко
д) Клинические особенности:
1. Проявления аппендажита:
• Наиболее частые симптомы/жалобы:
о Внезапное начало очень четко локализованной боли в животе, чаще всего в левом нижнем квадранте; боли обычно спонтанно разрешаются в течение 3-10 дней
о Пальпируемое объемное образование (10-30%)
о Установлены факторы риска: ожирение и чрезмерные физические нагрузки
• Другие жалобы/симптомы:
о Системные жалобы и симптомы слабо выражены или отсутствуют вовсе
• Результаты лабораторных исследований:
о Количество лейкоцитов остается нормальным или слегка повышается
2. Демография:
• Возраст:
о 4-е-5-е десятилетие жизни
• Пол:
о Преобладают мужчины (М:Ж = 4:1)
3. Эпидемиология:
о Точная заболеваемость не установлена, но она не превышает 1%
4. Течение и прогноз:
• Прогноз:
о Обычно процесс купируется самостоятельно, клиническое выздоровление наступает в течение 10 дней
о Изменения при КТ могут сохраняться дольше шести месяцев:
— В течение длительного времени может сохраняться кальцинированный подвижный «камень» в нижних карманах брюшины
• Редкие осложнения включают в себя:
о Формирование абсцесса
о Спайки
о Кишечная непроходимость
о Инвагинация
о Перитонит
5. Лечение аппендажита:
• Консервативное лечение включает в себя пероральный прием противовоспалительных средств
• Антибиотики обычно не показаны
е) Диагностическая памятка. Советы по интерпретации изображений:
• Несжимаемое бессосудистое гиперэхогенное овальное образование, прилегающее к ободочной кишке, в зоне максимальной болезненности
• Стенка ободочной кишки не изменена или отмечается ее легкое локальное асимметричное утолщение
• Периферический 2-3 мм гипоэхогенный/с повышенным коэффициентом ослабления поясок воспаленной висцеральной брюшины
• Центральный гипоэхогенный/со сниженным коэффициентом ослабления очаг (застойный или тромбированный центральный сосуд и/или зона центрального кровоизлияния)
ж) Список использованной литературы:
1. Menozzi G et al: Contrast-enhanced ultrasound appearance of primary epiploic appendagitis. J Ultrasound. 17(1):75-6, 2014
2. Oztunali C et al: Radiologic findings of epiploic appendagitis. Med Ultrason. 15(1):71-2, 2013
3. Kamaya A et al: Imaging manifestations of abdominal fat necrosis and its mimics. Radiographics. 31 (7):2021 -34, 2011
4. Sand M et al: Epiploic appendagitis-clinical characteristics of an uncommon surgical diagnosis. BMC Surg. 7:11,2007
5. Singh AK et al: CT appearance of acute appendagitis. AJR Am J Roentgenol. 183(5):1303-7, 2004
6. Boardman J et al: Radiologic-pathologic conference of Keller Army Community Hospital at West Point, the United States Military Academy: torsion of the epiploic appendage. AJR Am J Roentgenol. 180(3):748, 2003
7. Rioux M et al: Primary epiploic appendagitis: clinical, US, and CT findings in 14 cases. Radiology. 191(2):523-6, 1994
8. Carmichael DH et al: Epiploic disorders. Conditions of the epiploic appendages. Arch Surg. 120(10):1167-72, 1985
9. Thomas JH et al: Epiploic appendagitis. Surg Gynecol Obstet. 138(1):23-5, 1974
10. Fieber SS et al: Appendices epiploicae: clinical and pathological considerations; report of three cases and statistical analysis on one hundred five cases. AMA Arch Surg. 66(3):329-38, 1953
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 26.11.2019
