Воспаления связок у подростков

Занятие спортом, особенно на профессиональном уровне, ведёт к чрезмерным физическим нагрузкам, которые испытывает костно-мышечная система. Тренировочный процесс в активных видах спорта (волейбол, баскетбол, спортивная гимнастика) приводит к частой травматизации нижних конечностей.

Из-за этого в детском и подростковом возрасте возрастает риск развития болезни Шляттера. При этом заболевании происходит разрушение бугристости большеберцовой кости в районе прикрепление сухожильных фасций.
Что такое болезнь Осгуда-Шляттера коленного сустава?
Впервые данная разновидность патологии коленного сустава была систематизирована и описана врачом Осгудом Шляттером (или Осгуд Шлаттер) в 1906 году, именем которого впоследствии был назван этот недуг.
Кроме этого, в медицинской литературе болезнь может встречаться под другими названиями:
- Асептическое поражение большеберцовой кости с местом локализации в эпифизе.
- Остеохондропатия бугристого участка большой берцовой кости.
Патологический процесс развивается постепенно, изначально поражается хрящевая ткань коленного сустава. Из-за чего под коленной чашечкой образуется выпячивание (в виде шишки).
С течением времени, происходит перерождение ткани хряща в костную, и как следствие может нарушаться амплитуда движения коленного сустава.
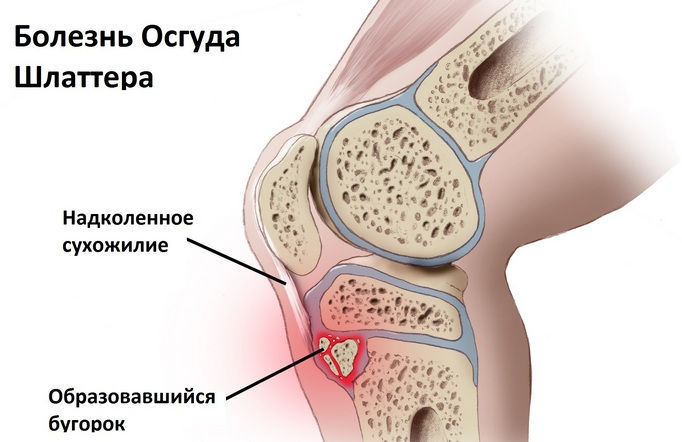
Болезнь Шляттера коленного сустава
Детальное изучение этой болезни позволяет установить, что по своей сути она является проявлением остеохондроза. В связи с этим, по международной классификации (МКБ 10)ей присвоен цифровой код М92.5 (остеохондроз в юношеском возрасте, с местом локализации на большой берцовой кости).
Причины возникновения болезни Шляттера коленного сустава
Несмотря на то, что данное заболевание исследуется уже длительное время, окончательного ответа о его этиологии ещё не дано. В основном практикующие специалисты склоняются к мнению о том, что провоцирующим фактором является систематическае травматизация коленного сустава.
В связи с этим, существует ряд факторов, которые увеличивают шанс развития данной патологии:
- Длительная нагрузка на сумочно-связочный аппарат коленного сустава.
- Часто получаемые микротравмы в области колена.
- Нарушение целостности или растяжение сухожильных фасций.
- Переломы берцовой кости и голени.
Болезнь Шляттера у подростков
Основной пик развития данной патологии фиксируется у подростка в период формирования костного скелета. У юношей он соответствует 12-14 годам, а у девочек 11-13.
В подростковом периоде, болезнь возникает из-за следующих факторов:
- Возрастной. Частота заболевания в возрасте от 10 до 15 лет имеет более высокие показатели, чем у взрослого населения.
- Зависимость от пола. Чаще регистрируется у мальчиков, так как они введут более подвижный образ жизни.
- Физическая активность. Развитию недуга в подавляющем большинстве случаев, подвержены дети, которые занимаются активными или силовыми видами спорта (хоккей, футбол, баскетбол, тяжёлая атлетика).
[adinserter block=»1″]
[adinserter block=»9″]
Болезнь Шляттера коленного сустава у взрослых
Из-за того, что зоны роста костного скелета закрываются после достижения 25 летнего возраста, процесс возникновения этой патологии у взрослого человека наблюдается крайне редко.
У взрослого населения, болезнь могут вызывать полученные травмы колена, вывих, перелом, растяжение связок, повреждение хрящевой ткани.

Проявление болезни Шляттера
Диагностика
Опытному врачу ортопеду не составляет большого труда распознать заболевание и установить диагноз, даже не прибегая к дополнительным видам исследования. Для этого выслушивается жалобы пациента, которые сопоставляются с данными внешнего осмотра.
Для подтверждения диагноза и дифференцирования с туберкулезом, остеомиелитом или опухолью, применяется:
- Рентгенологическое исследование сустава. Рентген помогает установить наличие опухоли, ушиба или растяжения сумочно-связочного аппарата (так же он может быть утолщен). Кроме этого боковая проекция позволяет судить о состоянии бугристости коленного сустава (наличие изолированных костных фрагментов).
- Допускается использование методов УЗИ или МРТ при необходимости.

Рентген снимок колена с болезнью Шляттера
Для исключения патологических процессов инфекционного характера назначается:
- Клиническое исследование крови.
- Анализ крови на ПЦР и С-реактивный белок.
- Проведение ревмо-проб.
Симптомы в зависимости от стадии болезни
Для этого патологического процесса характерно поэтапность развития.
Различают три степени этого состояния:
- 1 степень. Может появляться незначительная боль в коленном суставе, но при визуальном обследовании появление характерной шишки не обнаруживается.
- 2 степень. Под коленной чашечкой вначале появляется едва заметный бугорок, который имеет возвышенное положение по сравнению с соседними участками тела. Боли приобретают интенсивный характер.
- 3 степень. Процесс становится хроническим, при визуальном обследовании обнаруживается выступающая шишка под коленом. Она на ощупь может иметь повышенную температуру и сильно болеть. Иногда могут появляться первые признаки нарушение амплитуды движения в суставе.
[adinserter block=»6″]
[adinserter block=»10″]
Последствия болезни Шляттера коленного сустава
Ранняя диагностика и соблюдение полного объема лечебных мероприятий позволяет исключить развитие возможных осложнений и негативных последствий.
Но в некоторых случаях может происходить:
- Мениск изменяет положение (он смещается вверх).
- Появление постоянного чувства дискомфорта в виде болевого синдрома из-за развившегося остеоартроза.
- Нередко колено будет работать как «барометр», повыситься болевая чувствительность на смену погоды.
Лечение болезни Шляттера
Чтобы обеспечить излечение от этой патологии в кратчайшие сроки, необходимо использовать комплексное лечение, которое предполагает применять следующие методики и средства:
- Использовать фиксаторы и бандажи разнообразных видов .
- Применять кинезиотейпирование или тейпирование коленного сустава.
- Лечить фармакологическими препаратами.
- Допускается использование физиотерапевтических процедур и массажа.
- Ежедневно использовать гимнастические упражнения поддерживающие тонус коленного сустава.
- Операбельная терапия.
- Методики и рецепты народного врачевания.
Фиксаторы при остеохондропатии
В зависимости от стадии течения болезни могут применяться различные виды фиксаторов.
Они имеют разную конструкцию и обеспечивают разную степень жесткости:
- Циркулярный наколенник из ткани. Изготавливается преимущественно из натуральной ткани или шерсти животных. Помимо фиксации коленки, обладает согревающим действием.
- Наколенник-фиксатор неопреновый. Отличается длительным сроком эксплуатации, имеет небольшую массу и обеспечивает оптимальную фиксацию в коленном суставе.
- Ортез. По сравнению с вышеперечисленными ортопедическими изделиями, применение ортеза обеспечивает качественную фиксацию сустава. Это становится возможным из-за наличия в нём боковых пластин, которые плотно прилегают к участкам тела.
- Тутор. Самый жесткий фиксатор, действие которого соизмеримо только с гипсовой лангетной. Основным достоинством этого изделия, является возможность сохранять объём движений.

Наколенники помогают зафиксировать сустав
Кинезиотейпирование или тейпирование коленного сустава
Данная методика появилась относительно недавно. Возможность её осуществления связана с выпуском особой ленты — кинезиотейпа. Кинезиотейп наклеивается на кожу, обеспечивая возможность повышать физические нагрузки на сустав.
Правильное использование аппликации позволяет носить тейп-пластырь до 14 дней. При этом он не нарушает распорядок дня, и дает возможность принимать банные процедуры.
Существуют некоторые различия между тейпированием и кинезиотейпированием. В первом случае предполагается лечебная иммобилизация (может быть болезненной), с применением обычного пластыря. Она, как правило, ограничивает подвижность и облегчает нагрузку на сустав.
Кинезиотейпирование применяется для увеличения подвижности и сохранения полного объема движений в суставе.

Кинезиотейпирование сустава при болезни Шляттера
Медикаментозная терапия
Применение аптечных средств позволяет уменьшить болевые ощущения, которые заметно снижают качество жизни пациента.
[adinserter block=»2″]
В этом случае доктор назначает использование препаратов обладающих спазмолитическим и анальгезирующим действием:
- Но-шпа.
- Спазмалгон.
- Кетанов.
Применяются наружные средства в качестве растирок:
- Фастум гель.
- Финалгон.
- Алором и мазь на основе Индометацина.
В стадии обострения используют:
- Ибупрофен.
- Диклоберл или Диклофенак.
В качестве поддерживающей терапии назначают препараты, в составе которых присутствует:
- Кальций.
- Витамины группы Е и В (Компливит).
Физиотерапия
Аппаратные процедуры дают позитивную динамику в случае длительного применения физиотерапии (не менее 3 месяцев).
Для восстановления полной подвижности сустава и устранения болевых ощущений применяют:

- Курсы токов высокой частоты и магнитотерапия (способна оказывать положительное воздействие в 60% случаев).
- Электрофорез с лидокаином, хлористым кальцием или никотиновой кислотой. Если не наступает положительный эффект, с помощью электрофореза вводится Калия йодид или Аминофиллин.
- Метод ударно-волновой терапии осуществляется пневматически или с помощью электромагнитного излучателя. Аппарат воспроизводит фокусированное волны, которые проникают глубоко в ткани, снимая воспаление.
- Квантовая терапия при помощи лазера. Основана на применении лазера низкой интенсивности, который расширяет кровеносные сосуды, тем самым восстанавливая трофические процессы в тканях.
- Использование аппликаций парафина и озокерита позволяет обеспечить быстрое снятие симптомов воспаления.
- Массаж, способен оказывать регенерирующее действие на мышечные группы и сухожильные фасции.

Электрофорез на коленный сустав
ЛФК для коленного сустава
Чтобы лечебная гимнастика возымела должный эффект, её необходимо проводить ежедневно, желательно в одно и то же время (по утрам).
Очень важно распределить тренировочный процесс, чтобы он способствовал расслаблению мышечных групп бедра и сумочно — связочного аппарата коленного сустава.
С этой целью рекомендуется выполнять ЛФК или утреннюю зарядку, в состав которой включается следующие упражнения:
- В положении стоя поочередно поднимать левую и правую ногу, согнутую в колене, стараясь максимально приблизить к грудной клетки. Опускание конечности производить плавно, подтягивая носок к себе, чтобы возникло напряжение в икроножных мышцах.
- Произвести упору на одну ногу, и закрыв глаза пытаться сохранить равновесие, при этом вторая нога должна быть согнута в колене.
- Сидя на полу, вытянуть ноги перед собой. Попеременно производить движение носками кончиков пальцев ног на себя, и от себя.
- В положение лежа приподнять ноги, и выполнять движения напоминающие кручение педалей велосипеда.
- Сесть на пол в позе лотоса (как при занятии йогой), руками обхватить пальцы ног, и пытаться локтями рук надавливать на колени, приближая их к поверхности пола.
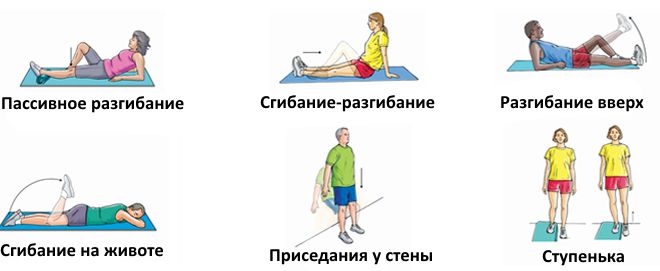
Упражнения для лечения сустава
Количество повторений по лечебной физкультуре происходит по 10 раз.
Операбельная терапия коленного сустава при болезни Шляттера
Операционное вмешательство, это радикальный метод, который применяется при отсутствии позитивной динамики в лечении если:
- Терапия осуществлялась более 2 лет.
- Развиваются осложнения, которые нарушают целостность кости, или ведут к разрыву связок надколенника.
- Диагноз был установлен после 18 лет.
В основе операции лежит резекция очагов, которые подверглись некротизации (разрушению), и введению импланта фиксирующего бугристость берцовой кости.
Рецепты народного врачевания
В качестве дополнительного лечения в домашних условиях, после согласования с доктором, можно применять методики альтернативной медицины:
- Для компресса очень хорошо подойдёт настой из сухих корневищ окопника и чернокорня. Для приготовления настоя берется по 5 ложек каждого ингредиента, после чего они заливаются кипятком, и настаивается 10-12 часов. Повязка с компрессом должна находиться на колене не более 8 часов.
- Снять болевые ощущения поможет пихтовое масло, если его использовать утром и вечером.
- Использование масла из семян подсолнечника или оливковое также для компресса допускается.
[adinserter block=»8″]
Профилактика остеохондропатии Шляттера
Для предотвращения развития этого заболевания необходимо:
- Соблюдать меры безопасности при проведении тренировочного процесса.
- После тренировки применять физиотерапевтические процедуры для профилактики (ванны, гидромассаж, охлаждающие компрессы).
- Следить за состоянием массы тела.
- Период интенсивных тренировок должен сопровождаться хорошим питанием, а в качестве витаминизированной добавки использовать поливитаминные комплексы с достаточным содержанием кальция.
Правильное питание при заболевании Шляттера
В основе диетического питания, при этом заболевании, лежит употребление продуктов с повышенным содержанием витаминов и кальция:
- Ежедневный рацион должен включать овощи, богатые содержанием грубой клетчатки (капуста, свекла и тыква, болгарский перец и томаты). Из фруктов необходимо отдавать предпочтение абрикосам, цитрусовым, хурме.
- Большим содержанием кальция обладает кисломолочная продукция (кефир, ряженка и йогурт).
- Стараться избегать употребления жирных сортов мяса, по возможности замещая их постной говядиной, мясом курицы, морепродуктами (сардины, камбала, тунец).
Занятия спортом и болезнь Шляттера
Чтобы ускорить восстановительный процесс костной ткани и сухожилий спортсмена, необходимо обеспечить минимальные физические нагрузки на коленный сустав.
Большинство специалистов в области хирургии и ортопедии считают, что использование традиционных методик терапии предполагает отложить тренировочный процесс на несколько лет.
Кроме этого, для устранения ощущения дискомфорта в результате болевого синдрома необходимо отстранение от спортивных тренировок от года до трёх лет.
Заболевание Шляттера и служба в армии
Призывной возраст в Российской Федерации распространяется на молодых людей достигших 18 лет. К этому времени данная патология находится в стадии регресса. И поэтому она не является причиной освобождения от воинской повинности и призыва в армию.
Возможна отсрочка, если возникает необходимость произвести полный курс лечебных мероприятий (обычно она составляет от 6 до 12 месяцев). Призыв не осуществляется в том случае, если болезнь Шляттера привела к функциональному нарушению двигательной способности сустава.
Лечение в Израиле и Европе
Терапия этой патологии в лечебных клиниках Израиля имеет ряд преимуществ, так как в основе лечебного процесса используется новейшие технологии, позволяющие устранить симптомы заболевания в кратчайшие сроки.
Кроме этого, в отличие от лечебных центров Германии или Италии, стоимость лечения значительно ниже.
В лечебный процесс, включается использование полного объема физиотерапевтических процедур, а при необходимости, после 14 лет может применяться оперативное вмешательство, с последующим реабилитационным периодом.
Заключение
Заболевание Шляттера в основном хорошо поддается терапии и его можно вылечить. Болевые симптомы исчезают навсегда, и воспоминаниям об этой болезни является наличие шишки под коленным суставом, что является только косметическим дефектом.
Оперативное вмешательство показано только в некоторых случаях. Её проведение обычно не вызывает никаких опасений, так как она не относится к категории повышенной сложности.
Отзывы о лечении болезни Шляттера



Болезнь Шляттера (код МКБ – 10:М92.5) – это поражение опорно-двигательного аппарата, при котором страдают определенные участки трубчатых костей. Ее относят к остеохондропатии – группе патологий, которые зачастую проявляются у детей и подростков. На сегодняшний день истинные причины возникновения заболеваний не установлены. Все же мнение специалистов сводится к тому, что болезнь Шляттера коленного сустава у подростка развивается в результате дисбаланса развития костей и нарушения функционирования кровеносных сосудов. Все это возникает на фоне серьезных физических нагрузок.
 Болезнь сопровождается болями
Болезнь сопровождается болями
Возрастная категория подверженности болезни
Болезнь Осгуда Шляттера является возрастным заболеванием, и в основном с ним сталкиваются подростки и дети в возрасте от 10 лет до 18 лет. Именно в этот период они начинают интенсивно расти. При этом есть некоторые отличия между девочками и мальчиками. Так как у девочек половое созревание начинается раньше, то и риск развития патологии припадает на возрастной период 11-12 лет. У мальчиков он составляет 13-14 лет.
Болезнь является очень распространенной. Согласно статистике, ее диагностируют у 11% всех детей. Особенно это касается тех, кто активно занимается спортом. Недуг начинает развиваться на фоне полученной травмы, даже незначительной.
Итак, к основным факторам риска можно отнести:
- Возраст. Зачастую патология развивается у детей и подростков до 18 лет. Во взрослом возрасте риск минимален. Основной признак – шишка под коленом.
- Пол. Синдром Шляттера бугристости большеберцовой кости зачастую наблюдается у мальчиков, так как они больше всего увлекаются различными видами спорта. В результате риск получения травм у них очень высок.
- Вид спорта. В зону риска попадают дети, которые занимаются активными видами спорта, такими как футбол, баскетбол, хоккей и другие. Иногда болезнь возникает на фоне сопутствующих заболеваний, таких как плоскостопие. Как известно, военкомат отмечает наличие такого недуга в карте призывника.
Чтобы предотвратить возникновение осложнений, необходимо своевременно обратиться за помощью к специалисту, но для этого нужно знать основные симптомы недуга.
 Зачастую болезнь поражает детей и подростков
Зачастую болезнь поражает детей и подростков
Характер боли
Заболевание сопровождается различной симптоматикой. Одним из главных симптомов являются боли в области коленного сустава. Их характер напрямую зависит от индивидуальных особенностей организма. Так, некоторые дети ощущают незначительные боли при выполнении определенных движений и упражнений, таких как прыжки или бег. Другие же – страдают от изнурительных и постоянных болей не только в ноге, но и в спине.
Как правило, патология поражает только одну конечность, но бывают и исключения. При поражении обеих ног подросток чувствует характерные боли и дискомфорт. Симптоматика будет продолжаться до тех пор, пока не закончится период роста костей. При острой форме потребуется квалифицированное лечение, вплоть до проведения операции.
Причины проявления болезни
Причины развития недуга заключаются не только в физических нагрузках, но и в особенностях строения опорно-двигательного аппарата. Все трубчатые кости, расположенные в конечностях, имеют определенные зоны роста. Они расположены на их концах и представлены в виде хрящевой ткани, которая обладает меньшей прочностью, чем кости.
В результате недостаточной прочности и воздействия физических нагрузок зоны роста подвергаются повреждениям. Это проявляется в их отечности и возникновении болей. Помимо этого, при физической активности можно растянуть сухожилия. На фоне этого четырехглавая мышца, которая соединяет большеберцовую кость и чашечку, натягивается. Помимо этого, при активном росте питание апофиза нарушается.
Под влиянием таких факторов начинает развиваться воспаление, которое приводит к оссификации не сформированной до конца кости. При этом наблюдается ненормальное разрастание костной ткани в области апофиза. Таким образом, под коленом формируется бугорок, который является основным симптомом синдрома Шляттера.
Важно! Не до конца сформированная кость очень хрупка и плохо противостоит повреждениям, которые возникают при нагрузках, поэтому заболевание в основном возникает у подростков.
 Физические нагрузки сопутствуют развитию синдрома Шляттера
Физические нагрузки сопутствуют развитию синдрома Шляттера
Возможные осложнения
Осложнения и негативные последствия заболевания встречаются очень редко. Зачастую недуг отличается доброкачественным течением. Самостоятельный регресс возникает после того, как человек перестает расти. А это значит, что в любом случае в возрасте 23-25 лет заболевание перестает прогрессировать. Это связано с тем, что после достижения этого предела ростковые зоны костей закрываются. В результате основные причины возникновения и развития недуга исчезают.
В некоторых случаях, особенно при запущенной стадии, у человека остается внешний дефект. Он представлен в виде бугорка, который размещен под коленом. Несмотря на наличие такого образования, оно не влияет на функционирование коленного сустава и самой конечности, хотя бывают и исключения.
В редких случаях под воздействием различных факторов заболевание протекает с осложнениями. Прежде всего, это касается фрагментации бугристости. Иными словами, происходит отрыв связки и отсоединение секвестра от большеберцовой кости. Фрагментация сопровождается нарушением функционирования сочленения и конечности. Единственным решением является хирургическое вмешательство, в процессе которого восстанавливается целостность связки.
Диагностика болезни
Диагностировать болезнь Шляттера не составляет труда для квалифицированного врача. Для этого достаточно просто выполнить несколько простых процедур:
- Осмотр пациента и сбор необходимой информации. В результате пальпации специалист может определить наличие воспалительного процесса, что свидетельствует о патологии. Помимо этого ему необходима вся информация о присущих симптомах. К вниманию также берется описание прошлых или сопутствующих заболеваний, а также о приеме препаратов на сегодняшний день.
- Рентгенологическое обследование (рентген). Проводится для того, чтобы подтвердить диагноз. В данном случае проводится обследование сочленения в боковой проекции. На рентгеновском снимке видна остеохондропатия бугристости большеберцовой кости и ее фрагментация, если таковая имеется.
Если в результате таких исследований врач сомневается в поставленном диагнозе, то пациенту назначается КТ, УЗИ и МРТ. Что касается лабораторных исследований, то в них нет надобности, так как анализ крови и мочи будет в пределах нормы.
 При диагностике часто применяют рентгенологическое исследование
При диагностике часто применяют рентгенологическое исследование
Оперативное вмешательство
Зачастую болезнь на начальном этапе не нуждается в лечении, так как она самостоятельно регрессирует на протяжении определенного времени. Для этого нужно просто придерживаться определенных условий. Основной задачей является предотвращения нагрузок и возникновения повреждений конечности. Но если недуг снижает качество жизни, нарушает функционирование ног и вызывает боли, то пациенту назначается комплексная терапия.
В большинстве случаев, на что указывает информация с форумов, справиться с недугом можно посредством консервативного лечения в домашних условиях, которое включает в себя прием медикаментозных средств и физиотерапию. Избавляться от недуга нужно путем приема определенных лекарств и соблюдения предписаний врача. Не стоит забывать о режиме, диете, тейпировании, использовании ортопедических стелек и отстранении от занятий спортом. Все эти методы направлены на предотвращение развития недуга и полное его устранение.
 Консервативное лечение включает в себя массаж и другие методы физиотерапии
Консервативное лечение включает в себя массаж и другие методы физиотерапии
Для устранения симптоматики применяют лечебный массаж, гимнастику и ЛФК, электрофорез, мази и даже эфирные масла. Разрабатывание конечности позволит ускорить выздоровление.
К сожалению, бывают случаи, когда консервативное лечение не дает желаемого результата. В таком случае врачи рекомендуют провести операцию, которая направлена на устранение симптоматики и восстановление нормальной работы конечности. Показания к проведению процедуры таковы:
- недуг развивается на протяжении 2 лет и более;
- консервативное лечение, которое проводилось 9 мес., не дало желаемого результата;
- степень поражения очень высока – наличие фрагментации кости и отрыва связки;
- на момент диагностирования заболевания больному уже исполнилось 18 лет.
При проведении операции специалисты придерживаются основного принципа: с минимальным ущербом добиться высоких показателей. Таким путем хирург устраняет некротический очаг и подшивает фиксирующую бугристость трансплантата кости. После этого травматолог накладывает давящую повязку в виде бандажа на левую или правую ногу. Такой наколенник больной должен носить на протяжении одного месяца. При этом не рекомендуется тренироваться.
После операции пациент проходит реабилитационный период, на протяжении которого назначаются специальные упражнения и медикаменты. Это позволяет ускорить купирование болей и восстановление конечности после вмешательства.
