Заложенность носа при воспалении лимфоузлов

Лимфатические узлы являются важными органами нашего тела. Их увеличение – это распространенный симптом неблагополучия, и такое явление достаточно часто возникает на фоне простуды.
Лимфатические узлы
Лимфоузлы имеют вид округлых образований, которые расположены во многих участках тела. Они являются важной частью иммунной системы, и отвечают за фильтрацию лимфы от различных агрессивных частиц – чужеродных веществ, микроорганизмов и раковых клеток. Подобная способность объясняется активностью защитных белых телец – лимфоцитов, которые в значительном количестве присутствуют в лимфоузлах. Если количество агрессивных веществ особенно велико, такие клетки начинают активно множиться для ликвидации угрозы. В результате лимфоузлы воспаляются – увеличиваются в размере. Медики называют подобное явление лимфаденитом.
Лимфатические узлы могут увеличиваться в размерах по причине различных патологий:
- Инфекционного характера.
- Паразитарной этиологии.
- Аутоиммунных нарушений.
- Онкологических недугов.
Врачи уверяют, что рост размеров лимфатических узлов никогда не провоцируется естественными факторами. Подобная симптоматика всегда указывает на наличие какой-то патологии.
Лимфоузлы и насморк

Достаточно часто лимфоузлы меняют свой размер и структуру на фоне всевозможных респираторных заболеваний. Такая симптоматика чаще наблюдается у детей, нежели у взрослых. Как правило:
- Увеличение лимфатических узлов происходит на фоне тонзиллита, реже – фарингита или ринофарингита.
- Обыкновенный насморк, который не сопровождается заболеваниями гортани, обычно не провоцирует изменения размеров таких биологических фильтров.
- При различных ОРВИ обычно происходит увеличение шейных и/или подчелюстных лимфоузлов.
Теоретически, вирусный либо бактериальный ринит может поспособствовать возникновению подобной патологии. Вероятность увеличения лимфоузлов при простой простуде растет при:
- Сниженном иммунитете.
- Хроническом алкоголизме.
- Высокой склонности к аллергии.
- Патологиях щитовидной железы и пр.
Увеличившиеся в размерах лимфатические узлы – это серьезный повод проконсультироваться с доктором, даже если в остальном самочувствие нарушается не сильно.
Симптомы

Выявить увеличение лимфатических узлов обычно совсем несложно, при таком нарушении:
- При ощупывании на шее и под челюстью заметны плотные и увеличенные округлые образования.
- Такие участки доставляют дискомфорт, могут быть болезненными.
- При сильной выраженности воспалительного процесса лимфоузлы могут мешать полноценно двигать головой и шеей.
- Кожные покровы около них обычно остаются неизменными, однако иногда краснеют и отекают.
- Возможно появление сопутствующих симптомов, к примеру, интоксикации (вялости, слабости, повышенной температуры, отсутствия аппетита и пр.).
В точности определить, что именно беспокоит пациента – увеличенный лимфоузел или какое-то другое нарушение, под силу только лечащему врачу. Для постановки верного диагноза может понадобиться проведение дополнительных диагностических манипуляций.
Лечение
Обычно, если при насморке лимфоузлы увеличились в размерах, врачи не настаивают на проведении какой-то особенной терапии. Их объем уменьшится сам по себе после стихания острого инфекционного процесса. Терапия должна быть направлена исключительно на коррекцию основного заболевания:
- При рините вирусной этиологии обычно не требуется никакой специфической коррекции. Больному важно соблюдать полупостельный режим, при необходимости сбивать температуру (если она повышается выше 38,5 °С), периодически промывать нос солевыми растворами и пить побольше жидкости. Если нос сильно закладывает, можно использовать сосудосуживающие лекарства в соответствии с инструкцией. Кроме того, врачи рекомендуют придерживаться диетического питания и организовать оптимальный микроклимат в помещении – повышенный уровень влажности и прохладу. Обычно этих условий оказывается достаточно, чтобы насморк прошел за неделю.
- При бактериальной форме недуга описанных рекомендаций недостаточно, хотя их все равно стоит придерживаться. Врачи при таком диагнозе настаивают на проведении этиотропного лечения, направленного на уничтожение возбудителя болезни, с применением антибактериальных препаратов. Такие медикаменты подбираются в индивидуальном порядке, могут использоваться как местно (в виде спреев либо капель), так и системно (в форме таблеток или инъекций). Лекарство назначает врач, а пациенту нужно точно придерживаться его рекомендаций в вопросах дозировки и продолжительности терапии. При правильном лечении размер лимфоузлов нормализуется в течение пары-тройки дней.
- Если насморк сопровождается проявлениями ларингита, фарингита либо других заболеваний дыхательной системы, важно осуществлять комплексную борьбу с простудой. Препараты и меры терапии подбираются в индивидуальном порядке лечащим врачом.
- При необходимости доктор может подобрать лекарства, стимулирующие активность иммунитета. Такие средства помогают улучшить сопротивляемость организма и поскорее вернуть нормальный размер лимфоузлов. Предпочтение отдают лекарствам на растительной основе (например, препаратам с эхинацеей или женьшенем), поливитаминным комплексам и методикам народной медицины.
Важно помнить, что увеличенные лимфатические узлы нельзя греть, массировать, растирать мазями, накладывать на них компрессы, смазывать йодом и пр.
Опасность

Как правило, спустя неделю-две после активного воспалительного процесса, состояние лимфатических узлов полностью нормализуется. Если этого не случилось, важно обязательно проконсультироваться с врачом. Специалист может посоветовать:
- Сдать анализы крови и мочи.
- Провести УЗИ, выполнить КТ или МРТ.
- Сделать биопсию лимфоузла (отправить частички ткани на анализ).
Если увеличившийся лимфатический узел начинает доставлять выраженный дискомфорт, нужно немедленно обращаться за медпомощью. В частности, к доктору нужно бежать, если:
- Кожа над лимфоузлом стала красной и горячей.
- Лимфоузел сильно болит.
- Температура повышается выше 38,5 °C.
- Симптомы интоксикации нарастают.
Сочетание подобных симптомов указывает на нагноение увеличенного лимфоузла. В такой ситуации может возникнуть необходимость в проведении немедленного хирургического вмешательства.
Иногда на фоне простуды возникают воспалительные процессы в лимфоузлах (чаще всего — в шейных). Как правило, подобное возникает ввиду сильного переохлаждения или же деятельности вирусов. Воспаление лимфоузлов при простуде сопровождается увеличением их размеров и болезненностью. При наличии таких симптомов пациенту следует как можно быстрее обратиться к врачу во избежание осложнений.
Почему лимфоузлы увеличиваются при простуде?
Лимфатическая система является защитником человеческого организма от проникновения всевозможных бактерий и вирусов. Важными ее компонентами являются лимфоузлы. Именно они осуществляют очистку лимфы и препятствуют распространению патогенной микрофлоры по организму.

Даже незначительное увеличение лимфоузлов может сигнализировать о начале воспалительного процесса в организме
При попадании в узел вредоносной частицы в нем начинается усиленная выработка лимфоцитов, которые и борются с чужеродными клетками. Если при этом наблюдается увеличение лимфоузла в размерах, то это явный признак того, что он не способен полностью справиться со своей задачей.
Разные патологии способны приводить к увеличению определенных групп лимфоузлов. Например, при простатите всегда воспаляются паховые узлы.
После простуды чаще всего воспаляются лимфоузлы на шее. Поскольку ОРВИ зачастую поражает заднюю стенку глотки и миндалины, то первый удар приходится именно на шейные лимфоузлы. Они могут располагаться как поверхностно, у самой кожи, так и глубоко в мышечной ткани. Увеличение первых становится заметным невооруженным глазом.
Заболеванию вирусными инфекциями подвержены как дети, так и взрослые. Простуда, т.е. переохлаждение организма, создает благоприятные условия для активации болезнетворных вирусов, вызывающих следующие заболевания:
- аденовирусная инфекция;
- риновирусная инфекция;
- другие виды ОРВИ;
- простой герпес и др.
Лимфаденопатия
Это самая легкая форма поражения лимфоузлов, поскольку она не предполагает развития воспалительного процесса. Узлы в данном случае увеличиваются на фоне борьбы с инфекционным агентом, что является вполне естественным процессом. Как только патологическая микрофлора будет побеждена, лимфоузлы уменьшатся до нормальных размеров сами собой.
При лимфаденопатии наблюдаются следующие изменения лимфоузлов:
- незначительное увеличение в размерах;
- сохранение однородности структуры;
- отсутствие спайки с окружающими тканями;
- эластичная консистенция;
- отсутствие боли при надавливании.
Если лимфоузлы имеют вышеописанные характеристики, то обращения к врачу не требуется.
Симптомы воспаления
В большинстве случаев увеличение лимфоузлов при простуде наблюдается у детей. Если подобные процессы возникают в пожилом возрасте, то они, как правило, свидетельствуют о наличии в организме злокачественного процесса.
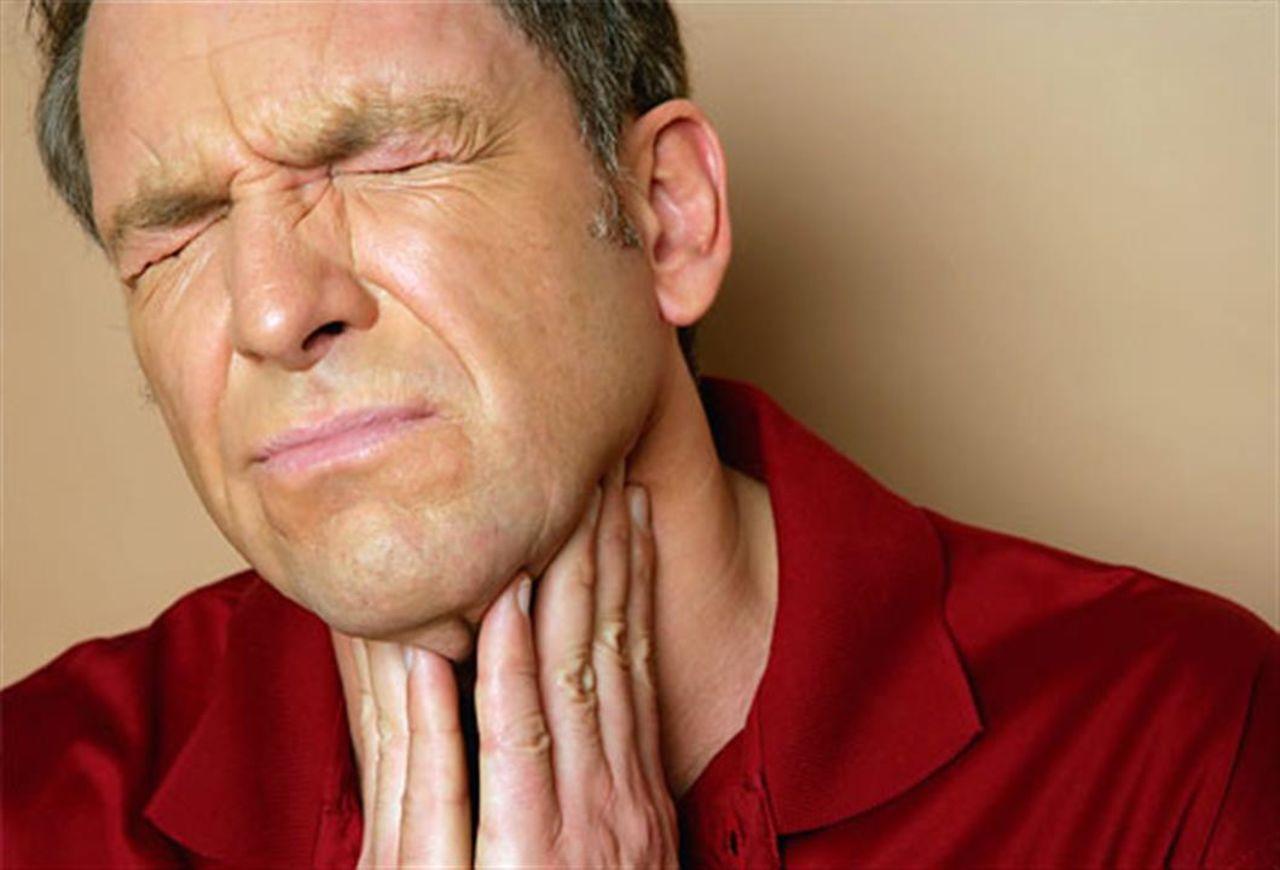
Боль и уплотнение в лимфатических узлах нельзя оставлять без внимания
Катаральный лимфаденит
Данное поражение лимфоузлов характеризуется развитием воспалительного негнойного процесса. Различают две формы заболевания:
- Острый лимфаденит. Является ответом организма на действие инфекционного возбудителя и проявляется яркой симптоматикой. При отсутствии своевременного лечения может перерасти в хроническую или гнойную форму.
- Хронический лимфаденит. Чаще всего наблюдается у взрослых. Имеет менее выраженные признаки в сравнении с вышеописанной формой заболевания. Может проявляться в виде сезонных обострений, требуя проведения симптоматической терапии.
Если причиной воспаления лимфоузла стало ОРВИ, то он имеет следующие характеристики:
- обладает выраженной болезненностью;
- консистенция становится неоднородной, узел уплотняется;
- в некоторых местах присутствует спайка с окружающими тканями;
- кожа вокруг пораженного узла может приобретать красноватый оттенок;
- значительное увеличение лимфоузла в размерах.
Как правило, воспалительный процесс сопровождается повышением локальной температуры. При этом общая температура тела может сохраняться в нормальных пределах.
Гнойный лимфаденит
При длительном отсутствии лечения воспаленный лимфоузел может нагнаиваться. В таком случае он продолжает увеличиваться в размерах, вплоть до 10 см в диаметре. И если не предпринять соответствующих мер, лимфоузел может лопнуть. При этом образуется свищ, через который гнойные массы выходят на поверхность кожи или распространяются на соседние ткани и органы.
О развитии гнойной формы лимфаденита свидетельствуют следующие симптомы:
- в воспаленном участке наблюдается сильная боль пульсирующего характера;
- кожа над лимфоузлом натянута и характеризуется выраженным покраснением;
- узел практически утрачивает подвижность, он спаян с окружающими тканями, его структура становится плотной;
- лимфоузел быстро растет и легко поддается пальпации, при ощупывании наблюдается флюктуация.
При развитии гнойной формы лимфаденита пораженный лимфатический узел напоминает абсцесс. Возможен периодический выход гноя в окружающие ткани. В этом случае рано или поздно происходит развитие некроза.
В некоторых случаях гнойная форма может перейти в хроническую. Тогда наблюдается уменьшение лимфоузлов, они уплотняются. Боль снижается.
Осложнения
Возможным осложнением лимфаденита является лимфангит, когда в патологический процесс вовлекаются лимфатические сосуды.
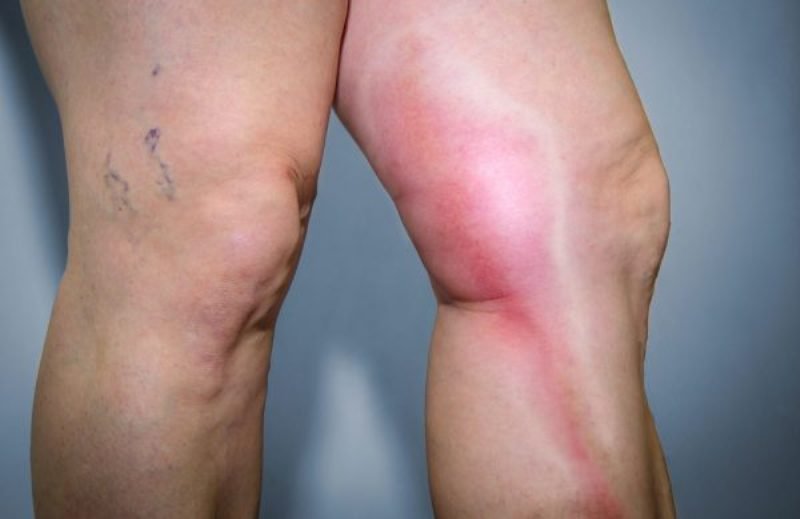
Лимфангит проявляется узкими красными полосами на коже. При некоторых формах в области полос развиваются уплотнение и болезненность
Если гной выйдет за пределы пораженного узла, то это может привести к нагноению расположенных поблизости тканей. В результате развиваются абсцессы, флегмоны и даже сепсис.
Одним из частых осложнений несвоевременно пролеченного лимфаденита является воспаление стенок кровеносных сосудов, окружающих узел. При этом возрастает риск развития таких заболеваний:
- тромбофлебит;
- флебит;
- тромбоэмболия.
Воспаление лимфоузлов может привести к развитию опухолевого процесса. К тому же, если у пациента имеется генетическая предрасположенность к развитию лимфомы, то вероятность появления данного новообразования на фоне несвоевременно пролеченного воспаления узлов возрастает в несколько раз.
К какому врачу следует обратиться?
Если произошло воспаление лимфоузлов при простуде, то обращаться следует к терапевту. В ходе осмотра он сможет поставить пациенту первичный диагноз и направить его на комплексное обследование.
Может потребоваться консультация следующих специалистов:
- Инфекционист. Если симптомы простуды со временем значительно усугубились, то речь идет об инфекции, которая требует проведения индивидуального курса медикаментозной терапии.
- Онколог. При запущенном хроническом лимфангите возможно образование злокачественного очага, для устранения которого потребуется помощь специалиста.
- Хирург. Если в лимфоузле начались некротические процессы, то в большинстве случаев он подлежит удалению.
Диагностика
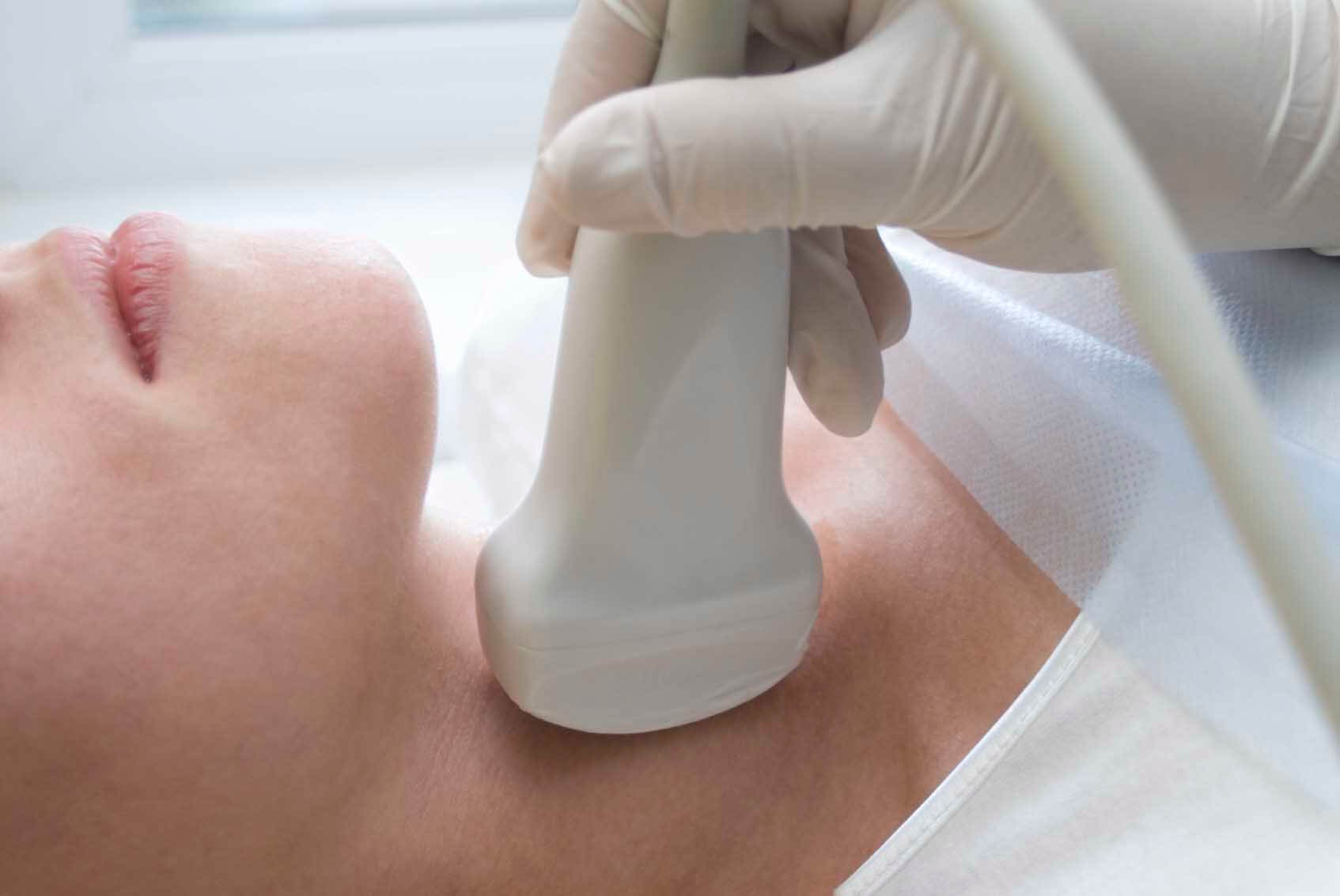
С помощью УЗИ диагностируют степень воспаления лимфатических узлов
Первым этапом диагностики является осмотр терапевта. В ходе осмотра опытный специалист может выявить следующие сведения:
- болезненность пораженной области при пальпации;
- ориентировочные размеры узла;
- изменения кожи вокруг очага воспаления;
- симметричность процесса;
- степень спаянности с окружающими тканями и структура.
Далее пациент направляется на лабораторную диагностику, которая предполагает следующие процедуры:
- клинический анализ крови;
- биохимический анализ крови.
Лабораторная диагностика позволяет выявить наличие в организме инфекции вирусного или бактериального характера.
Далее больной (при необходимости) направляется на аппаратные исследования:
- УЗИ. Позволяет определить степень поражения узлов, масштабы воспалительного процесса и структуру измененных тканей.
- Компьютерная томография. Методика способна показать изменения в работе лимфатической системы под воздействием патологических изменений.
Если параллельно с простудой в организме был обнаружен злокачественный процесс, то пациент направляется на биопсию. Процедура предполагает забор материала непосредственно из пораженного лимфоузла с целью его дальнейшего гистологического исследования.
Лечение
Поскольку воспаление лимфоузлов не является самостоятельным заболеванием, то лечение должно быть направлено на устранение первопричины подобной патологии.
Если в ходе диагностики было доказано, что лимфаденит развился на фоне ОРВИ, то терапия будет направлена на устранение простудного заболевания. Для этого пациенту назначаются соответствующие медикаменты и процедуры:
- Обязательным является полоскание горла с использованием противовоспалительных и антисептических растворов (Фурацилин, Мирамистин и др.).
- Проводится обработка гортани Хлорофиллиптом или раствором Люголя.
- Если на фоне простуды развился кашель, то для снижения раздражения горла необходимо использовать рассасывающиеся таблетки (Фарингосепт, Стрепсилс).
- Для снижения температуры тела используются жаропонижающие лекарства типа Парацетамола.
Как правило, после проведения такого лечения лимфоузлы сами придут в норму.
Если в узлах возникло нагноение, то для его устранения может потребоваться дополнительная терапия, включающая прием антибиотиков.
При значительном скоплении гноя и изменении тканевой структуры узла больному может быть назначена операция. Она предполагает осуществление небольшого надреза, через который выпускается гной. Затем лимфоузел дренируется и ушивается.
Средства народной медицины

Средства народной медицины помогают снять отечность и уменьшить боль в лимфатических узлах
Для ускорения выздоровления могут быть использованы следующие народные рецепты:
- Настой цикория и пустырника. Смешивается 0,5 чайной ложки измельченного корня цикория и столько же травы пустырника. Смесь заливается стаканом кипятка и настаивается в течение часа. После этого следует употреблять настой трижды в день по 100 мл.
- Настой одуванчика. Обладает жаропонижающим, противовоспалительным и потогонным действием. Для приготовления настоя берется чайная ложка сухих цветков и заливается 200 мл кипятка. Далее следует полчаса настоять средство и процедить. Употреблять несколько раз в день по 1 столовой ложке.
Не следует рассматривать народную медицину в качестве основного средства лечения лимфаденита при простуде. При воспалении лимфоузлов необходимо обратиться к врачу и следовать его рекомендациям. Чем раньше начнется адекватное лечение, тем меньше будет вероятность развития осложнений.
Гайморит — патология воспалительного характера, развивающаяся в верхнечелюстных пазухах носовой сферы. Диагностируется болезнь у каждого второго больного, независимо от пола и возраста. Самостоятельно распознать недуг крайне затруднительно, поскольку патология сопровождается схожей симптоматикой с иными болезнями. Проблемы ее обнаружения и неправильная тактика лечения часто приводят к негативным последствиям.
Терапия недуга проводится с учетом провокатора воспаления в гайморовых пазухах. Основными из них являются:
- искривления носовой перегородки, аденоиды, увеличение носовой раковины;
- ОРЗ, хронические болезни, паразиты (вирусы, бактерии, грибки);
- попадание в орган аллергенов;
- патологии зубов.
С чего начинается: первые признаки
Гайморит является вторичным недугом, поэтому начинается он признаками первичной проблемы, вызывающей развитие патологии. Первые причины того, что гайморит развивается, такие:
- насморк;
- утрата обоняния;
- гнусавый голос;
- обильное выделение густой бесцветной субстанции из носа;
- упадок сил;
- болевые ощущения в голове, носу и околоносовой области.
Проявления болезни усиливаются по мере прогрессирования патологического процесса. Она выражается различной клиникой, которая зависит от вида и формы заболевания.
Основные симптомы гайморита у взрослых
Для острой формы гайморита характерны следующие симптомы:
- длительность воспалительного процесса — 2–3 недели;
- рецидивы отмечаются не чаще 1 раза в год;
- проявления аналогичны ОРВИ или простуде.
При рецидивирующей форме заболевания проявляются такие признаки:
- обострение патологии до 4 раз за год;
- симптомы при обострении аналогичны острому гаймориту;
- подобное состояние обычно наблюдается при ослабленном иммунитете, общей слабости.
Хронический вялотекущий недуг характерен несколько иными проявлениями:
- обострения воспаления происходят более 4 раз за год;
- длительность воспалительного периода составляет свыше 2 месяцев;
- проявления способны обостряться и затухать, самочувствие ухудшается при отсутствии должного лечения.
По характеру патологического явления гайморит бывает катаральным либо продуктивным. Для первого типа характерны обильные выделения жидкости:
- гнойные выделения зеленоватого оттенка с неприятным запахом;
- слизистые бесцветные выделения;
- серозные выделения, внешне напоминающие водянистую прозрачную жидкость.
Для второго вида (продуктивного) характерно сильное разрастание слизистой оболочки пазух.
Также гайморит бывает:
- инфекционный;
- вазомоторный;
- экссудативный;
- некротический;
- атрофический.
Инфекционный гайморит провоцируется патогенными микроорганизмами. Вазомоторное воспаление вызывается нарушением функционирования сосудодвигателей. При некротическом заболевании в пазухах присутствует некроз тканей. Экссудативный вариант болезни диагностируют по гнойным выделениям. Атрофический тип недуга свидетельствует об атрофическом характере поражения слизистой. Однако каждый вид сопровождается рядом общих специфических симптомов.
Насморк и заложенность
Прежде всего у больного заметна выраженная заложенность носа и насморк. Окрашивание выделяемой слизи свидетельствует о наличии бактериальной флоры, имеющей гноеродный характер. Обычно выделения не обильные, поскольку густой секрет не способен целиком покидать воспаленные пазухи. Такое скопление гноя — опасное проявление. Оно провоцирует разнос бактерий кровью во все окружающие органы, не исключая и головной мозг. Терапия в подобных ситуациях не всегда становится эффективной, она не способна облегчить состояние.
Причиной заложенности носа становится отек слизистой не только в пазухе, но и внутри выводных путей, носовых раковин. Одновременно с проблемой носового дыхания происходит выделение различной интенсивности из носа. Сначала оно водянистое, но постепенно его количество уменьшается, отделяемое становится густым, нередко окрашиваясь в зеленоватый либо желтый оттенок.
Температура
Нередко у больных в самом начале заболевания после простуды отмечается субфебрильная температура тела — в пределах 38 градусов. По мере бактериального поражения слизистой и развития гнойного синусита могут наблюдаться температурные скачки — до 40 градусов.
Кашель
На фоне повышения температуры может развиваться сухой кашель. Это проявление протекает по причине воспаления гайморовых пазух, в которых содержится много жидкости гнойного типа. Через некоторое время гной, накапливающийся в пазухах, начинает просачиваться в нос и полностью его заполняет.
Когда выделения попадают сзади на стенку носоглотки, тогда при постоянном вдыхании их одновременно со слизью возникает раздражение, организм стремится рефлекторно купировать угрозу путям дыхания, заставляя больного кашлять. Поскольку очаг болезни присутствует не внизу дыхательных путей, отсутствует выделение мокроты — кашель сухой.
Кашель может сигнализировать о том, что в гортани либо бронхах зарождается воспалительный процесс, поскольку гной несет с собой патогенные бактерии из пазух в носоглотку. Больной все чаще испытывает неприятный дискомфорт, что снижает качество его жизни.
Болезненные ощущения
Одной из характерных особенностей этого недуга является наличие боли — глазной, ушной либо головной.
Головная
Головная боль являться признаком острой формы или хронического гнойного гайморита. Однако она может быть симптомом общей интоксикации организма. Этот дискомфорт носит пульсирующий характер, он способен распространяться от носа в висок, реже — в затылок.
При хроническом гайморите это проявление часто усиливается к вечеру, при острой проблеме головная боль ощущается давящей либо распирающей, часто локализуется в черепе «за глазами». Она усиливается в момент поднятия век, надавливания на зоны под глазами. Уменьшается дискомфорт во сне или при лежачем положении. Это объясняется тем, что отток гноя возобновляется при горизонтальной позе.
Глазная
Гайморит также может сопровождаться глазной болью, утренней опухлостью век, изредка развитием конъюнктивита.
Ушная
При надавливании на кожу в проекции передней стенки пазухи иногда отмечается ушная боль. У пациента возникает ощущение полноты ушей, их забитость.
Запах изо рта
Возникает подобный дискомфорт при постукивании по зубам, которые находятся в проекции воспаленной пазухи (это 5, 6 и 7 зубы верхней челюсти). Из-за поражения инфекцией ротовой полости появляется запах из нее.
Общие признаки интоксикации организма
Признаками интоксикации организма на фоне воспаления гайморовых пазух являются такие факторы:
- повышение температуры тела до высоких отметок;
- слабость;
- боли в мышечной ткани и голове;
- озноб;
- отсутствие аппетита;
- бессонница.
Такие симптомы патологии связаны с поражением токсинами всего организма через кровь. Появление подобной клиники указывает на развитие осложнений инфекции. В этом случае больному нужна незамедлительная медицинская помощь — гайморотомия.
Реже встречаемые симптомы
На фоне воспаленной реакции у больного могут отмечаться и дополнительные проявления, например, потеря обоняния, отечность лица, слезоточивость и иные реакции организма.
Потеря обоняния
Наличие гнойного процесса в пазухах становится причиной атрофии клеток, которые способствуют восприятию разных запахов, передавая их, как нервные импульсы, головному мозгу. Человек способен тогда целиком не чувствовать запахи. При наличии подобной картины требуется показаться врачу, чтобы провести обследование на гнойный гайморит.
Отечность лица
Кроме вышеупомянутых проявлений могут наблюдаться припухлости мягких тканей на лице. Причем отечность может отмечаться как с одной, так и с обеих сторон. Это зависит от степени поражения пазух.
Носа
При заложенности носа из него появляются весьма вязкие выделения, которые имеют зеленоватый либо желтый цвет, хотя вначале они бывают прозрачными. Сначала эти выделения могут полностью отсутствовать, из-за закупорки гайморовых пазух.
Тошнота
Нехарактерным симптомом болезни считается тошнота. Однако подобное явление представляет собой проявление общего отравления организма. Об этом же указывает и рвота. Подобные признаки указывают на серьезные нарушения, а также риск появления таких осложнений, как сепсис, энцефалит или менингит.
Слезоточивость
Отек лица зачастую распространяется и на глазницы, под которыми появляются мешки. Опухая, перегородка в носу увеличивается в размерах, перекрывая проходы к придаточным пазухам носа. Это явление приводит к сдавливанию органа зрения, что провоцирует повышение внутриглазного давления, режущую реакцию в них, становится причиной беспричинного выделения слез. В месте припухлости может произойти покраснение кожи.
Зубная боль
Нередко при гайморите начинают болеть и зубы, что объясняется их близостью к пазухам. Такая боль дополняет все остальные симптомы патологии. Дискомфорт сопровождается заложенностью носа, повышением температуры и гнусавостью голоса. Локализуется проблема в разных местах челюсти, что указывает конкретно на гайморит и на его осложнения.
Заложенность ушей
Весьма неприятный признак заболевания — заложенность ушей. У больного отмечается ощущение пробки в ушном канале, при этом ухудшается качество слуха, нарушается звуковое восприятие. Подобное состояние связано со спецификой анатомического строения органов слуха, близостью их к гайморовым пазухам. Из-за этого заболевание нередко осложняется тем, что происходит распространение инфекции, затрагивающей уши. Патогенные микроорганизмы достигают слуховой трубы, из-за чего отечность вызывает сужение стенок этого органа, нередко целиком перекрывая канал слуха.
Воспаление лимфоузлов на шее
Патологические нарушения в носовых пазухах приводят к воспалению лимфооттока. Проникновение патогенных микроорганизмов в ткани верхней части челюсти и шеи вызывает состояние, когда вместе с гноем бактерии попадают в кровь. Это чревато поражением крови и лимфы. На фоне этого начинают формироваться отеки, которые быстро распространяются и на иные органы.
Бессонница
При остром, а также хроническом гайморите нередко появляются осложнения внутри черепа, отек, флебит оболочек мозга и менингит, что усугубляет общую клинику и приводит к расшатыванию состояния нервной системы. Человек не способен качественно отдыхать ночью, его мучает постоянная бессонница. Чтобы не допустить подобного состояния, важно своевременно обратиться за квалифицированной помощью в поликлинику.
Как понять, что проходит: признаки выздоровления
Своевременное обращение в клинику и правильная терапия позволяют получить в максимальные сжатые сроки положительную динамику выздоровления и понять, что гайморит прошел — заболевание отступает. Основными ее признаками являются:
- нормальные показатели температуры тела;
- исчезновение в экссудате гнойных выделений;
- выделения становятся белыми и густыми, их объем заметно уменьшается;
Болевой синдром также отступает. Отсутствует ощущение распирания и давления в проекции пазух, лба, глазных орбит, носа. Носовое дыхание постепенно нормализуется. Это способствует исчезновению бессонницы, ночного храпа.
Как предотвратить
Профилактика заболевания — важное мероприятие. Для этого нужно вести здоровый образ жизни, а также укреплять защитные механизмы организма.
Основные предупредительные действия по недопущению развития гайморита следующие:
- При аллергическом гайморите необходимо избегать потребления продуктов, вызывающих ответную реакцию организма.
- Исключить курение и употребление спиртных напитков.
- При острой патологии нельзя использовать согревающие процедуры, чтобы не спровоцировать быстрое распространение патогенной микрофлоры и поражение прилегающих органов.
- Не заниматься самолечением, чтобы не допустить тяжелых осложнений заболевания.
- Придется отказаться от изнурительных физических нагрузок.
- Необходимо проводить увлажнительные мероприятия в комнате, поскольку сухой воздух помогает проникать в носоглотку инфекции.
- Обязательное требуется профилактическое посещение отоларинголога и соблюдение всех его предписаний.
- Необходимо планомерно посещать стоматолога, без промедлений лечить пораженные зубы, поскольку они способны стать провокатором воспалительного процесса внутри гайморовых пазух.
- Непременно при активном распространении простудных заболеваний пользоваться профилактическими мазями, способными защищать носоглотку от проникновения болезнетворных микроорганизмов.
- Принимать в межсезонье витаминные комплексы.
- Употреблять периодически медикаментозные препараты, которые подавляют жизнедеятельность гельминтов, поскольку те ускоряют развитие воспалительного процесса.
- Как только на улице холодает, непременно переходите на ношение шарфа и шапки, куртки, имеющей высокий воротник.
- Когда занимаетесь зимой спортивными упражнениями, выполняйте их в головном уборе.
- Закаливайтесь.
- Часто стремитесь гулять на улице.
- Когда появляется выраженный насморк, нельзя слишком сильно сморкаться.
Последнее предупреждение важно, поскольку в противном случае легко повредить носовые сосуды, спровоцировать такое осложнение, как отит. Одновременно при сильном сморкании содержимого носовой полости забрасывается внутрь гайморовой пазухи.
Особенности симптоматики запущенного
Признаками запущенного состояния гайморита являются такие факторы:
- отечность области носа одновременно с иными частями лица;
- постоянная заложенность носоглотки, отсутствие возможности выполнять носовое дыхание;
- повышение температуры;
- изменение оттенка выделений с прозрачных на желто-зеленые;
- сильная боль в голове, которую не получается устранить приемом НПВС.
Запущенный гайморит способен протекать с кратковременными эпизодами обострения, сменяемыми ремиссиями. Когда больной сталкивается с различными провоцирующими факторами: холодом, патогенными микроорганизмами — процесс воспаления гайморовой пазухи стремительно развивается.
Последствия
Наибольшую опасность запущенному гаймориту приносят его последствия:
- Абсцесс глазницы. Эта патология без своевременного лечения способна завершиться полной потерей зрения.
- Менингит. Такое заболевание является наиболее опасным осложнением. Оно характеризуется воспалением мозговых оболочек, которое способно завершиться летальным исходом.
- Отит. Это наиболее частое последствие проблемы, характеризуется болезнь переходом воспаления к внутреннему уху.
- Сепсис. Болезнь развивается при слабом иммунитете, она нередко завершается летальным исходом.
-
