Желчный воспаление беременность лечение
Причины развития холецистита у беременных женщин
Холецистит при беременности развивается по причине нарушения функциональности и активности желчного пузыря. Бывает двух видов – острое течение (клиника яркая, доставляет массу беспокойства) и хроническое (чаще всего симптомы отсутствуют, а в период обострения схожи с острой формой).
Если у женщины диагностировали хроническое заболевание еще до беременности, то риски развития во время вынашивания малыша возрастают в несколько раз.
Спровоцировать развитие воспалительной реакции в желчном пузыре может множество факторов, к наиболее распространенным относят:
- Неправильное питание – потребление жирной, копченой, пряной и соленой пищи, сладостей.
- Гормональные изменения, связанные с беременностью.
- Инфекционные процессы.
- Гиподинамия – недостаточная физическая активность.
- Врожденные нарушения печени.
- Наследственная предрасположенность к патологиям ЖКТ.
- Лишний вес – на желчный пузырь оказывается дополнительная нагрузка.
- Давление растущего плода на внутренние органы.
Стрессы, нервные потрясения, переживания – дополнительные провоцирующие факторы, приводящие к болезни.
Этиология обострения хронической болезни
Обострение болезни чаще всего случается во второй половине беременности. Это обусловлено тем, что матка сильно увеличивается, находится на уровне пупка, вследствие чего выявляется смещение внутренних органов.
Желчный пузырь может перекрутиться либо он сильно сдавливается, а это нарушает функциональность органа. Желчный секрет не попадает в каналы, наблюдается застой, формируются камни (вторичный калькулезный холецистит), развивается воспалительная реакция.
Во время вынашивания ребенка гормоны влияют на функциональность печени. Они могут спровоцировать атонию желчного пузыря, что ухудшает его работу, формируются застойные явления.
На фоне увеличения матки картина усугубляется, запускается цепочка патологических процессов в организме. Нарушается работы пищеварительной системы, это ведет к слабой эвакуации потребленной пищи. Как результат, формируются благоприятные условия для размножения бактерий, которые попадают в желчный пузырь. Из-за этого выявляется острая форма воспаления.
Осложнения беременности и последствия для плода
В первой половине беременности на фоне хронического холецистита развивается токсикоз. Как и при всей патологии пищеварительного тракта, токсикоз протекает тяжело и продолжается до 16-18 недель. Отмечается сильная тошнота, многократная рвота в течение всего дня, потеря аппетита, снижение массы тела. Возможно развитие сильного слюнотечения. Характерно отвращение к определенным видам пищи. Признаки токсикоза усиливаются после употребления жирных и острых блюд.
Затянувшееся обострение хронического холецистита может негативно сказаться на развитии плода. Постоянная рвота приводит к вымыванию полезных элементов из организма женщины. Малыш не получает достаточного количества витаминов и минералов. Нехватка питательных веществ приводит к задержке развития ребенка в утробе матери, что сказывается на его здоровье после появления на свет.
Гиповитаминоз влияет и на состояние беременной женщины. Дефицит важных элементов не способствует нормальному функционированию организма. Нарушается обмен веществ, возникают слабость, апатия, упадок сил. Снижается иммунитет, что приводит к развитию различных инфекционных заболеваний.
Симптомы холецистита у женщины при беременности
Признаки схожи с ранним токсикозом, что значительно затрудняет диагностику. Если симптоматика не нивелируется после первого триместра либо у доктора появились подозрения о нарушении функциональности желчного пузыря, необходима комплексная диагностика.
Клинические проявления – тошнота, иногда сопровождается рвотой. В рвотных массах присутствует желчный секрет. Нарушения работы пищеварительного тракта, чередование поносов и запоров.
Ухудшение общего самочувствия – сонливость, снижение трудоспособности, апатия. К дополнительным признакам относят:
- Повышенное газообразование.
- Боль в области правого бока.
- Головная боль.
- Увеличение температуры тела.
- Повышенное выделение пота.
- Пожелтение кожного покрова.
- Дискомфорт в желудке после приема пищи.
На фоне обострения первичной хронической формы наблюдается сильная рвота утром и после приема пищи.
Видео
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями печени пока не на вашей стороне.
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь печень — очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Тошнота и рвота, желтоватый оттенок кожи, горечь во рту и неприятный запах, потемнение мочи и диарея. Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Ольги Кричевской, как она вылечила печень. Читать статью >>
>
Основные методы диагностики воспаления
Сохранение признаков токсикоза либо их появление на поздних сроках беременности – настораживающий симптом, требуется обратиться к врачу. Для решения проблемы доктор собирает анамнез, выслушивает жалобы пациента, проводит физикальный осмотр.
Назначают лабораторные анализы – общий анализ крови, урины, биохимия – определяют показатели ферментов печени.
Эффективный и безопасный способ диагностики – УЗИ. Он не оказывает негативного влияния на ребенка, позволяет выявить заболевание, наличие конкрементов, размеры, форму и структуру желчного пузыря.
Профилактика
В период беременности, в целях предупреждения болезни рекомендуется:
- Правильное питание;
- Длительные прогулки на свежем воздухе (двигательный режим);
- При обнаружении симптомов сразу обращаться к врачу;
- Соблюдать врачебные предписания для лечения;
- Своевременно сдавать кровь и мочу на анализ для выявления отклонений от нормы показателей.
Во время беременности в женском организме происходит немало изменений, к которым ему трудно приспособиться, особенно при наличии хронических болезней. В итоге, находившееся в стадии ремиссии хроническое заболевание, обостряется. Одним из таких заболеваний может стать холецистит.
Холецистит — воспаление желчного пузыря — частое осложнение желчнокаменной болезни. По статистике проблема возникает у 3% беременных.
Лечение холецистита во время вынашивания ребенка
Актуальность проблемы – воспаления в желчном пузыре во время беременности не вызывает сомнений, поскольку на этом этапе организм испытывает двойную нагрузку. В тяжелых случаях требуется госпитализация женщины, постоянный врачебный контроль. В остальных же картинах терапия проходит в домашних условиях, прогноз благоприятный.
Диета
Первая рекомендация врачей – соблюдение диеты.
Во время беременности организм должен получать достаточное количество витаминных и минеральных веществ, которые требуются для полноценного внутриутробного развития.
Из меню убирают жирные, жареные, соленые, острые, копченые блюда.
Под категорическим запретом находятся сладости, мучные изделия, газировка. Можно кушать телятину, кролика и курицу, рыбу, овощи и фрукты, сухофрукты.
Целесообразность применения лекарств
Лекарственная схема составляется индивидуально, поскольку многие препараты опасны во время вынашивания ребенка.
Обычно рекомендуют лекарства из следующих фармакологических групп:
- Средства желчегонного действия. На начальной стадии беременности можно принимать Аллохол, Панкреатин. Они эффективны на фоне дискинезии желчевыводящих каналов. На более поздних сроках чаще выявляют гипомоторный вид недуга, поэтому рекомендуется применять холецистокинетики послабляющего свойства.
- Спазмолитики и анальгетики. Их назначение целесообразно только при выраженных болезненных ощущениях. Прописывают таблетки Дротаверин. Если лечение происходит в стационаре, вводят Папаверин.
- Метоклопрамид применяют, если у пациентки непрекращающаяся рвота, с целью нормализации моторики желчного пузыря.
- При выраженном застое желчного секрета необходимо слепое зондирование.
Если у пациентки диагностировали инфекционный процесс, который спровоцировал развитие воспаление, то проводится антибактериальная терапия.
Для лечения холецистита при беременности выбирают препараты, которые соответствуют критериям:
- Отсутствие гепатотоксического эффекта.
- Широкий спектр воздействия.
- Относительная безопасность для матери и плода.
- Устойчивость к ферментным веществам печени.
Антибактериальное лечение проводится в течение 7-10 дней, нужен постоянный врачебный контроль.
Физиотерапия
Физиотерапевтические манипуляции рекомендуются после купирования обострения. Лечебная физкультура, теплые ванны снимают болевой синдром, спазмы, нормализуют кровообращение, работу ЖКТ.
Народные средства
Беременные женщины с настороженностью относятся к лекарственным препаратам, что связано с возможным негативным действием на плод. В легких случаях в качестве альтернативы (только по разрешению врача), можно воспользоваться народными рецептами:
- Настой на основе огородного укропа. В 500 мл горячей воды добавляют 2 столовые ложки компонента. Томят на маленьком огоньке 15 минут, после дать естественным образом остыть, отфильтровать. Пить по 70 мл 4 раза в сутки, продолжительность терапевтического курса 4 недели. У рецепта хорошие отзывы, побочные эффекты отсутствуют.
- Желчегонный чай дома готовят из шиповника, перечной мяты, семян укропа, цветков бессмертника, кукурузных рылец и корня барбариса. Все компоненты смешивают в равных пропорциях. Чайная ложка на 250 мл воды, настоять час. Принимают по 80 мл, кратность 3 раза в сутки. Длительность терапии составляет 2 недели.
В качестве профилактики обострения рекомендуется правильное питание, физическая активность, соблюдение врачебных предписаний, своевременная сдача положенных анализов.
Использованная литература
Энциклопедия клинического акушерства – Дрангой М.Г. 2013
Акушерство. Учебное пособие – Дуда В.И. 2013
Особенности питания беременных и женщин в период лактации – Коровина Н.А., Подзолкова Н.М., Захарова И.Н. 2008
Инфекции в акушерстве и гинекологии – О.В. Макаров, В.А. Алешкина, Т.Н. Савченко – Практическое пособие. 2007
Руководство по экстрагенитальной патологии у беременных – Шехтман М.М. – Практическое пособие. 2005
Лекарственные средства,применяемые в акушерстве и гинекологии – Кулаков В.И., Серов В.Н. – Практическое пособие. 2006
Обнаружили ошибку? Выделите ее и нажмите Ctrl Enter.
Статистика говорит, что у 1–3% беременных обостряется хронический холецистит. Или с другой стороны, у 30–35% женщин с данным заболеванием оно обостряется при беременности, причем у всех состояние желчного пузыря усугубляется, а у 88% пациенток проявляется стойкий болевой синдром. Это обусловлено биохимическими перестройками в организме и увеличением синтеза стероидных гормонов, вырабатываемых печенью.
Установление диагноза
В первую очередь врач собирает анамнез. Он расспрашивает пациентку о том, перенесла ли она ранее хроническое воспаление ЖП или дискинезию желчных протоков. Далее проводится пальпация области правого подреберья, во время чего ощущается боль в области желчного, усиливающаяся во время вдоха.
Почему болит печень при беременности
- Клинический анализ крови с лейкоцитарной формулой (процентное соотношение лейкоцитов и их разновидностей). При воспалительном процессе наблюдается сдвиг лейкоцитарной формулы влево, повышенная концентрация нейтрофилов и высокая СОЭ (скорость оседания эритроцитов).
- Биохимия крови иногда указывает на то, что повысилась активность АЛТ (аланинаминотрансферза), АСТ (аспартатаминотрансфераза), щелочной фосфатазы, ГГТ (гамма-глютамилтранспептидаза). Кроме того, при холецистите повышается уровень билирубина (желчный пигмент) и холестерина.
К дуоденальному зондированию при беременности прибегают редко (на первых месяцах беременности). Посев желчи на микрофлору позволяет выявить возбудителей заболевания, а также установить чувствительность кишечной бактериальной флоры к антибактериальным средствам. Однако результаты исследования неточные, так как печеночный секрет из ЖП смешивается с содержимым 12-перстной кишки.
УЗИ органов брюшного пространства – это основной метод выявления заболевания желчного. При хронической форме болезни орган может увеличиться, остаться прежним или уменьшиться. Иногда форма желчного пузыря изменяется. При заболевании стенки органа утолщаются от 3 см и более. Однако иногда их толщина не меняется или даже уменьшается (атрофическое воспаление ЖП).
При обострении холецистита стенки органа становятся трёхслойными. Содержимое желчного пузыря неравномерное, содержит сгустки желчи, песок, мелкие камни, они могут свободно плавать или крепяться к стенке. Сократительная функция ЖП снижена.
Кроме того, врач проводит дифференциальную диагностику с другими патологиями ЖКТ – панкреатитом (хроническая форма), воспалением желудка, 12-перстной кишки, язвой и т. д.
Справка. УЗИ – это информативное и безопасное для плода исследование. Оно помогает определить характер нарушения ЖП, а также его протоков, обнаружить твёрдые конкременты. Схема лечения составляется с учётом результатов диагностики.
Опасности
На фоне иммуносупрессии у беременных холецистит опасен быстрым распространением инфекции в брюшную полость, что чревато такими осложнениями, как пилефлебит и перитонит. Выраженный болевой синдром может вызвать преждевременные роды. Чаще всего происходят следующие осложнения:
| Женщина | Плод |
|
|
Указанная статистика не является приговором, ведь своевременная профилактика и терапия позволяют избежать развития перинатальных осложнений.
Классификация
Существуют несколько систем разделения холецистита по признакам заболевания. По наличию или отсутствию желчных конкрементов холецистит делят на:
- калькулезный;
- безкалькулезный.
Есть классификация по проявлению воспалительного процесса:
- острый (ОХ);
- хронический (ХХ).
Для острого холецистита характерно бурное начало. Все симптомы заболевания ярко выражены.
Калькулезный ОХ бывает следующих видов:
- катаральный;
- флегмонозный;
- гангренозный.
Бескалькулезный ОХ встречается очень редко.
Хронический холецистит отличается медленным течением, симптоматика менее четкая, чем при ОХ.
( 1 оценка, среднее 4 из 5 )

Во время беременности в женском организме происходит немало изменений, к которым ему трудно приспособиться, особенно при наличии хронических болезней. В итоге, находившееся в стадии ремиссии хроническое заболевание, обостряется. Одним из таких заболеваний может стать холецистит.
Холецистит — воспаление желчного пузыря — частое осложнение желчнокаменной болезни. По статистике проблема возникает у 3% беременных.
Причины холецистита при беременности
Точную причину воспаления желчного пузыря выяснить не всегда удается. Выделяют факторы, оказывающие влияние на развитие патологии:
- образование камней, повреждающих слизистую пузыря и препятствующие нормальному оттоку желчи;
- неправильное питание (употребление жирной, жареной, острой пищи, бесконтрольное питание);
- психоэмоциональное перенапряжение (стресс, тревожные и депрессивные состояния);
- наследственность;
- расстройство иммунной системы;
- врожденная неправильная форма желчного пузыря или протока, затрудняющая отток желчи;
- гормональный дисбаланс, прием гормональных лекарств;
- пищевая аллергия;
- проникновение и размножение в желчном пузыре паразитов, вирусов, бактерий.
Кроме того, сама беременность может стать причиной развития холецистита. Гормон прогестерон, вырабатывающийся в этот период, оказывает расслабляющее действие на гладкие мышцы желудочно-кишечного тракта, в результате нарушается отток желчи, а это вызывает воспаление в желчном пузыре.
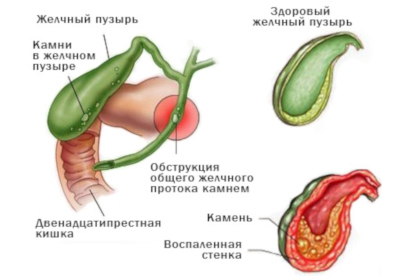 Заболевание может проявиться на любом сроке. Однако чаще обострение происходит в третьем триместре. Провоцирующим фактором становится злоупотребление острыми, жирными, жареными блюдами, а также переедание. Часто болезнь сочетается с болезнями желудочно-кишечного тракта (гастрит, дуоденит).
Заболевание может проявиться на любом сроке. Однако чаще обострение происходит в третьем триместре. Провоцирующим фактором становится злоупотребление острыми, жирными, жареными блюдами, а также переедание. Часто болезнь сочетается с болезнями желудочно-кишечного тракта (гастрит, дуоденит).
Симптомы острого холецистита:
- острая коликообразная боль, отдающая в плечо, лопатку, шею с правой стороны;
- тошнота и рвота с желчью;
- горький привкус во рту;
- повышение температуры тела до 38 °С;
- самопроизвольная задержка вдоха при надавливании на правое подреберье;
- боль на вдохе при прощупывании подреберья справа;
- желтуха (пожелтение слизистых и кожных покровов).
Симптомы хронического холецистита:
- умеренная боль в подреберной зоне справа;
- чувство тяжести после приема пищи в зоне эпигастрии;
- тошнота, рвота;
- отрыжка горечью или постоянный горький привкус во рту.
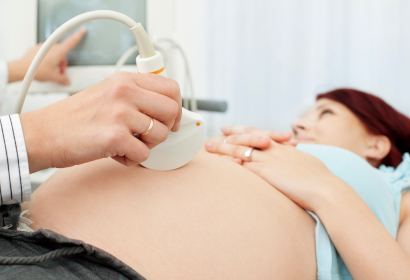 Диагноз ставится на основе жалоб и результатов обследования. При прощупывании живота ощущается болезненность в области желчного пузыря, усиливающаяся при вдохе. Ощущение боли при постукивании ребром ладони по реберной дуге справа. Но данные симптомы проявляются не всегда.
Диагноз ставится на основе жалоб и результатов обследования. При прощупывании живота ощущается болезненность в области желчного пузыря, усиливающаяся при вдохе. Ощущение боли при постукивании ребром ладони по реберной дуге справа. Но данные симптомы проявляются не всегда.
В некоторых ситуациях, в анализе крови отмечается увеличение количества лейкоцитов (нейтрофильный лейкоцитоз) и повышение СОЭ (скорость оседания эритроцитов). Однако нейтрофильный лейкоцитоз может быть реакцией на беременность.
УЗИ — основной способ, позволяющий диагностировать воспаление. Ультразвуковое исследование покажет патологические изменения в желчном пузыре и наличие в нем камней.
Лечение холецистита
Метод лечения подбирается врачом-гастроэнтерологом индивидуально, и зависит от тяжести течения заболевания и от срока гестации. Цель терапии — снять боль, улучшить состояние, снять воспалительный процесс и восстановить функции желчного пузыря.
Различают консервативное (препараты, диета) и оперативное лечение холецистита.
Будущей маме назначают желчегонные препараты (Холебил, Хофитол, Аллохол), спазмолитики (Дротаверин, Папаверин, Но-шпа, Спазмалгон) для снятия болевого синдрома. Возможно назначение анальгетиков, если спазмолитики неэффективны, курсом не более 5 дней. Для нормализации работы желчного пузыря показаны противорвотные медикаменты (Метоклопрамид).
Информация о препаратах представлена для ознакомления. Нельзя применять препараты без консультации врача. Самолечение и бесконтрольный их прием во время беременности опасен для плода. При первых подозрениях на холецистит необходимо посетить врача.
Важным этапом в лечении является соблюдение диеты, которая способствует устранению застоя желчи и воспаления. Беременная должна питаться 5-6 раз в день небольшими порциями. Из рациона следует исключить жареные, жирные, соленые, копченые, острые блюда, алкоголь и газированные напитки. Желательно употреблять пищу, приготовленную на пару, рыбные и мясные бульоны, огранить потребление соли, чеснока, лука, шоколада, кофе, грибов, бобовых. Все блюда употребляются в теплом виде. Холодная и горячая пища может спровоцировать новый застой желчи.
Оперативное лечение (холецистэктомия) показано, если:
- неэффективна консервативная терапия (спустя 3-4 дня);
- приступ повторный;
- есть подозрение на разрыв желчного пузыря;
- возникло воспаление брюшины;
- развилось воспаление желчных протоков;
- появились разрушительные изменения в стенке желчного пузыря.
По возможности холецистэктомию проводят во втором триместре, так как в первом — высок рис выкидыша, а в третьем — провести операцию технически сложнее. Удаление желчного пузыря проводится по общим наркозом, путем лапаротомии. Лапароскопия беременным не проводится, ввиду того, что увеличенная матка изменяет анатомию внутренних органов. После удаления органа ставят сквозные дренажи. Во время операции, врачи внимательно следят за состоянием плода. Если появляются признаки дистресса (гипоксия, синдром дыхательных расстройств) плода показано кесарево сечение.
 На фоне ослабленного иммунитета, свойственного в период беременности, холецистит опасен распространением инфекции в брюшную полость. В результате этого могут развиться осложнения — перитонит (воспаление брюшины), пилефлебит (гнойное воспаление воротной вены и ее ответвлений).
На фоне ослабленного иммунитета, свойственного в период беременности, холецистит опасен распространением инфекции в брюшную полость. В результате этого могут развиться осложнения — перитонит (воспаление брюшины), пилефлебит (гнойное воспаление воротной вены и ее ответвлений).
Также возможны и такие осложнения, как:
- токсикоз до 22-30 недели;
- повышенное слюнотечение;
- нарушение функции почек в третьем триместре, водянка желчного пузыря (частичная или полная непроходимость пузырного протока);
- угроза выкидыша на ранних сроках;
- тяжелая преэклампсия (повышение артериального давления, отеки всего тела, ухудшение самочувствия);
- болевой синдром может стать причиной преждевременных родов;
- задержка внутриутробного развития плода.
Своевременно начатое и квалифицированное лечение холецистита позволяет избежать осложнений.
Холецистит при беременности — патология, требующая своевременной диагностики и проведения лечебной терапии, иначе это чревато неблагоприятным последствиями, как для матери, так и плода. Лечение подбирается индивидуально и зависит от течения болезни, а также от срока гестации. При своевременном обращении к врачу для диагностики и назначения лечения, прогноз болезни благоприятный.
Просмотров: 4160.
