Железистый полип кишечника с воспалением

Железистые полипы прямой кишки ставят на один уровень с аденоматозными опухолями, что оправдано практически одинаковой структурой, степенью онкогенных рисков и общих клинических особенностей. Однако, оба типа полипов имеют некоторые фундаментальные отличия, которые могут повлиять на лечение и прогноз для пациентов.
Железистый полип как патология
Современная онкология приравнивает все наросты к потенциальному предраку. Специалисты рекомендуют их удаление, вне зависимости от гистологического строения и морфологической структуры. Железистую опухоль условно считают подвидом аденоматозного полипа, а наличие любых аденом в организме является угрожающим состоянием.
Выделяют несколько основных отличий:
- Железистый полип — основа новообразования состоит из базовых клеток слизистых кишечника;
- Аденоматозный полип прямой кишки — это образование, в основе которого лежит значительная клеточная пролиферация, которая указывает на риски онкологической патологии.
Таким образом, железистые полипы легко трансформируются в аденоматозные, являясь по сути, пре даденоматозной стадией полипозного поражения кишечника.
Многие клиницисты по праву относят полипозные очаги — аденомы причиной развития аденокарциномы (рака кишечника) в превалирующем большинстве всех клинических случаев.
Классификация и виды
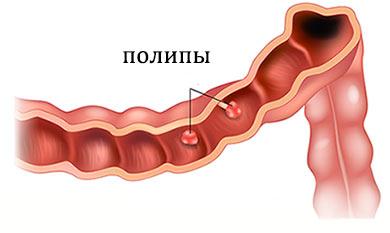
Железистый нарост имеет длинную ножку с правильно сформированной стромой и телом, наполненным железистыми структурами.
Выделяют следующие типы железистых полипов:
- тубулярный или простой;
- железисто-ворсинистый;
- ворсинистый.
У железисто-ворсинчатого типа опухоли заметно укорочена ножка, поверхность представлена бугристым очертанием. Если аденома или тубулярный полип характеризуется доброкачественным течением, то при мутации в ворсинистый риски малигнизации клеток повышаются в десятки раз. Размеры железистых полипов едва достигают 2 см.
При доброкачественной аденоме с признаками атипии ядра клеток уплотняются, а сами клетки утрачивают свою форму. При рисках малигнизации атипичные клетки устремляются внутрь слизистых структур, в мышечный слой, готовясь, таким образом, к метастазированию.
Внимание! Полипозные очаги, имеющие железистую ткань, объединяются в одно понятие — аденоматозные полипы, а железистая опухоль является лишь разновидностью аденоматоза.
Клинические проявления
Несмотря на наличие опухоли и её прогрессирование, клиническая картина может отсутствовать долгое время.
При внимательном отношении пациента к собственному здоровью, могут развиваться следующие симптомы:
- болезненные дефекации;
- нарушение стула;
- выделения крови, гноя или слизистого компонента при каловых испражнениях;
- боли в области живота;
- тянущие ощущения внизу живота;
- анальный зуд, потливость.
При локализации железистого нароста в области ануса имеет место:
- кровоточивость,
- повреждение слизистой,
- инфицирование при недостаточной гигиене,
- ухудшение общего самочувствия.
Симптомы полипов в прямой кишке у женщин можно узнать, перейдя по ссылке.
Запоры способствуют развитию интоксикации, кишечной непроходимости. При ущемлении полипа сфинктеральными отделами кишечника развивается некроз слизистых оболочек.
Диагностические мероприятия
Основная диагностика заключается в проведении:
- Лабораторных общеклинических анализов: кровь, моча, исследование каловых масс, слизистого компонента из анального отверстия.
- Эндоскопических методов исследования: колоноскопия, пальпация ректальная, МРТ, УЗИ или КТ-исследование (что лучше колоноскопия или КТ подробнее здесь).
Назначают и другие методы:
- Ирригоскопия с контрастным веществом (что информативнее: ирригоскопия или колоноскопия узнайте вот тут);
- Ректороманоскопия (отличие колоноскопии от ректороманоскопии в этой статье).
В качестве дифференциальной диагностики применяют методы, исключающие:
- заболевания органов эпигастрии (желудочные гастриты, язвенная болезнь, обострение колитов, гастроэнтеритов);
- инфицирование отделов прямой кишки (парапроктиты, проктиты, изъязвление слизистых прямокишечного отдела);
- геморроидальные узлы и застарелый геморрой.
Лечебный процесс
Лечение консервативными методами, нетрадиционной медициной абсолютно неэффективно в отношении железистых наростов. При диагностике полипозных очагов требуется обязательное хирургическое вмешательство.
Бесперспективность медикаментозной терапии обусловлена невозможностью влияния на рост и развитие клеток. Разумеется, вряд ли из тысячи полипозных очагов все являются чистыми аденомами, однако почти 30% относятся к аденоматозным новообразованиям.
Внимание! Частая форма диффузного полипоза — именно аденоматоз. Вне зависимости от площади поражения органа, со временем практически в 90% всех случаев при отсутствии терапии все заканчивается раком прямой кишки.
Основная лечебная тактика — немедленное плановое удаление новообразования. При признаках малигнизации клеток проводят удаление части органа или всю его протяжённость вместе с поражёнными участками. Нередко толстокишечный аденоматоз или развитие железистых полипов сопряжено с поражением других тканей и органов (головной мозг, щитовидная железа, яичники у женщин, надпочечники).
При отсутствии лечения появляется риск не только онкогенного перерождения клеток опухоли, но и других негативных последствий:
- развитие анемии,
- рецидивы,
- распространение полипов по всей протяженности кишечника,
- внутренние кровотечения,
- прободение стенок или перфорация.
Особенности питания
Питание является профилактикой аденоматоза или появления железистых полипов при отсутствии вероятности наследственной предрасположенности и заболеваний органов эпигастрии.
Перед удалением полипов проводят обязательную диету с ограничением мучных, газообразующих и агрессивных продуктов за 3-4 дня до манипуляции.
Правильно питание после удаления полипов в прямой кишке — важный аспект реабилитационного периода и профилактика развития осложнений.
В рацион обязательно включают:
- жидкую или полужидкую пищу (супы, каши, второе и гарниры);
- сухарики вместо хлеба и кондитерских изделий;
- обильное питье.
В ранний восстановительный период исключают грубое волокно (клетчатку), свежие овощи и фрукты.
Недопустимо применение алкоголя, курение. Токсины негативно отражаются на состоянии слизистых, способствуют росту опухолей и ускоряют рецидив заболевания.
О симптомах и современном лечении рака прямой кишки рассказывает врач-онколог в этом видео:
Железистые полипы относятся к предраковому состоянию. Особенно возрастают такие риски под воздействием множественных факторов: вредные привычки, наследственность, плохое питание. Своевременная терапия позволяет не только улучшить качество жизни пациента, но и сохранить её.
О лечении плацентарного полипа после мед. аборта читайте в нашей статье здесь.
Записаться на приём к врачу вы можете непосредственно на нашем ресурсе.
Будьте здоровы и счастливы!

Полипы толстой кишки – это доброкачественные опухолевидные образования, происходящие из железистого эпителия слизистой оболочки толстого кишечника. Широко распространены, склонны к бессимптомному течению. Могут вызывать расстройства стула, боли в животе, появление слизи и крови в кале. В отдельных случаях способны озлокачествляться либо провоцировать развитие кишечной непроходимости. Диагностируются с учетом жалоб, данных объективного осмотра, ректального исследования, рентгенологических и эндоскопических методик. Лечение – эндоскопическое или хирургическое удаление полипа, резекция пораженного участка кишечника.
Общие сведения
Полипы толстой кишки – доброкачественные выросты железистого эпителия слизистой толстого кишечника в виде узлов на широкой или тонкой ножке. По данным некоторых исследователей, подобные образования ЖКТ выявляются у 10-20% жителей планеты. Другие ученые указывают более низкие цифры, полагая, что полипы толстой кишки встречаются у 2,5-7,5% населения. Такая разница в данных обусловлена невозможностью точно установить распространенность заболевания из-за склонности полипов к бессимптомному течению.
Полипы толстой кишки возникают у пациентов всех возрастов, однако чаще (за исключением ювенильных полипов) обнаруживаются у людей зрелого возраста. Риск развития опухолей увеличивается после 50 лет. Полипы часто становятся случайной находкой при проведении исследований ЖКТ по другим поводам. Нередко диагностируются только после развития осложнений или злокачественной трансформации. Бывают одиночными и множественными. Существуют заболевания, при которых количество полипов толстой кишки может достигать нескольких сотен или тысяч штук. Обычно такие болезни носят наследственный характер. Лечение проводят специалисты в области клинической проктологии, абдоминальной хирургии и онкологии.

Полипы толстой кишки
Причины
Существует несколько гипотез, объясняющих возникновение полипов толстой кишки. Наиболее распространенной является теория, согласно которой неоплазии образуются на фоне хронических воспалительных изменений слизистой оболочки кишечника. Специалисты отмечают, что подобные изменения часто возникают вследствие несбалансированного нерегулярного питания, употребления фаст-фуда, большого количества легкоусвояемых углеводов, жирной, жареной, соленой, острой и пряной пищи при недостатке свежих овощей и фруктов.
Такой рацион способствует снижению перистальтической активности кишечника и увеличению количества вредных соединений в кишечном содержимом. Из-за расстройств перистальтики содержимое медленнее продвигается по кишечнику, и вредные вещества долго контактируют с кишечной стенкой. Это обстоятельство усугубляется повышением плотности каловых масс, обусловленным всасыванием жидкости из слишком медленного движущегося кишечного содержимого. Твердые фекальные массы травмируют стенку кишечника при движении. Все перечисленное вызывает хроническое воспаление слизистой оболочки кишки.
Наряду с теорией воспалительных изменений, существует теория нарушений эмбриогенеза, объясняющая образование полипов толстой кишки сбоями в процессе внутриутробного развития кишечной стенки. Некоторые синдромы, сопровождающиеся образованием полипов, имеют наследственную природу. Полипы толстой кишки нередко сочетаются с другими заболеваниями пищеварительной системы. Кроме перечисленных факторов риска и возможных причин развития полипов ученые указывают на негативное влияние вредных привычек (курения, злоупотребления алкоголем), гиподинамии и неблагоприятной экологической обстановки.
Классификация
В клинической практике используется несколько систематизаций полипов толстой кишки. С учетом формы выделяют полипы, похожие на гриб, с узкой или широкой ножкой; образования, напоминающие губку; полипы в форме виноградной грозди и в виде плотного узла. С учетом количества различают:
- Одиночные полипы
- Множественные полипы – группы узлов, локализующихся в одном или разных отделах толстого кишечника
- Диффузный семейный полипоз – наследственное заболевание, сопровождающееся образованием сотен или даже тысяч полипов толстой кишки, которые обычно относительно равномерно распределяются по кишечнику.
С учетом морфологической структуры выделяют:
- Железистые (аденоматозные) полипы толстой кишки. Являются самым распространенным видом полипов, обнаруживаются у половины больных. Представляют собой плотные розоватые или красноватые гиперпластические разрастания железистого эпителия, обычно грибовидной формы, реже – ветвящиеся, стелющиеся по слизистой оболочке. Средний диаметр аденоматозных полипов составляет 2-3 см. Образования не склонны к изъязвлению и кровоточивости. Могут малигнизироваться.
- Железисто-ворсинчатые (аденопапиллярные) полипы толстой кишки. Диагностируются у 20% больных. Представляют собой переходную форму между железистыми и ворсинчатыми образованиями. Могут озлокачествляться.
- Ворсинчатые (папиллярные) полипы толстой кишки. Выявляются у 14% пациентов. Представляют собой узлы или стелющиеся образования, имеющие насыщенный красный цвет из-за большого количества кровеносных сосудов. Могут достигать 3-5 и более см. Ворсинчатые полипы часто изъязвляются и кровоточат, возможно образование участков некроза. Обладают высокой склонностью к малигнизации.
- Гиперпластические (метапластические) полипы толстой кишки. Выявляются у 75% больных. Представляют собой мягкие узлы, незначительно возвышающиеся над слизистой. Диаметр образований обычно не превышает 5 мм. Не склонны к озлокачествлению.
- Кистозно-гранулирующие (ювенильные) полипы толстой кишки. Относятся к аномалиям развития. Диагностируются в детском и юношеском возрасте. Часто одиночные, обычно имеют ножку, могут достигать больших размеров. Не склонны к малигнизации.
У одного больного может обнаруживаться несколько видов полипов. Существуют также псевдополипы – разрастания слизистой оболочки, по внешнему виду напоминающие полипы кишечника. Образуются при хроническом воспалении. Не имеют склонности к озлокачествлению.
Симптомы полипов
У большинства больных клиническая симптоматика отсутствует, полипы толстой кишки случайно обнаруживаются при проведении инструментальных исследований. У некоторых пациентов наблюдаются ноющие, распирающие или схваткообразные боли в боковых и нижних отделах живота, исчезающие или ослабевающие после акта дефекации. Могут выявляться расстройства стула в виде диареи, запоров или их чередования. При ворсинчатых полипах толстой кишки, расположенных в нижних отделах кишечника, больные могут сообщать о слизи и крови в фекальных массах.
При других видах полипов этот симптом обычно не выявляется из-за отсутствия склонности к кровоточивости и образованию слизи. Высоко расположенные ворсинчатые полипы толстой кишки могут кровоточить и выделять слизь, но при прохождении по кишечнику примеси частично перерабатываются, частично смешиваются с калом, поэтому визуально, как правило, не определяются. Объем кровопотери при кровотечениях из полипов незначительный, однако частое повторение таких кровотечений может стать причиной развития анемии.
Осложнения
В отдельных случаях крупные полипы толстой кишки блокируют просвет кишечника и провоцируют развитие кишечной непроходимости, проявляющейся интенсивными болями схваткообразного характера, тошнотой, рвотой, вздутием живота, отсутствием стула и газов. Подобные состояния требуют проведения неотложного оперативного вмешательства. Возможно озлокачествление полипов толстой кишки с развитием колоректального рака, прорастанием соседних органов, образованием лимфогенных и гематогенных метастазов.
Диагностика
Диагноз полипы толстой кишки выставляют с учетом клинических признаков, данных физикального осмотра, ректального исследования, лабораторных и инструментальных методик. При пальпации живота выявляется болезненность в области поражения. Результат анализа кала на скрытую кровь может быть как положительным, так и отрицательным. Ирригоскопия свидетельствует о наличии одиночных или множественных дефектов наполнения, однако эта методика достаточно эффективна только при полипах размером более 1 см. Ректальное пальцевое исследование информативно только при низком расположении полипов толстой кишки.
Для осмотра прямой кишки и вышележащих отделов кишечника используют эндоскопические методы – ректороманоскопию или колоноскопию. Процедуры позволяют визуализировать полипы любого размера, определять их количество, форму, диаметр и локализацию, выявлять кровоточащие, изъязвившиеся и некротизировавшиеся образования, а также получать образцы ткани для гистологического исследования. В отдельных случаях при подозрении на полипы толстой кишки для уточнения диагноза также используют КТ, которая дает возможность получать трехмерные снимки толстого кишечника, заполненного контрастным препаратом.
Лечение полипов толстой кишки
Единственным способом лечения является хирургическое удаление полипов. При небольших образованиях без признаков малигнизации возможно использование щадящих эндоскопических методик. Операция проводится во время колоноскопии. В кишечник вводят эндоскоп со специальной петлей, петлю набрасывают на полип толстой кишки, перемещают к его основанию и удаляют узел, одновременно осуществляя электрокоагуляцию кровоточащего основания. Вмешательство хорошо переносится больными и не требует госпитализации. Трудоспособность восстанавливается в течение 1-2 дней.
Полипы толстой кишки больших размеров тоже иногда удаляют эндоскопическим способом, однако при подобных операциях повышается риск развития осложнений (кровотечения, перфорации толстого кишечника), поэтому такие вмешательства должны проводиться только опытными хирургами-эндоскопистами, применяющими современное оборудование. Возможна также резекция крупных полипов толстой кишки с использованием классических хирургических техник. После лапаротомии хирург вскрывает толстый кишечник в зоне расположения полипа, иссекает образование, а затем ушивает кишку. Такие операции проводятся в условиях стационара.
При множественных полипах толстой кишки, образованиях с признаками малигнизации и полипах, осложнившихся кишечной непроходимостью и некрозом стенки кишки, может потребоваться резекция пораженного участка кишечника. Объем резекции зависит от вида и распространенности патологического процесса. Наследственный семейный полипоз, относящийся к категории облигатных предраков, является показанием к субтотальной колэктомии с формированием колостомы. После проведения хирургических операций больным выполняют перевязки, назначают анальгетики и антибиотики.
Прогноз и профилактика
Прогноз при неосложненных полипах толстой кишки без признаков озлокачествления благоприятный. В остальных случаях результат лечения определяется состоянием больного и тяжестью патологии. После удаления полипов пациенты должны регулярно проходить осмотры проктолога. Показаны регулярные эндоскопические исследования для своевременного выявления рецидивов. Продолжительность наблюдения и частота колоноскопии зависят от вида полипов толстой кишки.
Кишечными полипами называют доброкачественные новообразования, которые представляют собой разрастания на слизистой оболочке толстой или прямой кишки. Это довольно распространенная патология. Например, американские эксперты отмечают, что полипы в кишечнике обнаруживаются примерно у трети людей старше 50 лет и у 6% детей.
Кишечный полип — это не рак. Но он может переродиться в злокачественную опухоль. Существуют разные их типы, некоторые из них не опасны, а другие превратятся в рак с высокой вероятностью.
Полипы на стенке кишечника могут иметь разную форму, быть единичными или множественными. Некоторые из них выглядят как небольшие бугорки, другие напоминают гриб на ножке. Зачастую они не проявляются какими-либо симптомами. Диагностировать их помогают специальные скрининговые исследования.
Виды кишечных полипов
При изучении полипов кишечника под микроскопом они могут иметь разное строение, то есть бывают разных гистологических типов. Это важный момент, потому что различные гистологические типы обладают неодинаковой склонностью к озлокачествлению.
Причина гиперпластических полипов — разрастание желез в слизистой оболочке кишечника, при этом структура самой слизистой не изменена. В большинстве случаев (75%) их обнаруживают в прямой кишке у людей старше 40 лет. Риск трансформации в рак очень низкий — менее 1%.
Аденоматозные полипы встречаются реже, чем гиперпластические, их относят к предраковым заболеваниям. Их обнаруживают у 2–5% людей старше 40 лет. Чем старше человек, тем выше вероятность, что у него будет обнаружен такой полип. До 60 лет озлокачествление происходит в 2–3% случаев, у людей более старшего возраста — в 6–8% случаев. Если у человека есть близкие родственники, у которых уже диагностирован колоректальный рак, его риски могут достигать 25%.
По данным экспертов из Гарвардского Университета (США), около трети аденоматозных полипов в кишечнике, если их не лечить и игнорировать, в течение 3–5 лет превратятся в злокачественные опухоли.
Воспалительные заболевания в кишечнике приводят к возникновению воспалительных полипов. Они не опасны в плане перерождения в злокачественную опухоль.
Если полип содержит раковые клетки, его называют злокачественным. Это — уже рак, и такие пациенты проходят лечение в онкологических клиниках.
Причины возникновения полипов
Точные причины развития патологии в кишечнике неизвестны. Полипы могут появиться у любого человека. Они присутствуют с рождения или возникают в течение жизни. В клетках слизистой оболочки кишечника возникают мутации, из-за которых они быстрее делятся, и происходит разрастание ткани. Так же возникает рак, но, в отличие от рака, доброкачественный полип в кишечнике не прорастает в соседние ткани, не дает метастазов.
Известны некоторые факторы риска, повышающие вероятность развития заболевания:
- Возраст. Чаще всего патология развивается после 50 лет.
- Семейный анамнез. Ваши риски выше, если заболевание обнаружено у ваших близких родственников: родителей, братьев, сестер, детей.
- Вредные привычки: курение, частое употребление алкоголя.
- Характер питания. На здоровье кишечника неблагоприятно сказывается рацион, в котором присутствует много красного, переработанного мяса.
- Ожирение.
- Низкая физическая активность.
- Диабет второго типа, когда недостаточно хорошо контролируется уровень сахара в крови.
- Воспалительные заболевания кишечника. Обычно к возникновению воспалительных полипов кишечника приводит болезнь Крона и неспецифический язвенный колит. Эти же заболевания повышают риск колоректального рака.
Кроме того, существуют некоторые наследственные заболевания, которые приводят к возникновению полипов в кишечнике:
- Семейный аденоматозный полипоз — редкое заболевание, при котором в кишечнике возникает много полипов — сотни и тысячи. Если не лечить болезнь, к 40 годам она практически гарантированно приводит к раку.
- Синдром Линча еще называют наследственным неполипозным раком толстой кишки. Полипов в кишечнике при этом заболевании мало, но они с высокой степенью вероятности перерождаются в рак. Кроме того, при синдроме Линча повышен риск рака желудка, молочной железы, тонкого кишечника, яичников, мочевыводящих путей.
- Синдром Гарднера — очень редкая патология, ее рассматривают как разновидность семейного аденоматозного полипоза. Возникает много полипов в тонком и толстом кишечнике. Повышается риск развития злокачественных опухолей кишечника, кожи, костей.
- Синдром Пейтца-Егерса проявляется в виде пигментных пятен на коже, затем на всей протяженности кишечника начинается рост полипов. Повышается риск рака.
- MUTYH-ассоциированный полипоз развивается при мутации в гене MUTYH. У таких больных обычно в молодом возрасте появляется много аденоматозных полипов, которые трансформируются в рак.
Симптомы и последствия заболевания
Зачастую симптомы отсутствуют. В большинстве случаев заболевание обнаруживают во время скрининга или обследования по поводу другой патологии. Людям, у которых повышен риск развития данной патологии, рекомендуется регулярно проходить скрининговые исследования.
Наиболее распространенный симптом — кишечные кровотечения. Они могут проявляться по-разному. Иногда в стуле присутствуют прожилки крови, иногда он приобретает темный, дегтеобразный вид (мелена). Могут беспокоить боли в животе, запоры или диарея.

Проявления патологии неспецифичны и могут возникать при ряде других заболеваний. Так, примесь крови в стуле — возможный признак геморроя, трещин прямой кишки.
Нужно обратиться к врачу и пройти обследование, если вас стали беспокоить следующие симптомы:
- Запоры или диарея, которые сохраняются в течение длительного времени.
- Примесь крови в стуле.
- Боли в животе.
Какова вероятность, что полип превратится в рак?
В целом вероятность злокачественного перерождения при всех типах кишечных полипов составляет 1%. Но в каждом конкретном случае она зависит от ряда факторов:
- Гистологический тип полипа.
- Размеры полипа — чем больше, тем выше риски.
- Внешний вид полипа. Если он растет на ножке, вероятность злокачественного перерождения ниже.
- Общее количество полипов в кишечнике.
- Наличие наследственных заболеваний, которые были перечислены выше.
Для того чтобы предотвратить трансформацию полипа в рак, его нужно как можно раньше обнаружить и удалить.
Другие возможные осложнения
Из-за полипов может заблокироваться просвет кишечника, и нарушается прохождение стула. Из-за этого беспокоят боли в животе, запоры. При больших полипах развивается кишечная непроходимость — опасное состояние, при котором требуется немедленное лечение.
Постоянные кишечные кровотечения приводят к анемии — снижению уровня эритроцитов и гемоглобина в крови. Признаки этого состояния: бледность, головокружения, головные боли, слабость, повышенная утомляемость, снижение работоспособности.
Методы диагностики
Патологические образования в прямой кишке можно выявить с помощью пальцевого ректального исследования. Врач-проктолог проводит эту процедуру прямо во время приема. Для того чтобы обнаружить кровотечение в кишечнике, проводят анализ кала на скрытую кровь (пробу Грегерсена).
Основной метод диагностики новообразований в толстой кишке — колоноскопия. Во время этого исследования врач вводит через задний проход колоноскоп — специальный инструмент в виде тонкой гибкой трубки с видеокамерой и источником света на конце. С помощью него слизистую оболочку кишечника осматривают на всем протяжении. Во время колоноскопии можно провести биопсию — получить образец измененной ткани и отправить в лабораторию для изучения под микроскопом.
Колоноскопия — основной метод скрининга, который помогает обнаружить наличие полипов и рак кишечника на ранней стадии. Всем людям рекомендуется проходить скрининговую колоноскопию после 50 лет. Если у человека есть факторы риска, например, отягощенный семейный анамнез, наследственные синдромы, воспалительные заболевания кишечника — ему нужно начинать проверяться в более раннем возрасте.
В Европейской клинике колоноскопию проводят высококвалифицированные врачи-эксперты, мы используем диагностическое оборудование современного поколения от ведущих производителей. У нас исследование проводится в комфортных для пациента условиях, в состоянии «медикаментозного сна».
Может быть назначена так называемая виртуальная колоноскопия. Проводят рентгенографию, КТ или МРТ с применением контрастных препаратов. Эти методы диагностики менее точны и информативны по сравнению с эндоскопическим исследованием кишечника.
Лечение полипов кишечника
Полипы в кишечнике удаляют хирургическим путем. Это единственный способ избавить пациента от симптомов и предотвратить озлокачествление. Тип и объем хирургического вмешательства могут быть разными.
Хирургическое удаление
Удаление небольших полипов возможно эндоскопически, во время колоноскопии. Обычно иссечение полипа проводят путем диатермоэксцизии с помощью проволочной петли или другого инструмента. На петлю подают электрический ток, благодаря чему она сразу прижигает ткани и останавливает кровотечение.
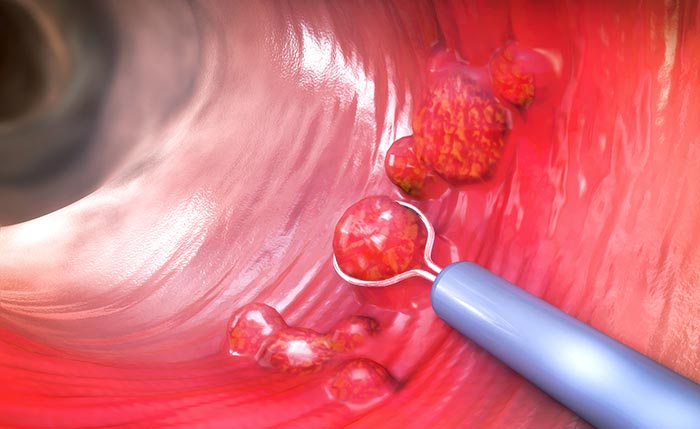
При больших полипах проводят лапароскопические вмешательства. В стенке брюшной полости делают несколько проколов, через которые вводят лапароскоп (инструмент с миниатюрной видеокамерой) и специальные хирургические инструменты. Операцию проводят под общей анестезией. Реже приходится прибегать к открытым вмешательствам через разрез.
При некоторых состояниях, например, наследственных синдромах, показано частичное или полное удаление толстой, прямой кишки.
После операции сохраняется риск возникновения в кишечнике новых полипов с последующим перерождением в злокачественные опухоли. Поэтому пациент должен наблюдаться у врача и проходить обследования:
- Если были удалены 1–2 небольших аденоматозных полипа в кишечнике, повторная колоноскопия показана через 5–10 лет.
- Если было более 2 полипов размерами 1 см, или была очень высокая вероятность перерождения в рак, колоноскопию назначают через 3 года.
- Если было более 10 полипов, врач назначит эндоскопическое исследование кишечника в течение ближайших трех лет.
- Если у пациента удалили очень большой полип, контрольное обследование придется пройти через 6 месяцев.
Эффективна ли медикаментозная терапия?
С помощью медикаментозных препаратов справиться с заболеванием невозможно, тем более в этом не помогут методы народной и альтернативной медицины.
В некоторых случаях врач может назначить аспирин или препараты из группы селективных ингибиторов ЦОГ-2 (коксибы) для предотвращения роста новых полипов. Некоторые исследования показали, что прием этих препаратов помогает снизить вероятность развития аденоматозных полипов и рака кишки на 40–50%. Такое лечение показано только для людей с высокими рисками. Также в качестве меры профилактики доктор может порекомендовать ежедневный прием препаратов витамина D и кальция.
Некоторым пациентам показана консультация клинического генетика, молекулярно-генетические исследования.
Профилактика полипов, диета
Вероятность развития полипов, склонных к озлокачествлению, можно снизить с помощью следующих мер:
- Максимально ограничьте потребление красного и обработанного мяса, копченостей, полуфабрикатов, фастфуда.
- Ешьте больше фруктов, овощей, цельных злаков.
- Выполняйте физические упражнения минимум по 30 минут ежедневно.
- Поддерживайте здоровый вес. Если не получается самостоятельно, проконсультируйтесь с диетологом.
- Откажитесь от курения, сведите к минимуму потребление алкоголя.
