Жидкость накапливающаяся в очаге воспаления
Воспаление– защитно – приспособительная реакция организма на действие патогенного раздражителя, проявляется на месте поврежденной ткани изменением кровообращения и повышением сосудистой проницаемости. Это типовой патологический процесс, направленный на устранение патологического раздражителя и восстановление поврежденной ткани. Мечников: воспаление – несовершенная защитная реакция организма, т. к. составляет основу большинства болезней, приводящих к смерти (воспаление печени – гепатит, почек – нефрит, легких – пневмония, ногтевого ложа – панариций, зева – ангина; старые названия ).
Причины воспаления:
- Физические
- Химические
- Биологические
Возникновение, течение и исход воспаления зависят от реактивности организма, которая определяется возрастом, полом, состоянием физиологических систем, наличием сопутствующих заболеваний. Важное значение в возникновении, развитии и исходе воспаления имеет его локализация (крайне опасен для жизни абсцесс мозга или воспаление гортани при дифтерии).
Виды воспаления:
· Нормергическое: ответная реакция организма на раздражение соответствует силе и характеру раздражителя.
· Гиперергическое: ответная реакция организма на раздражение интенсивнее действия раздражителя
· Гипергическое: воспалительные изменения выражены слабо или отсутствуют.
Стадии развития воспаления:
1. Альтерация клеток
2. Экссудация клеток
3. Пролиферация клеток
Все эти стадии присутствуют в зоне любого воспаления.
Альтерация– повреждение ткани – пусковой механизм развития воспалительного процесса. Она приводит к высвобождению биологически активных веществ – медиаторы воспаления. Все изменения, возникающие в очаге воспаления под влиянием этих веществ, направлены на развитие второй стадии воспаления. Медиаторы воспаления изменяют метаболизм, свойства и функции ткани. К ним относятся гистамин, серотонин, кинины (полипептиды плазмы крови). Они вызывают боль, расширение микрососудов, увеличение их проницаемости, активизируют фагоцитоз. Перестройка обмена веществ в зоне альтерации приводит к изменению физико – химических свойств ткани, и развитию в них ацидоза, что увеличивает проницаемость сосудов, распад белков, онкотическое и осмотическое давление. Это увеличивает выход воды из сосудов, обуславливая развитие экссудации и воспалительного отека.
Экссудация – выход из сосудов в ткань жидкой части крови, а также клеток крови. В результате альтерации развивается спазм артериол, и уменьшается приток артериальной крови (ишемия ткани в зоне воспаления). Это приводит к нарушению обмена веществ в ткани и к ацидозу. Спазм артериол сменяется их расширением, увеличивается скорость кровотока и объем притекающей крови. В очаге воспаления усиливается обмен веществ, увеличивается приток к нему лейкоцитов и антител. Увеличивается температура, и возникает покраснение участка воспаления (артериальная гиперемия). По мере развития воспаления она сменяется на венозную гиперемию. Объем крови в венулах и каппилярах увеличивается, скорость кровотока уменьшается, объем крови уменьшается, венулы становятся извитыми, в них появляются толчкообразные движения крови. Теряется тонус стенок венул, они тромбируются, сдавливаются отечной жидкостью. Уменьшение скорости кровотока способствует движению лейкоцитов из центра кровотока к его периферии. Они прилипают к стенкам сосудов – краевое стояние лейкоцитов. Оно предшествует их выходу из сосудов в ткань .Венозная гиперемия завершается остановкой крови. Лимфатические сосуды переполняются лимфой, лимфоток замедляется. Очаг воспаления изолируется от неповрежденной ткани. При этом кровь к нему поступает, а отток её замедляется, что препятствует распространению токсинов по организму. Венозная гиперемия является высшей точкой стадии экссудации. Ведущее значение в этой стадии имеет увеличение проницаемости микрососудов, развитие ацидоза и гипоксии. Накапливающаяся в очаге воспаления жидкость – экссудат. В нем содержится белок, глобулины и фибриноген, а также всегда содержатся форменные элементы крови, которые образуют воспалительный инфильтрат. Экссудация – ток жидкости из сосудов в ткань по направлению к центру очага воспаления, предупреждающая распространение патогенного раздражителя, способствующая поступлению в очаг воспаления лейкоцитов, антител и БАВ. В экссудате содержатся активные ферменты, действие которых направлено на уничтожение микробов, расплавление погибших клеток и тканей. Но вместе с тем экссудат может сдавливать нервные стволы и вызывать боль, нарушать функцию органов и тканей. Экссудация сопровождается иммиграцией лейкоцитов из сосудистого русла в ткань. Она включает период краевого стояния лейкоцитов у стенки сосуда, прохождение через стенку и период движения в ткани.
Механизм прохождения лейкоцитов: эндотелиоциты сосуда сокращаются, и в образовавшуюся щель лейкоцит выбрасывает часть цитоплазмы – псевдоподию, в результате лейкоцит оказывается под эндотелиоцитом. Преодолев базальную мембрану, он выходит за пределы сосуда и направляется к центру очага воспаления. Движению лейкоцитов способствует их отрицательный заряд, в то время, как в воспаленной ткани заряд всегда положительный.
И.И.Мечников разработал представление о хемотаксисе лейкоцитов, т.е. лейкоцит реагирует на химическое раздражение, исходящее из очага воспаления.
В 1882 году в России вышла работа Мечникова «О целебных силах организма», в которой было обосновано представление о фагоцитозе – процесс активного захватывания, поглощения и внутриклеточного переваривания живых и неживых частиц специальными клетками (фагоциты):
- Микрофаги (нейтрофилы)
- Макрофаги (подвижные – клетки крови – моноциты; фиксированные – звездчатые эндотелиоциты в печени)
Макрофаги уничтожают возбудителей хронических инфекций, одноклеточные существа, животных – паразитов, измененные и погибшие клетки организма.
Стадии фагоцитоза:
- приближение к объекту
- прилипание объекта к оболочке фагоцита
- погружение объекта в фагоцит
- внутриклеточное переваривание объекта
В цитоплазме фагоцита вокруг объекта фагоцитоза образуется вакуоль – фагосома. К ней подходят лизосомы, и начинается процесс переваривания.
Виды фагоцитоза:
- завершенный (объект полностью уничтожается)
- незавершенный (объект не уничтожается, а быстро размножается в фагоците, который при этом погибает, а микроорганизмы разносятся кровью и лимфой). Это недостаточность фагоцита:
наследственная (нарушение созревания фагоцитов)
приобретенная (результат лучевой болезни, белкового голодания; в старческом возрасте)
3. Пролиферация– процесс размножения клеток, завершающая стадия воспаления. Размножаются клетки мезенхимы, сосудов, крови. В результате на месте очага воспаления восстанавливается ткань либо идентичная разрушенной, либо рубец, который может нарушать функцию органа (в пилорическом отделе желудка на месте язвы иногда образуется келоид, который препятствует эвакуации пищи в12 — перстную кишку).
Проявление воспалений:
- Местные
1. покраснение
2. жар
3. припухлость
4. боль
5. нарушение функций
Покраснение связано с развитием артериальной гиперемии (приток артериальной крови, содержащей оксигемоглобин ярко – красного цвета). Она же формирует и жар (местное повышение температуры). Припухлость возникает вследствие скопления экссудата, он давит на нервные стволы, вызывая боль. Она является результатом работы медиаторов воспаления. Нарушение функции воспаленного органа – это результат нарушения в нем метаболизма, кровообращения и нервной регуляции.
· Общие
Носят защитно – приспособительный характер: увеличивается число лейкоцитов, и изменяется лейкоцитарная формула. Часто возникает лихорадка, развивающаяся под влиянием пирогенов (выделяются нейтрофилами). Изменяется белковый состав крови (увеличивается количество a и b – глобулинов – острое воспаление; y – глобулинов – хроническое воспаление). Лейкоциты фагоцитируют и уничтожают микроорганизмы, повышенная температура тела активизирует лейкоциты и выработку антител. Увеличивается СОЕ (РОЕ), т.к. уменьшается заряд эритроцитов, их количество, но увеличивается количество альбуминов и глобулинов.
Формы воспаления.
В зависимости от причин, вызывающих воспалительный процесс, различают банальное и специфическое воспаление. Банальноемогут вызывать различные микроорганизмы, физические и химические факторы. Специфическоевызывают возбудители определенных инфекций (туберкулез, сифилис, проказа). По течению воспаление может быть острым, подострым и хроническим. В зависимости от причин, вызывающих воспалительный процесс и от условий, может преобладать какая – то одна из стадий воспаления. Поэтому выделяют :
- альтеративное
- экссудативное
- пролиферативное
- При альтеративномвоспалении преобладает процесс альтерации клеток, а экссудация и пролиферация выражены слабо (сердце, печень, почки, головной мозг), поэтому такое воспаление называют паренхиматозным. Если дистрофические изменения приводят к гибели клеток и тканей, такое воспаление – некротическое. Оно развивается при действии на ткани высокоактивных токсических веществ (кислота, щелочь).
- При экссудативном воспалении преобладает процесс экссудации. В зависимости от состава экссудата выделяют:
- Серозное
- Фибринозное
- Гнойное
- Геморрагическое
- Смешанное
Если в серозном или гнойном экссудате присутствует слизь, называется катаральное воспаление. Если воспаление сопровождается гниением ткани, называется гнилостное.
Серозное воспаление характеризуется присутствием серозного экссудата, который содержит 3% белка и не содержит слущенных клеток. Он прозрачен, но если к нему примешиваются погибшие лейкоциты, то он мутнеет. Серозное воспаление развивается в паренхиматозных органах, на серозных оболочках полостей и слизистых оболочках органов (при серозном плеврите экссудат скапливается в плевральной полости. Листки плевры становятся мутными, полнокровными; при серозном миокардите экссудат скапливается между мышечных волокон сердца, которые теряют поперечную исчерченность и распадаются; в почках экссудат накапливается в полостях клубочковых капсул). Серозное воспаление в коже при ожоге протекает с образованием пузырей, т.к. экссудат накапливается под эпидермисом и отслаивает его. Если экссудат накапливается на слизистой оболочке, то часто примешивается слизь – серозный катаральный. Обычно серозное воспаление протекает остро и заканчивается благополучно. После него восстанавливается исходная ткань. Редко разрастается соединительная ткань, и развивается склероз органа, а в полостях образуются спайки.
Фибринозное воспаление характеризуется содержанием экссудата, в котором содержится белок фибриноген. Попадая в ткань, фибриноген переходит в фибрин, свертывается в тонкие белые нити. При этом на органах образуется белесоватая пленка. Фибринозное воспаление может быть крупозное и дифтеритическое. Если пленка рыхло связана с подлежащими тканями и легко отделяется от них – крупозное. Если пленка плотно сращена с подлежащими тканями , а при отделении ее образуются язвы – дифтеритическое. Крупозное фибринозное воспаление часто развивается у детей при дифтерии, при этом пленка легко отделяется и может закупорить просвет трахеи, что приводит к асфиксии.
При крупозном воспалении перикарда возникает эффект «волосатое сердце». По окончании крупозного воспаления обычно восстанавливается исходная ткань. При дифтеритическое воспалении всегда возникает некроз слизистой и подслизистой оболочек. По окончании такого воспаления в краях язв образуется грануляционная ткань, которая созревает в рубец. Это вызывает образование спаек между листками плевры, между эпикардом и перикардом, между серозной оболочкой кишки и пристеночной брюшиной.
Гнойное воспаление характеризуется присутствием большого количества белка и лейкоцитов, в том числе и погибших (гнойные тельца). Гной – сливкообразная масса желто – зеленого цвета с неприятным запахом. Всегда возникает некроз воспаленной ткани под действием ферментов лизосом нейтрофильных лейкоцитов при их распаде.
В результате расплавления ткани в ней образуется полость, заполненная гноем и содержащая микроорганизмы. Вокруг полости образуется клеточный вал из лейкоцитов и макрофагов – абсцесс – ограниченное гнойное воспаление. В мышцах гнойный экссудат может диффузно распространяться – флегмон – неограниченное гнойное воспаление. При скоплении гноя образуется канал, через который гной периодически удаляется наружу. При хроническом течении этот канал выстилается грануляционной тканью – постоянный свищ. Гнойное воспаление может протекать остро, подостро и хронически. Оно вызывается гноеродными микроорганизмами. Такое воспаление опасно своей локализацией (головной мозг). В случае прорыва гноя в кровоток микроорганизмы распространяются – сепсис.
Геморрагическое воспаление характеризуется присутствием в экссудате эритроцитов. Развивается при микробных и вирусных заболеваниях ( вирусный грипп, сибирская язва, чума). Протекает остро и тяжело, исход зависит от типа возбудителя.
Гнилостное воспаление характеризуется присутствием гнилостных бактерий. Ткани при этом воспалении приобретают темный цвет и неприятный запах. Протекает очень тяжело и заканчивается смертью больного.
- Пролиферативное (продуктивное) характеризуется процессом размножения клеток.
Межуточное (интерстициальное) воспаление развивается в межуточной ткани паренхиматозных органов. Воспалительный инфильтрат содержит лимфоциты, моноциты и плазматические клетки. Часть их переходит в фибробласты, которые образуют белок протоколлаген. Он служит основой для построения коллагеновых волокон соединительной ткани. В исходе воспаления развивается диффузный склероз органа.
Продуктивное воспаление вокруг животных – паразитов связано с тем, что они, попадая в орган, вызывают в нем некротические и экссудативные изменения, которые быстро сменяются продуктивным воспалением, в результате вокруг животного разрастается грануляционная ткань. Она созревает в соединительную ткань (капсула), а погибший паразит инфильтруется солями кальция (петрифицируется).
Гранулематозное воспаление характеризуется скоплением в воспаленной ткани клеток, способных к фагоцитозу. Они образуют группы в виде узелков (гранулемы). Они видны только под микроскопом. Возникают при брюшном тифе, сыпном тифе, ревматизме, туберкулезе, сифилисе, проказе. Гранулемы разрастаются в легких у людей, которые длительное время работают на вредном производстве. Часто в центре гранулемы образуется очаг некроза. Созревание гранулемы заканчивается ее склерозом. Нередко в них откладывается известь, т.е. происходит петрифицирование.
Специфическое воспаление развивается при туберкулезе и сифилисе (хроническое течение). Воспаление носит характер специфического с образованием гранулем. По ходу воспаления гранулемы подвергаются специфическому творожистому некрозу.
Течение этих болезней сопровождается значительной иммунной перестройкой организма. При туберкулезе острое воспаление начинается с альтеративной реакции, в результате чего образуется очаг творожистого некроза. Затем образуются туберкулезные гранулемы – мелкие, с булавочную головку, белесоватые бугорки. Творожистый некроз содержит микобактерии туберкулеза. При прогрессировании специфического воспаления клеточные бугорки сливаются, образуя крупные творожистые узлы – солитарные туберкулы. При затихании процесса фибробласты формируют вокруг гранулемы соединительно – тканную капсулу. Гранулема склерозируется, в очаг некроза откладывается известь, и гранулема переходит в петрификат.
При сифилисе, вызываемом бледной трепонемой, во внутренних органах также образуются гранулемы. Сифилитические гранулемы – гуммы.
Они могут быть единичные и множественные, в диаметре 3 – 5 см. Чаще локализуются в костях и печени. При стихании процесса гумма склерозируется в грубый звездчатый рубец.
При воспалении кровеносные сосуды претерпевают ряд изменений, направленных на максимальный выход белков плазмы и клеток крови из кровотока в очаг инфекции или повреждения.
Выход жидкой части крови, белков плазмы и клеток крови из сосудистой системы в интерстициальную ткань или полости тела называют экссудацией.
Экссудат — жидкость, которая скапливается вне сосудов в полостях тела, имеет высокую концентрацию белка и содержит клетки и клеточный детрит. Экссудат высокоспецифичен для определения тяжести процесса.
Само его присутствие подразумевает повышение проницаемости мелких кровеносных сосудов в области повреждения и наличие воспалительной реакции. Экссудат следует отличать от транссудата.
Транссудат — жидкость с низким содержанием белка (в основном это альбумин), в которой мало или практически отсутствует клеточный материал и которая имеет низкую специфичность для определения тяжести процесса.
Это, по существу, ультрафильтрат плазмы крови, являющийся результатом осмотического и гидростатического дисбаланса при ее выходе через стенку сосуда без увеличения сосудистой проницаемости. Отек указывает на излишек жидкости в интерстициальной ткани или серозных полостях; эта жидкость является транссудатом.
Гной — воспалительный экссудат, насыщенный лейкоцитами (преимущественно нейтрофилами), детритом мертвых клеток и во многих случаях микробами.
Сосудистая реакция при остром воспалении заключается в изменении кровотока и сосудистой проницаемости. При репарации и хроническом воспалении заметна пролиферация кровеносных сосудов (ангиогенез).
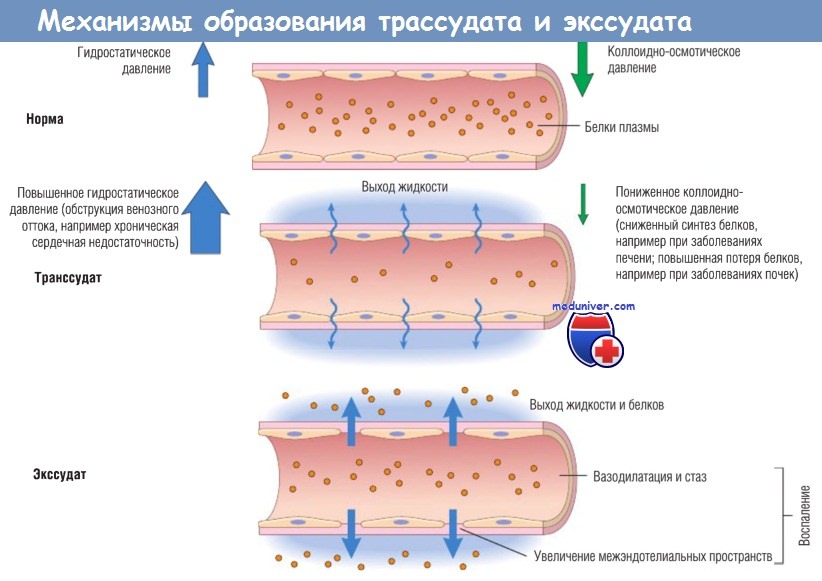
Формирование транссудата и экссудата:
(А) Нормальное гидростатическое давление (голубые стрелки) = 32 мм рт. ст. в артериальном конце капиллярного русла и 12 мм рт. ст. — в венозном конце;
среднее коллоидно-осмотическое давление в тканях = 25 мм рт. ст. (зеленые стрелки), что равно среднему давлению в капиллярах.
(Б) Транссудат формируется при выходе жидкости за пределы сосуда из-за повышенного гидростатического давления или сниженного коллоидно-осмотического давления.
(В) Экссудат формируется при воспалении из-за повышения сосудистой проницаемости в результате увеличения межэндотелиальных пространств.
а) Изменение кровотока и диаметра сосудов. Изменение кровотока и диаметра сосудов начинается сразу после повреждения и состоит из следующих процессов:
— вазодилатация — один из ранних симптомов острого воспаления, иногда она следует за транзиторной констрикцией артериол, длящейся несколько секунд. Сначала вазодилатация распространяется на артериолы, а потом и капилляры, что ведет к усилению капиллярного кровотока этой области. В результате повышается приток крови, являющийся причиной повышения температуры и покраснения кожи (эритемы) в очаге воспаления.
Вазодилатация индуцирована действием на сосуды гладких мышц нескольких медиаторов, особенно гистамином и оксидом азота;
— вазодилатация быстро сменяется повышенной сосудистой проницаемостью микроциркулятор-ного русла с выходом насыщенной белками жидкости во внесосудистые ткани (см. далее);
— потеря жидкости и увеличение диаметра сосудов приводят к замедлению кровотока, концентрации эритроцитов в мелких сосудах и повышению вязкости крови. Эти изменения вызывают дилатацию мелких сосудов, наполненных медленно двигающимися эритроцитами. Такое состояние, называемое стазом, проявляется гиперемией (местным покраснением) вовлеченной ткани;
— по мере развития стаза в сосудистом эндотелии накапливаются лейкоциты крови, преимущественно нейтрофилы. В это же время эндотелиальные клетки активируются медиаторами, образованными в участках инфекционного и тканевого повреждения, и экспрессируют увеличенное количество адгезивных молекул. Затем лейкоциты прилипают к эндотелию. Вскоре после этого они мигрируют через сосудистую стенку в интерстициальную ткань (последовательность событий см. далее).
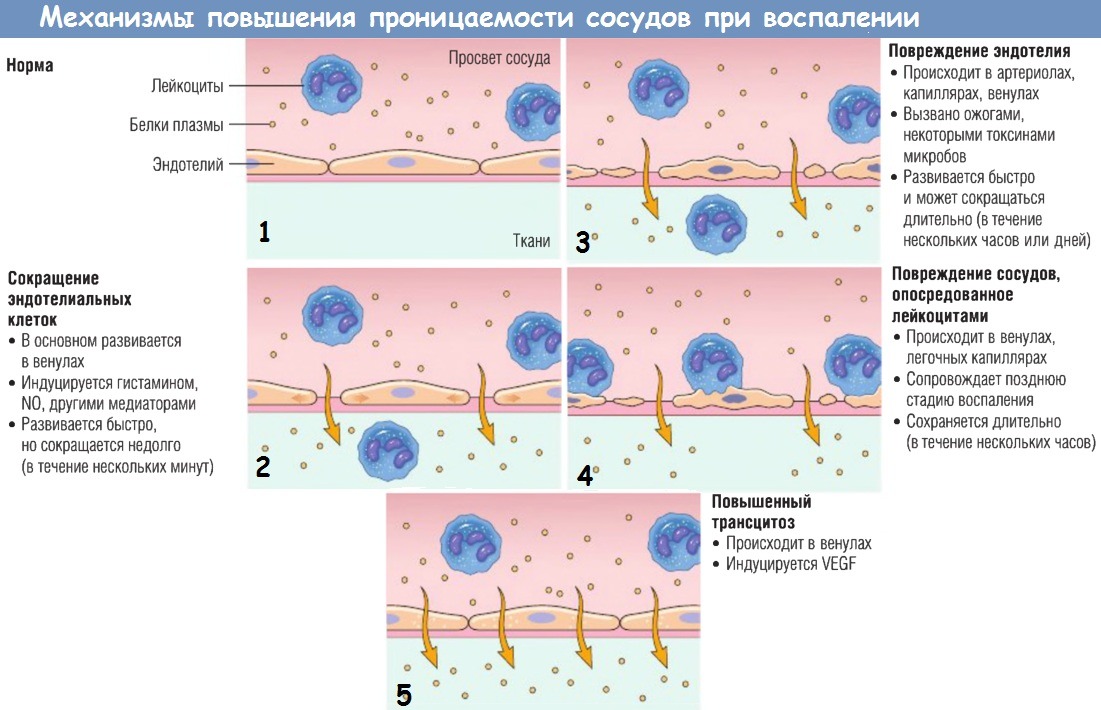
б) Повышение сосудистой проницаемости. Основной маркер острого воспаления — повышенная сосудистая проницаемость, ведущая к выходу насыщенного белками экссудата во внесосудистое пространство, что приводит к воспалительному отеку.
Механизмы повышения сосудистой проницаемости:
— сокращение эндотелиальных клеток, приводящее к увеличению межэндотелиальных пространств (образованию межклеточных щелей). Это наиболее распространенный механизм повышения сосудистой проницаемости, который активируется гистамином, брадикинином, лейкотриеном, субстанцией Р нейропептида и многими другими химическими медиаторами. Такие изменения называют немедленной транзиторной реакцией, т.к. они после действия медиатора развиваются быстро и длятся недолго (15-30 мин).
В некоторых случаях (например, после ожогов, рентгеновского или ультрафиолетового облучения либо действия определенных бактериальных токсинов) повышение сосудистой проницаемости «запаздывает» на 2-12 час и длится от нескольких часов до нескольких дней. Такое отсроченное пролонгированное повышение сосудистой проницаемости может быть вызвано сокращением эндотелиальных клеток или повреждением средней тяжести. Ярким примером этого состояния могут служить проявления солнечного ожога;
— повреждение эндотелия, приводящее к некрозу и отщеплению эндотелиальных клеток. Прямое повреждение эндотелия происходит при тяжелых повреждениях, например при ожогах или действии микробов, тропных к эндотелиальным клеткам. Нейтрофилы, прилипающие к эндотелию во время воспаления, также могут повредить его и таким образом усилить реакцию. В большинстве случаев стенки сосудов становятся проницаемыми сразу после повреждения. Это состояние сохраняется несколько часов, до тех пор пока поврежденные сосуды не тромбируются или не репарируются;
— увеличение транспорта жидкостей и белков через эндотелиальную клетку (трансцитоз). В данный процесс могут вовлекаться канальцевые структуры, состоящие из безоболочечных везикул и вакуолей — везикуло-вакуолярные органеллы, которые располагаются преимущественно вблизи межклеточных контактов. Такие стимулы, как сосудистый эндотелиальный фактор роста, вероятно, запускают процесс экссудации через сосудистую стенку частично путем увеличения количества и размера таких канальцевых структур.
Перечисленные механизмы увеличения сосудистой проницаемости в большей или меньшей степени участвуют в реакции на действие большинства провоспалительных активаторов. Например, на разных стадиях гипертермии подтекание является результатом химически опосредованного эндотелиального сокращения и прямого лейкоцит-зависимого эндотелиального повреждения. Экссудация через стенку сосуда, вызванная всеми этими механизмами, может привести к жизнеугрожающей потере жидкости у сильно обгоревших пациентов.
в) Реакции лимфатических сосудов на воспаление. Кроме кровеносных сосудов в воспалительном процессе участвуют лимфатические сосуды. Система лимфатических сосудов и лимфоузлов фильтрует и контролирует тканевые жидкости. Лимфатические сосуды дренируют лишь малое количество внесосудистой жидкости, просочившейся из капилляров. При воспалении ток лимфы увеличивается, что помогает организму дренировать воспалительную отечную жидкость, накапливающуюся из-за увеличенной сосудистой проницаемости. Помимо жидкости в лимфу могут попасть лейкоциты, мертвые клетки и микробы. Подобно кровеносным сосудам, лимфатические сосуды пролиферируют во время воспалительных реакций, чтобы справиться с увеличенной нагрузкой.
Лимфатические сосуды и дренирующие лимфоузлы могут вторично воспаляться (в первом случае воспаление носит название лимфангит, во втором — лимфаденит). Воспаленные лимфоузлы часто увеличены в результате гиперплазии лимфоидных фолликулов и увеличения количества лимфоцитов и макрофагов. Это проявление патологических изменений называют реактивным или воспалительным лимфаденитом. Для клиницистов появление рядом с кожной раной красных тяжей — признак раневой инфекции. Эти тяжи располагаются по ходу лимфатических каналов и являются диагностическим признаком лимфангита, который может сопровождаться болезненным увеличением регионарных лимфатических узлов — лимфаденитом.

Основные механизмы повышения сосудистой проницаемости при воспалении, их свойства и основные причины развития.
NO — оксид азота; VEGF — сосудистый эндотелиальный фактор роста.
— Рекомендуем ознакомиться со следующей статьей «Реакция лейкоцитов на воспаление — миграция и накопление»
Оглавление темы «Патофизиология»:
- Механизмы накопления пигментов в клетке
- Дистрофическая кальцификация аорты как патологическая
- Причины, механизмы метастатической кальцификации тканей и органов
- Механизмы старения клетки и ее этапы
- Определение воспаления и его характеристика
- История изучения воспаления
- Причины острого воспаления
- Изменения сосудов в очаге воспаления: образование транссудата и экссудата
- Реакция лейкоцитов на воспаление — миграция и накопление
- Рецепторы лейкоцитов для выявления микробов и поврежденных тканей
